Ларингит представляет собой воспаление слизистой гортани. Он может быть спровоцирован множеством факторов, таких как переохлаждение организма, перенапряжение голосовых связок, длительное нахождение в замкнутом пространстве, заполненном пылью, сухой, застоявшийся воздух в помещении, где длительно пребывал больной, курение, простудные заболевания, ОРЗ, ОРВИ, грипп и др.
В большинстве случаев данное воспаление длится около 1-2 недель, но при несоблюдении соответствующего режима, а также при отсутствии адекватного лечения могут быть осложнения ларингита и он станет хроническим.
Ларингит — воспаление слизистых оболочек гортани, связанное, как правило, с простудой либо с такими инфекционными заболеваниями, как корь, скарлатина, коклюш. Развитию заболевания способствуют перегревание, переохлаждение, дыхание через рот, запылённый воздух, перенапряжение гортани.
Ларинготрахеит — вариант развития заболевания, характеризующийся воспалением гортани и начальных отделов трахеи.
При ларингите и ларинготрахеите наблюдается охриплость вплоть до полной потери голоса, сухость, першение в горле, сухой лающий кашель. Может наблюдаться затруднение дыхания, появиться синюшный оттенок кожи, боль при глотании.
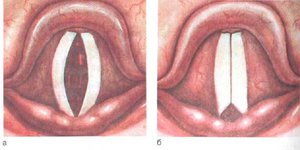
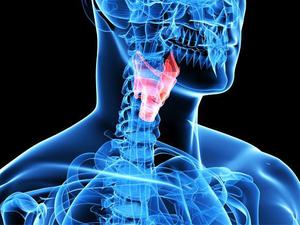
Гортань – это отдел верхних дыхательных путей, расположенный между глоткой (в большинстве случаев являющейся входными воротами инфекции) и трахеей. Гортань содержит голосовой аппарат. Располагается на уровне IV-VI шейного позвонка, имеет непосредственное сообщение с глоткой и трахеей. Гортань состоит их хрящевого гиалинового каркаса, включающего непарные или крупные хрящи (перстневидный, надгортанный, щитовидный) и парных или малых (черпаловидные, клиновидные, рожковидные).
Подвижность органа обеспечивается двумя суставами: перстне-черпаловидным суставом и перстне-щитовидным суставом. В гортани располагается голосовой аппарат человека, который представлен голосовыми связками, прикрепленными к щитовидному и черпаловидным хрящам. Формирование звуков происходит как на вдохе, так и на выдохе посредством вибрирования голосовых связок. Натяжение их и изменение формы голосовой щели происходит при сокращении мышечного аппарата гортани.
Не всегда удается точно определить причины возникновения ларингита у взрослых для каждого конкретного случая. Медики выделяют несколько основных факторов, способствующих развитию воспаления в гортани.
- Злоупотребление алкогольными напитками, табакокурение.
- Вдыхание обжигающе холодного или, наоборот, горячего воздуха ртом.
- Переохлаждение — головы, ног, других частей тела или организма полностью.
- Постоянное либо разовое сильное напряжение голосовых связок — продолжительный громкий разговор, а также крик, особенно в случае неблагоприятных условий, указанных в предыдущем пункте.
- Вдыхание различных раздражителей — загрязненного пылью, сажей, химическими веществами воздуха.
- Распространение инфекций из околоносовых пазух, носовой полости, полости рта и других близлежащих областей.
- Повреждение поверхности слизистой оболочки гортани — хирургическое вмешательство, механическое (рыбья кость, попытка проглатывания плохо прожеванной пищи, сухариков).
- Контакты с больными — коклюшем, ветряной оспой, гриппом или другим ОРВИ. Инкубационный период ларингитов инфекционного происхождения может составлять от нескольких часов, до нескольких суток в зависимости от возбудителя.
Спровоцировать приступ хронического ларингита может аллергическая реакция (на пыль, пыльцу растений, запах), наличие хронического заболевания ЖКТ, сопровождающегося постоянным раздражением слизистых оболочек гортани желудочным содержимым, хронический тонзиллит, зубной кариес, искривления носовой перегородки. Значительно способствует развитию воспалительных процессов ослабление иммунитета, гормональные нарушения.
В современной медицинской практике выделяют следующие виды ларингита:
- Катаральный – наиболее легкая форма, при которой наблюдается охриплость, незначительный кашель, першение в горле;
- Туберкулезный – следствие распространения туберкулеза из легких в область гортани. В тканях образуются уплотнения в виде бугорков;
- Атрофический – истончена слизистая оболочка внутри гортани, поражена задняя стенка глотки. Проявляется мучительным кашлем, охрипшим голосом, сухостью во рту;
- Гипертрофический – более выраженный, с усилением симптомов. На голосовых связках возможны образования тканевых узелков, размером со спичечную головку;
- Сифилитический – осложнение при заболевании сифилисом. В гортани формируются язвы и бляшки (вторая стадия) в дальнейшем переходящие в рубцы, деформирующие голосовые связки и гортань (3 стадия);
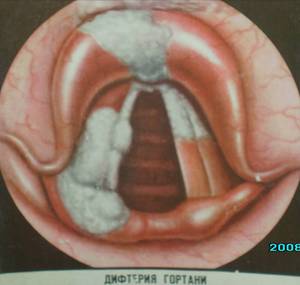
- Дифтерийный – следствие распространения инфекции с миндалин в гортань. Слизистая гортани покрывается белым налетом, который при отделении может на уровне голосовых связок закупоривать дыхательные пути.
Хронический ларингит имеет следующие разновидности:
- Катаральный. Возникает при длительной нагрузке на голосовой аппарат или при неблагоприятных факторах внешней среды, характеризуется изменением тембра голоса и периодическим кашлем. Для лечения показана щадящая диета, отказ от вредных привычек, местная терапия и голосовой покой.
- Атрофический. Часто развивается из-за гастроэзофагального рефлюкса, хронического ринита. В качестве характерного симптома можно выделить кашель с прожилками крови в мокроте. Лечение направлено на применение местной терапии и устранение причины.
- Гиперпластический. Основные симптомы — разрастание слизистой оболочки гортани, стойкая охриплость, редкий влажный кашель. Особенности лечения заключаются в щадящем режиме и стандартной терапии в период обострения.
Острый ларингит имеет три типа:
- Катаральный. Основные симптомы заключаются в отечной и гиперемированной слизистой гортани, температура нормальная, либо субфебрильная. Особенности лечения состоят в диете, голосовом покое и препаратах для местного применения.
- Подскладочный (ложный круп). Чаще наблюдается у детей от новорожденных до 5 — 6 лет, характеризуется приступами стеноза гортани. Особенности лечения состоят в ингаляциях с кортикостероидами и седативных препаратах.
- Инфильтративный (флегмозный). Основные симптомы заключаются в распространении воспалительного процесса на внутренние ткани гортани. Возникает очень сильная боль при глотании, утрата голоса, отделение гной мокроты. При данном типе острого ларингита показана терапия в условиях стационара. При необходимости проводится операция по удалению абсцесса, вызванного бактериальной инфекцией.
В зависимости от выраженности симптомов, различают три стадии ларингита: начальную, разгар болезни и период обратного развития. Эффективность лечения во многом зависит от того, на каком этапе была начата терапия. Поэтому при появлении осиплости голоса и лающего кашля следует незамедлительно обратиться к врачу.
У детей до 6-8-летнего возраста может развиться особая форма острого ларингита, а именно возникновение ложного крупа. Его проявления сходны с проявлениями дифтерии гортани — истинного крупа. Это осложнение опасно тем, что может привести к резкому затруднению дыхания в результате сужения просвета гортани из-за воспалительного процесса (отёка), который, в свою очередь, часто сочетается со спазмом голосовой щели. Ложный круп при остром ларингите чаще всего наблюдается у детей с экссудативным диатезом.
При ложном крупе приступ болезни возникает обычно неожиданно, ночью во время сна: ребёнок внезапно просыпается весь в поту, беспокоен, дыхание его становится все более затрудненным и шумным, губы синеют, кашель «лающий». Через некоторое время (20-30 минут) ребёнок успокаивается и засыпает. Температура тела во время приступа остаётся нормальной или незначительно повышается. Приступы заболевания могут повторяться в эту или следующую ночь. При появлении признаков ложного крупа нужно немедленно вызвать скорую помощь или доставить ребёнка в ближайшую больницу.
Основной симптом данного заболевания у взрослых – резкая боль при глотании, першение в горле. В зависимости от тяжести может подниматься температура, ухудшаться состояние в целом. При ларингите обычно изменяется голос, он может стать гораздо более хриплым, звучат приглушенно.
При данном заболевании часто возникает сухость во рту и в носу, может быть затруднено дыхание. Кашель при ларингите также может возникнуть, в самом начале заболевания он обычно сухой, потом может становиться влажным с отхождением мокроты. Остальные симптомы зависят от сопутствующих заболеваний, на фоне которых развивается ларингит.
Визуально определить ларингит бывает сложно, его можно спутать с обычной болью в горле. Обычно наблюдается заметное покраснение и легкий отек слизистой, стоит взглянуть на фото горла при ларингите для наглядности.
В процессе диагностики врач изначально изучает анамнез, проводит физическое обследование и опрашивает пациента о характере начала и развития болезни. Тщательное исследование звука голоса, а также голосовых связок способствует подбору правильного подхода к лечению заболевания. Физическое обследование обязательно включает осмотр горла, рта, носа для выявления очагов воспаления. Также доктор прощупает шею для обнаружения воспаленных лимфоузлов. Данные обследования дают возможность определить тип ларингита, а также его связь с другими болезнями.
При наличии серьезных проблем врач может назначить проведение дополнительных анализов. Иногда больному показана ларингоскопия с использованием гибкого эндоскопа для обследования гортани. При проведении такого обследования возможен забор образца ткани для последующего проведения биопсии. С помощью биопсии можно определить наличие у больного онкологических процессов. В процессе видео ларингостробоскопии врач может изучить вибрацию голосовых связок. Все остальные исследования назначаются в зависимости от повреждения гортани.
Важно учитывать, что человек, который подозревает развитие ларингита, должен обязательно обратиться к врачу, если симптомы болезни не исчезают на протяжении двух недель, появляется боль, отдающая в ухо, утрудняется глотание, отхаркивается кровь.
Неоднократно возникающий острый ларингит может перейти в хроническую форму заболевания. Основным осложнением острого ларингита является стеноз на фоне отека, абсцедирования или инфильтрации надгортанника. С таким осложнением пациенты нуждаются в срочной госпитализации в стационарное ЛОР-отделение.
Острые формы лечатся комплексно, основные усилия направляются на устранение причины ларингита.
Медикаментозное лечение у взрослых включает в себя назначение нескольких групп препаратов.
- Для уменьшения вязкости и улучшения отхождения мокроты назначают отхаркивающие средства муколитики, в том числе на основе лекарственных трав.
- Для снятия симптомов аллергии, уменьшения отеков и предупреждения развития стеноза назначают антигистаминные лекарства.
- Для прекращения мучительного непродуктивного сухого кашля назначают противокашлевые препараты, действующие на специфический центр головного мозга.
- Для эффективного размягчения и облегчения отхождения корок применяют протеолитические препараты.
- Если установлена бактериальная природа ларингита, назначают антибиотики. Часто назначают антибиотик местного действия в форме спрея.
Так же в домашних условиях ларингит лечат с помощью полоскания горла, ингаляций, которые можно организовать дома. В целом, обычно используются следующие методики:
- Окружающая среда. Необходимо поддерживать благоприятный микроклимат в помещении. Следует хорошо проветривать помещение, сохранять оптимальную температуру 20°-26 °C, следить за уровнем влажности воздуха (50% — 60%). Так как сухой воздух способствует микроповреждениям слизистой гортани и это усугубляет течение болезни и замедляет процессы восстановления.Следует держать горло в тепле, для этого лучше обмотать шею теплым шарфом или делать теплые компрессы. Избегать выхода на улицу, особенно в холодную погоду, это может значительно усугубить ситуацию.
- Соблюдение режима. В первую очередь следует соблюдать голосовой режим. Как можно меньше разговаривать, а лучше соблюдать полное молчание. При таких условиях процессы восстановления и заживления слизистой гортани протекают гораздо быстрее. Ни в коем случае не стоит разговаривать шепотом. При таком виде разговора напряжение и травматизация голосовых связок в несколько раз больше чем при обычной речи.
- Водный или питьевой режим. Больному необходимо обильное питье для того чтобы быстрее вывести из организма токсины, а так же для того чтобы уменьшить вязкость мокроты и поддержать необходимую влажность слизистой гортани. Увлажненные голосовые складки не так подвергаются травматизации и в них скорее протекают процессы восстановления поврежденной ткани. Следует пить до 2- 3 литров жидкости в день. Лучше употреблять жидкость в виде теплых травяных чаев (ромашка, мелиса, чабрец, шалфей и др.), ягодных морсов. Хорошо помогает в разжижении и выведении мокроты теплое молоко с минеральной водой (боржоми, ессентуки и др.).
- Горячие ванны для ног, горчичники на икроножные мышцы помогают уменьшить отек слизистой гортани и облегчают самочувствие. Главным образом данный эффект достигается за счет перераспределения крови от верхней части тела к нижней.
- Исключить курение и алкоголь. Попадание дыма на слизистую гортани значительно снижает её защитные и восстановительные способности.
При лечении, а особенно в домашних условиях, важно прислушиваться к своему организму! Если вы чувствуете значительные неудобства и ухудшения симптомов, лучше не испытывать судьбу и сменить метод лечения на более проверенный. Или что еще лучше, следует обратиться к специалисту за квалифицированной помощью.
Прекрасный метод лечения ларингита в домашних условиях это ингаляции. Для этого не требуются сложные приспособления и дорогостоящие лекарства. В качестве ингалятора может использоваться обычный чайник, к горлышку которого приставляется длинная воронка из плотной бумаги, через которую и совершается оздоровительный процесс. Конечно, можно просто накрыться полотенцем и подышать над кастрюлей.
В качестве растворов для ингаляций можно использовать:
- Щелочной раствор соды
- Минеральная вода (Боржоми, Ессентуки и др.)
- Травяные отвары (ромашка, мята, чабрец, шалфей, аир и др.)
- Несколько капель эфирного масла добавленные в воду для ингаляций ( ментол, эвкалипт и др.).
Дышать порами следует как минимум через 10 минут после того как вскипела вода. Важно следить, чтоб процедура была максимально комфортная и не доставляла болевых ощущений. Ни в коем случае не допускать, чтоб поры обжигали слизистую гортани.
Еще один эффективный способ лечения ларингита в домашних условиях. Рекомендуемые средства для полоскания:
- Раствор морской соли (1-1,5 ч.л на 500 мл)
- Раствор соды (1 чайная ложка на 200 мл),
- Травяные отвары (ромашка, шалфей, липа, корневища аира, малина, листья эвкалипта,
- Свекольный сок, сок свежего картофеля разбавить с теплой водой,
- Теплое молоко с морковью (проварить 1 морковь в 500 мл молока, затем этим молоком полоскать),
- Отвар луковой шелухи и др.
Частые полоскания не менее 5-7 раз в день, уменьшают отек, снижают воспалительные процессы, ускоряют процессы заживления.
Эффективную профилактику обеспечивает комплексный подход:
- отказ от курения и алкоголя;
- профилактика простудных заболеваний – своевременная терапия воспалительных заболеваний лор-органов, санация верхних и нижних дыхательных путей, соблюдение норм гигиены, избегание переохлаждения и контактов с больными людьми;
- повышение общего иммунитета – здоровый образ жизни, закаливание, физкультура, полноценное питание и сон;
- улучшение микроклимата помещения – повышение влажности, очистка воздуха, регулярные проветривания, своевременная уборка;
- для людей, голос которых является инструментом для работы, очень важно придерживаться рационального голосового режима, а также выполнение рекомендаций фониаторов.
При правильно назначенной терапии выздоровление наступает в течение 5-10 дней, а риск возникновения осложнений сводится к минимуму. Однако нельзя допускать перехода заболевания в хроническую форму, поскольку ларингит в гипертрофической и атрофический стадии не поддается полному излечению, возможно лишь максимально облегчить симптомы течения болезни.
источник

Хроническое заболевание появляется как результат постоянно возникающего острого ларингита либо продолжительных воспалительных процессов в глотке и носу.
Атрофический. Характеризуется истончением внутренней оболочки слизистой гортани. Пациенты отмечают мучительный кашель, сухость во рту, голос у этих людей практически всегда хриплый. Во время сильного кашля могут выходить корки с кровью. Причиной этого ларингита врачи считают чрезмерное увлечение пряностями и острыми блюдами, богатыми приправой. Как правило, при этом помимо гортани, заражается и задняя стенка гортани. Заболевание часто встречается у жителей Кавказа.
Гипертрофический. Характеризуется более сильным першением, кашлем и охриплостью голоса. Причем на связках появляются небольшие, размером с головку булавки, разрастания, которые голосу и придают хрипоту. У некоторых детей, которые страдали ларингитом, проходит охриплость голоса. Медики это объясняют гормональными изменениями. Терапия проводится такая же, как и при остальных видах этого заболевания. В крайнем случае на связках бугорки прижигают нитратом серебра. Когда связки очень сильно изменены, то в некоторых случаях дело может дойти и до операции — зараженные участки связок удаляются с помощью хирургического вмешательства.
Геморрагический. Выражается кровоизлияниями в слизистую гортани во время гриппа.
Катаральный. Характеризуется ощущением першения, саднением в горле, охриплостью, периодически появляется кашель. Катаральный ларингит является самым легким видом болезни.
Туберкулезный. Чаще всего туберкулезный ларингит вторичный и появляется во время распространения из легких туберкулеза. При этом виде заболевания образуются бугорчатые узелковые утолщения в тканях гортани. Также вероятно разрушение надгортанника и гортанного хряща.
Сифилитический. Это одно из осложнений сифилиса. На втором этапе сифилиса могут образовываться слизистые бляшки и язвы. На третьем этапе заболевания появляются рубцы, которые деформируются в голосовые связки и гортань, это может приводить к необратимой хрипоте.
Ларинготрахеит. Это болезнь, которая характеризуется воспалением начальных отделов трахеи и гортани.
Бактерии могут располагаться на слизистой гортани и не вызывать развитие болезни. Они становятся патогенными под воздействием разных факторов:
- злоупотребление алкоголем и сигаретами;
- термическое раздражение, как общее (сильное переохлаждение), так и местное (потребление очень холодной либо очень горячей пищи);
- действие газов, пара, пыли;
- постоянное напряжение голосового аппарата.
Во время вдыхания некоторые химические вещества тоже могут вызвать воспалительный процесс в слизистой гортани.
К внутренним причинам, в первую очередь относится ослабление организма и нарушение обмена веществ, когда отмечается высокая чувствительность слизистой гортани даже к неярко выраженным раздражителям.
Также ларингит может вызываться гастроэзофагеальной рефлюксной болезнью, сопровождающейся попаданием в пищевод содержимого желудка, что приводит к появлению язвочек на голосовых связках и последующей охриплости.
Развитие воспалительных процессов на слизистой гортани могут обуславливать ряд причин:
-
хронические воспалительные болезни легких, бронхов (бронхиты), трахеи, глотке, носа и его придаточных пазухах;
- постоянные ларингиты, которые проходят в острой форме;
- вазомоторный ринит;
- синуситы;
- потребление спиртных напитков;
- курение (у всех курильщиков поражена слизистая гортани — ларингит курильщика);
- сильное и продолжительное перенапряжение голосовых связок. Хронический ларингит часто появляется у педагогов, как профессиональное заболевание.
Хронический ларингит также может вызываться вдыханием вредного газа, пыльных частиц и иными вредными факторами.
Довольно вредно и пассивное курение (нахождение в прокуренном помещении). Это все приводит не только к нарушению слизистой гортани, но и воздействует на нервно-мышечный аппарат носоглотки.
Пациентам назначается строгий голосовой режим, то есть совсем не рекомендуется разговаривать. Если необходимо, то лучше разговаривать максимально тихо непременно на выдохе, но только не шепотом. Во время разговора шепотом увеличиваются складки преддверия (ложные голосовые складки), говорить становится еще сложней, голос становится глуше и сильнее сипнет.
- Во время лечения запрещается курение, прием газированных и спиртных напитков, а также острой, холодной и горячей пищи. Также необходимо избегать нахождения в прокуренном помещении или на холодном воздухе и выходить во время тумана на улицу.
- При избытке вязких густых выделений назначаются отхаркивающие препараты: «Мукалтин», «Стоптуссин», «Туссин», сироп солодкового корня, «Пертуссин», а также препараты, которые разжижают вязкую мокроту: «Флуимуцил», «АЦЦ-лонг», «Амброксол», «Солвин», «Бромгексин».
- Для ликвидации сухости и разжижения слизи необходимо употреблять минеральные щелочные воды (Боржоми) пополам с теплым молоком или просто в теплом виде.
- Неплохой противовоспалительный эффект показало местное использование тепла в виде согревающих полуспиртовых компрессов на шею и паровых ингаляций.
- Также в лечении применяются отвлекающие процедуры: горчичники на грудную клетку и икроножные мышцы, горячие ножные ванны.
- Успешно используется для лечения антибиотик местного действия в виде спрея – «Биопарокс», стандартная доза составляет четыре вдыхания аэрозоля ртом один раз в 4 часа, курс терапии составляет 10 дней. Не забывайте, что это средство не используется для детей до 3-х лет, поскольку есть риск появления ларингоспазма.
- В комплексном лечении используют и противокашлевые препараты, а также физиотерапевтические процедуры (новокаин на область гортани, электрофорез, УВЧ).
- Также используются вливания в гортань медикаментозных препаратов (инстилляции) при помощи гортанного шприца, данную процедуру выполняет врач. Для вливаний применяют суспензию гидрокортизона и растворы антибиотиков.
- Пейте большое количество жидкости, а также установите увлажнитель воздуха в жилом помещении.
Как уже было сказано выше, ларингит может вызываться гастроэзофегеальной рефлюксной болезнью (ГЭРБ), сопровождающейся попаданием в пищевод содержимого желудка, что приводит к появлению язвочек на голосовых связках и последующей охриплости. Для лечения ГЭРБ используют средства, снижающие кислотность желудочного сока. Помимо этого, для предупреждения изжоги нужно не есть на ночь, снизить потребление спиртного и кофе, питаться здоровой едой.
При правильном лечении и соблюдении режима заболевание проходит через 1-2 недели. В случае когда болезнь принимает затяжное течение и не эффективно местное лечение, то врачом прописываются антибиотики.
Если после лечения проблема со связками не проходит либо через время возвращается сиплость или хрипота голоса, то могут потребоваться восстановительные тренировки голосовых связок.
Хорошо поддается лечению катаральный хронический ларингит. Рекомендуется щадящий голосовой режим. Часто применяются щелочные и масляные ингаляции, эти процедуры в слизистой оболочке гортани улучшают выход вязкой мокроты, снимают воспалительные процессы. Дополнительно используется местное лечение в виде ингаляций с помощью антибиотиков («Биопарокс»). Во время мучительного кашля прописываются противокашлевые препараты. Полезно щелочное теплое питье: «Боржоми», молоко. Из физиотерапевтического лечения широко используются: новокаин на область гортани, электрофорез, УВЧ.
Во время хронического гипертрофического ларингита лечение будет зависеть от выраженности заболевания и его продолжительности. В гортань вливают ферменты и растворы противовоспалительных препаратов: «Гидрокортизон», «Химотрипсин», а также вяжущие препараты: 3% раствор колларгола. При этом виде заболевания гиперплазированные участки слизистой удаляют хирургическим способом или прижигают 4% раствором нитрата серебра.
Во время атрофического ларингита прописывают масляные и щелочные ингаляции, гортань смазывают раствором Люголя. Для лучшего отхода корок рекомендуют ингаляции протеолитических ферментов: «Химопсин», «Химотрипсин» и т.д.
Прогноз хронического ларингита будет зависеть от его формы. При хроническом атрофическом и гипертрофическом ларингите полноценного выздоровления не наступает. Профилактика состоит в избавлении от причинных факторов.
После операции на гортани главное – соблюдать голосовой режим: абсолютное молчание на протяжении первого дня и в последующие 6-7 дней ограничение разговоров. Общаться в это время можно с помощью записок. Иногда охранительный режим продолжается более 2-х недель.
Запрещается находиться в помещениях, в которых ведутся малярные работы или накурено. Из дневного меню необходимо исключить острую и грубую пищу. Также запрещается в послеоперационное время посещать сауны, бани и бассейны. На протяжении недели необходимо исключить подъем тяжестей и физические нагрузки.
В послеоперационное время довольно нежелателен кашель, голосовые складки при этом испытывают сильную механическую травму, это замедляет заживление раны.
Запомните, ларингит не нужно доводить до хронической формы, заболевание проходит через несколько дней. Самое важное, чтобы лечение было правильно назначено. Врач непременно разработает наиболее подходящую схему терапии, так как есть множество видов ларингита, и с учетом типа заболевания назначаются наиболее подходящие процедуры.
источник
Хронический ларингит – это воспаление слизистой оболочки гортани, продолжающееся длительный период времени с периодическими обострениями. Болезнь часто протекает в сочетании с хроническим фарингитом. Ларингитом в хронической форме болеют примерно 10 % населения. Взрослые люди болеют чаще детей.
В основном заболевание встречается у курящих, людей занятых вредным производством, преподавателей, певцов, артистов. У детей развитие недуга происходит на фоне хронического тонзиллита, аденоидита, риносинусита.
Основной причиной считается активизирование и рост количества условно-патогенных бактерий. Часто возникающие инфекции и их обострение снижают местный иммунитет и приводят к повреждению слизистой глотки.
В основном болеют дети и взрослые, предрасположенные к поражениям глотки и органов верхних дыхательных путей, а также люди с зауженной гортанью.
- плохая экологическая обстановка;
- несоответствующие нормам условия труда;
- вредные привычки (курение, алкоголь);
- искривлённая носовая перегородка;
- наличие полипов в носу;
- вдыхание сухого воздуха;
- снижение иммунитета;
- болезни сердца и сосудов;
- патологии желудочно-кишечного тракта и органов брюшной полости;
- воздействие аллергенов;
- заболевания эндокринной системы;
- несбалансированный рацион питания с дефицитом витаминов;
- хронические инфекционные болезни;
- присутствие условно-патогенных бактерий в полости рта;
- частое проявление острого ларингита;
- регулярное сильное напряжение связок;
- резкое колебание температур;
- употребление алкогольных напитков.
Его принято подразделять на следующие виды:
- атрофический;
- катаральный (банальный);
- гиперпластический (гипертрофический).
При данном виде заболевания, развивающегося в течение длительного периода времени, гортанные ткани и ткани носовых полостей утрачивают свои функции, а также не способны увлажнять воздух на вдохе и задерживать вирусы.
- слизистая поверхность гортани становится тоньше, в связи с чем наблюдается кашель, сухость в горле, плохое самочувствие;
- густые образования секрета плохо отхаркиваются и скапливаются в носоглотке, где образуют желтоватые корки при засыхании;
- в месте отделения корочек появляются эрозии;
- слизистые становятся красновато-синего оттенка;
- возникают гиперемированные участки на голосовых связках;
- возможно появление участков с незначительной кровоточивостью.
- першением;
- небольшим кашлем;
- сухостью в горле и его покраснением;
- осипанием голоса при нагрузке на связки.
В первом случае патология охватывает незначительный участок слизистой, во втором – распространяется практически на всю гортань.
- в горле появляется ощущение ссаднения и инородного предмета;
- во время разговора ощущается боль;
- голос становится хриплым;
- обострение резкого сухого кашля.
- слизистые гортани становятся серо-красного оттенка;
- голосовые связки утолщаются;
- на слизистой гортани появляются узелки.
Данная форма заболевания самая опасная, поскольку длительное прогрессирование может привести к раку гортани.
При проявлении признаков заболевания следует обратиться за консультацией к отоларингологу.
- первичный осмотр;
- уточнение особенностей развития болезни;
- выявление факторов, способствующих развитию патологии;
- ларингоскопия;
- биопсия узелков, бугорков и участков утолщения слизистой горла;
- компьютерная или магнитно-резонансная томография.
Если возникают подозрения на злокачественное образование, пациент направляется на осмотр к онкологу.
При выборе способа, как лечить хронический ларингит, следует учитывать вид заболевания.
При катаральном ларингите лечение связано с терапией респираторных заболеваний, гриппа, кори, дифтерии. Требуется соблюдение питьевого режима, исключения из рациона жирной пищи, горячей и холодной еды, отказа от курения.
Для местного лечения применяются увлажняющие и лечебные ингаляции два и более раз в сутки. Проводятся полоскания горла содой, морской солью, травяными растворами.
Хронический ларингит гиперпластического вида лечится аналогично катаральному.
- использовании средств местного действия для прижигания;
- предотвращении разрастания тканей;
- борьбе с инфекционным возбудителем.
Действия при лечении атрофического хронического ларингита направлены на смягчение и бережное увлажнение тканей.
В период обострения болезни используются антибактериальные препараты. Часто применяются физиотерапевтические процедуры (электрофорез, лазеротерапия).
В период ремиссии требуется лечение присутствующих очагов носоглотки и полости рта. Обязательно проводится стимуляция иммунитета иммуномодулирующими препаратами и витаминами.
При гипертрофическом и атрофическом виде хронического ларингита гортани в некоторых случаях требуется хирургическое лечение, которое заключается в удалении разросшихся тканей и восстановлении голосовых связок. После оперативного воздействия требуется наблюдение специалиста и восстановительные мероприятия.
- Аугментин. Антибиотик, выпускается в виде порошка и таблеток, действующим веществом является клавулановая кислота и амоксициллин, относящиеся к полусинтетическим пенициллинам.
- Цефиксим. Антибактериальное средство, относящееся к цефалоспориновой группе антибиотиков, форма выпуска: суспензия и таблетки.
- Флемоксин Солютаб. Полусинтетический антибиотик, относящийся к пенициллиновой группе, обладающий широким спектром антимикробной активности. Выпускается в форме таблеток с различной дозировкой амоксициллина (125, 250, 500 и 1000мг).
- Цефтриаксон. Фармакологическая группа – цефалоспорины, антибиотик для в/в/ и в/м введения.
- Хемомицин. Препарат бактерицидного и бактериостатического действия, выпускается в форме капсул, порошка для суспензий или инфузий, таблеток. Действующее вещество – азитромицин, относящийся к азалидам, не так давно синтезированной группе макролидных антибиотиков, препятствующих размножению бактерий на клеточном уровне.
- Лизобакт. Антисептик местного действия, выпускаемый в форме таблеток для рассасывания. Действующее вещество: пиридоксина и лизоцима гидрохлорид, повышающие местный иммунитет и защищающие слизистую оболочку рта и горла.
- ИРС – 19. Спрей, обладающий иммуностимулирующим действием.
- Имудон. Таблетки для рассасывания иммуностимулирующего действия, действующим веществом которого является смесь лизатов бактерий, т.е. расщепленные на фрагменты клетки целого ряда бактерий, которые чаще всего являются провокаторами развития заболеваний ЛОР-органов.
- Бронхо-Ваксом. Препарат бактериального происхождения, относящийся к иммуностимуляторам. В его составе также включены лизаты бактерий а также вспомогательные вещества. Выпускается в виде капсул с двумя дозировками (3,5 и 7 мг), назначаемый для детей и взрослых соответственно.
- Иммунал. Раствор и таблетки, главным компонентом которых является трава эхинацея. Препарат также иммуностимулирующего действия, повышающий уровень лейкоцитов и стимулирующий фагоцитоз, т.е. поглощение ими патогенных микроорганизмов.
При обострении хронической формы ларингита рекомендуются следующие антисептические средства местного действия:
- Гексорал. Раствор, аэрозоль и таблетированная формы выпуска (Гексорал Табс). Главный компонент — гексэдин, обладающий широким спектром активности по отношению к грибкам и бактериям, а также незначительным местным анестезирующим эффектом. Выбор данного средства оправдан тем, что не вызывает устойчивость у бактерий при его применении и практически не всасывается в слизистую оболочку ротовой полости.
- Мирамистин. Выпускается в форме раствора в емкостях от 50 до 200 мл., с распылителем в комплекте. В составе только действующее вещество мирамистин и очищенная вода, без дополнительных добавок. Препарат эффективно борется даже с теми бактериями и микробами, штаммы которых устойчивы к антибиотикам, а также с патогенными грибами, проявляющими резистентность к другим химиотерапевтическим средствам. Активное вещество не всасывается в слизистые оболочки и практически отсутствует в кровотоке.
- Ингалипт. Аэрозоль с маслом мяты и эвкалипта, тимолом, сульфамиламидом и натрия сульфатиазола, устраняющим патогенные микробы, бактерии и грибки, а также оказывающим небольшой обезболивающий эффект.
- Стрепсилс. Таблетки для рассасывания, выпускаемые в нескольких вариантах. Антисептическое средство локального использования при стоматологических и ЛОР-заболеваниях. Активен в отношении большого количества патогенных микроорганизмов, а благодаря природным добавкам смягчает последствия воспалительных процессов в горле.
- Фалиминт. Местный антисептик и анальгетик, выпускаемый в форме таблеток для рассасывания. При его использовании следует обратить внимание, что лечение им должно быть краткосрочным, если иное не назначено врачом.
В этом случае показаны ингаляции со следующими препаратами:
- Трипсин. Это ферментное лекарственное средство, выпускаемое в виде порошка для приготовления раствора, действие которого основано на протеолизе, т.е. на расщеплении различных белков. Обладает выраженным противоотечным и противовоспалительным свойствами, а также расщепляет фибринозные образования, отмершие участки слизистой, экссудатов и секретов повышенной вязкости. Трипсин полностью безопасен и не проявляет активности по отношению к здоровым тканям. В инструкции по применению указано, что препарат можно использовать местно, в качестве спрея, внутримышечно, интраплеврально, а также для электрофореза.
- Химотрипсин. Препарат со схожими фармакологическими свойствами, является аналогом вышеописанного средства.
Для его лечения применяют все вышеперечисленные препараты, а также средства, препятствующие разрастанию тканей:
- гормональные препараты;
- цинка сульфат;
- колларгол;
- облепиховое масло.
Если консервативное лечение не привело к желаемому результату, дальнейшее лечение гипертрофического ларингита проводится оперативным методом, обычно — при помощи лазера.
Правильное и эффективное лечение может назначить только отоларинголог. Самолечение может усугубить ситуацию.
При неправильном лечении болезни или отсутствии терапевтических действий могут возникнуть осложнения:
- потеря голоса;
- парез связок;
- проявление одышки;
- возникновение удушья;
- образование фибром и полипов;
- развитие ложной кисты;
- образование контактной язвы;
- развитие ракового образования гортани.
К основным профилактическим мероприятиям, направленным на предотвращение развития хронических форм заболевания, относят:
- своевременное правильное лечение инфекционных заболеваний;
- избегание голосовых нагрузок;
- людям, чья работа связана с нагрузками на голос, требуется регулярное наблюдение у фониатра;
- отказ от курения и спиртных напитков;
- укрепление иммунитета (закаливание, занятие физической культурой и другое).
Своевременное диагностирование острого и хронического ларингита, а также правильное его лечение, позволит избежать серьёзных осложнений. Важно не пропустить первые признаки развития болезни.
источник
Медицинский справочник болезней
Болезни горла. Ларингит. Фарингит. Ангина. Ларингоспазм. Стеноз гортани и др.
БОЛЕЗНИ ГОРЛА.
Это воспаление слизистой оболочки гортани. Может быть острым и хроническим.
Редко бывает изолированным. Чаще это одно из проявлений острого респираторного заболевания, гриппа, скарлатины, коклюша и т. д. Его развитию способствуют общее и местное переохлаждение, перенапряжение голоса, вдыхание запыленного воздуха, раздражающих паров и газов, погрешности в питании, курение, злоупотребление спиртными напитками.
Симптомы, течение.
Ощущение сухости, першения, саднения, царапанья в горле; кашель вначале сухой, а в дальнейшем сопровождается отхождением мокроты; голос становится хриплым, грубым или совсем беззвучным; иногда боль при глотании, головная боль и небольшое повышение температуры. Продолжительность болезни обычно не превышает 7-10 дней. При неблагоприятных условиях может перейти в подострую или хроническую форму. При ларингоскопии отмечают разлитую гиперемию и отечность слизистой оболочки гортани. Голосовые складки утолщены, гиперемированы, на них комочки вязкой мокроты, при фонации они смыкаются не полностью. При гриппе возможны кровоизлияния в слизистую оболочку (так называемый геморрагический фарингит). Если патологические изменения наблюдаются лишь на одной стороне гортани и ларингит принял затяжное течение, необходимо исключить туберкулезное, сифилитическое поражение, новообразование.
Лечение.
Устранение причин, вызвавших заболевание. Для полного покоя гортани в течение 5-7 дней больному рекомендуют не разговаривать. Запрещают курить, употреблять спиртные напитки. Необходимо также исключить острые приправы, пряности. Полезны теплое питье (молоко, боржоми), полоскание горла отваром ромашки или шалфея, теплые щелочные ингаляции, ингаляции аэрозолей антибиотиков , тепло на шею (повязка или согревающий компресс), горячие ножные ванны (42-45°С на 20-30 мин). Применяют также физиотерапевтические методы: соллюкс на переднюю поверхность шеи, ультрафиолетовое облучение, электрофорез новокаина на область гортани, УВЧ и микроволновую терапию.
Ларингит Хронический.
Как правило, возникает под влиянием тех же причин, что и острое воспаление, но действующих постоянно и длительно. В результате нарушается трофика тканей и развивается дистрофический процесс.
В зависимости от характера указанных расстройств различают Катаральную, Гипертрофическую и Атрофическую формы хронического ларингита.
Хронический катаральный ларингит. сопровождается хроническим воспалением слизистой оболочки гортани, чаще диффузным.
Симптомы.
Охриплость, быстрая утомляемость голоса, ощущение першения, саднения в горле, периодический кашель с мокротой. Все эти признаки усиливаются при обострении ларингита. При ларингоскопии видна диффузно утолщенная, умеренно гиперемированная слизистая оболочка, голосовые складки утолщены, на них видны инъецированные кровеносные сосуды; иногда одновременно отмечается парез внутренних мышц гортани, что проявляется неполным закрытием голосовой щели при фонации.
Лечение.
Щадящий голосовой режим; исключение факторов, способствующих заболеванию; масляные и щелочные ингаляции, ингаляции аэрозолей антибиотиков; устранение погрешностей в питании; запрещение курения и употребления спиртных напитков. При кашле — кодеин. Полезно теплое питье (молоко, боржом). Эффективно применение физиотерапевтических процедур (УВЧ, микроволновая терапия, электрофорез новокаина на область гортани, соллюкс, ультрафиолетовое облучение передней поверхности шеи) .
Хронический гипертрофический ларингит характеризуется разрастанием эпителия и подслизистого слоя. Может быть ограниченным или диффузным.
Симптомы.
Охриплость, иногда доходящая до афонии, ощущение неловкости, жжения, саднения в горле, кашель при обострении ларингита. При ларингоскопии — равномерное утолщение слизистой оболочки гортани, больше выраженное в области голосовых складок. При ограниченной форме определяется гиперплазия отдельных участков слизистой оболочки гортани, чаще голосовых складок или вестибулярных складок, подскладочного пространства, межчерпаловидной области. Дифференцировать следует от специфических инфекционных гранулем (туберкулез, сифилис и др.) и опухолей.
Лечение то же, что при хроническом катаральном ларингите.
Кроме того, после анестезии слизистой оболочки гортани гиперплазированные участки прижигают 3-5% раствором нитрата серебра. Участки резко выраженной гиперплазии удаляют эндоларингеально хирургическим путем.
Хронический атрофический ларингит проявляется истончением и атрофией слизистой оболочки гортани. Как правило, бывает одним из компонентов атрофического процесса в слизистой оболочке верхних дыхательных, путей.
Симптомы.
Ощущение сухости, першения, саднения в горле, сухой кашель, охриплость. При ларингоскопии слизистая оболочка выглядит истонченной, сухой, покрыта густой слизью, местами засохшей в корки. При усиленном откашливании могут отходить корки с прожилками крови.
Лечение в основном симптоматическое.
Применяют щелочные и масляные ингаляции, смазывание гортани раствором Люголя в глицерине. Для лучшего отхождения корок можно назначить ингаляции аэрозолей протеолитических ферментов (химопсин, химотрипсин и др.).
Это острое или хроническое воспаление слизистой оболочки глотки.
Редко бывает изолированным,чаще сочетается с острым воспалением верхних дыхательных путей (грипп, катар дыхательных путей, различные инфекционные заболевания). Изолированное поражение слизистой оболочки глотки может наблюдаться при непосредственном воздействии на нее раздражителей, таких, как длительное дыхание через рот и разговор на холоде, курение, алкоголь, горячая и холодная пища и др.
Симптомы, течение.
Ощущение саднения, першения в глотке, небольшая боль при глотании (больше выражена при проглатывании слюны, при так называемом пустом глотке, чем при проглатывании пищи). Температура тела может быть субфебрильной. Общее состояние, как правило, страдает мало. При фарингоскопии слизистая оболочка глотки, включая небные миндалины, гиперемирована, местами на ней слизисто-гнойные налеты, иногда на задней стенке глотки выступают в виде красных зерен отдельные фолликулы, язычок отечный. У детей младшего возраста (до 2 лет) заболевание протекает более тяжело. Оно чаще сочетается с воспалением слизистой оболочки носоглотки и острым катаральным ринитом. Нарушается носовое дыхание. Острый фарингит следует дифференцировать с катаральной ангиной.
Лечение преимущественно местное — такое же, как при ангине.
Различают атрофическую, катаральную и гипертрофическую формы.
Развивается из острого фарингита, если долго не устраняют раздражители, действующие на слизистую оболочку глотки. Способствуют возникновению хронического фарингита насморк, тонзиллит, гнойные воспаления придаточных пазух носа, кариес зубов, нарушения обмена веществ, болезни сердца, легких, почек и др.
Фарингит хронический атрофический, как правило, сочетается с атрофией слизистой оболочки носа (см. Насморк атрофический).
Симптомы.
Ощущение сухости, першения, царапанья в горле, нередко сухой кашель, быстрая утомляемость голоса. При фарингоскопии слизистая оболочка задней стенки глотки выглядит сухой, истонченной, бледной, блестящей, как бы покрытой тонким слоем лака; часто она бывает покрыта слизью, засыхающей в виде корок.
Лечение симптоматическое:
Полоскания щелочными растворами, масляные и щелочные ингаляции, смазывание слизистой оболочки раствором Люголя в глицерине. Внутрь — витамин А, 3% раствор йодида калия
Фарингит хронический катаральный и гипертрофический.
Симптомы.
Ощущение першения, саднения, инородного тела в горле, умеренная боль при глотании, скоиление в глотке большого количества вязкого слизистого отделяемого, особенно при гипертрофическом фарингите, что вызывает постоянную необходимость откашливаться и отхаркиваться. Откашливание бывает особенно сильным по утрам, иногда сопровождается тошнотой и рвотой. При фарингоскопии: утолщение и разлитая типеремия слизистой оболочки глотки; вязкий слизистый или слизисто-гнойный секрет на ней; выступают увеличенные отдельные группы фолликулов. Мягкое небо и язычок отечны и утолщены. При гипертрофической форме фарингита указанные симптомы выражены больше. Скопление и увеличение лимфоидной ткани задней стенки глотки, так называемых гранул, обозначают как «гранулезный фарингит», а гипертрофия лимфоидной ткани на боковых стенках глотки за задними небными дужками в виде ярко-красных валиков носит название «боковой фарингит». Этими терминами обозначают гипертрофические формы фарингита.
Лечение.
Полоскания щелочными растворами, ингаляции и пульверизации; смазывания слизистой оболочки глотки раствором Люголя с глицерином, 2-3% раствором колларгола или протаргола.
При Гипертрофической форме фарингита — прижигание гранул 5—10% раствором нитрата серебра, трихлоруксусной кислотой. При выраженных гипертрофических формах фарингита применяют криотерапию.
Острая Ангина.
А нгин а острая (тонзиллит) — это общее острое инфекционно-аллергическое заболевание, при котором происходит воспаление лимфаденоидной ткани миндалин глотки, чаще небных миндалин
По этиологии острые ангины делятся на 3 типа:
- Первичные ангины (обычные) – одно из самых распространеннных заболеваний верхних дыхательных путей.
Этиология.
Причинами обычных ангин могут являться: стафилококк, стрептококк, пневмококк, грибки рода Candida, анаэробы, аденовирусы, вирусы гриппа.
Механизм передачи — воздушно-капельный, контактно-бытовой и алиментарный путь от больных или бактерианосителей к здоровым.
Провоцирующими факторами являются переохлаждение организма, снижение иммунитета, раздражение.
Симптомы.
Первичные ангины проявляются острыми воспалительными процессами только лимфаденоидного кольца глотки.
При стрептококковой ангине токсины выделяются в кровь, происходит интоксикация всего организма, возможно поражение нервной, сердечно-сосудистой, иммунной системы. Частые ангины могут привести к ревматизму, гломерулонефриту. - Вторичные (симптоматические) ангины.
Проявляется при острых инфекционных заболеваниях (инфекционном мононуклеозе, дифтерии,кори, скарлатине, туберкулезе, аденовирусе, герпесе и т.д.), при системных заболеваниях крови (агранулоцитозе, лейкозе и др.) также происходит поражение миндалин. - Специфические ангины — этиологическим фактором выступает специфическая инфекция (например, ангина Симановского-Плаута-Венсана, грибковая ангина).
Клинические симптомы ангин.
Заболевание начинается остро. Жалуются на озноб, боли при глотании, саднение, першение в горле, повышается температура.
Регионарные лимфатические узлы увеличиваются в размерах и становятся болезненными на ощупь. Степень выраженности клинических симптомов зависит от степени тяжести ангины.
По клиническим формам острые ангины бывают:
- катаральные,
- фолликулярные,
- лакунарные,
- флегмонозные,
Катаральная Ангина.
При этом происходит преимущественно поверхностное поражение миндалин. Температура тела до 37,0. Интоксикация умеренная.
Обьективно: гиперемия мягкого и твёрдого нёба, задней стенки глотки, умереное увеличение миндалин.
Катаральная форма может перейти в другую форму ангины (лакунарную или фолликулярную).
Лакунарная и фолликулярная ангины протекают с более выраженной симптоматикой.
Температура тела повышается до 39-40 «С, более выражены явления интоксикации (общая слабость, головная боль, боли в мышцах, суставах, во всем теле). Общий анализ крови выявляет лейкоцитоз, увеличение СОЭ до 40-50 мм/ч. В моче иногда обнаруживают следы белка, эритроциты.
Лакунарная Ангина.
Происходит поражение миндалин в области лакун с гнойным налётом на свободную поверхность нёбных миндалин.
Желтовато-белый фибринозно-гнойный налет не выходит за пределы миндалин, легко удаляется, не оставляя кровоточащего дефекта.
Фолликулярная ангина.
При этом поражается преимущественно фолликулярный аппарат миндалин.
Обьективно: миндалины гипертрофированы, резко отёчны, видны нагноившиеся фолликулы в виде беловато-желтоватых образований величиной с булавочную головку (картина «звёздного неба»). Нагноившиеся фолликулы вскрываются, образуя гнойный налёт, не распространяющийся за пределы миндалин.
Ангина флегмонозная или абсцесс перитонзиллярный.
Это острое гнойное воспаление околоминдаликовой клетчатки. Чаще является осложнением одной из описанных выше форм ангин. Развивается редко, чаще всего на фоне хронического тонзиллита.
Процесс чаще односторонний. Больные жалуются на резкую боль в горле при глотании, головную боль, озноб, слабость, повышением температуры тела до 38-39 гр. Появляется неприятный запах изо рта, обильное выделение слюны.. Регионарные лимфатические узлы значительно увеличены и болезненны при пальпации.
Обьективно: при фарингоскопии отмечают резкую гиперемию и отечность тканей мягкого неба с одной стороны. Если лечение не проводится вовремя, то может образоваться ограниченный гнойник в околоминдаликовой клетчатке — перитонзиллярный абсцесс. Если самостоятельно не вскрывается, то проводят хирургического вскрытия абсцесса на фоне приема антибиотиков. Воспалительные изменения в лимфаденоидном глоточном кольце не всегда свидетельствуют об ангине.
Дифференциальный диагноз следует проводить с дифтерией, корью, гриппом, острым катаром верхних дыхательных путей, в том числе острым фарингитом, инфекционным мононуклеозом, с острыми заболеваниями крови.
Осложнения.
Перитонзиллит, паратонзиллярный абсцесс, гнойный лимфаденит регионарных лимфатических узлов, синуситы, отиты, тонзиллогенный медиастинит, флегмона шеи, ревматизм, холецистит, орхит, менингит, нефрит.
Лечение Ангины.
Постельный режим в первые сутки.
Пища мягкая, щадящая, обильное питье (молоко с мёдом, чай с лимоном).
- Антибактериальные препараты: антибиотики широкого спектра действия или назначают антибиотики на основе бак.посева, противовоспалительные средства. В случае развития флегмонозной ангины показано вскрытие гнойника, прием антибактериальных препаратов.
- Полоскание: для полоскания применяют различные антибактериальные растворы. В качестве антисептиков используют 1%-ный раствор йодинола для промывания горла, 3%-ный раствор перекиси водорода, 0,1%-ный раствор калия перманганата, 2—4%-ный раствор борной кислоты, раствор бикарминта, 0,05—0,1%-ный раствор риванола, настойку календулы;
- Ингаляции: используют отвары следующих трав – ромашки, эвкалипта, цветков ноготков, бузины сибирской и др.;
- Компрессы: рекомендуется применять компрессы, особенно при увеличенных региональных лимфатических узлах.
Смесь спирта (100 мл) + ментола (2,5 г) + новокаина (1,5 г) + анестезина — меновазин (1,5 г) нанести на переднюю часть шеи, закутав шею теплой тканью или шарфо м.
Хронический Тонзиллит.
Это хроническое воспаление небных миндалин; болеют как взрослые, так и дети. Причиной служат повторные ангины, реже другие острые инфекционные заболевания (скарлатина, корь, дифтерия). Развитию хронического тонзиллита способствуют стойкое нарушение носового дыхания, снижение иммунитета, хронические синуситы, риниты, гаймориты, кариес зубов, заболевания десен и т.д.
При обострении лечат так же, как и острую ангину. И, необходимо вылечить хронические заболевания, способствующие развитию и обострению хронической ангины.
Чаще встречается в раннем детском возрасте, при рахите, спазмофилии, гидроцефалии или вследствие искусственного вскармливания и т. д. и объясняется повышением рефлекторной возбудимости нервно-мышечного аппарата гортани. У взрослых может быть результатом рефлекторного раздражения гортани инородным телом, вдыхания раздражающих газов.
Симптомы, течение.
У детей — периодические приступы судорожного замыкания голосовой щели с продолжительным шумным вдохом, цианозом, подергиваниями конечностей, сужением зрачков, иногда с остановкой дыхания, редко потерей сознания. Приступ обычно длится несколько секунд и дыхание восстанавливается. У взрослых приступ ларингоспазма также непродолжителен и сопровождается сильным кашлем, гиперемией лица, а затем цианозом.
Лечение.
Устранение причины заболевания. Во время приступа раздражают слизистую оболочку (щекочут в носу, дают нюхать нашатырный спирт) и кожу (опрыскивание лица холодной водой, укол, щипок). Интубацию или трахеостомию применяют очень редко.
В межприступном периоде проводят общеукрепляющее лечение (прогулки на свежем воздухе, витаминотерапия, особенно показан витамин D ). Детей, склонных к ларингоспазму и находящихся на искусственном вскармливании, следует по возможности обеспечить донорским молоком.
Встречается как одно из проявлений воспалительного или невоспалительного поражения гортани и локализуется обычно в местах скопления рыхлой п од слизистой клетчатки гортани (подскладочное пространство, вестибулярные складки, черпалонадгортанные складки, поверхность надгортанника со стороны языка).
Может быть ограниченным или диффузным.
Причины: травма (механическая, термическая, химическая) слизистой оболочки глотки или гортани, аллергия, острые инфекционные заболевания, заболевания сердечно-сосудистой системы и почек, коллатеральный отек при патологических изменениях в шейных лимфатических узлах, щитовидной железе, при воспалительных процессах в глотке (перитонзиллярный, парафарингеальный абсцесс и др.); флегмона шеи при остром, особенно флегмонозном ларингите, при новообразованиях гортани.
Симптомы и течение зависят от локализации и выраженности отека. Они могут заключаться лишь в ощущении неловкости, умеренной боли в горле при глотании или быть более серьезными вплоть до резкого затруднения дыхания. При этом нередко возникает значительное стенозирование просвета гортани. При ларингоскопии видно ограниченное или разлитое, напряженное студенистое опухолевидное образование бледно-розового цвета. Контуры анатомических деталей гортани в области отека исчезают.
Лечение.
Больного госпитализируют, так как даже незначительный отек может очень быстро увеличиться и привести к выраженному стенозу гортани. По возможности необходимо устранить причины отека. Больному дают глотать кусочки льда, кладут пузырь со льдом на шею, назначают отвлекающую терапию (горчичники, банки, горячие ножные ванны), вдыхание кислорода, ингаляции аэрозолей антибиотиков, антибиотики в/м, сульфаниламиды, дегидратационную терапию(в/в вливания 20 мл 40% раствора глюкозы), в/в введение 10 мл 10% раствора хлорида кальция, 1 мл 5% раствора аскорбиновой кислоты. Показаны также внутриносовая новокаиновая блокада, мочегонные антигистаминныепрепараты внутрь, в/м (пипольфен, супрастин и др.), ингаляции аэрозолей кортикостероидов. В тяжелых случаях вводят в/м 1- 2 мл гидрокортизона (25-50 м.г) или в/в 1-2 мл водного раствора преднизолона(медленно в течение 4-5 мин). При безуспешности медикаментозной терапии и нарастании стенозирования гортани показана трахеостомия (или продленная интубация).
Это значительное уменьшение или полное закрытие ее просвета.
Различают острые и хронические стенозы гортани.
Острые стенозы могут возникнуть внезапно, молниеносно или развиться постепенно в течение нескольких часов. Наблюдаются при истинном и ложном крупе, остром ларинготрахеобронхите у детей, отеке гортани, флегмонозном ларингите, хондроперихондрите, инородном теле, травме (механической, термической, химической), двустороннем параличе задней перстнечерпалобидной мышцы.
Хронические стенозы характеризуются медленным развитием сужения просвета гортани и его стойкостью. Однако в период хронически протекающего сужения гортани при неблагоприятных условиях (воспаление, травма, кровоизлияние и др.) может быстро развиться острый стеноз гортани. Хронические стенозы возникают на почве рубцовых изменений гортани после травм, хондроперихондрита, склеромы, при дифтерии, сифилисе, опухоли.
Симптомы и течение зависят от стадии стеноза.
Стадия I — компенсации — сопровождается выпадением паузы между вдохом и выдохом, удлинением вдоха, рефлекторным уменьшением числа дыханий и нормальным соотношением числа дыхательных движений и пульса. Голос становится хриплым (за исключением стенозов, обусловленных параличом нижнегортанных нервов), на вдохе появляется стенотический шум, слышимый на значительном расстоянии.
Стадия II — декомпенсации: отчетливо выступают все признаки кислородного голодания, усиливается одышка, кожные покровы и слизистые оболочки принимают синюшный оттенок, при вдохе наблюдается резкое втяжение межреберных промежутков, над- и подключичных ямок, яремной ямки. Больной становится беспокойным, мечется, покрывается холодным потом, дыхание : учащается, усиливается дыхательный шум. Стадия III — асфиксии (удушья) — характеризуется падением, сердечной деятельности, дыхание редкое и поверхностное, усиливается бледность кожных покровов, больные становятся вялыми, безучастными к окружающему, зрачки расширены, наступают стойкая остановка дыхания, потеря сознания, непроизвольное отхождение кала и мочи. Для оценки степени стеноза наиболее существенна величина просвета голосовой щели. Однако при медленном нарастании стеноза больной иногда удовлетворительно справляется с дыханием при узком просвете гортани. При установлении диагноза следует исключить стеноз трахеи, расстройство дыхания вследствие болезней легких и сердца.
Лечение.
При любом заболевании гортани, если не исключена опасность стеноза, больного следует срочно госпитализировать, чтобы своевременно принять все необходимые меры по предупреждению асфиксии.
В стадии компенсации еще возможно восстановление дыхания терапевтическими методами (горчичники на грудь, горячие ножные ванны, ингаляция кислорода, медикаментозные средства группы морфина, дегидратационная терапия, сердечные средства).
В стадии декомпенсации и асфиксии необходимо немедленно произвести трахеостомию (в последние годы с успехом применяют продленную интубацию), при дифтерийном стенозе — интубацию. В случае остановки дыхания после вскрытия трахеи проводят искусственную вентиляцию легких. У больных с хроническим стенозом лечение должно быть направлено на основное заболевание (опухоль, склерома и др.).
При Рубцовых стенозах применяют бужирование и хирургические методы лечения — ларинго- и трахеостомию с иссечением рубцовой ткани.
Это поражение слизистой оболочки глотки грибом лептотриксом.
На поверхности слизистой оболочки задней стенки глотки, боковых валиков, в лакунах небных миндалин появляются беловатые плотные образования в виде шипов, плотно сидящих на основании. Они возникают вследствие усиленной пролиферации эпителия с ороговением! Эти шипы отчетливо видны при фарингоскопии. Фарингомикозу способствуют длительное нерациональное применение антибиотиков, хронический тонзиллит, гипоавитаминозы.Течение хроническое, не беспокоящее больного; заболевание часто обнаруживается случайно при осмотре глотки. Лишь иногда больной указывает на неприятное ощущение чего-то постороннего в горле. При лабораторном исследовании в плотных шипах находят грибы лептотрикса.
Лечение.
Смазывание слизистой оболочки и миндалин раствором Люголя с глицерином. Полоскание горла и промывание лакун 0,1% водным раствором хинозола (2 раза в неделю, всего 8-10 раз). При сопутствующем хроническом тонзиллите показано удаление миндалин.
Это хроническое инфекционное заболевание, поражающее слизистую оболочку дыхательных путей.
Возбудитель — палочка Фриша — Волковича. Пути и способы заражения не установлены.
Симптомы, течение.
Заболевание характеризуется медленным течением, прогрессирующим в течение многих лет. В начальных стадиях образуются плотные инфильтраты в виде плоских или бугристых возвышений, которые, как правило, не изъязвляются, располагаются преимущественно в местах физиологических сужений: в преддверии носа, хоанах, носоглотке, подскладочном пространстве гортани, у бифуркации трахеи, у разветвлений бронхов. В более поздней стадии инфильтраты рубцуются, вызывая тем самым сужение просвета дыхательных путей и расстройство дыхания. Обычно склерома захватывает одновременно несколько отрезков дыхательных путей. Реже процесс локализуется в одном участке.
Диагноз.
Для распознавания склеромного процесса применяют серологические реакции Вассермана, Борде — Жангу, гистологическое исследование био-псийного материала и исследование мокроты на палочки Фриша — Волковича. Следует учитывать проживание больного в местности, где встречается склерома.
Лечение.
Специфического лечения нет. Благоприятный результат получают при лечении стрептомицином и рентгенотерапии. К хирургическим методам лечения относятся бужирование, удаление и электрокоагуляция инфильтратов.
Лечение ангины
В начале заболевания необходимо соблюдать постельный режим (для уменьшения возможности развития осложнений — со стороны сердца, почек, суставов). Из питания исключают острую, грубую пищу. Рекомендуется обильное теплое питье (молоко с мёдом, чай с лимоном), бульон, жидкая каша, кисели (всё из отдельной посуды).
Лекарственная терапия подразумевает использование антибактериальных препаратов (подобранных на основе посева, либо антибиотики широкого спектра действия) и противовоспалительных средств. Схему лечения может расписать только опытный врач после осмотра. Самолечение может привести к нежелательному исходу. В случае развития флегмонозной ангины первым этапом показано вскрытие гнойника.
— полоскание: для полоскания применяют различные антибактериальные растворы. В качестве антисептиков используют 1%-ный раствор йодинола для промывания горла, 3%-ный раствор перекиси водорода, 0,1%-ный раствор калия перманганата, 2—4%-ный раствор борной кислоты, раствор бикарминта, 0,05—0,1%-ный раствор риванола, настойку календулы;
— ингаляции: для ингаляции используют отвары следующих трав – ромашки, эвкалипта, цветков ноготков, бузины сибирской, карагоны гривастой (верблюжий хвост), черники обыкновенной и др.; — компрессы: местно рекомендуется применять компрессы, особенно при увеличенных региональных лимфатических узлах. Смесь спирта (100 мл), ментола (2,5 г), новокаина (1,5 г), анестезина — меновазин (1,5 г) нанести на переднюю часть шеи, закутав шею платком или шарфом
источник
 хронические воспалительные болезни легких, бронхов (бронхиты), трахеи, глотке, носа и его придаточных пазухах;
хронические воспалительные болезни легких, бронхов (бронхиты), трахеи, глотке, носа и его придаточных пазухах;