Вопрос о том, какое лекарство быстро и эффективно помогает при медикаментозном [лечении хронического бронхита], весьма актуален.
Ведь многие не хотят проходить длительный курс терапии и ищут легкий способ вылечить это заболевание.
[Хронический бронхит] у взрослых характеризуется наличием воспалительных очагов в бронхиальном дереве, а также повреждением слизистой бронхов.К сожалению, медикаменты, которые смогли бы излечить пациента за одно применение, пока еще не изобретены, поэтому людям с хронической формой бронхита стоит настроиться на долговременное серьезное лечение.
Основной симптом развития патологии присутствие мучительного кашля, при котором мокрота отходит с большим трудом.
Несвоевременное обращение за медицинской помощью может привести к тяжелым осложнениям и нанести непоправимый вред здоровью.
Для лечения взрослых пациентов, медикаменты подбираются с учетом имеющихся у них сопутствующих заболеваний.
Хронический бронхит – вялотекущий воспалительный процесс, поражающий бронхи и нарушающий нормальную вентиляцию легких. Присутствие постоянного кашля отягощает состояние больного.
Заболевание является довольно распространенным и диагностируется у людей всех возрастных категорий.
Лечение бронхита хронического типа у взрослых сосредоточенно на устранение симптомов и улучшения качества жизни.
Основными причинам, способствующими развитию хронического бронхита у взрослых являются – проникновение инфекций и [вирусов] в дыхательные пути, длительное воздействие на бронхи токсичных веществ, раздражающих их слизистую оболочку.
Факторы, влияющие на процесс возникновения болезни:
- вредные условия труда, связанные с постоянным вдыханием опасных токсинов;
- курение табака (пассивное, в том числе);
- повышенный уровень загрязнения окружающей среды;
- ослабленная иммунная система;
- систематическое воздействие бытовых химикатов;
- патологические отклонения в строении носовых проходов (деформация носовой перегородки);
- острые респираторные болезни.
Диагностировать хронический бронхит у взрослых можно лишь при наблюдении у пациента длительного кашля с выделением мокроты.
Если после перенесенного ранее простудного заболевания все симптомы исчезли, а кашель так и остался, то необходимо обратиться к врачу и пройти полную диагностику.Хронический бронхит характеризуется следующими симптомами:
- длительный не проходящий кашель на протяжении 3 месяцев в течение 2 лет, сопровождающийся болезненными ощущениями в грудной клетке;
- частая одышка, характерное возникновение трудностей в процессе дыхания, связанных с кислородной недостаточностью;
- обильное выделение мокроты или слизи при кашле;
- мокрота выходит с примесью крови (в итоге бронхит можно спутать с онкологическим заболеванием легких или туберкулезом, проявляющихся похожим симптомом).
После проведения необходимых лабораторных обследований, включающих в себя анализ мокроты, общий и биохимический анализ крови, врач подбирает индивидуальный метод лечения для каждого пациента.
Здесь специалист обращает внимание на следующее:
- на стадию протекания болезни и на наличие осложнений, усугубляющих процесс воспаления;
- на личные особенности больного (индивидуальная непереносимость лекарственных препаратов, возможные аллергические реакции).
Большинство курильщиков, подверженных заболеванию, считают, что хронический бронхит необязательно долго и упорно лечить.
Но если запустить процесс развития болезни, то это приведет к развитию хронической обструктивной болезни легких.
В этом случае медицина бессильна и никакое лекарство избавиться от кашля уже не поможет.
Особенность хронического бронхита у взрослых в его нестабильно-протекающей форме: фазы ремиссий постоянно сменяются периодами обострений.
Исчезновение симптомов, особенно кашля, может вызвать у больного ошибочное мнение насчет своего выздоровления.
Лечение болезни у взрослых на любой стадии подразумевает своевременное и непрерывное применение терапии, даже в случае, если болезнь перестала себя проявлять.
Необходимо полностью отказаться от всех вредных привычек – главное условие для удачного лечения хронического бронхита у взрослых. Необходимо устранение всех факторов, послуживших катализаторами для развития бронхита.
Больным рекомендуются регулярные занятия дыхательной гимнастикой и лечебной физкультурой.
Пациенты должны придерживаться лечебного рациона питания, включающего в себя витаминизированную сбалансированную диету и прием травяных отваров и настоев из лекарственных растений.
Для лечения бронхита у взрослых необходимо обратиться в медицинское учреждение и записаться на прием к врачу-терапевту.Специалист послушает шум в легких, выявит характерные для заболевания симптомы и назначит необходимые анализы.
В случае обострения хронического бронхита и прогрессирования симптоматики может понадобиться стационарное лечение.
Для устранения симптомов хронического бронхита и ликвидации очага инфекции, назначаются следующие медикаменты:
Часто используют медикаменты пенициллинового ряда (флемоклав, аугментин, амоксиклав).
Макролиды назначаются в случае плохой переносимости антибиотиков пенициллинового ряда (эритромицин, кларитромицин).
Цефалоспорины (цефтриаксон, ципрофлоксацин, левофлоксацин). Фторхинолоны (левофлоксацин, моксифлоксацин). Курс лечения антибиотиками составляет от 5 до 10 дней.
Фармакологические препараты разжижают мокроту, облегчают ее отделение и выводят из бронхов, смягчают приступы кашля.
Лучше всех себя зарекомендовали лазолван, флавамед, бромгексин, мукалтин, гедерин, АЦЦ. Главное условие при лечении этими средствами – употребление большого количества теплой воды, желательно с высоким содержанием щелочи.
Препараты этой группы назначают лишь при наличии сухого кашля и симптомах обычного бронхита у взрослых.
Употребление противокашлевых средств в комплексе с отхаркивающими противопоказано, так как может привести к ухудшениям, вызванным застоем мокроты в бронхах. В основном от кашля назначаются растительные препараты.
Актуальные лекарства при хроническом обструктивном бронхите, смягчают приступы кашля. Для устранения симптомов одышки можно использовать бронхорасширяющие лекарства (эуфилин, венталин).
Назначаются, если причины заболевания связаны с инфекционным поражением бронхов.
Для максимального эффекта медикаментозного лечения хронического бронхита и во избежание негативных последствий для организма, пациентам рекомендуется:
- исключить прием лекарственных препаратов, не назначенных лечащим врачом;
- не увеличивать или сокращать рекомендуемую дозировку;
- не прерывать лечения, даже в случае ремиссии болезни;
- включить в рацион кисломолочные продукты, улучшающие микрофлору кишечника;
- сообщать врачу обо всех изменениях, происходящих с организмом в период лечения.
Программу лечения должен составлять и контролировать только лечащий врач, учитывая особенности патологии и симптомы конкретного пациента.
Самолечение часто приводит к очень печальным последствиям, поэтому строго запрещено. Вовремя начатая медицинская терапия и соблюдение всех рекомендаций врача дают надежду на полное выздоровление больного.источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Хронический бронхит — хронический воспалительный процесс в бронхах, сопровождающийся кашлем с отделением мокроты не менее 3 месяцев в году в течение 2 и более лет, при этом отсутствуют какие-либо заболевания бронхопульмональной системы и ЛОР-органов, которые могли бы вызвать эти симптомы.
Лечение хронического бронхита во многом определяется клинической формой заболевания, особенностями его течения.

- Устранение этиологических факторов хронического бронхита.
- Стационарное лечение и постельный режим по определенным показаниям.
- Лечебное питание.
- Антибактериальная терапия в периоде обострения гнойного хронического бронхита, включая методы эндобронхиального введения лекарств.
- Улучшение дренажной функции бронхов: отхаркивающие средства, бронходилататоры, позиционный дренаж, массаж грудной клетки, фитотерапия, гепаринотерапия, лечение кальцитрином.
- Дезинтоксикационная терапия в периоде обострения гнойного бронхита.
- Коррекция дыхательной недостаточности: длительная малопоточная оксигенотерапия, гипербарическая оксигенация, экстракорпоральная мембранная оксигенация крови, ингаляции увлажненного кислорода.
- Лечение легочной гипертензии у больных хроническим обструктивным бронхитом.
- Иммуномодулирующая терапия и улучшение функции системы местной бронхопульмональной защиты.
- Повышение неспецифической резистентности организма.
- Физиолечение, ЛФК, дыхательная гимнастика, массаж.
- Санаторно-курортное лечение.
Устранение этиологических факторов хронического бронхита во многом замедляет прогрессирование заболевания, предупреждает обострение болезни и развитие осложнений.
Прежде всего необходимо категорически отказаться от курения. Большое значение придается устранению профессиональных вредностей (различных видов пыли, паров кислот, щелочей и т.д.), тщательной санации очагов хронической инфекции (в ЛОР-органах и др.). Очень важным является создание оптимального микроклимата на рабочем месте и дома.
В случае выраженной зависимости начала заболевания и последующих его обострений от неблагоприятных метеоусловий целесообразен переезд в регион с благоприятным сухим и теплым климатом.
Больным с развитием локальных бронхоэктазов нередко показано оперативное лечение. Устранение очага гнойной инфекции уменьшает частоту обострений хронического бронхита.

Стационарное лечение и постельный режим показаны только определенным группам больных при наличии следующих условий:
- выраженное обострение хронического бронхита с нарастанием дыхательной недостаточности, несмотря на активное амбулаторное лечение;
- развитие острой дыхательной недостаточности;
- острая пневмония или спонтанный пневмоторакс;
- проявление или усиление правожелудочковой недостаточности;
- необходимость проведения некоторых диагностических и лечебных манипуляций (в частности, бронхоскопии);
- необходимость хирургического вмешательства;
- значительная интоксикация и выраженное ухудшение общего состояния больных гнойным бронхитом.
Остальным больным хроническим бронхитом проводится амбулаторное лечение.
Больным хроническим бронхитом рекомендуется сбалансированная диета с достаточным содержанием витаминов. Целесообразно включать в диету сырые овощи и фрукты, соки, дрожжевые напитки.
При хроническом бронхите с отделением большого количества мокроты происходит потеря белка, а при декомпенсированном легочном сердце отмечается повышенная потеря альбумина из сосудистого русла в просвет кишечника. Этим больным показана обогащенная белком диета, а также переливание внутривенно капельно альбумина и препаратов аминокислот (полиамин, нефрамин, альвезин).
При декомпенсированном легочном сердце назначается диета № 10 с ограничением энергетической ценности, соли и жидкости и повышенным ( содержанием калия.
При выраженной гиперкапнии углеводная нагрузка может вызвать острый дыхательный ацидоз вследствие повышенного образования углекислого газа и сниженной чувствительности дыхательного центра. В этом случае предлагается использовать гипокалорийную диету 600 ккал с ограничением углеводов (30 г углеводов, 35 г белков, 35 г жиров) в течение 2-8 недель. Положительные результаты отмечены у больных с избыточной и нормальной массой тела. В дальнейшем назначается диета 800 ккал в день. Диетическое лечение при хронической гиперкапнии оказывается достаточно эффективным.
Антибактериальная терапия проводится в периоде обострения гнойного хронического бронхита в течение 7-10 дней (иногда при выраженном и длительном обострении в течение 14 дней). Кроме того, антибактериальная терапия назначается при развитии острой пневмонии на фоне хронического бронхита.
При выборе антибактериального средства учитывается и эффективность проводившейся прежде терапии. Критерии эффективности антибактериальной терапии в период обострения:
- положительная клиническая динамика;
- слизистый характер мокроты;
уменьшение и исчезновение показателей активного инфекционно-воспалительного процесса (нормализация СОЭ, лейкоцитарной формулы крови, биохимических показателей воспаления).
При хроническом бронхите могут применяться следующие группы антибактериальных средств: антибиотики, сульфаниламиды, нитрофураны, трихопол (метронидазол), антисептики (диоксидин), фитонциды.
Антибактериальные препараты могут назначаться в виде аэрозолей, внутрь, парентерально, эндотрахеально и эндобронхиально. Последние два метода применения антибактериальных препаратов являются наиболее эффективными, так как позволяют проникать антибактериальному веществу непосредственно в очаг воспаления.
Антибиотики назначаются с учетом чувствительности флоры мокроты к ним (мокроту необходимо исследовать по методу Мульдера или исследовать на флору и чувствительность к антибиотикам мокроту, полученную при бронхоскопии). Для назначения антибактериальной терапии до получения результатов бактериологического исследования полезной является микроскопия мокроты с окраской Граму. Обычно обострение инфекционно-воспалительного процесса в бронхах вызывается не одним инфекционным агентом, а ассоциацией микробов, часто устойчивых к большинству препаратов. Нередко среди возбудителей бывает грамотрицательная флора, микоплазменная инфекция.
Правильный выбор антибиотика при хроническом бронхите определяется следующими факторами:
- микробным спектром инфекции;
- чувствительностью инфекционного возбудителя к инфекции;
- распределением и проникновением антибиотика в мокроту, в слизистую оболочку бронха, бронхиальные железы, паренхиму легких;
- цитокинетикой, т.е. способностью препарата накапливаться внутри клетки (это имеет значение для лечения инфекции, вызванной «внутриклеточными инфекционными агентами» — хламидиями, легионеллами).
Ю. Б. Белоусов и соавт. (1996) приводят следующие данные об этиологии острого и обострении хронического бронхита:
- Haemophilus influenzae 50%
- Streptococcus pneumoniae 14%
- Pseudomonas aeruginosas 14%
- Moraxella (Neiseria или Branhamella) catarrhalis 17%
- Staphylococcus aureus 2%
- Прочие 3%
По данным Ю. Новикова (1995) основными возбудителями при обострении хронического бронхита являются:
- Streptococcus pneumoniae 30,7%
- Haemophilus influenzae 21%
- Str. haemolitjcus 11%
- Staphylococcus aureus 13,4%
- Pseudomonas aeruginosae 5%
- Mycoplazma 4,9%
- He выявленный возбудитель 14%
Достаточно часто при хроническом бронхите выявляется микст-инфекция: Moraxella catairhalis + Haemophilus influenzae.
По данным 3. В. Булатовой (1980) удельный вес микст-инфекции в обострении хронического бронхита следующий:
- микробы и микоплазма — в 31% случаев;
- микробы и вирусы — в 21% случаев;
- микробы, вирусы имикоплазмы — в 11% случаев.
Инфекционные агенты выделяют токсины (например, Н. influenzae — пептидогликаны, липоолигосахариды; Str. pneumoniae — пневмолизин; Р. aeruginosae — пиоцианин, рамнолипиды), которые повреждают реснитчатый эпителий, замедляют цилиарные колебания и даже вызывают гибель эпителия бронхов.
При назначении антибактериальной терапии после установления вида возбудителя принимают во внимание следующие обстоятельства.
Н. influenzae резистентна к бета-лакгамным антибиотикам (пенициллину и ампициллину), что обусловлено выработкой фермента ТЕМ-1, разрушающего эти антибиотики. Неактивен против Н. influenzae и эритромицин.
В последнее время сообщается о значительном распространении штаммов Str. pneumoniae, резистентных к пенициллину и многим другим бета-лактамным антибиотикам, макролидам, тетрациклину.
М. catarrhal является нормальной сапрофитной флорой, но достаточно часто может быть причиной обострения хронического бронхита. Особенностью моракселлы является высокая способность адгезии на орофарингеальные клетки, причем это особенно характерно для лиц в возрасте старше 65 лет с хроническим обструкгивным бронхитом. Наиболее часто моракселла является причиной обострения хронического бронхита в районах с большим загрязнением воздуха (центры металлургической и угольной промышленности). Примерно 80% штаммов моракселлы вырабатывают бета-лактамазы. Комбинированные препараты ампициллина и амоксициллина с клавулановой кислотой и сулбактамом не всегда активны против бета-лактамазопродуцирующих штаммов моракселлы. Этот .возбудитель чувствителен к септриму, бактриму, бисептолу, а также высокочувствителен к 4-фторхинолонам, к эритромицину (однако 15% штаммов моракселлы к нему не чувствительны).
При микст-инфекции (моракселла + гемофильная палочка), продуцирующей β-лактамазы, могут оказаться не эффективны ампициллин, амоксициллин, цефалоспорины (цефтриаксон, цефуроксим, цефаклор).
При выборе антибиотика у больных с обострением хронического бронхита можно воспользоваться рекомендациями P. Wilson (1992). Он предлагает выделять следующие группы больных и соответственно группы антибиотиков.
- 1 группа — Здоровые прежде лица с поствирусным бронхитом. У этих больных, как правило, наблюдается вязкая гнойная мокрота, антибиотики плохо проникают в слизистую оболочку бронхов. Этой группе пациентов следует рекомендовать обильное питье, отхаркивающие средства, растительные сборы, имеющие бактерицидные свойства. Однако при отсутствии эффекта применяются антибиотики амоксициллин, ампициллин, эритромицин и другие макролиды, тетрациклины (доксициклин).
- 2 группа — Больные хроническим бронхитом, курильщики. К ним относятся те же рекомендации, что и для лиц 1 группы.
- 3 группа — Больные хроническим бронхитом с сопутствующими тяжелыми соматическими заболеваниями и высокой вероятностью наличия резистентных форм возбудителей (моракселлы, гемофильной палочки). Этой группе рекомендуются бета-лактамазостабильные цефалоспорины (цефаклор, цефиксим), фторхинолоны (ципрофлоксацин, офлоксацин и др.), амоксициллин с клавулановой кислотой.
- 4 группа — Больные хроническим бронхитом с бронхоэктазами или хронической пневмонией, выделяющие гнойную мокроту. Используют те же препараты, которые были рекомендованы для больных 3 группы, а также ампициллин в сочетании с сулбактамом. Кроме того, рекомендуется активная дренажная терапия, физиолечение. При бронхоэктазах наиболее частым возбудителем, обнаруживаемым в бронхах, является Haemophylus influenzae.
У многих больных хроническим бронхитом обострение заболевания обусловлено хламидиями, легионеллами, микоплазмами.
В этих случаях высокоактивны макролиды и в меньшей степени — доксициклин. Особого внимания заслуживают высокоэффективные макролиды озитромицин (сумамед) и рокситромицин (рулид), ровамицин (спирамицин). Эти препараты после приема внутрь хорошо проникают в бронхиальную систему, длительно сохраняются в тканях в достаточной концентрации, накапливаются в полиморфноядерных нейтрофилах и альвеолярных макрофагах. Фагоциты доставляют эти препараты к месту инфекционно-воспалительного процесса. Рокситромицин (рулид) назначается по 150 мг 2 раза в сутки, азитромицин (сумамед) — по 250 мг 1 раз в сутки, ровамицин (спирамицин) — по 3 млн ME 3 раза в день внутрь. Длительность курса лечения — 5-7 дней.
При назначении антибиотиков следует учитывать индивидуальную переносимость препаратов, особенно это относится к пенициллину (его не стоит назначать при выраженном бронхоспастаческом синдроме).
Антибиотики в аэрозолях в настоящее время применяются редко (аэрозоль антибиотика может провоцировать бронхоспазм, кроме того, эффект этого метода не велик). Наиболее часто антибиотики применяются внутрь и парентерально.
При выявлении грамположительной кокковой флоры наиболее эффективно назначение полусинтетических пенициллинов, преимущественно комбинированных (ампиокс по 0.5 г 4 раза в день внутримышечно или внутрь), или цефалоспоринов (кефзол, цефалексин, клафоран по 1 г 2 раза в день внутримышечно), при грамотрицательной кокковой флоре — аминогликозидов (гентамицин по 0.08 г 2 раза в день внутримышечно или амикацин по 0.2 г 2 раза в день внутримышечно), карбенициллина (по 1 г внутримышечно 4 раза в день) или цефалоспоринов последнего поколения (фортум по 1 г 3 раза в день внутримышечно).
В ряде случаев могут быть эффективны антибиотики широкого спектра действия макролиды (эритромицин по 0.5 г 4 раза в день внутрь, олеандомицин по 0.5 г 4 раза в день внутрь или внутримышечно, эрициклин — сочетание эритромицина и тетрациклина — в капсулах по 0.25 г, 2 капсулы 4 раза в день внутрь), тетрациклины, особенно продленного действия (метациклин или рондомицин по 0.3 г 2 раза в день внутрь, доксициклин или вибрамицин в капсулах по 0.1 г 2 раза в день внутрь).
Таким образом, по современным представлениям, препаратами 1 ряда при лечении обострения хронических бронхитов являются ампициллин (амоксициллин), в том числе в комбинации с ингибиторами бета-лактамаз (клавулановой кислотой аугментин, амоксиклав или сулбактамом унасин, сулациллин), оральные цефалоспорины II или III поколения, фторхинолоновые препараты. При подозрении на роль микоплазм, хламидий, легионелл в обострении хронического бронхита целесообразно применять макролидные антибиотики (особенно азитромицин — сумамед, рокситромицин — рулид) или тетрациклины (доксициклин и др.). Возможно также комбинированное применение макролидов и тетрациклинов.

Сульфаниламидные препараты достаточно широко применяются при обострении хроническом бронхите. Они обладают химиотерапевтической активностью при грамположительной и неотрицательной флоре. Обычно назначаются препараты продленного действия.
Бисептол в таблетках по 0.48 г. Назначают внутрь по 2 таблетки 2 раза в день.
Сульфатон в таблетках по 0.35 г. В первый день назначают по 2 таблетки утром и вечером, в последующие дни по 1 таблетке утром и вечером.
Сульфамонометоксин в таблетках по 0.5 г. В первый день назначают по 1 г утром и вечером, в последующие дни по 0.5 г утром и вечером.
Сульфадиметоксин назначается так же, как сульфамонометоксин.
В последнее время установлено отрицательное влияние сульфаниламидов на функцию мерцательного эпителия.
Нитрофурановые препараты обладают широким спектром действия. Назначается преимущественно фуразолидон по 0.15 г 4 раза в день после еды. Может также применяться метронидазол (трихопол) — препарат широкого спектра действия — в таблетках по 0.25 г 4 раза в день.
Среди антисептиков широкого спектра действия наибольшего внимания заслуживают диоксидин и фурацилин.
Диоксидин (0.5% раствор по 10 и 20 мл для внутривенного введения, 1% раствор в ампулах по 10 мл для полостного и эндобронхиального введения) является препаратом широкого антибактериального действия. Медленно внутривенно вводят 10 мл 0.5% раствора в 10-20 мл изотонического раствора натрия хлорида. Диоксидин также широко применяется в виде аэрозольных ингаляций — 10 мл 1% раствора на одну ингаляцию.

К фитонцидам относится хлорофиллипт — препарат из листьев эвкалипта, обладающий выраженным антистафилококковым действием. Применяется внутрь 1% спиртовой раствор по 25 капель 3 раза в день. Можно вводить внутривенно медленно по 2 мл 0.25% раствора в 38 мл стерильного изотонического раствора натрия хлорида.
К фитонцидам относится также чеснок (в ингаляциях) или для приема внутрь.
Эндобронхиальная санация производится путем эндотрахеальных вливаний и фибробронхоскопии. Эндотрахеальные вливания при помощи гортанного шприца или резинового катетера — наиболее простой метод эндобронхиальной санации. Число вливаний определяется эффективностью процедуры, количеством мокроты и выраженностью ее нагноения. Обычно вначале вливают в трахею 30-50 мл изотонического раствора натрия хлорида, подогретого до 37 °С. После откашливания мокроты вводят антисептики:
- раствор фурацилина 1:5000 — небольшими порциями по 3-5 мл во время вдоха (всего 50-150 мл);
- раствордиоксидина — 0.5% раствор;
- сок каланхоэ в разведении 1:2;
- при наличии бронхоэкгазов можно ввести 3-5 мл раствора антибиотика.
Эффективна также фибробронхоскопия под местной анестезией. Для санирования бронхиального дерева применяются: раствор фурацилина 1:5000; 0.1% раствор фурагина; 1% раствор риванола; 1% раствор хлорофиллипта в разведении 1:1; раствор димексида.

Аэрозольтерапия фитонцидами и антисептиками может производиться с помощью ультразвуковых ингаляторов. Они создают однородные аэрозоли с оптимальным размером частиц, которые проникают до периферических отделов бронхиального дерева. Использование лекарственных средств в виде аэрозолей обеспечивает их высокую местную концентрацию и равномерное распределение препарата в бронхиальном дереве. С помощью аэрозолей можно ингалировать антисептики фурацилин, риванол, хлорофиллипт, сок лука или чеснока (разводится 0.25% раствором новокаина в соотношении 1:30), настой пихты, конденсат брусничного листа, диоксидин. После аэрозольной терапии проводится постуральный дренаж, вибрационный массаж.
В последние годы для лечения хронического бронхита рекомендуется аэрозольный препарат биопароксокобталъ). Он содержит один активный компонент фузанфунгин — препарат грибкового происхождения, оказывающий антибактериальное и противовоспалительное действие. Фузанфунгин активен в отношении преимущественно грамположительных кокков (стафилококки, стрептококки, пневмококки), а также внутриклеточных микроорганизмов (микоплазма, легионелла). Кроме того, он обладает противогрибковой активностью. По данным White (1983), противовоспалительное действие фузанфунгина связано с подавлением продукции кислородных радикалов макрофагами. Биопарокс применяется в виде дозированных ингаляций — 4 вдоха каждые 4 ч в течение 8-10 дней.

Восстановление или улучшение дренажной функции бронхов имеет огромное значение, так как способствует наступлению клинической ремиссии. У больных хроническим бронхитом в бронхах увеличивается количество слизеобразующих клеток и мокроты, меняется ее характер, она становится более вязкой и густой. Большое количество мокроты и повышение ее вязкости нарушает дренажную функцию бронхов, вентиляционно-перфузионные взаимоотношения, снижает активность функционирования местной системы бронхопульмональной защиты, в том числе и местных иммунологических процессов.
Для улучшения дренажной функции бронхов применяются отхаркивающие средства, постуральный дренаж, бронходилататоры (при наличии бронхоспастического синдрома), массаж.
Согласно определению Б. Е. Вотчала, отхаркивающие средства — это вещества, изменяющие свойства мокроты и облегчающие ее отхождение.
Общепринятой классификации отхаркивающих средств нет. Целесообразно классифицировать их по механизму действия (В. Г. Кукес, 1991).
Классификация отхаркивающих средств
- Средства, солирующие отхаркивание:
- препараты, действующие рефлекторно;
- препараты резорбтивного действия.
- Муколитические (или секретолитические) препараты:
- протеолитические препараты;
- производные аминокислот с SH-группой;
- мукорегуляторы.
- Регидрататоры слизистого секрета.
Мокрота состоит из бронхиального секрета и слюны. В норме бронхиальная слизь имеет следующий состав:
- вода с растворенными в ней ионами натрия, хлора, фосфора, кальция (89-95%); от содержания воды зависит консистенция мокроты, жидкая часть мокроты необходима для нормального функционирования мукоцилиарного транспорта;
- нерастворимые макромолекулярные соединения (высоко- и низкомолекулярные, нейтральные и кислые гликопротеины — муцины), которые обусловливают вязкий характер секрета — 2-3%;
- сложные белки плазмы — альбумины, плазматические гликопротеины, иммуноглобулины классов A, G, Е;
- антипротеолитические ферменты — 1-антихимотрилсин, 1-а-антитрипсин;
- липиды (0.3-0.5%) — фосфолипиды сурфактанта из альвеол и бронхиол, глицериды, холестерол, свободные жирные кислоты.

Бронходилататоры используются при хроническом обструктивном бронхите.
Хронический обструктивный бронхит — хроническое диффузное неаллергическое воспаление бронхов, ведущее к прогрессирующему нарушению легочной вентиляции и газообмена по обструктивному типу и проявляющееся кашлем, одышкой и выделением мокроты, не связанными с поражением других органов и систем (Консенсус по хроническому обструктивному бронхиту Российского конгресса пульмонологов, 1995). В процессе прогрессирования хронического обструктивного бронхита формируется эмфизема легких, в числе причин этого — истощение и нарушение продукции ингибиторов протеаз.
Основные механизмы бронхиальной обструкции:
- бронхоспазм;
- воспалительный отек, инфильтрация стенки бронха при обострении заболевания;
- гипертрофия мускулатуры бронхов;
- гиперкриния (увеличение количества мокроты) и дискриния (изменение реологических свойств мокроты, она становится вязкой, густой);
- коллапс мелких бронхов на выдохе вследствие снижения эластических свойств легких;
- фиброз стенки бронхов, облитерация их просвета.
Бронходилататоры улучшают бронхиальную проходимость за счет устранения бронхоспазма. Кроме того, метилксантины и бета2-агонисты стимулируют функцию мерцательного эпителия и увеличивают отхождение мокроты.
Бронходилататоры назначаются с учетом суточных ритмов бронхиальной проходимости. В качестве бронходилататоров используют симпатомиметические средства (стимуляторы бета-адренорецепторов), холинолитические препараты, пуриновые производные (ингибиторы фосфодиэстеразы) — метилксантины.
Симпатомиметические средства стимулируют бета-адренорецепторы, что ведет к увеличению активности аденилциклазы, накоплению цАМФ и затем бронхорасширяющему эффекту. Используют эфедрин (стимулирует бета-адренорецепгоры, что обеспечивает бронходилатацию, а также альфа-адренорецепторы, что уменьшает отечность слизистой оболочки бронхов) по 0.025 г 2-3 раза в день, комбинированный препарат теофедрин по 1/2 таблетки 2-3 раза в день, бронхолитин (комбинированный препарат, в 125 г которого содержится глауцина 0.125 г, эфедрина 0.1 г, масла шалфея и лимонной кислоты по 0.125 г) по 1 столовой ложке 4 раза в день. Бронхолитин вызывает бронхорасширяющий, противокашлевой и отхаркивающий эффект.
Эфедрин, теофедрин, бронхолитин особенно важно назначать в ранние утренние часы, так как на это время приходится пик бронхиальной обструкции.
При лечении этими препаратами возможны побочные эффекты, связанные со стимуляцией как бета1 (тахикардия, экстрасистолия), так и альфа-адренорецепторов (артериальная гипертензия).
В связи с этим наибольшее внимание уделяется селективным бета2-адреностимулятором (избирательно стимулируют бета2-адренорецепторы и практически не влияют на бета1-адренорецепторы). Обычно используют сольбутамол, тербуталин, вентолин, беротек, а также частично бета2-селективный стимулятор астмопент. Эти препараты применяются в виде дозированных аэрозолей по 1-2 вдоха 4 раза в день.
При длительном применении стимуляторов бета-адренорецепторов развивается тахифилаксия — снижение чувствительности к ним бронхов и снижение эффекта, что объясняется уменьшением числа бета2-адренорецепторов на мембранах гладких мышц бронхов.
В последние годы стали применяться бета2-адреностимуляторы длительного действия (продолжительность действия около 12 ч) — сальметерол, форматерол виде дозированных аэрозолей по 1-2 вдоха 2 раза в день, спиропент по 0.02 мг 2 раза в день внутрь. Эти препараты реже вызывают тахифилаксию.
Пуриновые производные (метилксантины) ингибируют фосфодиэстеразу (это способствует накоплению цАМФ) и аденозиновые рецепторы бронхов, что вызывает бронходилатацию.
При выраженной бронхиальной обструкции назначают эуфллин 10 мл 2.4% раствора в 10 мл изотонического раствора натрия хлорида внутривенно очень медленно, внутривенно капельно для удлинения его действия -10 мл 2.4% раствора эуфиллина в 300 мл изотонического раствора натрия хлорида.
При хронической бронхиальной обструкции можно применять препараты эуфиллина в таблетках по 0.15 г 3-4 раза в день внутрь после еды или в виде спиртовых растворов, которые лучше всасываются (эуфиллина — 5 г, спирта этилового 70% — 60 г, дистиллированной воды — до 300 мл, принимать по 1-2 столовые ложки 3-4 раза в день).
Особый интерес представляют препараты продленных теофиллинов, которые действуют 12 ч (принимаются 2 раза в день) или 24 ч (принимаются 1 раз в день). Теодур, теолонг, теобилонг, теотард назначаются по 0.3 г 2 раза в день. Унифиллин обеспечивает равномерный уровень теофиллина в крови в течение суток и назначается по 0.4 г 1 раз в день.
Кроме бронхолитического действия, теофиллины продленного действия при бронхиальной обструкции вызывают также следующие эффекты:
- снижают давление в легочной артерии;
- стимулируют мукоцилиарный клиренс;
- улучшают сократительную способность диафрагмы и других дыхательных мышщ;
- стимулируют выделение глюкокортикоидов надпочечниками;
- оказывают диуретическое действие.
Средняя суточная доза теофиллина для некурящих составляет 800 мг, для курящих — 1100 мг. Если раньше больной не принимал препаратов теофиллина, то лечение необходимо начинать с меньших доз, постепенно (через 2-3 дня) увеличивая их.

Используются периферические М-холинолитики, они блокируют ацетилхолиновые рецепторы и тем самым способствуют бронходилатации. Предпочтение отдается ингаляционным формам холинолитиков.
Аргументами в пользу более широкого применения холинолитиков при хроническом обсгруктивном бронхите являются следующие обстоятельства:
- антихолинергические средства вызывают бронходилатацию в такой же мере, как стимуляторы бета2-адренорецепторов, а иногда даже более выраженную;
- эффективность холинолитиков не снижается даже при длительном их применении;
- с увеличением возраста больного, а также при развитии эмфиземы легких прогрессивно снижается количество бета2-адренорецепторов в бронхах и, следовательно, уменьшается эффективность стимуляторов бета2-адренорецепторов, а чувствительность бронхов к бронходилатирующему эффекту холинолитиков сохраняется.
Применяется ипратропиума бромид (атровент) — в виде дозированного аэрозоля 1-2 вдоха 3 раза в день, окситропиума бромид (оксивент, вентилат) — холинолитик длительного действия, назначается в дозе 1-2 вдоха 2 раза в день (обычно утром и перед сном), при отсутствии эффекта — 3 раза в день. Препараты практически лишены побочных действий. Они проявляют бронходилатирующее действие через 30-90 минут и не предназначены для купирования приступа удушья.
Холинолитики могут назначаться (при отсутствии бронходилатирующего эффекта) в комбинации с бета2-адреностимуляторами. Сочетание атровента с бета2-адреностимулятором фенотеролом (беротеком) выпускается в виде дозированного аэрозоля беродуала, который применяется по 1-2 дозы (1-2 вдоха) 3-4 раза в день. Одновременное применение холинолитиков и бета2-агонистов усиливает эффективность бронходилатирующей терапии.
При хроническом обструктивном бронхите необходимо индивидуально подбирать базисную терапию препаратами бронхорасширяющего действия в соответствии со следующими принципами:
- достижение максимальной бронходилатации в течение всего времени суток, базисную терапию подбирают с учетом циркадианных ритмов бронхиальной обструкции;
- при подборе базисной терапии ориентируются как на субъективные, так и объективные критерии эффективности бронходилататоров: объем форсированного выдоха за 1 с или пиковую скорость выдоха в л/мин (измеряется с помощью индивидуального пикфлоуметра);
При умеренно выраженной бронхиальной обструкции можно улучшить бронхиальную проходимость комбинированным препаратом теофедрином (в состав которого наряду с прочими компонентами входят теофиллин, белладонна, эфедрин) по 1/2, 1 таблетке 3 раза в день или приемом порошков следующего состава: эфедрин 0.025 г, платифимин 0.003 г, эуфиллин 0.15 г, папаверин 0.04 г (по 1 порошку 3-4 раза в день).
Рекомендуется следующая тактика лечения хронического обструктивного бронхита.
Препаратами первого ряда являются ипратротума бромид (атровент) или окситропиума бромид, при отсутствии эффекта от лечения ингаляционными холинолитиками добавляются стимуляторы бета2-адренорецепторов (фенотерол, сальбутамол и др.) или применяется комбинированный препарат беродуал. В дальнейшем при отсутствии эффекта рекомендуется последовательное добавление к предыдущим ступеням пролонгированных теофиллинов, затем ингаляционных форм глюкокортиковдов (наиболее эффективен и безопасен ингакорт (гемигидрата флунизолид), при его отсутствии применяется бекотид и, наконец, при неэффективности предыдущих этапов лечения — короткие курсы приема глюкокортикоидов внутрь. О. В. Александров и 3. В. Воробьева (1996) считают эффективной следующую схему: преднизолон назначается с постепенным повышением дозы до 10-15 мг за 3 дня, затем 5 дней применяется достигнутая доза, далее она постепенно снижается за 3-5 дней. До этапа назначения глюкокортикоидов целесообразно подключать к бронходилатирующим средствам противовоспалительные средства (интал, тайлед), уменьшающие отечность стенки бронха и бронхиальную обструкцию.
Назначение глюкокортикоидов внутрь, разумеется, нежелательно, но в случаях тяжелой бронхиальной обструкции при отсутствии эффекта от вышеизложенной бронходилатирующей терапии может возникнуть необходимость в их применении.
В этих случаях предпочтительнее применять препараты короткого действия, т.е. преднизолон, урбазон, попытаться использовать небольшие суточные дозы (3-4 таблетки в сутки) не длительно (7-10 дней), с переходом в дальнейшем на поддерживающие дозы, которые целесообразно назначать утром по прерывистому способу (удвоенную поддерживающую дозу через день). Часть поддерживающей дозы можно заменить ингаляцией бекотида, ингакорта.
Целесообразно проводить дифференцированное лечение хронического обструктивного бронхита в зависимости от степени нарушения функции внешнего дыхания.
Различают три степени тяжести хронического обструктивного бронхита в зависимости от показателей объема форсированного выдоха за первую секунду (ОФВ1):
- легкая — ОФВ1 равен или менее 70%;
- средняя — ОФВ1 в пределах 50-69%;
- тяжелая — ОФВ1 менее 50%.
Позиционный (постуральный) дренаж — это использование определенного положения тела для лучшего отхождения мокроты. Позиционный дренаж выполняется у больных хроническим бронхитом (особенно при гнойных формах) при снижении кашлевого рефлекса или слишком вязкой мокроте. Он также рекомендуется после эндотрахеальных вливаний или введения отхаркивающих средств в форме аэрозоля.
Его выполняют 2 раза в день (утром и вечером, но можно и чаще) после предварительного приема бронходилататоров и отхаркивающих средств (обычно настоя термопсиса, мать-и-мачехи, багульника, подорожника), а также горячего липового чая. Через 20-30 мин после этого больной поочередно занимает положения, способствующие максимальному опорожнению от мокроты определенных сегментов легких под действием силы тяжести и «стеканию» к кашлевым рефлексогенным зонам. В каждом положении больной вначале выполняет 4-5 глубоких медленных дыхательных движений, вдыхая воздух через нос, а выдыхая через сжатые губы; затем после медленного глубокого вдоха производит 3-4-кратное неглубокое покашливание 4-5 раз. Хороший результат достигается при сочетании дренажных положений с различными методами вибрации грудной клетки над дренируемыми сегментами или ее компрессии руками на выдохе, массажем, проделанном достаточно энергично.
Постуральный дренаж противопоказан при кровохаркании, пневмотораксе и возникновении во время процедуры значительной одышки или бронхоспазма.
Массаж входит в комплексную терапию хронического бронхита. Он способствует отхождению мокроты, обладает бронхорасслабляющим действием. Используется классический, сегментарный, точечный массаж. Последний вид массажа может вызвать значительный бронхорасслабляющий эффект.
Гепарин предупреждает дегрануляцию тучных клеток, повышает активность альвеолярных макрофагов, обладает противовоспалительным действием, антитоксическим и диуретическим эффектом, снижает легочную гипертензию, способствует отхождению мокроты.
Основными показаниями к гепарину при хроническом бронхите являются:
- наличие обратимой бронхиальной обструкции;
- легочная гипертензия;
- дыхательная недостаточность;
- активный воспалительный процесс в бронхах;
- ДВС-сивдром;
- значительное повышение вязкости мокроты.
Гепарин назначается по 5000-10,000 ЕД 3-4 раза в день под кожу живота. Препарат противопоказан при геморрагическом синдроме, кровохаркании, язвенной болезни.
Продолжительность лечения гепарином обычно составляет 3-4 недели с последующей постепенной отменой путем снижения разовой дозы.
В 1987 г. В. В. Наместниковой предложено лечение хронического бронхита кольцитрином (кальцитрин — инъекционная лекарственная форма кальцитонина). Он обладает противовоспалительным действием, ингибирует выделение медиаторов из тучных клеток, улучшает бронхиальную проходимость. Применяется при обструктивном хроническом бронхите в виде ингаляций аэрозоля (1-2 ЕД в 1-2 мл воды на 1 ингаляцию). Курс лечения — 8-10 ингаляций.
С дезинтоксикационной целью в периоде обострения гнойного бронхита применяется внутривенное капельное вливание 400 мл гемодеза (противопоказан при выраженной аллергизации, бронхоспастическом синдроме), изотонического раствора натрия хлорида, раствора Рингера, 5% раствора глюкозы. Кроме того, рекомендуется обильное питье (клюквенный морс, отвар шиповника, липовый чай, фруктовые соки).

Прогрессирование хронического обструктивного бронхита, эмфиземы легких ведет к развитию хронической дыхательной недостаточности, что является основной причиной ухудшения качества жизни и инвалидизации больного.
Хроническая дыхательная недостаточность — это такое состояние организма, при котором вследствие повреждения системы внешнего дыхания либо не обеспечивается поддержание нормального газового состава крови, либо оно достигается прежде всего путем включения компенсаторных механизмов самой системы внешнего дыхания, сердечно сосудистой системы, транспортной системы крови и метаболических процессов в тканях.

При сочетании двух заболеваний дыхательной системы – воспаления слизистой бронхов инфекционной этиологии (бронхита) и сужения их просветов при сенсибилизации (бронхиальной астмы) – может диагностироваться бронхит при бронхиальной астме.
источник
Затянувшийся кашель – характерный симптом воспалительного заболевания бронхов. Если не воспринимать болезнь всерьез, она может перерасти в серьезные осложнения. Лечение бронхита у взрослых осуществляется при помощи лекарственных средств с разнонаправленным принципом действия. Чаще используют противовоспалительные, отхаркивающие и антибактериальные препараты.
Одно из частых заболеваний дыхательной системы, которое многими недооценивается – бронхит. Оно начинается со спазма элементов бронхиального дерева, возникшего на фоне недавно перенесенных респираторно-вирусных болезней, недолеченных инфекций горла, запущенного насморка. Особую опасность такая патология представляет для людей с бронхиальной астмой, ослабленным иммунитетом, курильщиков или аллергиков.
На первых стадиях развития симптоматика бронхита очень схожа с респираторно-вирусными заболеваниями. Пациент жалуется на слабость, усталость, снижение трудоспособности, кашель. Если болезнь прогрессирует, появляются другие признаки:
- осиплость голоса;
- першение в горле;
- боль в области груди;
- ломота в теле;
- повышение температуры тела;
- насморк;
- отхождение мокроты (начинается примерно через 3 дня после появления сухого кашля);
- головная боль.
При отказе от лечения или неправильно проведенной терапии, при длительном раздражении бронхов (например, сигаретным дымом, аллергенами, пылью) заболевание часто переходит в хроническую форму. При этом откашляться человеку удается с трудом даже после приема отхаркивающих препаратов. Для хронической стадии бронхита также характерны и другие симптомы:
- бледность кожных покровов;
- тахикардия (болезненное учащенное сердцебиение);
- боль в груди при кашле или поворотах туловища;
- озноб;
- одышка (появляется даже при незначительных физических нагрузках);
- свистящие хрипы при выдохе;
- затрудненное, тяжелое дыхание;
- обильное потоотделение.
Медикаментозную терапию начинают после проведения полного медицинского обследования, строго по рекомендациям врача. Препараты для лечения бронхита у взрослых подбирают в зависимости от тяжести протекания заболевания, сопутствующих симптомов и результатов анализов:
- При сухом кашле без мокроты назначают отхаркивающие препараты в виде сладких сиропов или таблеток. Они разжижают слизь, скопившуюся в бронхах, способствуют ее быстрому отхождению.
- Если наблюдается затрудненность дыхания, хрипы в бронхах, используют бронхорасширяющие средства. Они расслабляют мышцы, снимают спазм.
- Для поднятия иммунитета используют иммуномодуляторы. Особенно эффективны препараты данной группы будут на начальных этапах терапии.
- Если по результатам анализа было установлено, что бронхит имеет бактериальное происхождение, в схему лечения включают антибиотики.
Помимо использования медикаментов, обязательно нужно принять и другие меры. Они облегчат состояние и помогут ускорить терапию:
- Соблюдайте постельный режим. Откажитесь от любых физических нагрузок, отводите на сон не менее 8-10 часов.
- Пейте как можно больше теплой жидкости – травяные отвары, теплый чай с малиной и лимоном, молоко, обычную воду. Эти меры помогут усилить отхождение мокроты, облегчить кашель, восполнить баланс жидкости в организме.
- Откажитесь от тяжелой, трудноперевариваемой пищи. Важно включить в рацион больше белка и продуктов с высоким содержанием витаминов – свежие овощи и фрукты, куриное мясо, молочную продукцию. Все блюда нужно употреблять в пищу теплыми. При проблемах с глотанием стоит отдать предпочтение перетертой или пюрированной пище.
- Запишитесь на массаж или пройдите курс физиотерапевтических процедур.
Поскольку основными возбудителями бронхита являются вирусы, антибактериальную терапию проводить становится нецелесообразно. Антибиотики при бронхите у взрослых назначают, только если высокая температура держится более 5 дней, при этом сохраняется сильная слабость, а мокрота становится зеленого или желтого цвета. Выбор препарата делает врач, основываясь на результатах бактериологического посева мокроты. Анализ покажет, какие бактерии стали причиной бронхита.
Ассортимент антибиотиков в аптеках очень широкий, использование не тех медикаментов может не только не улучшить динамику лечения, но и привести к осложнениям. Чаще используют следующие противовоспалительные препараты при бронхите у взрослых:
- Аминопенициллины – действуют губительно на стенки бактерий, не оказывая системного воздействия на организм в целом. К ним относятся: Амоксициллин, Арлет, Амоксиклав.
- Макролиды – препятствуют размножению бактерий за счет нарушения синтеза внутриклеточного белка. Популярные макролиды – Сумамед, Клацид, Макропен.
- Цефалоспорины – эффективны при обнаружении патогенных микроорганизмов, устойчивых к пенициллину. К часто используемым цефалоспоринам относятся следующие препараты: Супракс, Цефтриаксон.
- Фторхинолоны – нарушают синтез ДНК и РНК бактерий, что приводит к их гибели. Лечение хронического бронхита у взрослых предпочтительнее антибактериальными препаратами данной группы – Моксифлоксацином, Офлоксацином.
Пенициллиновый антибиотик широкого спектра действия. Выпускается Оспамокс в двух лекарственных формах – гранулы для приготовления суспензии и таблетки. Главное действующее вещество – амоксициллин – оказывает прямое антибактериальное действие на стенки патогенных микроорганизмов. Стоимость лекарства варьируется в зависимости от формы выпуска и объема:
- таблетки 500 мг, 12 шт. можно приобрести за 200-300 р.;
- таблетки 1000 мг, 12 шт. стоят около 470 р.;
- гранулы для приготовления суспензии 250 мг/5мл – 69-75 р.
Лекарство от кашля взрослым назначают в дозировке по 1,5-2 г порошка или 1 таблетка 2-3 раза в сутки. Длительность лечения, как правило, не превышает двух недель. Принимать антибиотик лучше до или после еды, так как пища может замедлить всасываемость активного компонента. Оспамокс категорически противопоказан при наличии следующих диагнозов или состояний:
- мононуклеоз инфекционного типа – вирусная болезнь, характеризующееся поражением селезенки, лимфатических узлов, печени;
- лимфолейкоз – злокачественное поражение лимфатической ткани;
- тяжелые инфекционные заболевания ЖКТ (желудочно-кишечного тракта), сопровождающиеся сильной тошнотой или диареей;
- респираторные вирусные инфекции;
- диатез аллергического характера – неадекватная реакция организма на определенные продукты питания (аллергия);
- бронхиальная астма;
- сенная лихорадка (поллиноз) – сезонное обострение аллергии, вызванное пыльцой некоторых растений;
- индивидуальная непереносимость пенициллиновых антибиотиков.
Антибиотик хорошо переносится большинством пациентов. В редких случаях могут появиться нежелательные эффекты со стороны следующих систем организма:
- пищеварительная – тошнота, диарея, стоматит (воспаление слизистой рта);
- аллергические реакции – крапивница, боли в суставах, отек Квинке;
- кроветворения – тромбоцитопения (недостаток тромбоцитов), агранулоцитоз (снижение числа лейкоцитов);
- центральная нервная система – головная боль, повышенная утомляемость;
- мочевыделительная система – нефрит (воспаление почек).
Этот антибиотик относится к группе макролидов. Выпускается в нескольких лекарственных формах – таблетки, покрытые пленочной оболочкой, и капсулы. В качестве активного компонента выступает азитромицин (в форме дигидрата). Стоимость препарата варьируется в зависимости от лекарственной формы выпуска:
- стоимость 3 таблеток по 500 мг составляет 83-142 р.;
- цена упаковки из 6 капсул по 250 мг – 137-149 р.
При инфекционных заболеваниях верхних дыхательных путей взрослым назначают Азитромицин по 0,5 г/сут. Курсовая доза – 1,5 грамма, длительность терапии – 3 дня. Препарат для лечения бронхита у взрослых с осторожностью назначают во время беременности (в случае, когда польза от его использования превышает угрозу для плода), при аритмии (нарушении частоты, ритмичности и последовательности сокращения миокарда), выраженной почечной недостаточности или заболеваниях печени. Во время приема Азитромицина возможны следующие побочные эффекты:
- тошнота или рвота;
- анемия (снижение уровня гемоглобина в крови);
- повышение артериального давления;
- головокружение;
- диарея;
- метеоризм;
- сонливость;
- кожная сыпь.
Антибиотик из группы пенициллинов полусинтетического происхождения, обладает широким спектром действия. Терапевтический эффект от приема наступает очень быстро, как и прочие антибактериальные препараты данной группы Амоксициллин угнетает синтез клеточной стенки бактерий. Активным компонентом лекарства является амоксициллина тригидрат. Цена за упаковку препарата варьируется от формы выпуска:
- капсулы 16 шт. 250 мг стоят около 80 р.;
- таблетки 20 шт. 500 мг – 69-128 р.;
- гранулы для приготовления суспензии – 110-135 р.
Все формы препарата для лечения бронхита у взрослых назначают в дозировках по 500 мг 3 раза/сутки с интервалом не меньше 8 часов. Амоксициллин противопоказан при гиперчувствительности организма к пенициллинам и инфекционном мононуклеозе. Во время лечения антибиотиком могут возникнуть следующие побочные реакции:
- кожная сыпь;
- крапивная лихорадка;
- анафилактический шок (в единичных случаях);
- отек Квинке;
- учащенное сердцебиение;
- стоматит;
- депрессивное состояние (развивается только при использовании Амоксициллина длительное время).
Антибиотик является представителем макролидной группы, подгруппа – азалиды. Он подавляет синтез белка, замедляет рост и процесс размножения бактерий. Активное вещество лекарственного средства – азитромицина дигидрат. Азитрокс выпускается в двух лекарственных формах – капсулы и суспензия, примерная цена которых составляет:
- 20 мл суспензии – 202-218 р.;
- 2 капсулы 500 мг – 221-238 р.;
- 3 капсулы 500 мг – 336-362 р.;
- 6 капсул 250 мг – 346-362 р.
При бронхите взрослым назначают Азитрокс за час или два до еды по 500 мг 1 раз/сутки, курсом на три дня. Капсулы следует запивать водой. Препарат не рекомендуется применять при повышенной чувствительности к активному компоненту, тяжелой печеночной или почечной недостаточности. Во время лечения могут возникнуть такие нежелательные реакции организма:
- диарея (понос);
- сонливость;
- кандидоз (одна из разновидностей грибковой инфекции) различной локализации;
- кожная сыпь и зуд;
- конъюнктивит – воспаление слизистой оболочки глаз;
- слабость;
- периферические отеки.
Для снятия тонуса мышц бронхиальной полости, устранения приступов удушья, снятия приступов одышки, нормализации процесса дыхания, используются лекарственные средства, способные увеличить просвет бронхов – бронхорасширяющие препараты. При лечении инфекционных заболеваний верхних дыхательных путей в настоящее время предпочтение отдается следующим классам фармакологических агентов:
- Адреностимуляторяили адреномиметики. Это лекарственные средства, активные компоненты которых стимулируют бета-2-адренорецепторы, тем самым оказывая бронхорасширяющее действие. Адреномиметики действуют очень быстро, достигая максимальной концентрации в плазме крови за 15-20 минут после приема.
- Холинолитики. Это группа препаратов, действие которых направлено на блокирование М-холинорецепторов и предотвращение спазма. Холинолитики действуют медленно: пик эффективности достигается через 30-50 минут после приема.
Селективный адреномиметик с активным действующим веществом – фенотерола гидробромид. Выпускается Фенотерол-Натив в единственной лекарственной форме – ингаляционном растворе. Флакон объемом 20 мл можно приобрести в аптеке без рецепта от врача по цене от 228 до 287 рублей.Перед началом использования концентрат необходимо развести 0,9%-ным раствором натрия хлорида до достижения общего объема – 3-4 мл.
Препарат для лечения бронхита у взрослых используют в дозировках по 10 капель за процедуру, что равно 0,5 мл концентрата Фенотерол-Натив. Кратность повторения процедур зависит от степени тяжести заболевания, но не превышает четырех раз в сутки. Последнюю ингаляцию следует провести не позже, чем за три часа до сна. Лекарство от бронхита и кашля у взрослых противопоказано при аритмии, обструктивной кардиомиопатии (утолщении левого и правого желудочка сердца). При использовании Фенотерол-Натив возможны такие побочные эффекты:
- нервозность;
- головокружение;
- головная боль;
- раздражение гортани;
- тошнота или рвота;
- учащенное сердцебиение;
- аллергические кожные реакции.
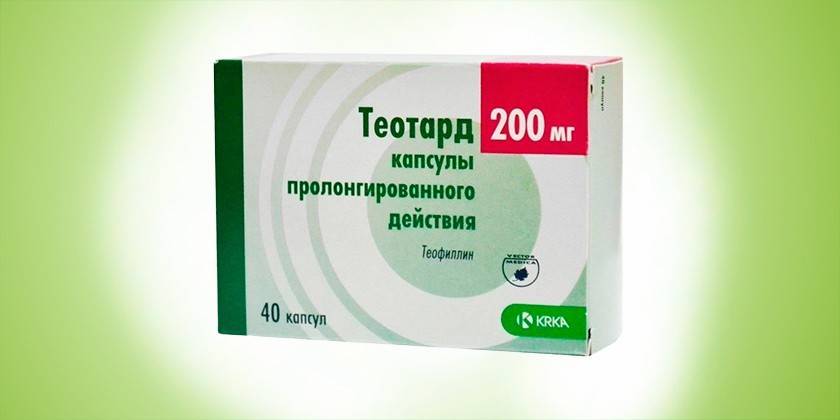
Бронхорасширяющее средство пролонгированного (длительного) действия. Содержит активный компонент – теофиллин. Выпускается в форме капсул. Бронхорасширяющее действие теофиллина развивается постепенно, поэтому лекарство не назначают для купирования неотложных состояний. Средняя стоимость лекарства в аптеках варьируется в зависимости от дозировки действующего вещества:
- 40 капсул 200 мг стоят около 163 рублей;
- упаковку из 40 капсул 350 мг можно приобрести за 225 рублей.
Для подбора оптимальной дозы Теотарда необходимо сдать анализы крови для выявления индивидуального уровня теофиллина в сыворотке и снижения риска развития побочных эффектов. Средняя дозировка лекарства для взрослых при бронхите составляет 1 капсула каждые 12 часов. Курс использования – 3 дня. Капсулы нельзя открывать или разжевывать. Теотард не назначается при наличии следующих диагнозов или состояний:
- беременность;
- лактация;
- эпилепсия (хроническое заболевание, сопровождающееся припадками, судорогами и потерей сознания);
- острый инфаркт миокарда (поражение сердечной мышцы, возникшее из-за нарушения кровоснабжения);
- экстрасистолия (вид аритмии, в основе которого лежит преждевременное сокращение сердечной мышцы);
- язвенные заболевания кишечника или желудка.
С осторожностью и в уменьшенных дозировках Теотард назначают при сердечной недостаточности или нарушениях функций печени/почек. Во время лечения у взрослых могут появиться такие побочные эффекты:
- снижение аппетита;
- диарея;
- тошнота с рвотой;
- раздражительность;
- изжога;
- боли в животе;
- тремор (дрожание) рук;
- повышенное потоотделение;
- бессонница.
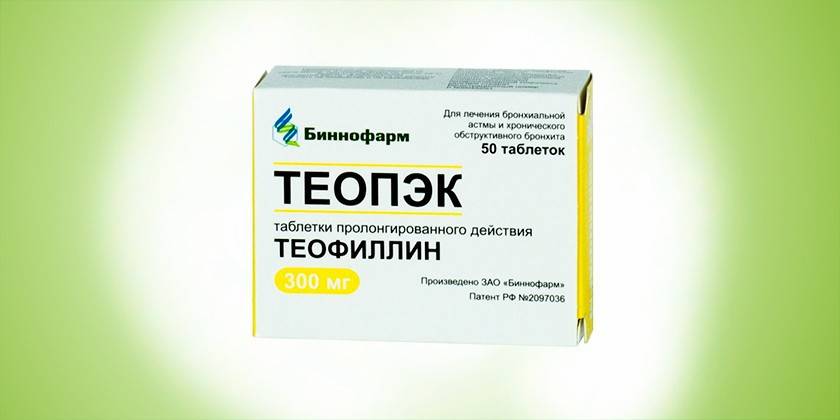
Современное бронхорасширяющее средство пролонгированного действия. Теопэк, как и Теотард содержит один действующий компонент – теофиллин. Выпускается лекарство в виде капсул. Средняя стоимость варьируется в зависимости от объема активного вещества в составе:
- упаковку из 50 капсул по 100 мг можно приобрести за 218-230 рублей;
- Теопэк 200 мг, 50 шт. стоит 223 -250 р.;
- 50 капсул по 300 мг теофиллина – 342-358 р.
При лечении бронхита Теопэк назначают взрослым по 300 мг. Суточная доза делится на 2 приема. Средний терапевтический курс составляет от двух недель до двух месяцев, что зависит от тяжести протекания болезни. Капсулы категорически запрещено принимать при наличии таких диагнозов или состояний:
- эпилепсия;
- гастрит;
- язвенная болезнь желудка или кишечника;
- инфаркт миокарда;
- атеросклероз (отложение холестерина) сосудов;
- нарушения сердечного ритма – тахиаритмия, экстрасистолия;
- гиперфункция (увеличенная продукция гормонов) щитовидной железы;
- желудочно-кишечные кровотечения;
- геморрагический инсульт;
- тяжелая артериальная гипотензия (снижение) или гипертензия (повышение давления).
Во время лечения у некоторых пациентов могут развиться нежелательные эффекты со стороны следующих органов и систем организма:
- нервная – головокружение, возбуждение, бессонница;
- сердечно-сосудистая – тахикардия, аритмия, стенокардия (резкая боль в области груди);
- желудок и кишечник – тошнота, рвота, изжога, диарея, снижение аппетита;
- аллергические реакции – кожная сыпь, зуд.
В случае, когда бронхи не в состоянии самостоятельно избавиться от мокроты назначают препараты при бронхите у взрослых с отхаркивающим эффектом. Они стимулируют рецепторы дыхательного и кашлевого центра, разжижают секрет, скопившийся в бронхах, усиливают перистальтику бронхиол. Некоторые препараты данной группы дополнительно обладают обволакивающим эффектом, покрывая мягкие ткани бронхов и гортань невидимой пленкой и защищая тем самым раздраженные участки. К популярным отхаркивающим средствам относятся:
- сироп Флуифорт;
- шипучие таблетки АЦЦ;
- Бромгексин;
- Амбросан.
Флуифорт — выпускается в виде гранул и сиропа. Мукорегуляторное действие карбоцистеинализиновой соли обусловлено активацией сиаловойтрансферазы (фермента бокаловидных клеток слизистой оболочки бронхов). За счет этого нормализуется вязкость бронхиального секрета и отделяемого из придаточных пазух носа, облегчает отхождение мокроты и слизи, уменьшает кашель. Способствует регенерации слизистой оболочки, нормализует ее структуру, снижает число бокаловидных клеток, особенно в терминальных бронхах и, как следствие, уменьшает выработку слизи. Восстанавливает секрецию иммунологически активного IgA (специфическая защита), улучшает мукоцилиарный клиренс и транспорт антибиотиков. Карбоцистеинализиновая соль является нейтральным соединением (pH 6.8), хорошо растворима в воде и поэтому не раздражает слизистую оболочку желудка, что позволяет назначать суточную дозу за один прием.
Стоимость лекарства варьируется в зависимости от формы выпуска и аптеки.
- сироп 300-350 рублей
- гранулы 370-400 рублей
При сухом кашле, бронхите у взрослых 15 мл сиропа 2-3 раза в день или по 1 пакетику гранул, растворенных в воде, в день. Препарат противопоказан при гиперчувствительности к какому-либо из компонентов, язвенная болезнь желудка и двенадцатиперстной кишки. При лечении редко могут появляться такие эффекты:
- головокружение
- боль в животе
- тошнота.
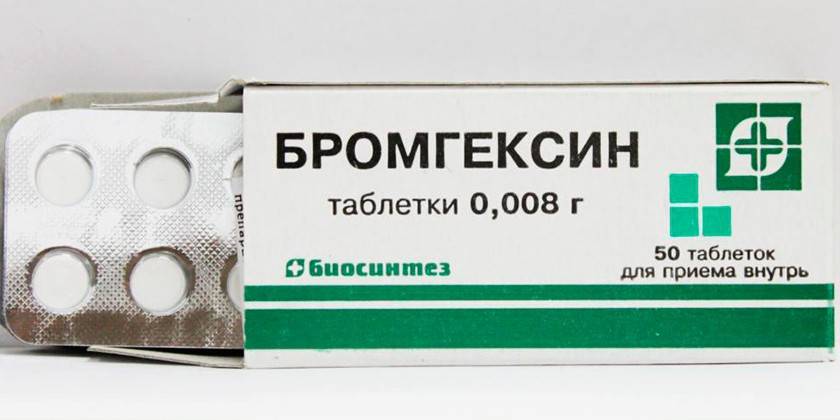
Муколитический препарат выпускается в форме драже, сладкого сиропа или таблеток. Лекарство способствует разжижению и быстрому выведению мокроты, облегчает дыхание. В качестве активного компонента выступает гидрохлорид бромгексина. Стоимость лекарства варьируется в зависимости от формы выпуска:
- 20 таблеток по 8 мг стоят от 21 до 56 рублей;
- сладкий сироп со вкусом абрикоса 100 мл – 104-125 р.;
- драже 8 мг, 25 шт. – 125-135 р.
При бронхите у взрослых назначают 8-16 мг или 2 чайные ложки Бромгексина в сиропе. Препарат противопоказан при чувствительности организма к действующему веществу, в первом триместре беременности. Активный компонент проникает в грудное молоко, поэтому лекарство не рекомендуется применять во время лактации. При лечении иногда появляются такие побочные реакции:
- головокружение;
- головная боль;
- бронхоспазм;
- кожная сыпь.
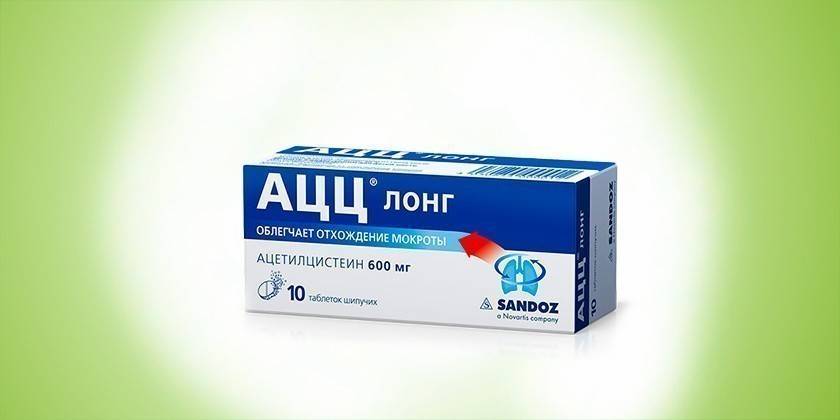
Отхаркивающее средство выпускается в нескольких лекарственных формах: гранулы или порошок для приготовления раствора, шипучие таблетки, сироп. Как активный компонент во всех лекарствах выступает муколитическое вещество ацетилцистеин. Стоимость упаковки АЦЦ имеет следующий диапазон цен:
- шипучие таблетки от бронхита у взрослых 100 мг, 20 шт. – 278-295 рублей.
- 100 мл сиропа – 263-279 р.;
- АЦЦ 6 пакетиков с гранулами по 600 мг – 142-151 р.;
- 20 саше порошка по 100 мг – 135-143 р.
При бронхите взрослым назначают по 2 таб. (100 мг АЦЦ), 2 пакетика для приготовления раствора или 2 мерные ложки сиропа. Перед началом приема препарат АЦЦ необходимо растворить в 100-150 мл воды. Отхаркивающее средство противопоказано при беременности, язвенных поражениях ЖКТ, легочных кровотечениях. При лечении иногда появляются такие нежелательные эффекты:
- шум в ушах;
- падение артериального давления;
- стоматит;
- головная боль;
- диарея;
- кожная сыпь.
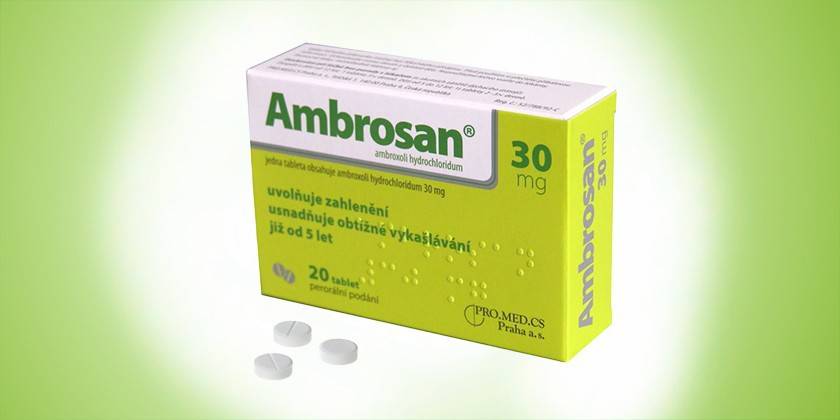
Отхаркивающее муколитическое средство стимулирует серозные клетки бронхов, увеличивая количество слизистого секрета, активизирует расщепляющие ферменты, делая мокроту более жидкой и улучшая ее отхождение. Лекарство выпускается в двух формах – таблетки и сладкий сироп. Содержит как активный компонент – гидрохлорид амброксола. Ценовой диапазон Амбросана варьируется от 89 до 110 рублей за упаковку таблеток из 20 шт. и 182-198 р. за 100 мл сиропа.
Взрослым при бронхите назначают по 30 мг Амбросана 2-3 раза/сутки. Курс лечения подбирают индивидуально. Лекарственное средство противопоказано во время беременности (1 триместр), язвенных поражениях ЖКТ. Во время лечения возможны такие нежелательные эффекты:
- слабость;
- запор;
- сухость во рту;
- кожная сыпь;
- ангионевротический отек;
- гастралгия (боли в области проекции желудка).
Для уничтожения вирусов, ставших причиной развития инфекционно-воспалительного заболевания бронхов, назначают специальные противовирусные средства. Они обладают несколькими механизмами действия:
- препятствуют проникновению вирусов в здоровые клетки;
- уничтожают вирусные частицыпутем блокировки их размножение или выхода из зараженных клеток;
- способствуют укреплению собственного иммунитет человека.
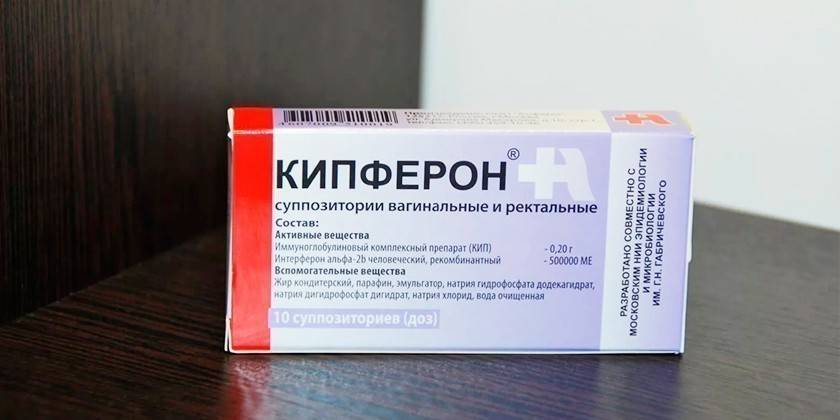
Антибактериальное, антихламидийное и противовирусное средство выпускается в форме ректальных или вагинальных суппозиториев. Препарат содержит сразу два активных компонента — иммуноглобулиновый комплексный препарат (КИП) и человеческий рекомбинированный альфа-интерферон. Стоимость упаковки Кипферона из 10 суппозиториев – 707-746 рублей.
При бронхите суппозитории вводят ректально (после акта дефекации) по 1-2 штуки 2 раза в день. Длительность лечения составляет от 5 до 10 суток. Побочных действий лекарства во время лечения пациентов зафиксировано не было. Кипферон противопоказан при наличии следующих состояний:
- беременность;
- кормление грудью;
- индивидуальная непереносимость отдельных активных или вспомогательных компонентов.
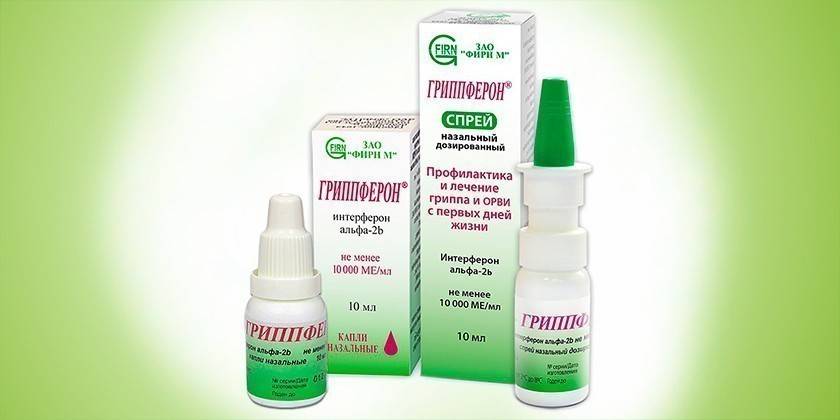
Лекарственное противовирусное средство выпускается в виде назальной мази или капель, спрея для носа. В состав препарата Гриппферон входит рекомбинированный альфа-2 человеческий интерферон, объемом при перерасчете на 1 мл средства не менее 10 000 МЕ. Стоимость противовирусного медикамента варьируется от формы выпуска:
- капли для носа 10 мл – 303-356 р.;
- спрей назальный – 362-420 р.;
- мазь с лоратадином 5 грамм – 240-278 р.
При бронхите у взрослых предпочтительнее использовать назальные капли. Их закапывают в каждый носовой проход по 3 капли до 6 раз/сутки. Длительность терапии составляет 5-7 дней. Гриппферон во время лечения может вызывать местные аллергические реакции – зуд или жжение, кожную сыпь, покраснение слизистых оболочек носа. Медикамент не рекомендуется использовать при наличии следующих противопоказаний:
- индивидуальная непереносимость интерферона;
- тяжелые формы аллергии.
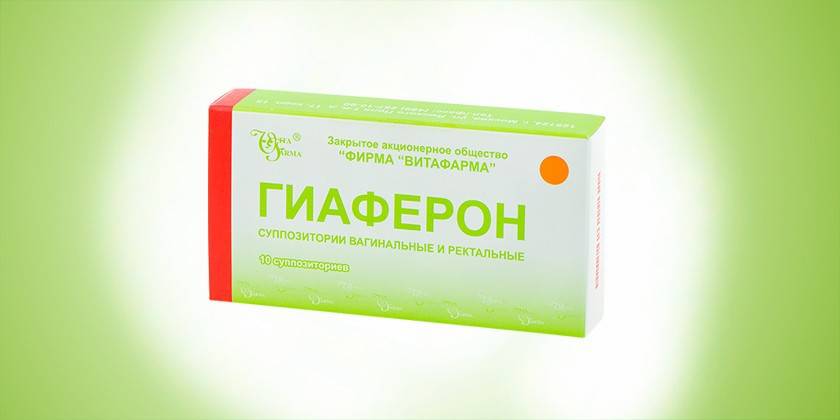
Это ректальные и вагинальные суппозитории с выраженными противовирусными и иммуностимулирующими свойствами. Как активные компоненты лекарства используются интерферон альфа-2 человеческий рекомбинированный (500 000 МЕ на 1 суппозиторий), натрия гиалурат – 12 мг. Вспомогательными веществами выступают: парафин, кондитерский жир. Стоимость упаковки из 10 свечей – 368-402 рубля.
При инфекционно-вирусных заболеваниях взрослым назначают Гиаферон по 1 суппозиторию 1 раз/сутки. Продолжительность медикаментозной терапии – 10 дней. Суппозитории вводят после гигиены промежностей или акта дефекации на ночь. Гиаферон противопоказан при гиперчувствительности к интерферонам. Во время лечения могут наблюдаться следующие негативные реакции организма:
- озноб;
- повышенная потливость;
- быстрая утомляемость;
- потеря аппетита.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ИСПОЛЬЗОВАНИЕМ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ/ИНФОРМАЦИЕЙ ПО ПРИМЕНЕНИЮ И/ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
источник