(abscessus retropharyngeus; син.: Абсцесс позадиглоточный, Абсцесс ретрофарингеальный)
Абсцесс, локализующийся в заглоточном пространстве.
Абсцесс — м. врач. нарыв, гнойница, нагной, нагноение, местное воспаление с отложением гноя.
Толковый словарь Даля
Абсцесс М. — 1. Местное гнойное воспаление ткани или органа.
Толковый словарь Ефремовой
Абсцесс — -а; м. [лат. abscessus — гнойник, нарыв]. Мед. Скопление гноя в тканях или органах, вызванное воспалительным процессом. А. лёгкого.
Толковый словарь Кузнецова
Абсцесс — (abscessus; лат., от abscedo, abscessum отделяться, нарывать; син.: апостема, гнойник, нарыв) полость, заполненная гноем и отграниченная от окружающих тканей и органов пиогенной мембраной.
Большой медицинский словарь
Абсцесс Амебный — (a. amoebicus) А. печени или головного мозга (реже других органов) при амебиазе, вызванный гематогенной диссеминацией Entamoeba histolytica или ее контактным проникновением в соседние.
Большой медицинский словарь
Абсцесс Аноректальный — (а. anorectalis) А., локализующийся в клетчатке, окружающей анальную часть прямой кишки и задний проход; возникает при подкожном пли подслизистом парапроктите.
Большой медицинский словарь
Абсцесс Апикальный — (a. apicalis) А., локализующийся в области верхушки корня зуба; возникает при остром или обострившемся верхушечном периодонтите.
Большой медицинский словарь
Абсцесс Аппендикулярный — (а. appendicularis) А., локализующийся в полости брюшины пли в ретроцекальной клетчатке и возникающий как осложнение острого аппендицита.
Большой медицинский словарь
Абсцесс Асептический — (a. asepticus) А., развивающийся в результате попадания в ткань веществ, способных вызвать нагноение без участия возбудителей гнойной инфекции.
Большой медицинский словарь
Абсцесс Броди — см. Броди абсцесс.
Большой медицинский словарь
Абсцесс Гангренозный — (a. gangraenosus; син.: А. гнилостный, А. путридный) А., содержащий гнилостный гной и секвестры или детрит.
Большой медицинский словарь
Абсцесс Гангренозный Газовый — (a. gangraenosusgaseus) А. г., содержащий газ, образовавшийся в результате жизнедеятельности микроорганизмов.
Большой медицинский словарь
Абсцесс Геморрагический — (a. haemorrhagicus) А., в содержимом которого имеется примесь крови; развивается при инфицировании и нагноении гематомы или вследствие кровоизлияния в полость А. А. гнилостный.
Большой медицинский словарь
Абсцесс Головного Мозга — (a. cerebri) А., формирующийся в тканях головного мозга в результате попадания в них возбудителей гнойной инфекции из других очагов или при черепно-мозговой травме.
Большой медицинский словарь
Абсцесс Головного Мозга Кардиопатический — (a. cerebri cardiopathicus) метастатический А. г. м., при котором источником метастаза является воспалительно измененный эндокард; возникает у детей с врожденными пороками сердца.
Большой медицинский словарь
Абсцесс Головного Мозга Контактный — (a. cerebri contactus) А. г. м., развивающийся в результате распространения возбудителей инфекции из близко расположенного очага гнойного воспаления (из среднего уха, околоносовых.
Большой медицинский словарь
Абсцесс Головного Мозга Метастатический — (a. cerebri metastaticus) А. г. м., развивающийся в результате гематогенного или лимфогенного распространения возбудителей гнойной инфекции из отдаленного гнойного очага или при септикопиемии.
Большой медицинский словарь
Абсцесс Головного Мозга Отогенный — (a. cerebri otogenus) А. г. м., развивающийся в результате распространения возбудителей инфекции из среднего уха при хроническом (реже остром) гнойном отите.
Большой медицинский словарь
Абсцесс Головного Мозга Риногенный — (a. cerebri rhinogenus) А. г. м., развивающийся в результате распространения возбудителей инфекции при гнойном воспалении или травме околоносовых пазух (чаще лобных).
Большой медицинский словарь
Абсцесс Головного Мозга Травматический — (a. cerebri traumaticus) А. г. м., развивающийся в результате инфицирования и нагноения тканей мозга, поврежденных при черепно-мозговой травме.
Большой медицинский словарь
Абсцесс Головного Мозга Эзофагогенный — (a. cerebri oesophagogenus) метастатический А. г. м., развивающийся в результате распространения возбудителей инфекции из пищевода при хроническом гнойном эзофагите; возникает.
Большой медицинский словарь
Абсцесс Горячий — (устар.; a. calidus) см. Абсцесс острый.
Большой медицинский словарь
Абсцесс Десневой — (a. gingivalis; син. А. субгингивальный) А., локализующийся в тканях десны; возникает при наличии патологического зубодесневого кармана или в результате механической травмы десны.
Большой медицинский словарь
Абсцесс Дюбуа — см. Дюбуа абсцесс.
Большой медицинский словарь
Абсцесс Дюпюитрена — см. Дюпюитрена абсцесс.
Большой медицинский словарь
Абсцесс Забрюшинный — (a. retroperitonealis) А., локализующийся в забрюшинном пространстве; возникает при панкреатите, повреждениях задней стенки двенадцатиперстной кишки, паранефритах и т. д.
Большой медицинский словарь
Абсцесс Заглоточный — (a. retropharyngeus; син.: А. позадиглоточный, А. ретрофарингеальный) А., локализующийся в заглоточном пространстве.
Большой медицинский словарь
Абсцесс Заглоточный Острый — (а. retropharyngeus acutus) А. з., развивающийся в результате распространения возбудителей инфекции при острых воспалительных процессах в носоглотке и задних отделах носа (гл.
Большой медицинский словарь
Абсцесс Заглоточный Хронический — (a. retropharyngeus chronicus) А. з., развивающийся в результате туберкулезного поражения верхних шейных позвонков или заглоточных лимфатических узлов.
Большой медицинский словарь
источник
(abscessus retropharyngealis; синоним ретрофарингеальный абсцесс)
нагноение лимфатических узлов и клетчатки заглоточного пространства. Встречается особенно часто у ослабленных детей в возрасте до 2—3 лет, реже у взрослых.
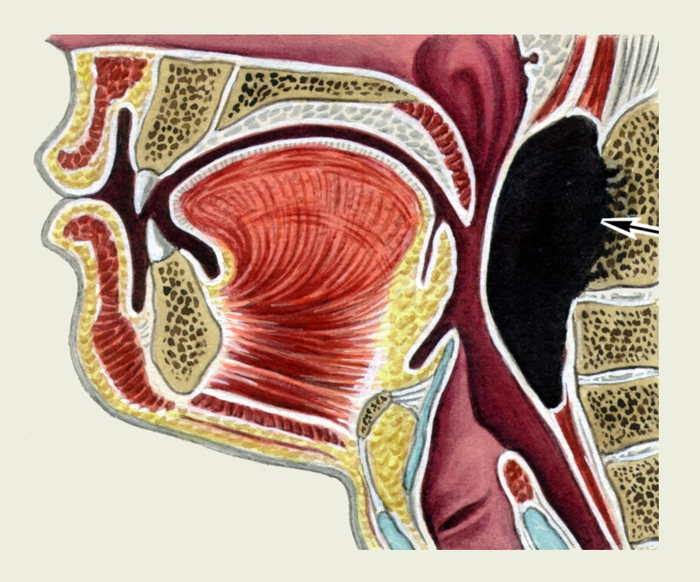
Возбудителями З. а. являются стафилококки, стрептококки и другие микроорганизмы. У детей младшего возраста инфицирование лимфатических узлов с последующим развитием З. а. происходит по лимфатическим путям при патологии полости носа, носоглотки, слуховой трубы и среднего уха (отогенный З. а.), а также при кори, скарлатине, гриппе, аденовирусных и других инфекциях. У взрослых наблюдаются специфические З. а. (холодные) при туберкулезном или сифилитическом спондилите верхних шейных позвонков (рис. 1). Иногда З. а. возникает после тонзиллэктомии, аденотомии.
Различают острое, подострое и хроническое течение З. а. Продолжительность острого З. а. до двух недель. Подострый З. а. протекает более длительно. Хронический З. а. наблюдается чаще у взрослых, течение длительное (месяцами), симптомы выражены нерезко.
При расположении абсцесса в верхнем отделе глотки отмечаются затруднение носового дыхания и гнусавость. При локализации З. а, в средний отделе глотки ранними и ведущими симптомами являются боль и затруднение при глотании, сопровождающиеся у детей младшего возраста беспокойством, плачем, нарушением сна, отказом от кормления. Температура тела 38—39°. При З. а. нижнего отдела глотки наблюдается затрудненное дыхание (стридор), особенно в положении больного лежа, голос приобретает хриплый оттенок — так называемый крик утки. Регионарные лимфатические узлы болезненны и увеличены. Положение головы вынужденное (наклон в сторону абсцесса).
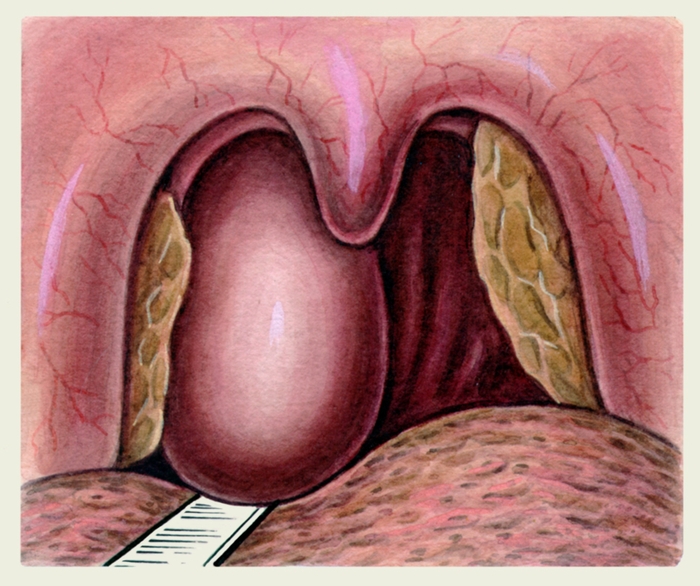
При фарингоскопии (Фарингоскопия) определяется гиперемированное округлой или овальной формы асимметрично расположенное выпячивание слизистой оболочки задней стенки глотки (рис. 2), флюктуирующее при пальпации. При локализации З. а. в верхнем отделе глотки выпячивание видно при задней риноскопии (Риноскопия). У детей младшего возраста при невозможности осмотра с помощью зеркал З. а. виден, если одним шпателем приподнять мягкое небо, а другим отдавить язык книзу и кпереди. Пальпация выпячивания резко болезненная.
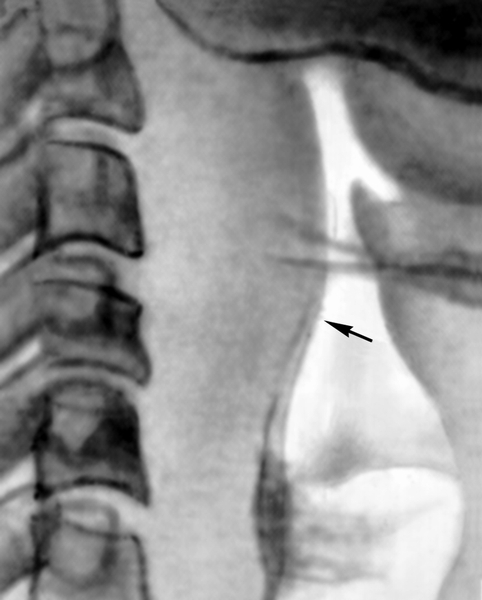
Диагноз при остром З. а. основан на клинических данных, результатах осмотра глотки и ее рентгенологического исследования в боковой проекции (рис. 3). В крови при остром З. а. выявляются лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ до 50 мм в час. При подостром и хроническом течении З. а. можно заподозрить холодный абсцесс, при котором отмечаются ограничение подвижности позвоночника в области соответствующих позвонков и их болезненность при поколачивании по остистым отросткам. Диагноз уточняют с помощью рентгенографии шейного отдела позвоночника, пункции инфильтрата с последующим бактериологическим исследованием содержимого.
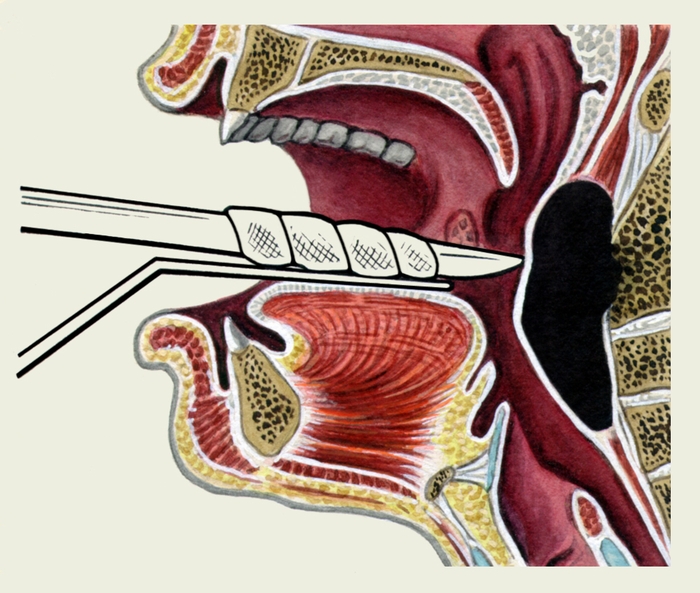
При остром З. а. необходимо его вскрытие, которое следует производить в условиях стационара (рис. 4). Хронический холодный З. а. во избежание вторичной инфекции не вскрывают, лечат основное заболевание, а также производят повторные пункции с отсасыванием гноя и последующим введением противотуберкулезных или противосифилитических препаратов. При отогенных З. а. осуществляют одновременно вскрытие абсцесса и операцию на ухе.
Прогноз при своевременном лечении благоприятный. При поздней диагностике и запоздалом вскрытии З. а. могут развиться опасные для жизни осложнения: задний Медиастинит, тромбоз внутренней яремной вены, кровотечение, пневмония. Прогноз при холодных З. а. специфической этиологии зависит от основного заболевания.
Библиогр.: Многотомное руководство по оториноларингологии, под ред. А.Г. Лихачева, т. 3, с. 348, М., 1963; Шустер М.А., Калина В.О. и Чумаков Ф.И. Неотложная помощь в оториноларингологии, с. 215, М., 1989.
Рис. 2. Фарингоскопическая картина заглоточного абсцесса (корень языка отдавлен шпателем); видно характерное округлое выпячивание слизистой оболочки задней стенки глотки справа.
Рис. 3. Рентгенограмма шеи при заглоточном абцессе (боковая проекция): стрелкой указан резко выбухающий кпереди контур тени заглоточного пространства.
Рис. 4. Схематическое изображение вскрытия заглоточного абсцесса: скальпелем, обернутым бинтом, под контролем зрения и при отдавливании языка шпателем производят прокол абсцесса.
Рис. 1. Механизм формирования заглоточного абсцесса (указан стрелкой) при туберкулезном или сифилитическом спондилите с деструкцией шейных позвонков.
источник
В ближайшие дни возможны перебои в работе сайта в связи с актуализацией базы лекарственных средств. Приносим извинения за возможные неудобства.
Порошок для приготовления суспензии для приема внутрь от белого до желтовато-белого цвета; приготовленная суспензия гомогенная, от почти белого до желтоватого цвета.
Инфекции, вызванные чувствительными штаммами микроорганизмов:
— инфекции верхних дыхательных путей и ЛОР-органов (в т.ч. острый и хронический синусит, острый и хронический средний отит, заглоточный абсцесс, тонзиллит, фарингит);
— инфекции нижних отделов дыхательных путей (в т.ч. острый бронхит с бактериальной суперинфекцией, хронический бронхит, пневмония);
— инфекции мочевыводящих путей;
— инфекции кожи и мягких тканей, включая укусы животных и человека;
— инфекции костной и соединительной ткани;
Таблетки, покрытые пленочной оболочкой белого или почти белого цвета, овальные, двояковыпуклые.
| 1 таб. | |
| амоксициллин (в форме тригидрата) | 250 мг |
| клавулановая кислота (в форме клавуланата калия) | 125 мг |
Вспомогательные вещества: кремния диоксид коллоидный, кросповидон, натрия кроскармеллоза, магния стеарат, тальк, целлюлоза микрокристаллическая.
Лечение инфекционно-воспалительных заболеваний, вызванных чувствительными к препарату микроорганизмами:
— инфекции верхних отделов дыхательных путей и ЛОР-органов (в т.ч. острый и хронический синусит, острый и хронический средний отит, заглоточный абсцесс, тонзиллит, фарингит);
— инфекции нижних отделов дыхательных путей (в т.ч. острый бронхит с бактериальной суперинфекцией, хронический бронхит, пневмония);
— инфекции мочевыводящих путей;
— инфекции кожи и мягких тканей, включая укусы человека и животных;
Таблетки диспергируемые светло-желтого цвета с коричневыми вкраплениями, продолговатые, восьмиугольные, с фруктовым запахом.
Лечение инфекционно-воспалительных заболеваний, вызванных чувствительными к препарату микроорганизмами:
— инфекции верхних отделов дыхательных путей и ЛОР-органов (в т.ч. острый и хронический синусит, острый и хронический средний отит, заглоточный абсцесс, тонзиллит, фарингит);
— инфекции нижних отделов дыхательных путей (в т.ч. острый бронхит с бактериальной суперинфекцией, хронический бронхит, пневмония);
— инфекции мочевыводящих путей;
— инфекции кожи и мягких тканей, включая укусы человека и животных;
Таблетки, покрытые пленочной оболочкой белого или почти белого цвета, продолговатые, двояковыпуклые.
Лечение инфекционно-воспалительных заболеваний, вызванных чувствительными к препарату микроорганизмами:
— инфекции ЛОР-органов (острый и хронический синусит, средний отит, заглоточный абсцесс, тонзиллит, фарингит);
— инфекции нижних отделов дыхательных путей (острый бронхит с бактериальной суперинфекцией, обострение хронического бронхита, внебольничная пневмония);
— инфекции мочевыводящих путей (цистит, уретрит, пиелонефрит, пиелит);
| Таблетки, покрытые пленочной оболочкой | 1 таб. |
| амоксициллин (в форме тригидрата) | 875 мг |
| клавулановая кислота (в форме калиевой соли) | 125 мг |
7 шт. — упаковки ячейковые контурные (2) — пачки картонные.
Инфекционно-воспалительные заболевания, вызванные чувствительными к препарату микроорганизмами:
— инфекции верхних отделов дыхательных путей и ЛОР-органов (синусит, фарингит, тонзиллит, средний отит, заглоточный абсцесс);
— инфекции нижних отделов дыхательных путей (острый и хронический бронхит, долевая и бронхопневмония, эмпиема плевры, абсцесс легких);
— инфекции кожи и мягких тканей (рожа, импетиго, вторично инфицированные дерматозы, абсцесс, флегмона, раневая инфекция);
— инфекции желчевыводящих путей (холангит, холецистит);
Порошок для приготовления раствора для внутримышечного и внутривенного введения, 500 мг + 250 мг, 1000 мг + 500 мг. По 500 мг амоксициллина + 250 мг сульбактама или 1000 мг амоксициллина + 500 мг сульбактама помещают в стеклянные флаконы, закрытые резиновыми пробками и закатанные алюминиевыми колпачками с защитными пластиковыми крышками. Каждый флакон помещают в картонную пачку.
Инфекционно-воспалительные заболевания, вызванные чувствительными к амоксициллину штаммами микроорганизмов:
— инфекции верхних отделов дыхательных путей и ЛОР-органов (острый и хронический синусит, тонзиллит, фарингит, заглоточный абсцесс, острый и хронический средний отит);
— инфекции нижних отделов дыхательных путей (острый бронхит с бактериальной суперинфекцией, хронический бронхит, пневмония, эмпиема плевры, абсцесс легкого);
— инфекции желчевыводящих путей (холангит, холецистит);
источник
Заглоточный абсцесс — гнойное воспаление расположенной в заглоточном пространстве клетчатки. Возникает в результате травмирования глотки или распространения гноеродных микроорганизмов из находящегося в носоглотке или ухе инфекционного очага. Заглоточный абсцесс проявляется интенсивной болью в горле, приводящей к нарушению глотания и отказу от пищи; гнусавостью или охриплостью голоса, затруднением дыхания, повышением температуры тела, увеличением шейных и затылочных лимфоузлов. Диагностика заболевания осуществляется с применением фарингоскопии, бакпосева мазка из зева, ПЦР-диагностики, RPR-теста. Лечение большинства заглоточных абсцессов — это хирургическое вскрытие и дренирование. Оно проводится на фоне системной комплексной терапии антибактериальными, противовоспалительными и гипосенсибилизирующими препаратами.
Наибольшую склонность к образованию заглоточного абсцесса имеют дети в возрасте до 4 лет. Это обусловлено имеющимися у них особенностями строения заглоточного пространства: большой рыхлостью клетчатки и наличием в ней лимфатических узлов, которые после 6-ти лет полностью атрофируются. Самая высокая заболеваемость заглоточным абсцессом отмечается среди детей от 2 месяцев до 1 года. Во взрослом возрасте заглоточный абсцесс встречается достаточно редко и обычно является следствием травматического повреждения глотки. Однако современная отоларингология отмечает увеличение числа случаев заглоточного абсцесса у взрослых пациентов.
Причиной возникновения заглоточного абсцесса в детском возрасте чаще всего является инфекция. Первичным очагом инфекции может быть гнойный отит, мастоидит, осложнившийся паротит, фарингит, ринит, синусит, тонзиллит. Распространение инфекционного процесса в заглоточное пространство происходит по лимфатическим путям с поражением заглоточных лимфатических узлов. Благоприятствующим этому фактором является ослабленное состояние организма ребенка, сниженный иммунитет, наличие диатеза или рахита. У детей заглоточный абсцесс может развиваться на фоне острых инфекционных заболеваний: ОРВИ, кори, скарлатины, дифтерии, гриппа. В редких случаях он является осложнением аденотомии или тонзиллэктомии.
Во взрослом возрасте на первое место среди причин формирования заглоточного абсцесса выходит травматический фактор. Повреждение глотки может произойти рыбной костью, грубой пищей, инородным предметом. Травматизация глотки возможна при проведении гастроскопии, бронхоскопии, установке назогастральной трубки и эндотрахеальном наркозе. Заглоточный абсцесс у взрослых может возникать как осложнение тяжелой ангины. В некоторых случаях он оказывается вызван специфической микрофлорой и является следствием туберкулеза или сифилиса, протекающих с поражением шейного отдела позвоночника. В таких случаях говорят о «холодном» заглоточном абсцессе. Риск развития заглоточного абсцесса повышен у пациентов с хроническими заболеваниями и сниженным иммунитетом, при наличие сахарного диабета, злокачественной опухоли, ВИЧ-инфекции.
Заглоточный абсцесс классифицируется в зависимости от расположения. Выделяют следующие виды заглоточных абсцессов:
- эпифарингеальный — расположенный выше небной занавески;
- мезофарингеальный — локализующийся между корнем языка и краем небной занавески;
- гипофарингеальный — находящийся ниже корня языка;
- смешанный — занимающий несколько анатомических зон.
Заглоточный абсцесс характеризуется острым началом с повышением температуры тела до 39-40 °С и нарушением общего состояния. Развитие заглоточного абсцесса на фоне уже имеющегося инфекционного заболевания проявляется резким ухудшением состояния пациента и появлением новых симптомов. Дети становятся плаксивыми и беспокойными, происходит нарушение сна, характерен отказ от еды, а у детей грудного возраста — нарушение сосания.
Одним из первых признаков формирования заглоточного абсцесса является боль в горле. Больные отмечают усиление боли во время глотания, затруднение при проглатывании пищи. Боль в горле часто настолько сильно выражена, что пациенты отказываются от еды. При расположении заглоточного абсцесса в верхнем отделе глотки наблюдается нарушение носового дыхания, у взрослых и детей старшего возраста появляется гнусавость голоса. Если заглоточный абсцесс локализуется в среднем или нижнем отделе глотки, то появляется охриплость голоса и затрудненное дыхание, могут возникать приступы удушья. Наблюдается одышка с затрудненным вдохом (инспираторная). В вертикальном положении пациента отмечается усугубление нарушений дыхания из-за стекания гноя вниз и перекрытия им просвета трахеи. Может появляться клокотание в горле, что чаще всего происходит в период сна.
Заглоточный абсцесс сопровождается лимфаденитом регионарных лимфатических узлов. Боковые верхнешейные и затылочные лимфоузлы становятся припухлыми и болезненными. Типично вынужденное положение пациента: его голова запрокинута назад и повернута в ту сторону, где располагается заглоточный абсцесс. Во многих случаях на стороне заглоточного абсцесса отмечается отек участка шеи, расположенного позади угла нижней челюсти.
Распространение инфекции из заглоточного абсцесса по верхним дыхательным путям может привести к появлению бронхопневмонии. Нарушение дыхательной функции способствует развитию застойной пневмонии. Реже наблюдается гематогенное распространение инфекции в полость черепа с возникновением абсцесса головного мозга или гнойного менингита. В отдельных случаях при заглоточном абсцессе рефлекторно может произойти остановка сердечной деятельности.
Грозным осложнением заглоточного абсцесса является асфиксия — удушье в результате перекрытия просвета дыхательных путей. Асфиксия может возникнуть из-за выраженного отека гортани или при самопроизвольном вскрытии заглоточного абсцесса с излитием в просвет гортани большого количества гнойных масс. При вскрытии абсцесса в заглоточное пространство гной по рыхлой клетчатке распространяется на крупные сосуды шеи или просачивается в средостение. Поражение сосудов может стать причиной аррозивного кровотечения, тромбоза яремной вены или флебита. Проникновение инфекции в средостение вызывает развитие гнойного медиастинита, который быстро приводит к возникновению сепсиса.
Заглоточный абсцесс диагностируется отоларингологом на основании данных, полученных в ходе осмотра пациента и проведения фарингоскопии. При осмотре обращает на себя внимание вынужденное положение головы пациента, локальный отек в области шеи, увеличение лимфатических узлов и их болезненность при пальпации. Фарингоскопия выявляет локальную инфильтрацию на задней стенке глотки и опухолевидную припухлость шаровидной формы. Пальцевое исследование глотки определяет болезненность в месте припухлости и наличие симптома флюктуации, свидетельствующего о том, что образование представляет собой скопление жидкого гноя.
Клинический анализ крови говорит о наличии воспалительного процесса: отмечается лейкоцитоз и повышение СОЭ до 40 мм/ч. Микроскопия и бактериологическое исследование мазка из зева позволяют определить вид возбудителя, ставшего причиной заглоточного абсцесса. Чаще всего это гемолитические стрептококки, золотистые стафилококки, клебсиела, анаэробный и эпидермальный стафилококки, кишечная палочка. Возможна туберкулезная или сифилитическая этиология абсцесса. В связи с этим проводят ПЦР-диагностику сифилиса и туберкулеза, RPR-тест, анализ мокроты на микобактерии туберкулеза.
Для выявления сопутствующих заболеваний уха и носоглотки, которые возможно стали причиной формирования заглоточного абсцесса, может потребоваться отоскопия, риноскопия, УЗИ и рентгенография околоносовых пазух, рентгенография позвоночника в шейном отделе.
Выявленный заглоточный абсцесс подлежит хирургическому вскрытию и дренированию. В месте наибольшего выбухания делают разрез абсцесса скальпелем или остроконечными ножницами. В разрез вводят наконечник электрического отсоса и отсасывают гной. Важно сразу же после вскрытия заглоточного абсцесса быстро произвести отсасывание гноя, чтобы избежать его попадания в дыхательные пути. Для предупреждения затекания гноя в дыхательные пути в момент вскрытия абсцесса некоторые авторы рекомендуют предварительно производить его пункцию и отсасывать гной. В некоторых случаях после вскрытия заглоточного абсцесса края произведенного разреза слипаются, тогда прибегают к их повторному раздвиганию с использованием желобоватого зонда или щипцов Гартмана.
Низко расположенные абсцессы, сопровождающиеся затеком гноя в область шеи, вскрывают через наружный хирургический доступ. Разрез производят по передне-боковой поверхности шеи параллельно краю грудино-ключично-сосцевидной мышцы.
При наличие симптомов сдавления дыхательных путей с нарушением дыхания введение дыхательной трубки (интубация) противопоказано. В таких случаях неотложная помощь с целью восстановления дыхательной функции заключается в проведении крикотомии — разреза на передней поверхности шеи с формированием отверстия в гортанном хряще, через которое осуществляется дыхание. Для ликвидации гипоксии, возникшей из-за нарушений дыхания, дополнительно показана оксигенотерапия.
Вскрытие заглоточных абсцессов сифилитической или туберкулезной природы не проводится из-за опасности вторичного инфицирования. Лечение таких абсцессов заключается в их повторных пункциях с введением противотуберкулезных и противосифилитических препаратов непосредственно в абсцесс. Одновременно с этим назначается общая противотуберкулезная и противосифилитическая терапия.
Хирургическое лечение заглоточного абсцесса осуществляется в сочетании с системной антибактериальной терапией и санацией всех имеющихся в носоглотке или ухе инфекционных очагов. Назначаются также жаропонижающие и противовоспалительные средства (парацетамол, ибупрофен, нимесулид) и гипосенсибилизирующие препараты (дезлоратадин, лоратадин, фенспирид), поливитамины. До и после вскрытия абсцесса пациенту необходимо тщательно выполаскивать горло растворами антисептиков.
Своевременное выявление и вскрытие заглоточного абсцесса в большинстве случаев является залогом благоприятного исхода заболевания. При развитии осложнений прогноз заболевания серьезный. Пациент может погибнуть от асфиксии, остановки сердца, сепсиса, аррозивного кровотечения. Однако в современной развитой медицине такие случаи встречаются крайне редко.
Наилучшей профилактикой развития заглоточного абсцесса является ранняя диагностика и корректное лечение лор-заболеваний, своевременное проведение хирургической санации гнойных очагов. Важное значение в профилактике заглоточного абсцесса травматического генеза имеет правильное проведение диагностических и лечебных процедур, связанных с введением в глотку эндоскопа или дыхательной трубки; аккуратное удаление инородных тел глотки; тщательное соблюдение техники оперативных вмешательств на структурах носоглотки (удаление опухолей глотки и аденоидов, тонзиллэктомия).
источник
Заглоточный абсцесс (позадиглоточный абсцесс, ретрофарингеальный абсцесс) — гнойное воспаление лимфатических узлов и рыхлой клетчатки между предпозвоночной фасций и фасцией глоточной мускулатуры. Заболевание возникает под влиянием распространения гноеродных микроорганизмов из находящегося в ухе или носоглотке инфекционного очага. Также свое влияние на данный процесс имеют травмы глотки. Заглоточный абсцесс проявляется охриплостью или гнусавостью голоса, повышением температуры тела, затруднением дыхания, увеличением затылочных и шейных лимфоузлов, интенсивной болью в горле, которая приводит к отказу от пищи и нарушению глотания. Диагностика заболевания осуществляется с применением бак посева мазка из зева, фарингоскопии, RPR-теста, ПЦР-диагностики. В основу лечения заглоточного абсцесса входят дренирования и хирургическое вскрытие в сочетании с комплексной терапией антибактериальными, гипосенсибилизирующими и противовоспалительными препаратами.
Заглоточный абсцесс характеризуется гнойным воспалением рыхлой клетчатки и лимфоузлов заглоточного пространства. В основном заболевание встречается в детском возрасте, особенно это касается детей до 4-5 лет. Дело в том, что к этому возрасту узлы и рыхлая клетчатка в этой области хорошо развиты, а после они подвергаются иволютивным изменениям. В 6 лет узлы полностью атрофируются.
Чаще всего заглоточный абсцесс диагностируют в возрасте 1 год. У взрослых это заболевание встречается крайне редко. Как правило, его появление обусловлено травмами глотки. Также заглоточный абсцесс у взрослых развивается при сифилитическом или при туберкулезном спондилите верхних шейных позвонков или при их травме. Правда, в современных условиях жизни заглоточный абсцесс все чаще встречается у взрослых.
Такое заболевание, как заглоточный абсцесс, классифицируется в зависимости от расположения. Заглоточный абсцесс делится на следующие виды:
- гипофарингеальный — заглоточный абсцесс опускается ниже корня языка (ближе к гортаноглотке);
- эпифарингеальный — гнойный очаг расположен выше небной занавески (высоко в носоглотке);
- смешанный — гнойные образования занимают несколько анатомических зон;
- мезофарингеальный — гной локализуется между корнем языка и краем небной занавески.
Каждый из видов заглоточного абсцесса имеет свои особенности и разную симптоматику.
У детей заглоточный абсцесс возникает под влиянием распространения инфекции в лимфатические узлы. Спровоцировать инфекцию могут заболевания: гнойный отит, осложнившийся паротит, мастоидит, ринит, фарингит, тонзиллит, синусит. Инфекция распространяется в заглоточное пространство и проходит по лимфатическим путям, вместе с тем поражая заглоточные лимфатические узлы. Стоит отметить, что глубокие заглоточные лимфатические узлы являются своеобразным первым барьером для задних отделов полости носа, слуховой трубы, носоглотки и среднего уха.
В группу риска попадают дети, у которых диагностировано нарушение обмена веществ, ослабленный организм, снижен иммунитет, наличие рахита или диатеза.
У грудных детей определяющую роль в инфицировании заглоточного пространства играют начальные формы мастита и трещины соска матери.
Еще одна причина развития заглоточного абсцесса — травма задней стенки глотки. Кроме этого, развитие заглоточного абсцесса у детей может быть спровоцировано острыми инфекционными заболеваниями: корь, ОРВИ, скарлатина, грипп, дифтерия. Также спровоцировать заглоточный абсцесс может осложнения тонзиллэктомии или аденотомии.
Заглоточный абсцесс у взрослых возникает, как правило, под влиянием травм. Глотка может повредиться инородным предметом, грубой пищей. Травмирование глотки возможно при проведении бронхоскопии, гастроскопии, эндотрахеальном наркозе и установке назогастральной трубки. У взрослых заглоточный абсцесс может возникать как осложнение тяжелой ангины. Встречаются случаи, когда данное заболевание возникает под влиянием специфической микрофлоры и является следствием сифилиса или туберкулеза, которые поражают шейный отдел позвоночника. Подобные случаи получили название «холодного» заглоточного абсцесса. Заболеть заглоточным абсцессом рискуют люди с ослабленным иммунитетом и организмом, хроническими заболеваниями, сахарным диабетом, ВИЧ-инфекцией, злокачественными опухолями.
Наиболее часто наблюдается острое течение заглоточного абсцесса, реже — хроническое и подострое. В большинстве случаев заболевание протекает тяжело, характеризуется нарушением общего состояния и повышением температуры тела до 39-40 °С. Если заглоточный абсцесс развивается на фоне инфекционного заболевания, то пациент чувствует резкое ухудшение самочувствия, не говоря уже о ряде новых симптом. Отмечается гиперсаливация, умеренная ригидность затылочных мышц, ограниченное и болезненное открывание рта.
Дети становятся беспокойными и плаксивыми, характерен отказ от еды, происходит нарушение сна, а у детей грудного возраста — нарушение сосания.
Одним из первых симптомов заглоточного абсцесса является боль в горле, больные отмечают затруднение при проглатывании пищи, усиление боли во время глотания. Очень часто боль в горле может быть очень сильной, доходит до того, что пациент начинает отказываться от еды.
Носовое дыхание нарушается, когда заглоточный абсцесс распространяется в верхнем отделе глотки, гнусавость голоса появляется у взрослых и детей старшего возраста. В случае с локализацией заглоточного абсцесса в нижнем или среднем отделе глотки появляется затрудненное дыхание и охриплости голоса. Также могут возникать приступы удушья и инспираторная одышка.
Пациент в вертикальном положении отмечает усугубление нарушения дыхания, что обусловлено стеканием гноя вниз и перекрытия им просвета трахеи. В период сна может наблюдаться специфическое клокотание в горле. При локализации заглоточного абсцесса в ротовой части глотки появляется фарингеальный стридор и расстраивается глотание.
Заглоточный абсцесс часто сопровождается лимфаденитом регионарных лимфатических узлов. Затылочные и боковые верхнешейные лимфоузлы становятся болезненными и припухшими. В результате голова пациента забрасывается назад и поворачивается в ту сторону, где диагностирован заглоточный абсцесс. Очень часто на стороне абсцесса отекает шея или ее часть.
Диагностированием заглоточного абсцесса занимается отоларинголог на основе проведения фарингоскопии и данных, полученных в ходе осмотра пациента. В первую очередь врач обращает внимание на вынужденное положение головы пациента, увеличение лимфатических узлов, локальный отек в области шеи.
С помощью фарингоскопии выявляют опухолевидную припухлость шаровидной формы и локальную инфильтрацию на задней стенке глотки. Наличие симптома флюктуации и болезненности в месте припухлости определяет пальцевое исследование глотки.
Клинический анализ крови позволяет выявить воспалительный процесс — отмечается повышение СОЭ до 40 мм/ч и лейкоцитоз. При микроскопии и бактериологическом исследовании мазка из зева определяется вид возбудителя, который спровоцировал появление заглоточного абсцесса.
Для выявление сопутствующих заболеваний носоглотки и уха может потребоваться риноскопия, рентгенография позвоночника в шейном отделе, отоскопия, рентгенография и УЗИ околоносовых пазух.
Заглоточный абсцесс — опасное заболевание, которое может сопровождаться рядом осложнений. Бронхопневмонию может вызвать распространение инфекции из заглоточного абсцесса по верхним дыхательным путям. В свою очередь застойная пневмония возникает под влиянием нарушения дыхательной функции. Значительно реже наблюдается гематогенное распространение инфекции в полость черепа с возникновением гнойного менингита или абсцесса головного мезга. При заглоточном абсцессе в отдельных случаях рефлекторно может произойти остановка сердечной деятельности.
Медиастинит — еще одно грозное осложнение заглоточного абсцесса. Возникновение этого заболевания обусловлено эвакуацией гноя по рыхлой клетчатке, которая находится между позвоночником и пищеводом. Повышенная температура, припухлости на шее и боль — первые проявления начинающегося медиастинит. В отдельных случаях встречается парез возвратного нерва.
Одним из возможных осложнений при заглоточном абсцессе является аррозивное кровотечение. Источником кровотечений считается внутренняя сонная артерия. Также поражение сосудов может стать предпосылкой флебита, тромбоза яремной вены или внутричерепных осложнений.
Достаточно опасным осложнением заглоточного абсцесса можно назвать асфиксию. Стоит отметить, что удушение возникает в результате перекрытия просвета дыхательных путей. Асфиксию может спровоцировать выраженный отек гортани или вскрытие заглоточного абсцесса.
Заглоточный абсцесс требует дренирования и хирургического вскрытия. В месте наибольшего набухания делают разрез абсцесса остроконечными ножницами или скальпелем. Гной отсасывают с помощью специального наконечника, который вводят через разрез. После вскрытия заглоточного абсцесса важно сразу же быстро произвести отсасыванием гноя, только так удастся избежать его попадания в дыхательные пути. В момент вскрытия абсцесса для предупреждения затекания гноя в дыхательные пути рекомендуют предварительно отсасывать гной и производить его пункцию. Если края произведенного разреза слипаются, то нужно с внедрением щипцов Гартмана или желобоватого зонда провести их повторное раскрытие.
Заглоточные абсцессы, которые расположены низко и сопровождаются затеком гноя в область шеи, необходимо скрывать через наружный хирургический доступ.
Вводить дыхательную трубку противопоказано при наличии симптомов сдавления дыхательных путей. В такие моменты необходимо проводить крикотомию — делать разрез на передней поверхности шеи для восстановления дыхания. В результате этого для ликвидации гипоксии показана оксигенотерапия.
Лечение заглоточного абсцесса туберкулезной или сифилитической природы проходит без вскрытия, чтобы не спровоцировать распространение инфекции. В таких случаях практикуются повторные пункции с введением противосифилитических и противотуберкулезных препаратов. Кроме этого, назначается общая противотуберкулезная и противосифилитическая терапия.
Хирургическое лечение заглоточного абсцесса сочетается с системной антибактериальной терапией. Также назначаются поливитамины, жаропонижающие и противовоспалительные средства (нимесулид, нурофен, парацетамол) и гипосенсибилизирующие препараты (эреспал, лоратадин, эриус,). После проведения операции горло необходимо тщательно полоскать растворами антисептиков. Важно выполнять все рекомендации врача, благодаря чему процесс реабилитации пройдет быстро и безболезненно.
В большинстве случаев своевременное выявление и вскрытие заглоточного абсцесса является залогом благоприятного исхода заболевания. С появлением осложнений заболевание становится очень опасным. Пациент может погибнуть от остановки сердца, асфиксии, аррозивного кровотечения, сепсиса. Правда, подобные случаи в современной медицине встречают очень редко.
Наиболее эффективной профилактикой развития заглоточного абсцесса является ранняя диагностика лор-заболеваний и их лечения, своевременное проведение хирургической санации гнойных очагов. В профилактике заглоточного абсцесса большое значение имеет тщательное соблюдение техники оперативных вмешательств, аккуратное удаление инородных тел глотки, правильное проведение диагностических и лечебных процедур, которые связаны с введением в глотку дыхательной трубки или эндоскопа.
источник
Заглоточный абсцесс (позадиглоточный абсцесс, ретрофарингеальный абсцесс) – заболевание, характеризующееся гнойным воспалением рыхлой клетчатки и лимфатических узлов заглоточного пространства.
Чаще встречается у детей первых лет жизни, у взрослых наблюдается гораздо реже и носит преимущественно вторичный характер.
Возникновению заглоточного абсцесса способствует ряд факторов:
- инфекционные заболевания;
- травмы верхних позвонков шейного отдела;
- снижение иммунитета;
- травмы задней стенки глотки (при интубации трахеи, проглатывании инородного тела и т. д.);
- гнойный процесс в евстахиевой трубе и барабанной полости;
- злокачественные новообразования;
- нарушения метаболизма.
Наиболее частой причиной развития заглоточного абсцесса у детей является распространение инфекционного процесса в лимфатические узлы при острых респираторных заболеваниях на фоне сниженного иммунитета.
У взрослых заболевание развивается преимущественно на фоне поражения позвонков шейного отдела при сифилисе и туберкулезе. В большей степени подвержены возникновению заглоточного абсцесса лица с сахарным диабетом и иммунодефицитом.
В зависимости от локализации очага воспаления выделяют следующие формы заглоточного абсцесса:
- гипофарингеальная (ниже корня языка);
- мезофарингеальная (между корнем языка и краем небной занавески);
- эпифарингеальная (выше небной занавески);
- смешанная.
При отсутствии лечения заглоточного абсцесса существует риск развития бронхопневмонии, абсцесса головного мозга, медиастинита, сепсиса, поражения стенки сонной артерии, непроходимости дыхательных путей, гнойного менингита.
У детей заболевание нередко проявляет себя болью в горле, которая усиливается при глотании. Температура тела – 39 °С и выше; заболевание сопровождается общей слабостью, выраженными признаками интоксикации.
Симптоматика заглоточного абсцесса зависит от формы заболевания. Наиболее частые проявления болезни:
- затрудненность носового дыхания;
- резкое ухудшение общего состояния;
- трудности при глотании;
- хрипы при дыхании;
- снижение аппетита;
- охриплость голоса;
- умеренная ригидность мышц затылка;
- отек и болезненность лимфатических узлов шеи, что обусловливает вынужденное положение головы;
- гиперсаливация; и др.
Для заглоточного абсцесса у взрослых, который развился на фоне поражения шейных позвонков при сифилисе или туберкулезе, характерно длительное вялое течение болезни со стертой, слабовыраженной клинической картиной.
Диагностика заглоточного абсцесса основывается на данных, полученных в результате следующих мероприятий:
- сбор анамнеза;
- объективный осмотр, пальпация;
- фарингоскопия;
- общий анализ крови;
- компьютерная томография, рентгенография;
- пункция инфильтрата с последующим бактериологическим исследованием;
- ПЦР-диагностика; и пр.
Кроме того, рекомендуется проведение исследований на сифилис и туберкулез.
Необходима дифференциальная диагностика заболевания с ретрофарингеальной лимфаденопатией, подскладочным ларингитом, остеомиелитом, онкопатологиями.
Заглоточный абсцесс встречается у детей первых лет жизни, у взрослых наблюдается гораздо реже и носит преимущественно вторичный характер.
Пациентам с заглоточным абсцессом требуется госпитализация в ЛОР-стационар. Во избежание самопроизвольного вскрытия абсцесса лечение начинают незамедлительно после постановки диагноза. Основными методами в зависимости от длительности и формы заболевания являются:
- физиотерапевтические процедуры;
- полоскания горла растворами антисептиков;
- общеукрепляющая терапия;
- медикаментозная терапия антибактериальными и антигистаминными препаратами;
- хирургическое вмешательство.
Хирургическое вскрытие абсцесса производят через ротовую полость под местной анестезией или под общим наркозом. Содержимое гнойника аспирируется отсосом. В послеоперационном периоде показаны полоскание горла антисептическими растворами и терапия антибактериальными препаратами.
При отсутствии необходимого лечения и дальнейшем распространении воспалительного процесса существует риск развития бронхопневмонии, абсцесса головного мозга, медиастинита, сепсиса, поражения стенки сонной артерии, непроходимости дыхательных путей, гнойного менингита. Не исключен летальный исход.
При своевременной диагностике и адекватном лечении прогноз обычно благоприятный. Пациент нетрудоспособен на протяжении 1-2 недель.
В целях предупреждения развития заглоточного абсцесса рекомендуются:
- своевременная диагностика и лечение оториноларингологических заболеваний;
- полноценный ночной сон;
- сбалансированное питание;
- прием витаминных комплексов в осенне-зимний период;
- укрепление иммунитета;
- закаливание организма.
Видео с YouTube по теме статьи:
Образование: 2004-2007 «Первый Киевский медицинский колледж» специальность «Лабораторная диагностика».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Наши почки способны очистить за одну минуту три литра крови.
Средняя продолжительность жизни левшей меньше, чем правшей.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Несмотря на наступление весны, остается актуальным вопрос о том, как предупредить заражение всевозможными вирусами. Главная опасность в том, что вокруг есть заб.
источник
Ретрофарингеальный абсцесс — гнойное воспаление рыхлой клетчатки между фасцией глоточной мускулатуры и предпозвоночной пластинкой шейной фасции. Заболевание встречается почти исключительно в детском возрасте в связи с тем, что лимфатические узлы и рыхлая клетчатка в этой области хорошо развиты до 4-летнего возраста, а затем претерпевают инволюцию. Чаще всего заглоточный абсцесс возникает, когда в процесс вовлекаются лимфоидные гранулы задней стенки глотки или в результате заноса инфекции в лимфатические узлы при мелкой травме, остром ринофарингите, острых инфекционных заболеваниях, ангине.
Клиника. Первым признаком заболевания обычно является боль в горле, усиливающаяся при глотании. Ребенок отказывается от пищи, становится плаксивым, беспокойным, нарушается сон. Температура повышается до 39-40 °С. При локализации абсцесса в носоглотке затрудняется носовое дыхание, появляется гнусавость. Расположение гнойника в средней и нижней части глотки может вызвать затруднение дыхания, голос становится хриплым, появляются приступы удушья.
При фарингоскопии определяется опухолевидный отек и инфильтрация тканей задней стенки глотки, болезненной при пальпации, иногда можно определить флюктуацию в области инфильтрата. Образование занимает центральную часть при локализации процесса в средней и нижней частях глотки и боковую при локализации в носоглотке.
Реакция регионарных лимфатических узлов значительна, их припухлость и боль заставляют ребенка держать голову в вынужденном положении, наклоненной в больную» сторону.
В анализах крови обнаруживают воспалительную реакцию — лейкоцитоз до 10-20х109/л, СОЭ до 40 мм/ч. Болезнь продолжается 7-8 дней, а иногда и дольше.
Лечение. При выявлении абсцесса заглоточного пространства показано его немедленное вскрытие (рис. 3.18). Необходимо предупредить аспирацию гноя в нижележащие пути с помощью предварительного отсасывания гноя при пункции. Разрез делают в месте наибольшего выбухания, но не далее 2 см от средней линии. Для предупреждения слипания краев разреза их разводят щипцами Гартмана или корнцангом. После вскрытия следует продолжить полоскания горла антисептиками, назначают общую антибактериальную терапию.
Флегмонозная ангина (интратонзиллярный абсцесс). Абсцессы внутри миндалин встречаются сравнительно редко. Их возникновение связано с гнойным расплавлением участка миндалины, как правило, одностороннего характера. Наряду с банальными формами ангин, приводящих к абсцессу внутри миндалин, причинными факторами могут быть и травмы твердой пищей.
При флегмонозной ангине миндалина гиперемированна, увеличена, ее поверхность напряжена, пальпация болезненна. Небольшие внутриминдаликовые абсцессы могут протекать бессимптомно или сопровождаться незначительными местными и общими явлениями, в отличие от паратонзиллярного абсцесса, который, как правило, протекает с бурной клинической симптоматикой. Созревший абсцесс может прорваться через лакуну в полость рта или в паратонзиллярную клетчатку.
Лечение хирургическое — широкое вскрытие абсцесса. При рецидивировании показана односторонняя тонзиллэктомия в остром периоде — абсцесстонзиллэктомия. Одновременно назначается противовоспалительная антибактериальная терапия, антигистаминные средства, анальгетики.
Паратонзиллит (paratonsillitis) — заболевание, характеризующееся развитием воспаления (отечного, инфильтративного или с абсцедированием) в паратонзиллярной клетчатке — между капсулой миндалины и глоточной фасцией, покрывающей констрикторы глотки. В паратонзиллярной клетчатке в результате проникновения вирулентной инфекции из нёбных миндалин возникает соответствующая клиническая картина. В большинстве случаев паратонзиллит развивается как осложнение ангины у больных хроническим тонзиллитом; последний диагностируется более чем у 80% больных с паратонзиллитом. Паратонзиллит относится к частым заболеваниям в молодом и зрелом возрасте (от 15 до 30 лет), встречается одинаково часто у мужчин и женщин.
Проникновению инфекции из миндалин в паратонзиллярную клетчатку способствуют глубоко пронизывающие миндалину крипты, особенно в области верхнего полюса, где инфекционный очаг при хроническом тонзиллите всегда больше выражен. Патогенная микрофлора проникает по продолжению — percontinuitatem. В области верхнего полюса миндалины, где нет капсулы, располагаются слизистые железы Вебера, которые вовлекаются в воспалительный процесс при хроническом тонзиллите и могут передать инфекцию в паратонзиллярную клетчатку, наиболее выраженную в области верхнего полюса. Иногда в надминдаликовом пространстве в толще мягкого нёба имеется добавочная долька нёбных миндалин; сохранение ее при тонзиллэктомии также может создавать условия для развития абсцесса (рис. 3.16).
По клинико-морфологическим изменениям выделяют три формы паратонзиллита: отечную (5% случаев), инфильтративную (20% случаев) и абсцедирующую (75% случаев).
По сути, эти формы являются последовательными стадиями процесса воспаления паратонзиллярной клетчатки.
Клиника. Воспаление паратонзиллярной клетчатки чаще носит односторонний характер. Обычно возникает после перенесенной ангины или очередного обострения хронического тонзиллита в период выздоровления. Появление односторонней интенсивной боли позволяет предположить развитие осложнения.
Паратонзиллит может иметь различную локализацию:
• передневерхняя (супратонзиллярная) — около верхнего полюса миндалины, между капсулой миндалины и верхней частью нёбно-язычной дужки;
•задняя паратонзиллярная локализация — между миндалиной и нёбно-глоточной дужкой;
• нижняя паратонзиллярная локализация — между нижним полюсом миндалины и боковой стенкой глотки;
• боковая (латеральная) локализация — между средней частью миндалины и боковой стенкой глотки.
На первом месте по частоте встречаемости стоит супратонзиллярный абсцесс (более 70%), на втором — задний (16%), далее нижний
Заболевание имеет общие и местные признаки. Общие признаки: относительно тяжелое состояние, слабость в связи с интоксикацией, повышением температуры тела до 39-40 °С. Общее состояние утяжеляется и в связи с мучительной болью в горле, резко возрастающей при глотании, нарушением сна, невозможностью приема пищи и проглатывания слюны. В результате воспаления мышц глотки и частично мышц шеи и шейного лимфаденита возникает болевая реакция при поворотах головы; больной держит голову набок и поворачивает ее при необходимости вместе с корпусом.
Местные признаки: выраженная односторонняя боль в горле с иррадиацией в ухо, зубы. Боль настолько усиливается при глотании, что больной отказывается от приема пищи и питья, а слюна стекает из угла рта. Характерен выраженный в разной степени тризм — тонический спазм жевательной мускулатуры, из-за чего рот открывается не полностью, а всего на 1-2 см, затруднена фарингоскопия. Появление тризма у больного паратонзиллитом является косвенным признаком перехода процесса в стадию абсцедирования. Паратонзиллярный абсцесс обычно формируется к 3-4-му дню заболевания, однако у некоторых больных абсцедирование отмечается уже в первые сутки. В результате открытой гнусавости, обусловленной парезом мышц нёбной занавески, речь становится невнятной, с носовым оттенком.
Регионарные лимфатические узлы увеличены, болезненны на стороне поражения, угол нижней челюсти часто не пальпируется из-за отека.
В крови лейкоцитоз 10-15х109/л, формула крови со сдвигом влево, повышается СОЭ.
Самопроизвольное вскрытие абсцесса может наступить на 4-6 день заболевания, после чего улучшается состояние и снижается температура. Однако в части случаев спонтанное вскрытие не происходит и процесс распространяется в парафарингеальное пространство. Такой исход возможен при боковой локализации и ведет к тяжелому осложнению — развитию парафарингита.
Фарингоскопическая картина зависит от локализации инфильтрата. При передневерхней локализации отмечается резкое шаровидное выбухание в области верхнего полюса миндалины, которая вместе с нёбными дужками и мягким небом оказывается смещена к средней линии, язычок при этом смещен в противоположную сторону. При задней локализации отмечается выраженная припухлость в области нёбно-глоточной дужки и боковой стенки глотки. Нёбная миндалина и язычок отечны, инфильтрированы и смещены кпереди. При нижней локализации паратонзиллита отек может распространяться на верхний отдел гортани, вызывая ее стенозирование. Эта форма паратонзиллита имеет менее выраженные фарингоскопические признаки. Отмечается отек и инфильтрация нижних отделов дужек, нижнего полюса миндалины и прилежащей части корня языка.
Диагностика вследствие резко выраженной и патогномичной симптоматики не вызывает затруднений.
Лечение зависит от стадии паратонзиллита.
При отечной и инфильтративной стадиях в первые 2-3 дня заболевания показана противовоспалительная терапия — в основном антибиотики пенициллинового (амоксиклав, феноксиметилпенициллин), цефалоспоринового ряда (цефазолин, клафоран), или макролиды (кларитромицин и др.), дезинтоксикационная терапия; антигистаминная терапия; жаропонижающие средства и анальгетики. В некоторых случаях целесообразно вскрытие паратонзиллита и в стадии инфильтрации, поскольку это снимает напряжение тканей, оказывает дренирующий эффект, прекращает нарастание воспалительного процесса и предупреждает переход его в гнойную форму.
Наличие паратонзиллита в стадии абсцедирования является показанием для экстренного оперативного вмешательства — вскрытия паратонзиллярного абсцесса, или абсцесстонзиллэктомия, с одновременным назначением противовоспалительной терапии.
Вскрытие абсцесса производится после местного обезболивания с использованием аппликационной или инфильтрационной анестезии. Разрез производят в участке наибольшего выбухания, а если такого ориентира нет, то в месте, где обычно происходит самопроизвольное вскрытие: в участке перекреста двух линий — горизонтальной, проходящей по нижнему краю мягкого нёба здоровой стороны через основание язычка, и вертикальной, которая проходит вверх от нижнего
конца передней дужки больной стороны (рис. 3.17). Инцизия в этом участке менее опасна с точки зрения ранения крупных кровеносных сосудов. Разрез скальпелем делают в сагиттальном направлении на глубину не более 1-1,5 см и длиной 2 см, затем в разрез вводят кровоостанавливающий зажим, или инструмент Гартмана, и тупо расширяют разрез до 4 см, одновременно разрушая возможные перемычки в полости абсцесса. Таким же образом вскрываются абсцессы при другой локализации. Через сутки края раны вновь разводятся для лучшего опорожнения гнойника.
В тех случаях, когда в анамнезе у больного выявляются частые ангины или при затяжном течении процесса, отсутствии эффекта от предыдущих вскрытий абсцессов, при появившихся признаках осложнений — сепсиса, парафарингита, флегмоны шеи, медиастинита и др., показана абсцесстонзиллэктомия.
При наличии хронического тонзиллита и частых ангинах в анамнезе удаляются обе миндалины, при этом первой удаляется пораженная миндалина.
Преимущества такой тактики состоят в том, что полностью элиминируется гнойный очаг при любой его локализации, обеспечивается быстрое выздоровление не только от паратонзиллита, но и от хронического тонзиллита и, как правило, исключаются рецидивы заболевания, предупреждаются его тяжелые осложнения. Технические трудности и тяжесть операции вполне преодолимы. После инфильтрационной анестезии 1% р-ром новокаина или тримекаина мягких тканей вокруг миндалины уменьшается тризм, что улучшает обзор. Тонзиллэктомия производится по известным правилам. После полной отсепаровки нёбно-язычной и нёбно-глоточной нёбных дужек выделяют верхний полюс миндалины, при этом обычно вскрывается абсцесс, который в значительной мере отслоил миндалину от ее ложа. Отсепаровывают оставшиеся участки миндалины и на нижний полюс накладывают петлю Бохона. После смены инструментов (в связи с гнойной первой операцией) производят тонзиллэктомию с другой стороны. Больные удовлетворительно переносят операцию и состояние их нормализуется гораздо быстрее, чем при простом вскрытии паратонзиллита.
источник
Заглоточный абсцесс (ретрофарингеальный абсцесс, позадиглоточный абсцесс) — гнойное воспаление лимфатических узлов и рыхлой клетчатки между фасцией глоточной мускулатуры и предпозвоночной фасций.
Д39.0 Ретрофарингеальный абсцесс.
Заболевание встречается почти исключительно в детском возрасте в связи тем, что лимфатические узлы и рыхлая клетчатка в этой области хорошо развиты до 4-5-летнего возраста, а затем подвергаются инволютивным изменениям
У взрослых ретрофарингеальный абсцесс наблюдается крайне редко и носит обычно вторичный характер; бывает натёчного характера при туберкулезном и при сифилитическом спондилите верхних шейных позвонков, при их травме.

Этиология заглоточного абсцесса такая же, как при паратонзиллите.

У детей заглоточный абсцесс возникает в результате распространения инфекции в лимфатические узлы при остром ринофарингите, ангине, острых инфекционных заболеваниях (корь, дифтерия, скарлатина); заболевание может быть связано с травмой задней стенки глотки, аденотомией. Причиной инфицирования заглоточного пространства может быть гнойный процесс в слуховой трубе и барабанной полости. Глубокие заглоточные лимфатические узлы представляют собой первый барьер и играют роль регионарных лимфатических узлов для задних отделов полости носа, носоглотки, слуховой трубы и среднего уха. Инфекция распространяется по венозным или лимфатическим путям либо контактным путём.
К заболеванию предрасполагают нарушение обмена веществ, ослабленный иммунитет, пониженное питание. Ослабленные дети чаще болеют заглоточным абсцессом. Определённую роль в инфицировании заглоточного пространства у грудных детей играют трещины соска матери и начальные формы мастита.
Наиболее часто наблюдается острое течение ретрофарингеального абсцесса, реже — подострое и хроническое. Заболевание протекает тяжело, характерно значительное повышение температуры (до 38-39 °С). Выражены симптомы интоксикации, слабость, потливость. Положение головы вынужденное, с наклоном в больную сторону и кзади; отмечается умеренная ригидность затылочных мышц, гиперсализация, болезненное и ограниченное открывание рта.
Симптоматика зависит от локализации заглоточного абсцесса: в верхнем, среднем или нижнем отделах глотки. При его расположении в верхнем отделе возникает затруднение носового дыхания, сопровождающееся гнусавостью, а у грудных детей — нарушением акта сосания. При локализации заглоточного абсцесса в ротовой части глотки расстраивается глотание, появляется фарингеальный стридор. При абсцессе нижнего отдела глотки происходит сдавление входа в пищевод и трахеи — появляется затруднение дыхания, особенно выраженное в горизонтальном положении ребёнка. Дыхание становится хрипящим и напоминает звук работающей пилы, иногда голос приобретает хриплый оттенок.
Постоянный симптом заглоточного абсцесса — припухание, болезненность лимфатических узлов зачелюстой области и задних шейных лимфоузлов, за счёт чего появляется вынужденное положение головы (наклон а больную сторону).
Осмотр оториноларингологом детей с шейным лимфаденитом, затруднением глотания, дыхания, гнусавостью, вынужденным положением головы.
При фарингоскопии определяют гиперемированное, округлой или овальной формы, асимметрично расположенное выпячивание слизистой оболочки задней стенки глотки, нередко флуктуирующее при пальпации. При расположении заглоточного абсцесса в верхнем отделе глотки такое выпячивание видно при задней риноскопии, при локализации и гортаноглотке при гипофарингогкопии. У маленьких детей пальпации нередко единственный возможный способ исследования; при этом под пальцем ощущают эластическую, большей частью флуктуирующую, обычно находящуюся несколько сбоку от средней линии припухлость.
Пальпация выпячивания резко болезненна, а при заглоточном абсцессе отогенного происхождения из-за пальпации появляется гной в наружном слуховом причин соответствующей стороны.
Хроническое течение заглоточного абсцесса встречается чаще у взрослых при спондилите туберкулёзной или сифилитической этиологии, протекает длительно, симптомы выражены нерезко.

Обычно обнаруживается воспалительная реакция крови: лейкоцитоз до 10-15×10 9 /л, сдвиг лейкоцитарной формулы влево, увеличение СОЭ до 40-50 мм/ч.
Кроме этого, проводят пункцию инфильтрата с последующим микробиологическим исследованием содержимого, а также исследование крови с постановкой реакции Вассермана.
При рентгенологическом исследовании глотки в боковой проекции воспалительный процесс в заглоточном пространстве характеризуется расширением его тени; заглоточный абсцесс выявляется в виде ограниченной тени на определённом участке.
Чаще всего заглоточный абсцесс приходится дифференцировать с паратонзилллярным абсцессом в связи со смещением миндалины и дужки на стороне поражения. Следует учитывать, что при заглоточном абсцессе миндалина и мягкое нёбо не воспалены; в сомнительном случае необходимо тщательно осмотреть заднюю стенку глотки, а также мягкое нёбо и дужки.
При расположении абсцесса в гортаноглотке его симптомы напоминают признаки отёчного ларингита, подскладочного ларингита, клиническую картину инородного тела гортани.
У детей старшего возраста и у взрослых заглоточный абсцесс необходимо дифференцировать с «холодным» натёчником туберкулёзной этиологии. При туберкулёзе процесс хронический, длительный, сопровождается общей туберкулезной интоксикацией, субфебрильной температурой, маловыраженными общими н местными симптомами. При туберкулёзном абсцессе дети жалуются на боль в области подзатылочной ямки, усиливающиеся при движениях головы, и стараются держать голову неподвижно. Дополнительную информацию даёт рентгенография шейного отдела позвоночника, при которой можно обнаружить поражение тел позвонков.
При дифференциальной диагностике заглоточного абсцесса с новообразованиями задней стенки глотки и позвоночника учитывают медленное увеличение последних без повышения температуры. Обязательно проведение пальцевого исследования и пункционной биопсии.
В ряде случаев заглоточный абсцесс дифференцируют с ретрофарингеальной лимфаденопатией, остеомиелитом позвонков, аневризмой восходящей глоточной артерии.

источник