А могут ли быть пробки в миндалинах у ребенка при хроническом тонзиллите? Нет, в хорошей ремиссии их быть не должно, только легкое увеличение миндалин. Как при рините: нормальное количество слизи остается внутри носа, мы ее не видим. Если слизистые выделения потекли — уже обострение. Так и в норме тонзиллолиты не должны образовываться.
О том, как образовываются и как лечить пробки на миндалинах у ребенка, подробно рассказывается в этой статье.
Есть три варианта событий при встрече миндалины с инфекцией, при которой может произойти или не произойти образование пробок:
- Первый — человек ничего не чувствует, здоровая миндалина нейтрализовала все, и на этом процесс закончился.
- Второй — человек чувствует легкий дискомфорт, горло вроде бы начало болеть и воспаляться, но все прошло, миндалина тоже справилась.
- Третий вариант — инфекция не прошла дальше в организм, но все-таки нашла, за что зацепиться, и воспаление локализуется в пораженной миндалине. Новая инфекция присоединяется на благодатную почву, уже ослабленную воспалением. Борьба с ним тоже идет, понемногу утилизируется инфекция, а продуктом распада и является гнойная пробка. То есть их наличие свидетельствует о присутствии активного воспалительного процесса в миндалине.
Запомните: когда белые пробки на миндалинах у ребенка заметны при визуальном осмотре горла, это означает, что они уже, образно говоря, проходят сквозь миндалины снизу доверху.
Начало образования пробок — в самой глубине лакун. Постепенно скопления этих масс, по консистенции напоминающих творог или переваренный рис, заполняют все пространство от дна к выходному отверстию. При сокращении мышц, при глотании, жевании, некоторое количество пробок выдавливается кверху, а основная масса, подобно базису айсберга, остается внизу, в толще миндалинных ниш.
На самом деле гнойных или казеозных пробок в лакунах миндалин у ребенка в три-четыре раза больше, чем кажется при взгляде на них со стороны открытого рта. Если пробки есть, то о ремиссии хронического тонзиллита не может быть и речи. С ними нужно бороться, не допускать их появления. Возникновение пробок — повод для немедленного обращения к ЛОР-врачу.
Витает в народе еще один миф: гнойные или казеозные пробки на миндалине у ребенка можно дома регулярно сковыривать, как только они проявляются, даже между процедурами — «помогать» врачу. Это очень опасное заблуждение.
Пробки нельзя удалять самостоятельно!
Время между лечебными процедурами — это период восстановления, отдых для тканей, прерывать его не надо.
Для удаления гнойных или казеозных пробок на миндалинах у ребенка нужно все учесть: удобное кресло для пациента, правильный наклон, направленный свет, стерильные инструменты, вообще обстановка по санэпид-режиму, потому что гнойная пробка — концентрат инфицированной ткани, утилизировать ее тоже надо правильно. Даже родители с медицинским образованием не смогут выполнить качественно процедуры в домашних условиях.
Еще одна причина — в детском организме все рефлексы, включая рвотный, повышены, высока болевая чувствительность. Перед процедурой извлечения пробок миндалины подготавливают, применяется аппликационная анестезия, необходимо и антисептическое воздействие.
Если родители выполняли все предписания, но увидели, что пробка в лакуне миндалины у ребенка близка к выпадению, уже почти выдавилась сама, то ее можно аккуратно попытаться достать, чтобы малыш не проглотил или не вдохнул, что хуже.
В пробках содержится множество стафилококков или стрептококков. Попадание такого рассадника инфекции в пищеварительные или дыхательные пути может вызвать их воспаление.
Ребенка нужно предупредить: если он почувствует отделение пробки, ее нужно выплюнуть и тут же сообщить родителям, чтобы ему сбрызнули рот антисептиком (раствором люголя, мирамистином и тому подобными). Также можно прополоскать горло фурацилином или хлоргексидином.
Существует мнение, что регулярные процедуры промывания миндалин провоцируют более интенсивное образование пробок. То есть хитрый врач их назначает, чтобы ребенку и родителям обеспечить занятость, а себе — финансовую выгоду.
Этот миф проистекает от непонимания устройства миндалины и того, как именно в ней накапливаются пробки. Во время промывания при лечении пробок на миндалинах у ребенка вытягивается накопленное у верхних краев лакун, но кроме этого процедура «подтягивает» на выход то, что хранилось в самой глубине.
Для человека, далекого от медицины, это выглядит так: после процедуры миндалины чистые и розовые, а через день-два — опять в пробках. Напрашивается вывод, что они снова образовались, а на самом деле просто от дна к выходу поднялись. Процедур должно быть достаточно, чтобы отмыть миндалины до конца. Это не одно и не три посещения врача, а курс из пяти промываний и более.
Родители маленьких пациентов порой так настроены на борьбу с болезнью, что готовы дневать и ночевать в кабинете, лишь бы ребенку стало лучше. Часто они предлагают делать малышу промывания ежедневно, чтобы пробки не успевали накапливаться.
Но скорость не всегда полезна. Взрослому можно назначать процедуры промывания ежедневно, а у маленького ребенка ткани более нежные. Насадка, которая высасывает содержимое миндалины, создает отрицательное давление, и нужно дать миндалинам время на восстановление.
При легкой форме хронического тонзиллита схема выглядит как: пять процедур через день, получается растягивание на две недели. При более сложном течении — дольше. Самое важное — накопительный эффект: возрастание облегчения от процедуры к процедуре, а добавив к курсу лечения препараты, диету, можно надолго забыть о тонзиллите.
источник
У некоторых людей на поверхности миндалин образуются гнойные пробки – тонзиллолиты. Если они не сопровождаются повышенной температурой и дискомфортом, никаких мер принимать не нужно. Однако при разрастании их необходимо удалять.
Как убрать гнойные пробки с миндалин в домашних условиях. Когда для их удаления нужно обращаться к врачу.
Миндалина имеет сложное строение. Гладкая на вид лимфоидная ткань состоит из углублений – фолликулов.
Интересный факт! Гланды обладают большой поверхностью, общая площадь составляет около 300 см 2 . В фолликулах постоянно происходят иммунные процессы самоочищения от забившихся остатков пищи, бактерий, вирусов, грибков. В ротовой полости обитает около 500 видов различных микроорганизмов.
Но человек ничего этого не замечает. Вот поэтому скопление белых или жёлтых комочков на гландах не всегда обозначает заболевание острой ангиной, при которой требуется обращение к врачу и срочное назначение антибиотиков.
Если человек страдает хроническим тонзиллитом, стоматитом или зубным кариесом, пробки на миндалинах образуются часто. Тонзиллолиты образуются вследствие рыхлой структуры миндалин или несоблюдения гигиены полости рта.
Иногда с ними сталкиваются здоровые люди вследствие особенностей структуры гланд. Если обладатель больших и рыхлых миндалин забывает чистить зубы утром и вечером после еды, в фолликулах застревают кусочки пищи. На них тут же начинают размножаться бактерии, издающие гнилостный запах.
В этом случае можно удалить пробки из миндалин самостоятельно в домашних условиях, ниже предложены способы, как это сделать. Такие отложения на гландах пропитаны различными веществами или солями кальция. Поэтому цвет бывает желтоватым, белым или коричневым.
Различны и размеры накоплений. В среднем величина колеблется от нескольких миллиметров до 1,5 см. В исключительно некоторых случаях достигает 4 см и веса 42 граммов.
Если комочки не связаны с ангиной, при этом температура нормальная и самочувствие обычное, то чистка миндалин от пробок в домашних условиях не понадобится вовсе. Но остановить образование тонзиллолитов можно соблюдением гигиены ротовой полости:
- Утром и вечером после еды нужно регулярно очищать внутренние и наружные поверхности зубов.
- Промежутки между ними щётка не очищает, поэтом нужно пользоваться нитью.
- После обеда или каждого перекуса следует полоскать рот готовым дезинфицирующим средством или просто солевым раствором.
Регулярное соблюдение гигиены рта предупредит образование пробок на миндалинах, избавит от неприятного запаха во рту.
Если тозиллолиты достигают больших размеров, от них нужно избавляться, для этого имеются веские причины:
- Отложения на гландах представляет собой потенциальный источник инфекции в самой миндалине с развитием тяжёлой бактериальной ангины. Кроме того, возбудители могут распространиться в соседние органы – уши, околоносовые пазухи, гортань, трахею или бронхи.
- Пробки, состоящие из бактерий и продуктов их разложения, являются причиной гнилостного запаха изо рта.
- Накопления приводят к увеличению миндалин, что затрудняет дыхание и глотание пищи.
Чтобы избавиться от гнойничков, можно применить лечение в домашних условиях методом полоскания.
Внимание! Если пробки не удаётся устранить промыванием, лучший вариант – обратиться к отоларингологу. Врач очищает фолликулы с помощью обычного шприца или специального оборудования с промыванием дезинфицирующими средствами. Такое лечение обеспечит стойкий результат.
Сначала можно использовать лёгкий и безопасный способ удаления тонзиллолитов полосканием. Для этого применяются различные дезинфицирующие растворы:
- Готовится раствор Перекиси водорода 3% из расчёта 1 ст. л. на 100 мл тёплой кипячёной воды. Выделяющиеся во время полоскания пузырьки кислорода смывают отложения на миндалинах. Процедуру проводят 3 раза в сутки. После окончания процедуры ротовую полость промывают обычной водой.
- Раствор Хлорофиллипта и Хлоргексидина используется в чистом виде 5–6 раз в сутки.
- Содово-солевой раствор готовится в пропорции по 1 ч. л. поваренной соли и натрия бикарбоната на 1 стакан воды. В полученную смесь добавляют 5 капель йода. Полоскание можно делать 6–8 раз в день.
- Раствор Фурацилина готовят в пропорции 2 измельчённые таблетки на стакан горячей воды. Полоскание делается 8 раз день, задерживая во рту тёплый раствор в течение 5 минут.
Если вы решили сами очистить горло инструментами, нужно знать, как почистить миндалины от пробок в домашних условиях и не навредить здоровью. Безопаснее всего пользоваться стерильными ватными палочками. Иначе во время процедуры можно занести инфекцию.
Внимание! Нельзя пытаться избавиться от пробок, надавливая на миндалины твёрдым шпателем. Комочек гноя легко вдавливается внутрь с непредсказуемыми последствиями. Кроме того, лимфоидная ткань гланд легко травмируется, что ещё больше усугубит ситуацию.
Помимо того, следует учесть, что инструмент в ротовой полости становится скользким. Во время процедуры может произойти спазм глотки и проглатывание инструмента. Поэтому нужно соблюдать осторожность.
Как удалять пробки с миндалин самостоятельно – пошаговые действия:
- При хорошем освещении осмотреть миндалины, определяя места тонзиллолитов. Чтобы их получше разглядеть, выдвиньте язык вперёд и произносите звук ах-х-х.
- Обмакните в дезинфицирующий раствор Хлоргексидина или Холорофиллипта головку ватной палочки.
- Осторожно надавливая на близлежащую к пробке ткань, подденьте комочек и удалите с миндалин. Важно! Для следующей манипуляции возьмите новую палочку.
- После процедуры промойте ротовую полость дезинфицирующим раствором.
Накапливающуюся слюну необходимо сплёвывать, после чего полоскать рот. Ещё один важный момент – нельзя давить на саму пробку. Иначе можно загнать комочек вглубь миндалины, что приведёт к образованию абсцесса.
Белые гнойнички на миндалинах появляются при фолликулярной ангине. Заболевание сопровождается высокой температурой, болью в горле при глотании. Лечить бактериальное воспаление можно только с помощью антибиотиков.
Местное воздействие на миндалины заключается только в полоскании, смазывании Йодинолом. Никакие другие виды механического воздействия не проводятся. Это чревато распространением бактерий по всему организму вплоть до сепсиса.
Важно! Если вы увидели гнойные образования в горле при высокой температуре, немедленно обращайтесь к врачу.
Лучший способ устранения пробок в миндалинах – лечение в домашних условиях с помощью ирригатора. Миниатюрный прибор функционирует с помощью струи воды. Сопло прибора устанавливается напротив пробки. Воду подают до тех пор, пока не выскочит пробка.
Следует учесть что воспаленные миндалины могут быть повреждены струей воды и может пойти кровь. Пользоваться следует только в случаях когда миндалины в нормальном состоянии и нет болезненности.
После удаления каждого тонзиллолита горло тщательно промывают дезинфицирующей жидкостью.
Пытаться удалять самостоятельно пробки можно, если вы уверены, что они не связаны с острым воспалением гланд. При удалении палочкой необходимо принять меры предосторожности, чтобы не загнать пробку внутрь мягкой лимфоидной ткани.
Чтобы не навредить собственному здоровью, пользуйтесь для этой цели полосканием или ирригатором.
источник
Детский организм более уязвим, чем организм взрослого человека – функциональные системы, в том числе иммунная, в раннем возрасте еще не до конца сформированы. Несовершенство защитных механизмов требует внимательности при назначении терапии, полноценного проведения и завершения курсов лечения при инфекционных заболеваниях – особенно если речь идет об антибактериальных препаратах. К сожалению, острые и хронические воспалительные процессы с локализацией поражения в ротоглотке встречаются у детей не так уж редко. Если у ребенка в горле белые пробки, следует подозревать наличие очага воспаления, существующего достаточно длительное время. Без лечения обойтись нельзя, потому важно разобраться, что применить и как убрать гной.
Содержание статьи

Гнойные пробки в горле – это визуальное описание увиденных при осмотре миндалин изменений. Они могут присутствовать при таких заболеваниях как:
- острый бактериальный тонзиллит (бактериальная ангина);
- хронический тонзиллит.
За пробки могут быть приняты желтовато-белые точки на поверхности миндалин.
Они словно «просвечивают» через слизистую оболочку и характерны для острой банальной фолликулярной ангины. В сущности, это и есть пробки – скопления гноя в фолликулах миндалин. Однако в отличие от «истинных» пробок при хроническом воспалительном процессе, они вскрываются уже спустя несколько дней. На месте каждой гнойной точки образуется эрозия, или язва слизистой оболочки, которая достаточно быстро заживает, не оставляя рубцов.
Гнойнички в горле у ребенка с температурой – вероятный признак лакунарной ангины. При этом в устьях лакун миндалин накапливается гнойный экссудат; верхний, заметный при осмотре полюс пробки имеет белый или бело-желтый оттенок.
При хроническом тонзиллите пробки непросто удалить, это может привести к травме слизистой оболочки. Скопления в лакунах содержат лейкоциты, эпителиальные клетки, продукты жизнедеятельности патогенных бактерий и непосредственно живые микроорганизмы, которые размножаются, выделяют токсины. Такие пробки на миндалинах у ребенка формируют очаг хронического воспаления и непрерывной интоксикации, что при длительном существовании патологического процесса и отсутствии лечения приводит к необратимым изменениям в организме.
Методы лечения при остром и хроническом тонзиллите у детей отличаются, но во всех случаях в схему терапии входят:
- Антибактериальные препараты системного и/или местного действия.
- Антисептики для местного применения в области ротоглотки.
Актуальной проблемой в лечении тонзиллитов является формирование резистентности (устойчивости) микроорганизмов-провокаторов к используемым антибактериальным препаратам. Это особенно ярко проявляется, если пациент страдает хроническим тонзиллитом и при каждом эпизоде обострения получает антибиотики. Также риск резистентности повышается при необоснованном применении этих препаратов (вирусный фарингит, тонзиллит, ОРВИ и др.). Поэтому лечить ребенка, у которого обнаружены пробки в горле, должен врач.
Точки, налеты и пробки в горле возникают при фолликулярной и лакунарной ангине. Это заболевания с острым течением, которые чаще всего вызваны бета-гемолитическим стрептококком. Лечение включает:
- антибактериальную терапию;
- местные препараты-антисептики;
- местные противовоспалительные препараты;
- болеутоляющие средства;
- жаропонижающие средства.
Выбор антибиотика производится в соответствии со стандартными критериями врачом-специалистом (обычно педиатром, детским отоларингологом). Подбор препарата осуществляется согласно спектру антибактериальной активности, возрастным ограничениям. Если ребенок не так давно уже принимал антибиотик, об этом обязательно следует сообщить врачу на приеме. Препаратами выбора являются, прежде всего:
- пенициллины (Аугментин);
- цефалоспорины (Цефазолин, Цефотаксим);
- макролиды (Азитромицин, Кларитромицин).
Отказ от антибиотикотерапии, необоснованное укорочение курса и/или снижение необходимой дозировки – вероятные причины развития хронического тонзиллита.
При возможности лучше выбирать средства из первых двух групп. Пенициллины и цефалоспорины являются антибиотиками широкого спектра действия, при правильном применении и отсутствии резистентности с их помощью можно добиться качественной эрадикации (полного уничтожения) возбудителя. Это важно для профилактики хронизации инфекции. Макролиды же рассматриваются как «антибиотики резерва» – они эффективны ничуть не в меньшей мере, чем пенициллины и цефалоспорины, но при развитии устойчивости микробов к первым двум группам позволяют сформировать оптимальную схему лечения при сохранении минимальных рисков побочных эффектов.

Средства для местного применения обычно разрешены детям старше 3–5 лет. Это касается всех лекарственных форм – таблеток, пастилок, леденцов, спреев. У детей младше 5 лет использование спрея может быть причиной ларингоспазма. Перед началом применения лекарства нужно внимательно ознакомиться с возрастными ограничениями в инструкции.
Жаропонижающие средства (Ибупрофен, Парацетамол) применяют при повышении температуры тела до 38 °C. Это симптоматические препараты, которые предназначены не для регулярного использования, а для приема только по показаниям (лихорадка). Поскольку они принадлежат к группе НПВС (нестероидных противовоспалительных препаратов), то могут также оказывать болеутоляющий эффект и по рекомендации врача показаны для купирования выраженного болевого синдрома (в возрастной дозе не чаще 3 раз в сутки, включая дозы, принятые по поводу лихорадки).
Лечение хронического тонзиллита предполагает определенные трудности, поскольку уже сформированы стойкие патологические изменения, возбудители нередко обнаруживаются не как моноколонии, а в виде микробных ассоциаций. Купировать явления хронического воспаления во много раз сложнее, нежели справиться с острым. Одни лишь антибиотики, даже весьма «мощные» и превосходящие иные группы в фармакологической классификации, будут бесполезны. То же самое касается и других средств, особенно если они применяются без обоснования, хаотично и непоследовательно.
Первым шагом в терапии хронического тонзиллита является санация очагов хронической инфекции. Чтобы лечить гнойники в горле у ребенка, нужно:
- Санировать полость рта (вылечить зубы, десны).
- Восстановить нарушенное носовое дыхание (аденотомия, лечение синусита).
Кроме того, нельзя забывать о заболеваниях, которые сопряжены с хроническим тонзиллитом и развились на его фоне, они также требуют лечения.
Поскольку небные миндалины как часть лимфоглоточного кольца у детей являются иммунокомпетентным 
- промывание лакун миндалин (Йодинол, Хлорофиллипт, Гексорал);
- смазывание миндалин антисептиками (Гексетидин, раствор Люголя);
- физиотерапию (лазеротерапия, УЗИ на подчелюстную область);
- иммуномодулирующую терапию (ИРС-19, Тонзилгон H).
Также рекомендуется применение таблетированных препаратов для рассасывания в полости рта (Лисобакт), полоскание глотки антисептиками (Стоматидин). Выбор лекарственных препаратов и схемы лечения зависит от возраста ребенка, формы хронического тонзиллита, объективного состояния и индивидуальных особенностей. Поэтому терапия осуществляется под контролем врача-педиатра.
Лечение курсовое, проводится вне обострения два раза в год. При развитии обострения хронического процесса показаны все варианты лечения, описанные в разделе «Острый тонзиллит», включая рационально подобранную антибактериальную терапию.
Если у ребенка в горле обнаружена гнойная пробка, ее нельзя пытаться выдавливать, особенно подозревая острое течение. Это приводит к травме слизистой оболочки, может стать причиной кровотечения, аспирации предмета, который используется в качестве вспомогательного инструмента при процедуре.
Также высок риск инфицирования, генерализации гнойного процесса. Относительно безболезненное удаление пробок наблюдается только при разрыхленных миндалинах, расширенных лакунах – признаках длительного течения хронического тонзиллита. Но и в этом случае выдавливание – не лучший способ облегчить состояние.
В лечении любой формы тонзиллита могут быть использованы также дополнительные, в том числе нелекарственные методы. Поскольку лечебные мероприятия осуществляются обычно в домашних условиях, большое значение приобретают характеристики микроклимата помещения: влажность и температура, которые должны составлять от 50 до 70% и от 19 до 22 °C соответственно. Дети не должны вдыхать сухой, холодный, горячий, запыленный воздух. Поэтому требуется регулярная влажная уборка и проветривание помещения (в это время пациент должен находиться за его пределами).

В домашних условиях при остром течении можно проводить гигиеническое полоскание солевым раствором. Потребуется:
- Теплая вода (0,2 мл).
- Чайная ложка соли.
Полоскание горла проводится после еды свежеприготовленным теплым раствором.
Перед началом применения стоит посоветоваться с врачом. Не все дети умеют полоскать горло, поэтому нужно проявить внимательность. Если в силу возраста ребенок еще не может понять, что от него требуется, лучше выбрать другой метод лечения. Полоскание горла детям можно проводить не только солевым, раствором, но и настоем ромашки и других лекарственных трав, к которым у пациента нет противопоказаний.
источник
Нередко родители сокрушаются по поводу частых ангин у своего ребенка. Пробки в горле у ребенка в гландах являются результатом вялотекущего инфекционного процесса со снижением иммунитета. Обострения такого процесса по разным причинам становится главным фактором образования гнойных пробок.
Миндалины или гланды – это скопления лимфоидной ткани в виде нескольких образований, сконцентрированных в глотке:
- парные гланды – между небом и языком;
- трубные – у отверстия евстахиевой трубы;
- непарные — глоточная и язычная.
Эти 6 миндалин образуют т. н. лимфоидное кольцо Вальдейера-Пирогова. Формируется это кольцо после 3 лет, поэтому говорить о пробках у новорожденных и грудничков абсолютно безграмотно. Какие могут быть пробки, если самих миндалин-то еще нет? Ангина и хронический тонзиллит отличаются: ангина – это процесс острого воспаления гланд, а хронический тонзиллит — процесс хронизации. Он может возникать не только от плохо пролеченной ангины, но и от детских инфекций – кори и скарлатины. Хронический тонзиллит встречается у 12-15 % детей. Он делится на простую и осложненную формы.
Если горло часто болит, першит, больно глотать без других симптомов – это простая форма. Может отмечаться неприятный запах изо рта, присутствие ощущения инородного предмета в горле. Визуально в горле у ребенка белые пробки могут быть видны – это гнойные комочки, что выступают из пространства за небными дужками.
Если же при указанных признаках добавляется лимфаденит узлов под челюстью и шейных, речь идет об осложненной форме. Появление гнойных пробок в горле у ребенка в миндалинах — это уже поздний симптом тонзиллита.
В 95 % случаев возбудителем воспаления гланд является бета-гемолитический стрептококк. Далее идут стафило-, пневмококки, хламидии, гемофильная палочка, вирусы и др.
Вероятность развития недуга всегда повышена при наличии хронических очагов инфекции в носоглотке: кариозные зубы, гингивиты, стоматиты, гаймориты, хронические другие синуситы, ларингиты и пр. Основная роль в том, заболеет ребенок или нет, принадлежит иммунитету. Для активизации условно-патогенной микрофлоры нужно снижение иммунитета. В группе риска ребенок находится и тогда, когда он переохлаждается, промочит ноги, купается в ледяной воде, сидит на холодных поверхностях, переест мороженого и др. Итак, причины пробок в горле у ребенка:
- хронические воспаления носоглотки и синуситы;
- недостаток гигиены полости рта;
- падение иммунитета;
- неправильный рацион – однообразная белковая пища, обилие углеводов, дефицит витаминов в рационе;
- травмирование миндалин с созданием раневого канала (например, во время еды травмирование вилкой, рыбьей костью и пр.), раневой канал в таких случаях привлекает бактерий.
Заподозрить у ребенка хронический тонзиллит можно не только по частым жалобам на горло, но и по симптомам (их достаточно 2-3 для постановки диагноза).
- Утолщенные и гипертрофированные небные дужки даже вне обострений.
- Наличие спаек между дужками и гландами.
- Миндалины рыхлые и гипертрофированные.
- На поверхности миндалин просматриваются казеозные пробки в горле у ребенка, нередко содержащие гной.
- Увеличение шейных и подчелюстных лимфоузлов, их болезненность при пальпации.
- Снижение аппетита, головные боли, слабость, может повышаться температура.
- В крови лейкоцитоз.
Белые пробки в горле у ребенка в миндалинах (тонзиллолиты) — остатки погибших бактерий, клеток, которые скопились в лакуне и кальцифицировались. При небольших размерах в ремиссии пробки беспокойства не причиняют. О наличии пробок будут говорить следующие признаки:
- Ощущение инородного тела в горле. Это происходит из-за раздражения нервных окончаний, которые задеваются пробками в горле у ребенка. Иногда возникает сухой кашель от этого, облегчения он не приносит.
- Становится больно глотать из-за усиления чувствительности в слизистой.
- Запах изо рта — он возникает потому, что некоторые бактерии вырабатывают сероводород.
- Иногда пробки в горле у ребенка могут определяться визуально. В других случаях можно надавить на основание миндалины, и они выступают на поверхность.
Хронический тонзиллит очень щедр на осложнения: ревматизм, пороки сердца, миокардиты, артриты, нефриты, гипертиреозы, псориаз, склеродермия, экзема.
Сами казеиновые пробки в горле у ребенка могут осложниться:
- паратонзиллярным абсцессом (воспаление околотонзиллярной клетчатки со всеми признаками интоксикации);
- флегмоной шеи (обширное гнойное воспаление без четкости границ) – флегмона вообще может привести к сепсису;
- развитием рубцов на миндалинах в результате воспаления.
Не нужно удалять белые точки самим, при этом можно повредить слизистую, и инфекция распространится.
Заниматься самолечением также категорически противопоказано.
Не пытайтесь, не имея навыков, выдавливать гной: выделение гноя может усилиться и расшириться. Гнойнички возникнут внутри миндалин, куда нет доступа. Нельзя делать горячие компрессы, особенно на ночь, пить горячие напитки, например, молоко, греть горло синей лампой, посещать общественные места, чтобы не заразить окружающих.
Как избавиться от гнойных пробок в горле? Лечение полное хронического тонзиллита — процесс длительный, но реальный. Терапия должна быть комплексной, последовательной и полной, т. е. не прерываться при появлении признаков улучшения. Лечение пробок в горле у ребенка обычно консервативное. Оно включает в себя всегда антибактериальную терапию общую и местное лечение, общеукрепляющее лечение, иммуномодуляторы, физиолечение, санацию очагов инфекции.
Местное лечение – это орошение антисептиками, полоскания, ингаляции, смазывание миндалин и пр. При сильных болях в горле поможет рассасывание обезболивающих таблеток. Кстати, известный педиатр Комаровский Е. считает использование антисептиков неэффективным. При назначении антибиотиков обязательно следует выявить вид возбудителя и чувствительность его к антибиотикам. Тогда лечение будет успешным.
Препаратами выбора являются:
- пенициллины («Аугментин»);
- цефалоспорины («Цефазолин»,»Цефотаксим»);
- макролиды («Азитромицин», «Кларитромицин»).
Сначала назначаются первые 2 группы. Макролиды же — антибиотики резерва, по эффективности они не уступают другим.
Антисептики, противовоспалительные и анальгетики могут быть монопрепаратами («Тантум Верде», «Гексорал») или быть комбинированными («Лисобакт», «Стрепсилс»). Комбинированные лекарства более предпочтительны, в них подобранные препараты синергичны. Местное лечение любыми препаратами разрешается детям после 3-5 лет.
При вирусной этиологии антибиотики не применяют. Курсы лечения обычно проводят весной и осенью, при осложненной форме – каждые 3 месяца.
Лучшим антисептиком Комаровский считает слюну ребенка, поэтому больному ребенку нужно побольше пить теплой жидкости, чтобы слюна вырабатывалась в достаточном количестве, санировать полость рта у стоматолога. В комнате не должно быть наглухо задраенных форточек и обогревателей – это надо убрать и поддерживать температуру 18-20 градусов, влажность воздуха должна быть не ниже 70 %. Из квартиры следует убрать все пылесборники типа ковров, мягких игрушек и пр., с ребенком почаще гулять на свежем воздухе.
Оно применяется у детей достаточно редко, назначается только тогда, когда миндалины теряют способность поддерживать иммунитет обезвреживанием патогенов и сами становятся постоянным источником инфекции.
Для удаления небных миндалин применяется:
- удаление гланд (тонзиллэктомия);
- криодеструкция (разрушение миндалин жидким азотом);
- лазерное излучение.
Криодеструкция используется достаточно широко, применяется жидкий азот с температурой -190 градусов. Процесс безболезненный, и восстановительный период очень короткий, пациент после процедуры сразу идет домой.
Удаление миндалин с помощью лазера – самый безопасный в плане осложнений и точный метод, выполняется в поликлинике. Анестезия – орошение миндалин «Лидокаином». Суть в том, что миндалина отрезается лазером вместо скальпеля. Длительность процедуры около 30 минут, и пациент отправляется домой.
Это допустимо при наличии определенного опыта и при небольших размерах пробок. Как убрать пробку в горле у ребенка? Они могут быть удалены:
- с помощью языка;
- ватного тампона;
- промывания миндалин.
Сам больной основанием своего языка надавливает на основание пораженной миндалины и передней небной дужки. Можно попробовать сначала расшатать пробку кончиком языка. Если несколько попыток не дали результата, процедура прекращается. Применимо при небольших пробках. Преимущество в том, что язык поранить слизистую не может.
Выполняется чистыми руками, через 2 часа после еды, при хорошем освещении. Полость рта должна быть вычищена. Оттягивается край щеки, затем то же надавливание на основание миндалины производится стерильным ватным тампоном. Тампон продвигается к верхушке миндалины, стараясь выдавить пробку из лакуны. Она после этого выступает на поверхность гланд.
В домашних условиях чаще всего эффекта не дает. Промывать можно содовым раствором, солевым, «Фурацилином», используется шприц без иглы.
Удаление пробок врач производит после полного осмотра ребенка и оценки общего его состояния. Как избавиться от гнойных пробок в горле? В качестве лечения можно применить промывание лакун, физиотерапию, запечатывание лакун лазером (криптолиз).
Для удаления гнойных пробок врач также может использовать промывание лакун, но успех манипуляции здесь гораздо вероятнее, чем дома. Для промывания лакун применяется:
- шприц со специальным наконечником – тонкая изогнутая канюля;
- вакуумный метод.
Промывание миндалин с помощью шприца проводится раствором антисептика, который вводится непосредственно в лакуну, и под давлением гнойное содержимое вымывается. Поскольку все лакуны сообщаются между собой, достаточно ввести раствор в 2-3 из них. На полную промывку достаточно 10 процедур через день.
Промывание лакун миндалин вакуумным методом производится после обработки миндалин анестетиком специальным вакуумным аппаратом для снижения глотательного рефлекса. В очищенные миндалины вводят антисептик, препятствующий новому скоплению бактерий. Курс 10-15 процедур, через день. Плюс процедуры в том, что она не имеет возрастных ограничений.
Их назначают в период ремиссий. Они снижают активность и остроту воспаления. Наиболее часто назначают:
- УФО – оказывает бактерицидное действие и улучшает местный иммунитет.
- Лазерное облучение – имеет выраженное противомикробное действие, улучшает крово- и лимфоток в миндалинах. На курс – 5-6 процедур.
- Ультразвуковые аэрозоли – специальным ультразвуковым аппаратом лекарства вводятся глубоко в лакуны.
- С лечебной целью применяют антибактериальные средства: «Лизобакт», «Гидрокортизон», «Диоксидин». При этом лекарство оседает на лакунах надолго.
Современный метод, решающий проблему навсегда. Суть его в том, что специальным лазером инфицированная ткань выжигается, гнойные массы с ними удаляются. Заживление идет рубцами, в результате чего стенки лакун оказываются напрочь склеенными и вход в них запечатывается, чтобы не было проникновения новой инфекции и ее развития. Процедура безопасна и происходит в течение 15-20 минут. На курс может понадобиться 2-3 сеанса.
Ангина без температуры бывает в следующих случаях:
- Снижение иммунитета – тогда предполагается затянувшееся течение и нередкие осложнения.
- В организм попало немного вирусов — это возможно при катаральных процессах.
- Температуры не бывает при ангине при иммунодефиците при ВИЧ, СПИДе, гепатите С, туберкулезе, при онкологии.
Итак, бывает ли ангина с пробками в горле у ребенка без температуры? Да, но это не означает ее спонтанного самоизлечения. Симптомов может не быть, а потом вдруг проявятся осложнения. Ангина без температуры так же заразна, как и с температурой.
Она похожа на обычную простуду. Проявления:
- несильные боли в горле;
- сухость и першение во рту;
- температуры нет, но могут ощущаться озноб и слабость;
- иногда головная боль;
- миалгии и боли в ногах.
- краснота миндалин;
- мутная слизь на гландах;
- отек и гиперемия гланд и задней стенки глотки;
- увеличение лимфоузлов.
Лечение пробок в горле у ребенка без температуры аналогично обычной ангине. Это:
- постельный режим;
- прием антибиотиков;
- анальгетики;
- местные процедуры.
Лучшая профилактика хронического тонзиллита – это закаливание ребенка. Также должно быть витаминизированное сбалансированное питание. Евгений Комаровский советует родителям не создавать тепличных условий, риск заболеть от этого только увеличивается. Не надо запрещать ребенку есть холодную пищу, пить воду из холодильника, поскольку холод полезен для повышения местного иммунитета. Мороженым можно закалять горло.
Постоянное тепло и протертая пища повышают риск заболевания. В межсезонье лучше не водить ребенка в места с большим скоплением людей, не ездить на общественном транспорте без особой необходимости. А вот пешие прогулки – это плюс. Кроме того, к профилактике относятся: личная гигиена – чистка зубов утром и вечером, полноценное лечение возникающих ангин, соблюдение питьевого режима, своевременное лечение хронических воспалений ЛОР-органов, недопущение переохлаждений.
источник
Хронический тонзиллит приводит к изменениям в гландах, в частности, к образованию пробок. Пробки в миндалинах представляют собой мягкую или плотную густую массу желтовато-серого цвета. Они причиняют дискомфорт, снижают местный иммунитет и вызывают неприятный запах изо рта, поэтому с ними необходимо бороться.
Пробки на миндалинах представляют скопление вещества в лакунах миндалин. Это вещество – смесь омертвевших клеток и продуктов жизнедеятельности патогенных бактерий. Если пробки сохраняются долго, в их структуре откладываются соли, поэтому они становятся жесткими.
Пробки могут быть множественными и единичными, различаются по структуре, размеру и цвету. Чаще всего это небольшие желтоватые вкрапления, видимые в лакунах, однако цвет может варьироваться от серого до коричневого.
Белая и рыхлая масса в лакунах указывает на недавнее возникновения пробок в гландах. Такое явление наблюдается на начальной стадии хронического тонзиллита.
Изначально пробка имеет рыхлую и мягкую консистенцию, постепенно становясь тверже
Различают пять видов пробок в миндалинах:
Под казеозными пробками в лакунах миндалин подразумевается закупорка лакун на фоне хронического тонзиллита. Структура казеозных пробок в миндалинах меняется по мере прогрессирования заболевания – на ранних этапах это мягкая масса, которая легко удаляется из впадин гланд, со временем они становятся твердыми и плотными, закупоривая лакуны.
Пищевые пробки – это скопление налета, возникающего в ходе пережевывания пищи. Основной причиной является рыхлая и мягкая слизистая горла, что позволяет задерживаться пищевому налету.
Гнойные пробки – это результат острого воспаления миндалин. В их структуре присутствуют продукты жизнедеятельности патогенных бактерий. По сути, такие пробки указывают на наличие хронического очага инфекции.
Тонзиллитные пробки отличаются от гнойных наличием минеральных веществ в составе и более плотной структурой. Такие новообразования являются следствием острой ангины.
Конкременты, или камни, в лакунах – это следствие отложения солей и минералов. Основной причиной является не тонзиллит, а крупные от природы гланды.
Прежде чем разбираться, как можно удалить пробки в миндалинах, следует понять, почему они образуются. Пробки представляют собой результат деятельность бактерий, как патогенных, так и условно-патогенных, в норме населяющих ротовую полость. Однако не у всех бактерии вызывают закупорку лакун. Здесь важную роль играю предрасполагающие факторы:
- хронический тонзиллит;
- курение;
- недостаточная гигиена ротовой полости;
- особенности строения миндалин;
- снижение иммунитета;
- травмы гланд;
- нарушение функции миндалин.
Если пробки накапливаются и затвердевают, это свидетельствует о том, что миндалины не могут выполнять свою защитную функцию по каким-то причинам. Чаще всего под причиной скрывается тонзиллит и ослабленный иммунитет.
Образование пробки в миндалине у ребенка может быть связано с изначально большими гландами с рыхлой структурой. Это не всегда является следствием тонзиллита, но грозит обострением болезни миндалин, если не будут предприняты лечебные меры.
“Несвежее” дыхание доставляет обладателю пробок немало проблем
Разобравшись, почему образуются пробки в гландах, нужно узнать и о симптомах, характерных для этого явления. В целом, пробку легко рассмотреть в зеркало. Для этого нужно выбрать место с хорошим освещением, широко раскрыть рот и прижать язык ложкой. Пробки на миндалинах – это белые, желтоватые или серые точки или пятна, которые могут быть как единичными, так и множественными.
Общие симптомы наличия пробок в горле сопоставимы с признаками хронического тонзиллита:
- дискомфорт при глотании;
- неприятный запах изо рта;
- увеличенные шейные лимфоузлы;
- общее недомогание (усталость, постоянная сонливость).
Закупорка лакун ослабляет организм, так как представляет собой хронический очаг инфекции. В результате снижается иммунитет, увеличивается частота простудных заболеваний, может часто обостряться тонзиллит.
Пробки сами по себе не являются болезнью, а лишь ее следствием. Необходимо определить причины и лечение заболевания, спровоцировавшего образование пробки в гландах.
Отоларингологу достаточно лишь взглянуть на горло пациента, чтобы поставить диагноз. Врач также опросит больного, уделяя внимание симптомам. Дополнительно может потребоваться УЗИ и мазок из зева для определения природы конкрементов в лакунах.
Проблему пробок в миндалинах у детей решает детский врач – педиатр или детский отоларинголог. После осмотра, врач назначает лечение, которое поможет как избавиться от пробки в миндалинах, так и не допустить их повторного возникновения.
Казалось бы, избавиться от пробки в гландах навсегда очень просто – достаточно лишь счистить ее ватной палочкой. Однако такое удаление пробки в гландах не принесет результата, а может стать причиной развития осложнений. Так как пробки на гландах в большинстве случаев появляются из-за тонзиллита, его и нужно лечить в первую очередь.
Промывание лакун миндалин при помощи специального шприца – самый распространенный метод борьбы с пробками
Как убрать пробки на гландах – это зависит от их размеров. Значительная закупорка лакун лучше всего лечится с помощью профессионального промывания. Такую процедуру проводит отоларинголог.
Чистка лакун с целью устранения пробок может осуществляться:
- шприцем;
- вакуумным аппаратом;
- ультразвуком.
Самое доступное удаление пробки на гландах – это промывание лакун шприцем. Врач берет шприц с изогнутым наконечником, набирает в него раствор антисептика (часто применяют раствор фурацилина) и вводит наконечник в лакуну. Кончиком изогнутой трубки пробки разбиваются, если они жесткие, а затем в углубление в гландах медленно вводится раствор антисептика. Орошение лакун проводится несколько раз, позволяя эффективно вычистить углубления в миндалинах.
Второй способ – вакуумное удаление пробок. Для этого используется прибор со специфической “присоской” на конце, внутри которой проходит полая трубка. Присоска устанавливается на пробку, создается вакуум и содержимое само выходит. Затем по трубке подается раствор антисептика, орошающий лакуны и вымывающий налет.
Ультразвуковая чистка проводится таким же образом, но основным показанием является наличие твердых отложений в лакунах, которые нельзя удалить другими способами.
Промыть гланды от пробок можно и в домашних условиях. Для этого потребуется приобрести в аптеке шприц с изогнутым наконечником. Также нужно приготовить раствор, разломав таблетку фурацилина и растворив ее в стакане воды.
Затем человек усаживается напротив зеркала в хорошо освещенном месте, широко открывает рот и находит пробку. В шприц набирается раствор, наконечник подводится вплотную к закупоренной лакуне, но не заходит в углубление, иначе можно травмировать миндалину. Затем необходимо медленно оросить лакуну раствором. Процедура повторяется до тех пор, пока углубление не освободится от налета.
Второй способ промывания гланд от пробок в домашних условиях – это использование ирригатора. Техника та же, что и у промывания шприцем.
На следующий день после промывания на гландах снова можно обнаружить образование белых мягких пробок. Это происходит, если пробки были большого размера. В таком случае процедуру промывания нужно повторять до тех пор, пока налет не перестанет появляться повторно.
Одновременно нужно лечить тонзиллит, иначе пробки на миндалинах окончательно не исчезнут. В домашних условиях рекомендуется регулярно полоскать горло и смазывать гланды раствором Люголя.
- соду и соль (по чайной ложке на стакан воды);
- раствор йода (5 капель на стакан воды);
- хлоргексидин и мирамистин;
- раствор фурацилина;
- Хлорофиллипт;
- отвары ромашки, шалфея, коры дуба или календулы.
После промывания гланд шприцем рекомендуется тщательно прополоскать горло и смазать миндалины раствором Люголя.
Таблетка кладется под язык и рассасывается после приема пищи
Разобравшись, как удалять пробки в миндалинах и что нужно для промывания гланд в домашних условиях, следует знать все о лечении хронического тонзиллита. Народные средства недостаточно эффективны, поэтому без медикаментозной терапии не обойтись.
- Антибиотики. Так как тонзиллит представляет собой хронический очаг инфекции в миндалинах, необходимо уничтожить патогенные микроорганизмы. Для этого врач назначает антибиотики в таблетках или уколах. Самолечение здесь недопустимо, препарат следует использовать только тот, что прописал врач.
- Антисептики – спреи, промывания и леденцы для горла. Пока антибиотики борются с инфекцией изнутри, необходимо обеспечить поддержку местного иммунитета. Для этого рекомендованы различные средства с антисептиком в составе – Гивалекс, Септефрил, Стрепсилс, Гексорал, Фарингосепт и т.д. Все эти препараты устраняют боль в горле, предотвращают повторное инфицирование и защищают от образования новых пробок после промывания гланд.
- Повышение иммунитета. Так как речь идет о хроническом заболевании, важно обеспечить поддержку иммунной системе. Для этого применяют иммуномодуляторы, растительные препараты (эхинацея) и поливитаминные комплексы.
Лечение хронического тонзиллита длительное и дополняется физиотерапией. Чаще всего врачи рекомендуют УФ или ИК-облучение гланд.
В тяжелых случаях показано оперативное лечение. Это может быть радикальная операция, в ходе которой врач скальпелем вырезает гланды, либо малоинвазивное вмешательство.
Среди щадящих процедур предпочтение отдается криодеструкции и лазерному прижиганию миндалин. Первый метод позволяет удалить лишь верхний слой гипертрофированной ткани и избавиться от пробок. Вся процедура длится не больше пяти минут и заключается в нанесении на гланды жидкого азота.
Лазерное прижигание позволяет удалить гланды частично. Также существует метод лазерной абляции, применяемый для устранения пробок и прижигания ткани в месте их образования для предотвращения рецидива.
Пробки в гландах могут появиться у беременной женщины, и в этот период они представляют наибольшую опасность. Это связано с ослаблением иммунной системы во время вынашивания ребенка и потенциальными рисками для матери и плода. Хронический инфекционный процесс в этот период опасен осложнениями, поэтому лечение проводится в стационаре. Хирургические методы и механическая чистка лакун противопоказаны, так как являются сильным стрессом для организма и могут осложнить течение беременности. Врач подбирает щадящие препараты в индивидуальном порядке.
Лечение пробок у детей зависит от тяжести протекания болезни. При обострении тонзиллита и высокой температуре тела показана госпитализация и лечение в стационаре. Хронический тонзиллит у ребенка старше 8-10 лет лечится так же, как и у взрослого. Детям этого возраста можно делать промывание лакун и назначать препараты от тонзиллита в детской дозировке.
Запущенный процесс сопровождается риском развития гипертонии
Гнойные пробки в горле потенциально опасны осложнением тонзиллита, в случае снижения иммунитета, и развитием тяжелых форм острого инфекционного процесса в гландах. Среди возможных осложнений:
- абсцесс миндалин;
- киста миндалин или глотки;
- заражение крови;
- интоксикация;
- нарушение работы сердечно-сосудистой системы;
- повышение артериального давления;
- развитие аутоиммунных заболеваний;
- нарушение свертываемости крови;
- заболевания суставов.
Эти осложнения объясняются тем, что миндалины являются важным органом иммунной системы. В них созревают иммунные клетки и антитела, поэтому нарушение функции гланд грозит развития ряда тяжелых патологий.
Избежать осложнений можно только одним способом – это своевременное профессиональное лечение причины образования пробок. Следует помнить, что пробки сами не исчезнут, и с каждым годом течение болезни будет ухудшаться.
Чтобы не допустить образования конкрементов в лакунах миндалин необходимо:
- тщательно следить за гигиеной ротовой полости;
- своевременно лечить зубы, делать санацию ротовой полости;
- правильно питаться;
- своевременно лечить любые инфекционные заболевания;
- не допускать дефицита витаминов;
- избегать стрессов;
- укреплять иммунитет.
Если же врач настоятельно рекомендует пациенту удалить миндалины, не следует пренебрегать этим советом. В тяжелых случаях, своевременная операция оказывается легким испытанием для организма, по сравнению с вероятными осложнениями.
источник
Хронический тонзиллит является довольно распространенным заболеванием — он встречается у 4 – 7% взрослого населения и у 12 – 15% детей. Вероятность возникновения гнойных пробок при этом варьирует в широких пределах и определяется множеством факторов – таких как проводимое лечение и его эффективность, состояние иммунной системы организма и так далее. Стоит отметить, что образование гнойных пробок в миндалинах является одним из поздних симптомов тонзиллита, который свидетельствует о неэффективности и/или неадекватности проводимого ранее лечения.
Интересные факты
- Размеры пробок в миндалинах могут варьировать в значительных пределах, достигая диаметра более чем в 1 см и массы более 40 грамм.
- Пробки могут образовываться только в небных миндалинах, что обусловлено особенностями их строения (наличием особых щелевидных пространств, пронизывающих вещество миндалин).
- После удаления небных миндалин гнойные пробки в горле больше никогда не образуются.
Иммунная система человека представлена комплексом тканей и органов, основной задачей которых является защита организма от проникновения и размножения чужеродных микроорганизмов (бактерий, вирусов, грибов и так далее). Это осуществляется посредством множества специальных клеток (лейкоцитов), которые образуются и распределяются в органах иммунной системы по всему организму.
Клетками иммунной системы являются:
- Лимфоциты. Т и В-лимфоциты регулируют активность всех остальных клеток иммунной системы, а также непосредственно участвуют в защите организма от инфекции. При попадании чужеродных агентов в организм В-лимфоциты начинают вырабатывать специфические антитела – особые вещества, которые связываются с частицами бактерий и разрушат их. Т-лимфоциты принимают участие в регуляции силы и выраженности иммунного ответа.
- Нейтрофилы. Данные клетки принимают непосредственное участие в обезвреживании чужеродных бактерий. В случае их проникновения в организм нейтрофилы накапливаются вокруг них в больших количествах и поглощают мелкие бактериальные частицы или их токсины, предотвращая дальнейшее распространение инфекции. При разрушении нейтрофила в окружающие ткани выделяются биологически активные вещества, которые также обладают антибактериальным действием. Погибшие нейтрофилы, уничтоженные микроорганизмы и поврежденные воспалением клетки собственного организма формируют массу сероватого или желтоватого цвета, известную как гной.
- Моноциты. Данные клетки находятся как в периферической крови, так и в тканях организма. Функция моноцитов схожа с функцией нейтрофилов.
- Эозинофилы. Участвуют в обеспечении аллергических реакций, а также в поддержании воспалительного процесса. Эозинофилы способны поглощать мелкие бактериальные частицы.
Органами иммунной системы являются:
- Красный костный мозг. Располагается в полостях костей организма. В костном мозге образуются все клетки крови, включая лейкоциты.
- Тимус (вилочковая железа). В нем происходит рост и развитие Т-лимфоцитов.
- Селезенка. Участвует в удалении «старых» клеток крови, а также продуцирует моноциты и лимфоциты.
- Лимфатические узлы. Располагающихся по ходу кровеносных и лимфатических сосудов и представляют собой скопление лимфоидных клеток (преимущественно В-лимфоцитов). Их защитная функция осуществляется посредством фильтрации лимфы – особой жидкости, образующейся практически во всех органах и тканях. Если оттекающая от определенного органа лимфа содержит бактерии или другие микроорганизмы, они задерживаются и разрушаются в лимфоузлах, благодаря чему предотвращается распространение инфекции по всему организму.
- Лимфатические скопления кишечника. Представляют собой небольшие скопления лимфоидной ткани, располагающиеся на внутренней поверхности стенок кишечника и выполняющие защитную функцию.
- Миндалины. Миндалины представляют собой скопления лимфоидных клеток, располагающиеся в ротовой полости вокруг входа в глотку. Основной их функцией является предотвращение попадания инфекционных агентов в организм человека с вдыхаемым воздухом или с принимаемой пищей. Помимо небных миндалин выделяют язычную, глоточную и трубные миндалины.
Небные миндалины относятся к органам иммунной системы и располагаются в ротовой полости, справа и слева от входа в глотку. Внешне они представляют собой округлые образования неправильной формы, размерами от 1 – 1,5 до 2 – 4 см в диаметре. Часть миндалины располагается за передней небной дужкой (производной мягкого неба), вследствие чего обнаружить ее при обычном осмотре ротовой полости удается не всегда.
Небная миндалина представляет собой скопление лимфоидных клеток, окруженных эпителиальной капсулой (эпителий – слизистая оболочка, выстилающая поверхности различных органов, в том числе и ротовой полости). Вся поверхность миндалин пронизана 15 – 20 разветвленными щелями (криптами, лакунами), которые проникают далеко вглубь органа. В области лакун эпителий значительно истончается или вовсе отсутствует, вследствие чего иммунные клетки с легкостью выходят на поверхность миндалин.
Образование лимфоцитов в небных миндалинах осуществляется в так называемых фолликулах (центрах роста), концентрация которых максимальна в области лакун. При проникновении чужеродных микроорганизмов или токсинов в полость рта они контактируют с расположенными в лакунах лимфоцитами, запуская процесс активации иммунных реакций. В-лимфоциты начинают вырабатывать специфические антитела, уничтожающие чужеродный антиген, в то время как определенные типы клеток (нейтрофилы, моноциты) активно поглощают бактериальные фрагменты, также участвуя в очищении лакун от инфекции. Таким образом происходит первый контакт чужеродного инфекционного агента с иммунной системой человека. Информация об инфекции «передается» другим органам иммунной системы, способствуя образованию противомикробных антител во всем организме.
При заражении особо опасными бактериями (например, стафилококком группы А) во всех миндалинах развивается воспалительный процесс (то есть возникает острый тонзиллит), который приводит к определенным изменениям. Выделение медиаторов воспаления из лейкоцитов вызывает расширение кровеносных сосудов, что обеспечивает лучшее кровоснабжение миндалин. В то же время повышение проницаемости сосудистой стенки способствует выходу в очаг воспаления большего числа лейкоцитов для борьбы с инфекцией. Помимо этого выход жидкой части крови из кровеносных сосудов приводит к отеку ткани и слизистой оболочки миндалин.
Все описанные явления приводят к нарушению процесса очищения лакун. Погибшие бактерии, лейкоциты и слущенный эпителий скапливается в них, в результате чего формируется гной. При отсутствии лечения гнойный процесс может перейти вглубь миндалин и вызвать их разрушение, однако в большинстве случаев выраженная клиническая картина заболевания заставляет пациента обратиться к врачу и начать специфическое лечение.
Переход острого процесса в хронический происходит в результате действия множества факторов. Основным из них является длительное присутствие инфекции в миндалинах. В этом случае воспалительный процесс стихает не полностью, часть микробов постоянно находится в лакунах, стимулируя выделение большего числа лейкоцитов. Отсутствие или слабая выраженность клинических проявлений способствует длительному скрытому течению заболевания. Выделяющиеся лейкоциты и слущенные клетки эпителия окружают бактериальные частицы, в результате чего и формируются гнойные пробки. С течением времени в них могут откладываться соли различных веществ (кальция, магния и других), что приводит к затвердеванию пробок.
Появлению пробок в миндалинах способствуют:
- Хронические воспалительные заболевания носа. Хроническое инфекционное воспаление околоносовых пазух (гайморит, фронтит и так далее) приводит к тому, что определенная часть бактерий постоянно выделяется в глотку и попадает в миндалины.
- Плохая гигиена полости рта. В ротовой полости постоянно присутствуют безвредные микроорганизмы. Они могут активироваться при снижении защитных сил организма, что будет способствовать поддержанию воспалительного процесса. Кроме того, после еды в ротовой полости остаются микрочастицы пищи, которые также могут проникать в лакуны миндалин и участвовать в формировании пробок.
- Снижение защитных сил организма. Ослабление иммунитета может способствовать активации нормальной микрофлоры ротовой полости, а также приводит к неполному уничтожению инфекции при остром тонзиллите, что способствует развитию хронического процесса.
- Пищевой фактор. Однообразная белковая пища, а также дефицит в рационе витамина С и витаминов группы В снижает местные и общие защитные свойства, способствуя развитию воспалительных процессов в миндалинах.
- Травма миндалин. Травмирование миндалин (например, вилкой или другими предметами) может сопровождаться занесением инфекции. Кроме того, раневой канал может стать подходящим местом для образования гнойной пробки.
Диагноз хронического тонзиллита выставляется только в случае длительного прогрессирования заболевания.
На хроническое воспаление миндалин могут указывать:
- Частые ангины. Само по себе воспаление миндалин не является доказательством хронического тонзиллита, однако если человек болеет ангиной 2 – 3 раза в год и чаще, это является одним из важных симптомов хронического воспалительного процесса. Стоит отметить, что в некоторых случаях в результате длительного контакта иммунной системы организма с инфекционными агентами происходит ее функциональная перестройка. В результате этого обострения заболевания могут отсутствовать, однако это не исключает диагноз хронического тонзиллита.
- Воспаление небных дужек. Небные дужки могут поражаться в результате распространения воспалительного процесса с миндалин. Это проявляется их покраснением и отечностью, что может быть обнаружено врачом либо самим пациентом при осмотре горла в зеркале.
- Образование спаек. Одним из проявлений хронического воспалительного процесса является образование спаек между миндалинами и соседними органами (чаще между передними небными дужками). Это обусловлено тем, что в очаге воспаления происходит выделение фибрина – одного из белков плазмы крови. Вначале на миндалинах и дужках образуется тонкий фибриновый налет, который впоследствии превращается в плотную соединительную ткань, «склеивая» миндалины и дужки между собой.
- Увеличение лимфатических узлов. Как говорилось ранее, лимфатические узлы являются своеобразными фильтрами, которые препятствуют распространению инфекции из очага воспаления. Из небных миндалин лимфа оттекает в шейные лимфатические узлы. Если с током лимфы в них будет занесена инфекция, это может привести к их воспалению (лимфадениту), проявляющемуся увеличением лимфатических узлов, болезненностью, покраснением и припухлостью кожи в области их расположения.
- Повышением температуры тела. Обычно повышение температуры тела происходит во время обострения заболевания, однако в некоторых случаях температура в 37 – 37,5ºС в течение длительного времени (дни, недели) может указывать на наличие хронического воспалительного процесса.
- Ухудшение общего состояния. Несмотря на отсутствие явных клинических проявлений, хронический тонзиллит всегда сопровождается перестройкой иммунной системы и нарушением обменных процессов в организме. Это проявляется снижением работоспособности, общей слабостью и быстрой утомляемостью.
- Данные лабораторных анализов. Вне обострения тонзиллита общий анализ крови может не отличаться от нормального. Могут определяться такие изменения как повышение общего количества лейкоцитов более 9,0 х 10 9 /л и повышение скорости оседания эритроцитов (красных клеток крови) более 10 мм в час у мужчин и более 15 мм в час у женщин. Эти признаки свидетельствуют о присутствии инфекции в организме и о наличии воспалительного процесса. Другие данные неспецифичны и ценности в диагностике не представляют.
Как говорилось ранее, процесс образования пробок в миндалинах занимает определенное время. Если они все-таки образовались, это говорит о выраженном и длительном нарушении защитных сил организма, поэтому у абсолютного большинства пациентов с пробками в миндалинах будет определяться как минимум несколько из описанных выше симптомов хронического тонзиллита.
Довольно часто пробки в миндалинах могут не причинять больному никакого беспокойства, особенно если имеют небольшие размеры. В других случаях могут выявляться определенные признаки, позволяющие заподозрить данное заболевание.
На наличие пробок в миндалинах может указывать:
- Ощущение инородного тела в горле. Располагаясь в толще миндалины, пробки раздражают нервные окончания слизистой оболочки, в результате чего человек может ощущать инородное тело в горле. Такие ощущения могут определяться с одной или с обеих сторон (в зависимости от расположения пробок). Иногда это может спровоцировать приступы сухого (без отделения мокроты) кашля, не приносящего облегчения.
- Затруднение и боль при глотании. Выделение биологически активных веществ в очаге воспаления приводит к повышенной чувствительности нервных окончаний в слизистой оболочке глотки, что может проявляться болью во время приема пищи. Иногда пробки могут быть довольно крупными, в результате чего могут создавать механическое препятствие на пути проглатываемой пищи. Кроме того, длительно прогрессирующий воспалительный процесс может приводить к гипертрофии (увеличению в размерах) миндалин, что также затруднит прохождение пищи.
- Неприятный запах изо рта. Как говорилось ранее, в основе пробок могут лежать бактерии, патогенные грибы и другие микроорганизмы. Некоторые из них в процессе своей жизнедеятельности вырабатывают сернистые соединения (например, сероводород), которые и обуславливают появление специфического запаха. Важным является тот факт, что обычными методами (чисткой зубов, использованием освежающих жевательных резинок и так далее) устранить запах не удается.
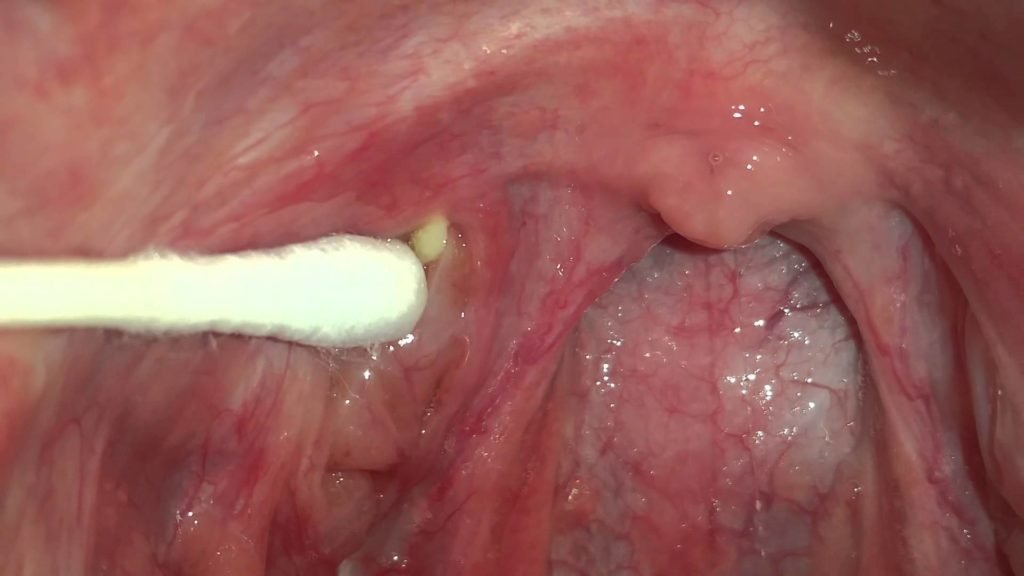
- Выявление пробок при осмотре. Иногда пробки могут определяться при обычном осмотре горла. Они представляют собой образования различного размера (от нескольких миллиметров до сантиметров) и различного цвета (белого, желтоватого или серого). В некоторых случаях для их выявления можно прибегнуть к надавливанию на миндалину или переднюю небную дужку (языком, ватным тампоном или медицинским шпателем), при этом на поверхности миндалины появится одна или несколько пробок.
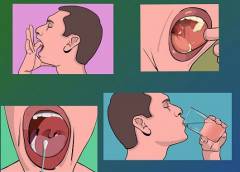
В домашних условиях пробки из миндалин могут быть удалены:
- с помощью языка;
- с помощью ватного тампона;
- с помощью промывания миндалин.
Суть метода заключается в надавливании поверхностью языка на основание пораженной миндалины и передней небной дужки, при этом нужно стараться вытолкнуть пробку в ротовую полость. Можно попробовать расшатать пробку с помощью языка, что может облегчить процесс ее удаления. Иногда процедура может занять несколько минут, однако если после нескольких попыток пробки по-прежнему остаются в миндалинах, следует отказаться от данного метода.
Описанный метод малоэффективен, однако иногда позволяет на некоторое время избавиться от небольших пробок, располагающихся на поверхности миндалин. Основными преимуществами метода являются простота и безопасность (травмировать миндалины языком практически невозможно).
Данный метод может применяться для удаления пробок различного размера. Не рекомендуется выдавливать пробки с помощью пальцев, так как в данном случае вероятность травмирования (например, ногтями) и занесения инфекции повышается в несколько раз.
Подготовка к процедуре
Выполнять процедуру следует как минимум через 1 – 2 часа после приема пищи (после еды в ротовой полости повышается количество бактерий). Перед началом нужно несколько раз тщательно вымыть руки мылом и вытереть сухими салфетками. Также рекомендуется почистить зубы и прополоскать рот слабым солевым раствором (1 – 2 чайные ложки соли на стакан теплой кипяченой воды), что значительно снизит риск инфицирования миндалин.
Техника выполнения
Процедура проводится перед зеркалом при хорошем освещении. После выполнения всех приготовлений одной рукой (левой, если планируется удалять пробки из левой миндалины и правой, если пробки расположены в правой миндалине) оттягивается край щеки, после чего стерильным ватным тампоном производится надавливание на переднюю небную дужку (непосредственно за которой располагается небная миндалина) либо на саму миндалину. Надавить необходимо в область основания миндалины, после чего следует продвигать тампон к ее верхушке, стараясь выдавить пробку из лакуны. В случае успеха пробка появится на поверхности миндалины. Если она не отпадет самостоятельно, ее можно слегка поддеть ватным тампоном.
Важно помнить, что образование пробок всегда сопровождается хроническим воспалительным процессом в миндалинах. В очаге воспаления кровеносные сосуды расширены, а прочность их стенок снижена. Во время выполнения описанной процедуры легко может быть травмирована ткань миндалины, в результате чего может начаться кровотечение. Чтобы это предотвратить, следует избегать чрезмерно сильного давления на миндалину и резких движений во время выполнения процедуры. Также не следует пытаться отдирать или выковыривать пробку с помощью каких-либо острых предметов (это не только неэффективно, но и крайне опасно).
Если при попытке удаления пробки описанным методам пациент ощущает сильную боль, а также, если после 2 – 3 попыток выдавить пробку не удается, рекомендуется прекратить попытки и обратиться за помощью к специалисту.
Промывание миндалин может быть выполнено в домашних условиях, однако этот метод не гарантирует полного очищения лакун от гнойного содержимого. Для промывания обычно используются растворы антисептиков. Применение антибиотиков в данном случае неэффективно, так как они действуют только на поверхности гнойных пробок, не проникая вглубь.
Для промывания миндалин в домашних условиях может применяться:
- Солевой раствор – 1 чайная ложка соли растворяется в 100 мл теплой (не горячей) кипяченой воды.
- Раствор соды – 1 – 2 чайные ложки соды растворяются в 100 мл теплой кипяченой воды.
- Водный раствор фурацилина – 1 таблетка фурацилина (20 мг) измельчается и полностью растворяется в 100 мл горячей кипяченой воды.
- Йодинол – комплексный препарат, содержащий йод и спирт.
Не стоит промывать миндалины самостоятельно приготовленными спиртовыми и йодсодержащими растворами, так как это может привести к ожогам слизистой оболочки полости рта и верхних дыхательных путей.
Техника выполнения
Процедура выполняется не ранее, чем через час после последнего приема пищи. Перед началом промывания необходимо тщательно вымыть руки. В стерильный шприц (без иглы) необходимо набрать несколько миллилитров раствора. После этого следует запрокинуть голову назад, поднести шприц к миндалине и надавить на поршень таким образом, чтобы раствор оросил всю поверхность миндалины, передние и задние небные дужки. Через несколько секунд после орошения раствор сплевывают и повторяют процедуру 2 – 3 раза.
Очень важно чтобы наконечник шприца не касался миндалины, так как это может спровоцировать кровотечение. При возникновении трудностей можно попросить кого-нибудь помочь выполнить процедуру, что снизит риск травмирования.
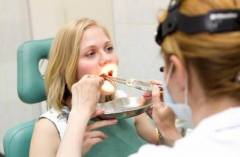
Консультация ЛОР-врача необходима:
- При больших гнойных пробках в одной или обеих миндалинах. Как правило, пробки диаметром более 1 см свидетельствуют о скоплении гноя в нескольких лакунах одновременно. Вероятность повреждения миндалины во время удаления таких пробок крайне высока, поэтому выполняться такая процедура должна только специалистом в специально оборудованном помещении, где в случае развития осложнений может быть оказана срочная помощь.
- При невозможности удалить пробки в домашних условиях. Если ни один из описанных выше методов удаления пробок не дал положительных результатов – необходимо также обратиться к врачу, так как в данном случае высока вероятность проникновения гнойного процесса вглубь лакун и в ткань миндалин, что может привести к распространению инфекции по всему организму.
- При рецидиве (повторном возникновении гнойных пробок после их удаления). Рецидивы гнойных пробок говорят о том, что в организме больного имеется скрытый очаг инфекции, который и приводит к повторному развитию заболевания. В данном случае простое удаление пробок неэффективно и требуется квалифицированное медикаментозное или хирургическое лечение.
- При выраженных системных проявлениях инфекции. Такие признаки как повышение температуры тела выше 38ºС, озноб, холодный пот, общая слабость и так далее говорят о том, что инфекция из очага воспаления попала в кровь. В данном случае удаление миндалин в домашних условиях может только усугубить течение заболевания, поэтому обязательно нужно проконсультироваться со специалистом.
Первое, что должен сделать любой специалист – это подробно расспросить пациента о его заболевании, после чего провести тщательное обследование.
Врача может интересовать:
- Когда впервые появились гнойные пробки?
- Пытался ли пациент самостоятельно их удалить?
- Как давно пациент страдает хроническим тонзиллитом?
- Как часто происходит обострение заболевания?
- Принимал ли больной какое-либо лечение? Было ли оно эффективным?
При обследовании особое внимание уделяется:
- Обследованию глотки, миндалин и небных дужек. Обследование проводится с помощью специального медицинского шпателя, которым врач может слегка надавливать на небные миндалины. Ярко-красная окраска слизистой оболочки свидетельствует о наличии воспалительного процесса, а выявление гнойных пробок белого или желтоватого цвета является достоверным подтверждением диагноза.
- Обследованию шейных лимфатических узлов. В случае распространения инфекции из небных миндалин шейные лимфоузлы могут быть увеличены и болезненны.
При необходимости врач может назначить дополнительные исследования, а именно:
- Общий анализ крови. Выполняется для выявления признаков воспалительного процесса в организме.
- Мазок из носоглотки и ротоглотки. Целью данного исследования является выявление патогенных микроорганизмов, которые могли стать причиной образования гнойных пробок. Для получения материала стерильной ватной палочкой несколько раз проводят по слизистой оболочке миндалин и задней стенки глотки. Полученный материал отправляется в лабораторию, где определяются все виды микроорганизмов, присутствующие в ротовой полости пациента, а также проводится антибиотикограмма – специальное исследование, определяющее чувствительность конкретных бактерий к тем или иным антибиотикам.
После оценки степени поражения миндалин и общего состояния пациента врач может произвести удаление гнойных пробок.
Для удаления гнойных пробок из миндалин используется:
- промывание лакун миндалин;
- физиотерапевтические процедуры;
- запечатывание лакун миндалин лазером (лазерный криптолиз лакун небных миндалин);
- удаление небных миндалин.
Промывание лакун миндалин существенно отличается от простого промывания миндалин в домашних условиях. Несмотря на то, что для этой цели могут быть использованы одни и те же растворы (водный раствор фурацилина, раствор борной кислоты и другие антисептики), эффективность промывания лакун значительно выше.
Для промывания лакун применяется:
- шприц со специальным наконечником;
- вакуумный метод.
Промывание лакун миндалин с помощью шприца
Суть данного метода заключается во введении раствора антисептика непосредственно в лакуны, заполненные гноем и гнойными пробками. С этой целью используется стерильный шприц, к которому вместо иглы присоединяется тонкая изогнутая канюля. Она поочередно вводится в лакуны миндалин, после чего вводимый под давлением антисептик вымывает гнойное содержимое. Так как лакуны миндалин соединены между собой, нет необходимости промывать каждую из них в отдельности – достаточно нагнетать антисептический раствор в 2 – 3 наиболее крупные из них. Курс лечения составляет 10 – 15 промываний, выполняемых через день.
Промывание лакун миндалин вакуумным методом
В начале процедуры поверхность слизистой оболочки миндалины обрабатывается местным обезболивающим препаратом (обычно это раствор лидокаина), после чего над миндалиной устанавливается специальная чашечка, плотно прилегающая к ее поверхности. С помощью вакуумного аппарата и системы шлангов над поверхностью миндалины создается отрицательное давление, в результате чего гнойное содержимое удаляется из лакун. После очищения в лакуны вводится специальный антисептический раствор, который препятствует скоплению бактерий и формированию новых пробок. Курс лечения также составляет 10 – 15 процедур, выполняемых через день.
Физиотерапевтические процедуры не только способствуют удалению гнойных пробок из миндалин, но также снижают активность воспалительного процесса в тканях и препятствуют прогрессированию заболевания. Важно помнить, что физиотерапевтические процедуры не рекомендуется применять во время обострения заболевания.
При наличии гнойных пробок в миндалинах применяется:
- Ультрафиолетовое облучение. Эффективность данного метода обусловлена бактерицидным (разрушающим бактерии) действием ультрафиолетовых лучей. Курс лечения составляет 10 – 15 процедур, во время которых производится целенаправленное облучение миндалин. Это способствует стиханию воспалительного процесса в тканях, предотвращает дальнейшее увеличение гнойных пробок и улучшает защитные свойства миндалин.
- Лазерное облучение. Лазерное облучение оказывает выраженное противомикробное действие, а также улучшает циркуляцию крови и лимфы в очаге воспаления. Сама процедура абсолютно безболезненна и длится не более 5 минут (по 2 – 2,5 минуты облучения на каждую миндалину). Курс лечения составляет 5 – 6 процедур.
- Ультразвуковые аэрозоли. Принцип данного метода основан на введении лекарственных веществ глубоко в лакуны миндалин с помощью ультразвукового аппарата. Это позволяет доставить медикаменты в самые труднодоступные места, что значительно повышает эффективность их использования. С лечебной целью применяются диоксидин (в виде 1% раствора), гидрокортизон (гормональный противовоспалительный препарат) и другие антибактериальные препараты.
Современный метод, позволяющий раз и навсегда решить проблему гнойных пробок в миндалинах. Суть его заключается в том, что с помощью специального лазера производится выжигание инфицированной ткани и гнойных масс из лакун. В области применения лазера появляются характерные рубцы, которые плотно склеивают стенки лакун и «запечатывают» вход в них, тем самым препятствую проникновению и развитию инфекции. Сама процедура практически безопасна и занимает не более 15 – 20 минут. В некоторых случаях необходимо 2 – 3 сеанса лазерной терапии. В течение 7 – 10 дней после выполнения процедуры пациент может испытывать болевые ощущения в горле, что связано с повреждением ткани и рубцовыми изменениями в области применения лазера.
Радикальным методом лечения гнойных пробок в миндалинах является удаление миндалин. К данному способу прибегают только при наличии определенных показаний, так как небные миндалины в норме играют важную роль в формировании иммунитета. Однако в случае выраженных гнойно-воспалительных изменений миндалины могут полностью утрачивать свою физиологическую функцию, являясь лишь постоянным источником инфекции в организме – тогда самым разумным решением будет их удаление.
Для удаления небных миндалин применяется:
- хирургическая операция;
- криодеструкция (разрушение миндалин холодом);
- лазерное излучение.
Данный метод считается наиболее радикальным, так как позволяет удалить всю ткань небных миндалин. Операция обычно выполняется под местным обезболиванием (то есть пациент остается в сознании), однако по желанию пациента может быть использован общий наркоз. Накануне перед операцией пациенту запрещается есть, а с утра в день операции запрещается даже пить.
В операционной пациент принимает сидячее положение, слизистая оболочка рта орошается местным анестезирующим препаратом (например, 10% раствором лидокаина). Затем в ткань миндалин делается несколько уколов с местным анестетиком, в результате чего пациент полностью утрачивает болевую чувствительность в зоне операции. После этого с помощью скальпеля и специальной проволоки производится удаление обеих миндалин.
В первые сутки после операции пациенту запрещается принимать пищу и разговаривать. В течение последующих 3 – 5 дней рекомендуется принимать только жидкую пищу (каши, бульоны и так далее), а через 2 недели можно переходить на обычный рацион. Выписывают таких больных из стационара на 4 – 6 сутки после операции (при отсутствии осложнений).
Данный метод подразумевает разрушение миндалин с помощью холодового воздействия. С этой целью обычно используется жидкий азот, температура которого не превышает минус 190ºС. К основным преимуществам метода относится безболезненность и короткий восстановительный период после выполнения процедуры.
Криодеструкция может быть выполнена в процедурном кабинете поликлиники. Вначале слизистая оболочка ротовой полости орошается спреем лидокаина, после чего на область миндалины на 30 – 60 секунд накладывается охлажденная жидким азотом рабочая часть специального прибора (криодеструктора), температура которой составляет 40 – 80ºС. Воздействие низких температур приводит к гибели всех патогенных микроорганизмов, а также некрозу (гибели) ткани самой миндалины.
Сразу после окончания процедуры пациент может отправиться домой, однако в течение последующих 3 – 5 дней он может испытывать болевые ощущения в области криодеструкции.
Пациенту, перенесшему криодеструкцию миндалин, рекомендуется:
- Исключить грубую, холодную или горячую пищу в течение 1 недели.
- 3 – 4 раза в день полоскать ротовую полость солевым раствором (или другим антисептиком).
- Избегать травмирования области послеоперационной раны (например, пальцами, столовыми приборами и другими предметами).
Полное заживление послеоперационной раны может занять 3 – 4 недели, после чего рекомендуется повторная консультация ЛОР-врача. Если во время повторного обследования в миндалинах будут выявлены оставшиеся очаги инфекции либо новые гнойные пробки, криодеструкция может быть назначена повторно.
Это современный метод удаления миндалин, к преимуществам которого относится высокая точность, относительная безболезненность, минимальный риск кровотечения и короткий восстановительный период.
Принцип метода заключается в разрезании ткани миндалин с помощью лазера, являющегося источником света с одинаковой длиной волны. Помимо рассечения живых тканей, в области воздействия лазера происходит коагуляция (свертывание) крови, в результате чего кровеносные сосуды практически моментально закупориваются, и кровотечения не возникает.
Сама процедура довольно проста и может быть выполнена в специальном кабинете поликлиники. После обезболивания слизистой оболочки полости рта спреем лидокаина (или другого анестетика) край миндалины захватывается пинцетом, а лазерным лучом, как скальпелем, «отрезают» миндалину от подлежащих тканей. Длительность всей процедуры не превышает 30 минут, после чего пациент может отправиться домой. Меры предосторожности в послеоперационном периоде такие же, как в случае криодеструкции миндалин.
Гнойные пробки в миндалинах могут осложниться:
- Паратонзиллярным абсцессом. Данное осложнение характеризуется распространением инфекции из миндалин на окружающую их клетчатку и развитием в ней острого воспалительного процесса. В результате активности иммунной системы очаг инфекции может окружаться лейкоцитами, которые формируют вокруг него своеобразную капсулу, полость которой заполнена разрушенными бактериями и погибшими лейкоцитами (то есть гноем). В процессе формирования абсцесс может оказывать давление на соседние ткани, в результате чего больной будет жаловаться на боль и чувство инородного тела в горле, трудности при проглатывании пищи и так далее. Также будут иметь место системные проявления интоксикации (повышение температуры тела выше 38ºС, озноб, проливной пот и так далее).
- Флегмоной шеи. Данным термином обозначается обширное инфекционно-воспалительное поражение клетчатки шеи, не имеющее четких границ. Причиной развития данного осложнения могут быть особо опасные микроорганизмы либо снижение активности иммунной системы больного. Клинически флегмона шеи проявляется резким повышением температуры тела (до 40ºС и более), общей слабостью, резкой болезненностью в области поражения. При отсутствии срочного лечения гнойная инфекция может проникнуть в кровеносные сосуды и стать причиной их воспаления и закупорки. Распространение инфекции с кровью может привести к гнойному поражению отдаленных органов, развитию сепсиса и других инфекционных осложнений.
- Рубцовым перерождением небных миндалин. Длительное прогрессирование воспалительного процесса может привести к замещению нормальной лимфоидной ткани миндалин соединительной (рубцовой) тканью. Это обусловлено тем, что в очаге воспаления скапливаются и активируются особые клетки – фибробласты, участвующие в образовании коллагеновых и эластических волокон (данные волокна являются основными составляющими рубцовой ткани).
- Сепсисом. Это крайне тяжелое осложнение, возникающее в результате попадания в кровь большого числа гноеродных бактерий и их токсинов. Спровоцировать сепсис может неквалифицированное удаление гнойных пробок из миндалин, в процессе которого часть микроорганизмов может проникнуть в системный кровоток через поврежденные кровеносные сосуды. Сепсис является опасным для жизни больного состоянием и требует срочной госпитализации и интенсивного лечения.
- Поражением почек. Воспаление и повреждение фильтрационного аппарата почек может происходить как в результате прямого воздействия патогенных микроорганизмов и их токсинов, поступающих в кровоток из очага инфекции, так и вследствие нарушения работы иммунной системы. При длительном течении заболевания в организме больного начинает вырабатываться большое количество противомикробных антител, которые помимо уничтожения бактерий могут повреждать также и нормальные клетки некоторых органов. При нарушении целостности почечного фильтра с мочой из организма человека начинают выделяться белки крови и другие вещества. Кроме того, нарушение кровоснабжения почечной ткани проводит к активации ряда компенсаторных реакций, что в конечном итоге проявляется повышением системного артериального давления. Связь между поражением почек и хроническим воспалительным процессом в миндалинах подтверждается тем фактом, что после хирургического их удаления почечная функция может полностью восстанавливаться (если не произошло необратимых анатомических изменений).
- Поражением суставов. Длительно циркулирующие в крови противомикробные антитела могут повреждать суставные поверхности костей и другие компоненты суставов. Это проявляется воспалением, отечностью и болезненностью во время движений. Вначале поражаются более крупные суставы (коленный, локтевой), однако если не начать специфическое лечение, болезнь может поразить все суставы организма.
- Поражением сердца. Повреждающее действие на сердечную мышцу оказывают как непосредственно патогенные микроорганизмы и их токсины, так и противомикробные антитела. Наиболее частыми проявлениями повреждения сердца при хроническом тонзиллите являются сердечные аритмии (нарушения частоты и ритма сердечных сокращений), воспаление миокарда (сердечной мышцы), перикарда (сердечной сумки) и эндокарда (внутренней оболочки сердца).

Для предотвращения образования пробок в миндалинах рекомендуется:
- Соблюдать личную гигиену. Чистка зубов 2 раза в день препятствует развитию патогенных микроорганизмов и в то же время не оказывает неблагоприятного воздействия на нормальную микрофлору ротовой полости.
- Своевременно и полноценно лечить ангину. Адекватное лечение антибиотиками, строгое соблюдение постельного режима и полоскание горла растворами антисептиков на протяжении всего периода лечения обеспечит очищение миндалин от патогенных микроорганизмов и скоплений гноя, тем самым снижая вероятность образования пробок и уменьшая риск перехода острого процесса в хронический.
- Принимать достаточное количество жидкости. Обильное питье (не менее 2 литров жидкости в стуки) во время обострения хронического тонзиллита способствует очищению миндалин от гнойного содержимого, а также предотвращает развитие интоксикации организма.
- Своевременно лечить инфекционные заболевания полости рта.Кариес зубов является постоянным источником патогенных микроорганизмов. Его устранение является обязательным пунктом в лечении хронического тонзиллита. Гингивиты (воспаление десен) и стоматиты (воспаление слизистой оболочки полости рта) также могут являться источниками патогенных микроорганизмов и способствовать формированию гнойных пробок.
- Лечить инфекционные заболевания носа. Как упоминалось ранее, миграция инфекции из околоносовых пазух может стать причиной развития хронического тонзиллита. Своевременное и адекватное лечение данных заболеваний значительно снижает риск формирования пробок в миндалинах.
- Предупреждать переохлаждение.Переохлаждение приводит к снижению местных защитных сил организма, что может способствовать активации инфекции и развитию ангины. Больным с хроническим тонзиллитом рекомендуется быть особенно внимательными в холодное время года и не принимать холодные напитки и продукты (например, мороженное) в больших количествах.
- При необходимости своевременно удалить небные миндалины. Данная процедура также может быть отнесена к профилактическим мероприятиям. Конечно, не стоит удалять миндалины просто так, однако в случае частых рецидивов (повторных обострений) ангины радикальное удаление небных миндалин раз и навсегда устранит риск появления гнойных пробок.

Гнойные пробки образуются в результате хронического тонзиллита (длительно прогрессирующего инфекционно-воспалительного процесса в небных миндалинах). Стоит отметить, что появление гнойных пробок в миндалинах происходит только в том случае, если иммунная система организма не может самостоятельно побороть инфекцию. Длительный контакт инфекционных агентов с иммунной системой еще больше ослабляет ее, что способствует прогрессированию заболевания.
Важным является тот факт, что во время беременности происходит физиологическое угнетение активности женского иммунитета. Это происходит для того, чтобы материнский организм не начал отторгать развивающийся в нем плод. В нормальных условиях это практически не влияет на общее состояние женщины, однако при наличии хронического очага инфекции в организме дальнейшее ослабление иммунитета может привести к более интенсивному росту и размножению бактерий, находящихся в гнойных пробках и в криптах (щелевидных пространствах, проникающих вглубь миндалин).
Активация и распространение бактериальной флоры может спровоцировать:
- Гнойное поражение соседних тканей. Такие осложнения как паратонзиллярный абсцесс (формирование ограниченного гнойного очага в окружающей миндалины клетчатке) или флегмона шеи (то есть неограниченный, распространенный гнойный процесс в клетчатке шеи) могут стать первыми проявлениями сниженного иммунитета у беременной женщины. Опасность данных заболеваний заключается в возможности проникновения гноеродных бактерий в кровь и распространения их по организму.
- Сепсис. Сепсисом называется патологическое состояние, при котором бактериальная флора из очага инфекции проникает в кровоток и разносится по всему организму. Оседая в различных тканях и органах, бактерии могут формировать вторичные очаги инфекции, что еще больше усугубляет течение заболевания. Проводимая с лечебной целью антибактериальная терапия часто оказывается неэффективной, а некоторые из назначаемых антибиотиков могут проникать через плацентарный барьер и повреждать плод.
- Инфицирование плода. В нормальных условиях плацентарный барьер непроницаем для бактерий, однако при нарушении его целостности (например, из-за тромбоза сосудов плаценты при сепсисе) бактерии и их токсины могут проникать в кровоток плода, что часто заканчивается его гибелью.
- Заражение ребенка во время или после родов. Инфекционный процесс может никак не проявляться в течение беременности, однако после родов может произойти заражение новорожденного. В нормальных условиях ребенку передаются иммунные тела от матери, поэтому первые полгода жизни он защищен от большинства инфекционных агентов. Однако учитывая тот факт, что иммунная система беременной женщины с хроническим тонзиллитом значительно ослаблена, становится понятным, что риск инфицирования новорожденного довольно высок.
В случае развития описанных выше осложнений целесообразность вынашивания беременности и назначения лечения определяются индивидуально в каждом конкретном случае. Если же беременность протекает без осложнений, рекомендуется выжидательная тактика, а удаление миндалин проводится после родов.
Бесспорно, идеальным вариантом является выявление и лечение всех хронических инфекций до наступления беременности. Однако если этого сделать не удалось, следует соблюдать ряд правил, которые помогут замедлить прогрессирование заболевания до рождения ребенка.
Для предотвращения обострения заболевания во время беременности рекомендуется:
- Соблюдать личную гигиену. Регулярная чистка зубов, мытье рук и принимаемой в сыром виде пищи поможет предотвратить развитие инфекции в миндалинах.
- Полоскать горло растворами антисептиков. С этой целью может применяться обычный солевой раствор (из расчета 1 столовая ложка поваренной соли на 100 мл кипяченой воды), раствор соды, фурацилина и так далее. Регулярное полоскание (не менее 3 раз в день) предотвратит скопление инфекции в криптах миндалин и обострение заболевания.
- Избегать переохлаждения миндалин. На время беременности следует полностью отказаться от холодных напитков, холодной и грубой пищи. В прохладное время года не рекомендуется долго находиться на улице, а в случае необходимости следует обеспечить защиту верхних дыхательных путей (например, с помощью шарфа).
- По возможности избегать контактов с людьми, страдающими инфекционными заболеваниями верхних дыхательных путей.

Небные миндалины являются одним из органов иммунной системы, обеспечивающих защиту организма от патогенных бактерий, вирусов, грибов. Строение их таково, что внутри ткани миндалины располагаются особые щелевидные пространства (крипты), в которые выделяются лейкоциты (клетки иммунной системы).
В обычных условиях различные инфекционные агенты (нормальные бактерии, постоянно присутствующие в ротовой полости либо другие патогенные микроорганизмы) постоянно проникают в ткань миндалин. Однако благодаря активности иммунной системы они немедленно уничтожаются и выделяются в ротовую полость. Хронический тонзиллит характеризуется нарушением процесса самоочищения миндалин, в результате чего бактерии и лейкоциты могут скапливаться и застревать в криптах, превращаясь в очаг распространения инфекции.
С течением времени в сформировавшейся гнойной пробке откладываются соли кальция и других минералов, что приводит к ее уплотнению и еще более плотному закупориванию просвета крипт. Именно этим объясняется неэффективность местного применения антибактериальных препаратов — они уничтожат только поверхностно расположенные бактерии, но не смогут проникнуть вглубь плотных пробок. Применяемые для промывания миндалин растворы антисептиков (веществ, предотвращающих развитие бактерий в очаге инфекции) – таких как раствор соли, раствор фурацилина, раствор Люголя также не могут проникнуть вглубь пробок, однако они лишены целого ряда побочных эффектов, присущих антибиотикам, поэтому их использование в данной ситуации предпочтительнее.
Для лечения хронического тонзиллита антибиотики могут назначаться как во время обострения заболевания, так и во время ремиссии (частичного стихания воспалительного процесса). Целью антибиотикотерапии в данном случае является уничтожение инфекции в глубине крипт, а также предотвращение распространения патогенных бактерий по организму.
Вначале назначаются антибиотики широкого действия – такие как аугментин, цефтриаксон, доксициклин. В то же время производится забор материала со слизистой поверхности миндалин с целью выявления конкретного возбудителя инфекции и определения чувствительности его к антибиотикам. После получения результатов анализов назначаются те препараты, которые максимально эффективны против конкретного возбудителя. Длительность приема антибиотиков определяется эффективностью проводимого лечения, однако при хроническом тонзиллите обычно составляет не менее нескольких недель.

Для лечения или профилактики появления гнойных пробок рекомендуется полоскать горло:
- Раствором соли. В 1 стакане теплой кипяченой воды необходимо растворить 20 грамм (примерно 2 чайные ложки) поваренной соли. Полоскать ежедневно 3 – 5 раз в день.
- Морской водой. Ее можно приобрести в аптеке. Применять необходимо ежедневно 3 – 4 раза в день, как минимум через час после еды.
- Раствором соды. В 1 стакане теплой кипяченой воды растворяется 1 десертная ложка соды. Полоскать горло следует 2 – 3 раза в день.
- Малавитом. Этот препарат можно приобрести в аптеке. Он обладает обезболивающим и противоотечным действием, благодаря чему способствует удалению гнойных пробок из миндалин. Для приготовления раствора необходимо 3 – 5 капель препарата растворить в 100 мл воды и полоскать горло 2 – 3 раза в сутки.
- Раствором фурацилина. Для полоскания горла 2 таблетки фурацилина (по 20 мг каждая) необходимо растворить в 1 стакане (200 мл) горячей воды (лучше в кипятке), после чего охладить до температуры тела и полоскать горло дважды в сутки через день.
- Настоем из цветков лекарственной ромашки. Лекарственная ромашка оказывает противовоспалительное, ранозаживляющее и слабое обезболивающее действие. Для приготовления отвара 4 столовые ложки измельченных цветков ромашки необходимо залить 600 миллилитрами горячей воды и настаивать в течение часа. Полоскать горло 2 – 3 раза в сутки. Перед применением настой необходимо подогревать до температуры тела.
- Настоем шалфея. Шалфей также обладает противовоспалительным и антисептическим действием. Для приготовления настоя необходимо 1 полную чайную ложку измельченной травы залить 200 миллилитрами горячей воды и настаивать в течение часа. Полоскать горло рекомендуется каждые 4 часа через день.

Для лечения гнойных пробок в горле применяется:
- Прополис. Обладает противовоспалительным и антибактериальным действием, а также обезболивает слизистую оболочку полости рта при разжевывании. При хроническом тонзиллите (воспалении миндалин, при котором и образуются гнойные пробки) прополис необходимо жевать 3 раза в день по 10 – 15 минут после еды (не глотая). Рекомендуемая разовая доза для детей – 1 грамм, для взрослых – 2 грамма. Во время первых применений следует быть крайне осторожным, так как прополис может вызывать аллергические реакции.
- Настойка календулы. Применяется для полоскания горла. Обладает противомикробным и противовоспалительным действием. Настойку можно купить в аптеке либо приготовить самостоятельно. Для ее приготовления 50 грамм цветков календулы необходимо залить 500 миллилитрами 70% спирта и настаивать в темном месте в течение 3 суток. Для приготовления раствора для полоскания горла 1 чайная ложка полученной настойки разбавляется в 1 стакане (200 мл) теплой кипяченой воды. Применять следует 2 раза в сутки после еды.
- Полоскание горла настоем из цветков аптечной ромашки. Благодаря действию входящих в состав цветков ромашки эфирных масел, органических кислот, дубильных веществ и витаминов настой оказывает сильное противовоспалительное действие, снижает выраженность болей в горле и способствует скорейшему восстановлению поврежденной слизистой оболочки миндалин. Для приготовления настоя 40 грамм цветков ромашки необходимо залить 500 миллилитрами горячей кипяченой воды и настаивать в темном месте в течение 1 часа. Процедить и применять для полоскания горла 2 – 3 раза в день (через час после еды).
- Ингаляции с эвкалиптом. Эвкалипт обладает мощным противовоспалительным и противобактериальным действием. Эффективно устраняет боль в области воспаленных миндалин и способствует отделению гнойных пробок. Для проведения ингаляции нужно вскипятить кастрюлю воды, добавить в нее несколько капель эфирного масла эвкалипта, накрыться пледом с головой и вдыхать пары в течение 10 – 15 минут. Альтернативным вариантом является использование чайника, на носик которого надевается самодельная «воронка» из бумаги, через которую и производится вдыхание паров эвкалипта. Процедуру следует выполнять 1 – 2 раза в день, как минимум через 1 час после последнего приема пищи.
- Настой из плодов шиповника. Обладает общеукрепляющим действием, стимулирует иммунитет и повышает защитные свойства организма. Снижает проницаемость сосудистой стенки в очаге воспаления, благодаря чему устраняет отечность миндалин и способствует отделению гнойных пробок. Для приготовления настоя 40 грамм плодов шиповника нужно поместить в термос и залить 1 литром кипятка. Настаивать в течение 8 – 10 часов, после чего тщательно процедить и принимать внутрь по 150 мл 3 раза в день за полчаса до еды.
- Чай с лимоном. Лимон богат витамином С, дефицит которого может привести к прогрессированию инфекционно-воспалительного процесса в миндалинах. Добавление дольки лимона в чай каждое утро покрывает потребности в данном витамине, что способствует нормализации обменных процессов, снижению проницаемости стенок кровеносных сосудов и повышению неспецифической защиты организма.
Обнаружение гнойных пробок в миндалинах у новорожденных и детей грудного возраста требует незамедлительного обращения к врачу, так как данное состояние может представлять опасность для их здоровья или даже жизни.
Для удаления пробок у ребенка в домашних условиях можно использовать:
- полоскание горла раствором антисептика;
- механическое выдавливание пробок из миндалин.
Полоскание горла растворами антисептика
Одним из компонентов гнойных пробок являются патогенные микроорганизмы. Использование различных противомикробных растворов (солевого раствора, водного раствора фурацилина и других) может способствовать вымыванию гнойных пробок из миндалин. Кроме того, регулярное полоскание ротовой полости препятствует размножению патогенных бактерий, тем самым снижая риск распространения инфекции на другие органы. Ели ребенок достаточно взрослый, чтобы самостоятельно полоскать горло, ему необходимо делать это 3 – 4 раза в стуки, через час после приема пищи.
Механическое выдавливание пробок из миндалин
Небные миндалины содержат в себе множество каналов (крипт, лакун), которые пронизывают все вещество миндалины и открываются на ее поверхности. Именно в этих криптах и формируются гнойные пробки, состоящие из бактерий и лейкоцитов (защитных клеток организма). В некоторых случаях удается выдавить гнойные пробки из миндалин, однако следует быть крайне осторожным, чтобы не травмировать слизистую оболочку органа.
Перед удалением пробок ребенок должен несколько раз прополоскать рот раствором антисептика. После этого стерильной ватной палочкой или медицинским шпателем необходимо осторожно надавить на основание небной миндалины, пока пробка полностью не выступит над ее поверхностью. После удаления пробки ротовую полость следует еще раз прополоскать раствором антисептика и воздержаться от приема пищи и жидкости в течение последующих 2 часов.
Методами удаления гнойных пробок в больничных условиях являются:
- Промывание лакун небных миндалин. Для промывания лакун у детей применяется специальный шприц с тонкой, изогнутой иглой с затупленным концом. Данной иглой антисептический раствор (например, раствор Люголя) вводится непосредственно глубь крипты, вымывая из нее пробку. Добиться полного излечения после первой процедуры удается крайне редко. Обычно курс лечения включает до 15 промываний, проводимых в комплексе с медикаментозным лечением инфекционного воспаления миндалин (тонзиллита).
- Удаление пробок с помощью лазера. Использование лазерного излучения позволяет очистить лакуны миндалин от гнойных пробок, а также предотвратить рецидив заболевания. Дело в том, что во время лазерного удаления пробки происходит разрушение слизистой оболочки в криптах миндалин. Стенки крипт спадаются и срастаются, в результате чего каналы в миндалинах перестают существовать. Лазерному методу удаления пробок отдается предпочтение, так как он практически безболезнен и позволяет сохранить ткань миндалин, что крайне важно для нормального развития иммунной системы в детском возрасте.
- Удаление небных миндалин. Раньше удаление небных миндалин было широко распространенной операцией, однако на сегодняшний день установлено, что миндалины играют важную роль в формировании и функционировании иммунной системы детей раннего возраста. Именно поэтому радикальное удаление небных миндалин является крайне мерой, применяемой лишь в тяжелом случае хронического тонзиллита, не поддающегося другим методам лечения. Сама операция считается относительно безопасной и у детей выполняется под общим наркозом (то есть во время удаления миндалин ребенок будет спать и ничего не вспомнит).

Основной причиной появление гнойных пробок в горле является хронический тонзиллит (воспаление небных миндалин). Данное заболевание развивается при проникновении и размножении патогенной микрофлоры в миндалинах, в результате чего в них скапливается гной, из которого впоследствии и формируются гнойные пробки.
Одним из важных факторов, способствующих развитию тонзиллита, является нарушение питания. Научно доказано, что однообразная белковая пища, а также недостаточное потребление витамина С и витаминов группы В способствует развитию инфекционного процесса в ротовой полости и в миндалинах. Исходя из этого становится понятным, что полноценное и рациональное питание является одним из ключевых моментов в лечении гнойных пробок.
При инфекционном воспалении небных миндалин рекомендуется назначение диеты номер 13 по Певзнеру. Питание согласно данной диете уменьшает выраженность воспалительных процессов в организме, повышает активность иммунной системы больного, а также способствует выведению патогенных бактерий и их токсинов из организма.
Принципами диетотерапии при гнойных пробках в горле являются:
- Дробное питание. Пищу следует принимать 5 – 6 раз в день, малыми порциями.
- Полноценное питание. Рацион должен быть богат всеми необходимыми питательными веществами (то есть белками, жирами и углеводами), витаминами и микроэлементами.
- Исключение грубой пищи. Воспаленные миндалины являются крайне чувствительными к различным раздражениям. Употребление грубой, плохо обработанной пищи может травмировать ткань миндалин, усиливая болевые ощущения в горле.
- Исключение холодной пищи. Переохлаждение воспаленных миндалин еще больше снижает их защитные свойства и может способствовать дальнейшему прогрессированию заболевания, поэтому вся употребляемая больным пища должна иметь температуру не ниже 15 – 20ºС.
- Потребление не менее 2 литров жидкости в сутки.
источник