В период вынашивания ребенка организм матери работает с удвоенной силой, защищая не только себя, но и будущего малыша. Иммунитет может не справляться с такой нагрузкой, что приводит к простудным заболеваниям. Фарингит при беременности – частая причина обращений к врачу. Ведь основной путь передачи большинства бактерий – воздушно-капельный.
Воспаление слизистой глотки может не нарушать состояние матери, но для будущего ребенка является опасным. Знание основных симптомов и причин возникновения заболевания позволит вовремя обратиться к врачу, избежав развития осложнений.
При попадании бактерий или вирусов в организм первыми реагируют клетки иммунной системы, уничтожая микробы. Во время беременности защитные силы матери ослаблены, риск заражения повышается.
К непосредственным причинам развития фарингита относятся:
- Бактерии. Наиболее частые возбудители воспаления глотки — стрептококки, стафилококки, хламидии, клебсиеллы.
- Вирусный фарингит встречается в 70% случаев. Заболевание развивается на фоне ОРВИ (аденовирусная, риновирусная инфекция, грипп, парагрипп).
- Грибы и простейшие являются причиной воспаления у пациентов с ослабленным иммунитетом.
- Аллергические реакции приводят к отеку, покраснению глотки.
- Травмирование слизистой костями от рыбы, грубой пищей при наличии очагов инфекции заканчивается развитием фарингита.
Существуют предрасполагающие факторы, которые ослабляют иммунитет, способствуют беспрепятственному распространению бактерий.
В эту группу относят:
- Переохлаждение.
- Холодные напитки угнетают активность защитных клеток, которые расположены в миндалинах.
- Курение, в том числе и пассивное, приводит к раздражению слизистой, ухудшает кровообращение.
- Загрязненный или сухой воздух, вредные химические испарения способствуют развитию фарингита при беременности.
- Очаги инфекции в ротовой полости — недолеченные зубы, стоматит. Распространение бактерий происходит контактным путем.
Клинические проявления зависят от степени тяжести, состояния иммунной системы женщины. Симптомы могут быть выражены слабо, не нарушать общее самочувствие. В таком случае существует риск пропустить начало заболевания, вовремя не начать лечение. Потому при возникновении даже незначительных жалоб необходимо посетить врача.
Основные проявления фарингита:
- Чувство першения, жжения, наличия инородного тела в горле. Появляется желание откашляться, убрать этот дискомфорт. Симптомы усиливаются ночью, достигают максимума утром. Объяснения достаточно просты — во время сна многие дышат ртом, воздух пересушивает слизистую, усугубляя ситуацию.
- Сухой кашель. Мокрота образовывается редко, это связано с присоединением трахеита, бронхита.
- Температура повышается до субфебрильных цифр (37-38 °C) только при остром течении.
- Увеличение, болезненность подчелюстных лимфоузлов.
- Снижение работоспособности, сонливость, головная боль, плохой аппетит возникают вследствие интоксикации.
Заболевание для матери может пройти бесследно, для будущего ребенка это большой риск. Повышение температуры, кашель, интоксикация сказываются на состоянии плода. Еще одну опасность представляют лекарства. Большинство препаратов запрещены при беременности. Лечение требует усилий и времени без применения сильнодействующих веществ.
Бактерии или вирусы поражают дыхательную систему, содержание кислорода в крови уменьшается. Развивается гипоксия плода, повышается риск преждевременных родов.
При возникновении фарингита на ранних сроках беременности необходимо обратиться в поликлинику. Самостоятельно принимать лекарства запрещено. Органы и системы плода еще не сформированы, любое токсическое воздействие приводит к аномалиям развития, выкидышу.
Лечением фарингита у беременных занимается врач общей практики, терапевт. При необходимости женщина направляется на консультацию к ЛОРу, акушеру-гинекологу.
Постановка диагноза – важный процесс, который влияет на дальнейшее лечение фарингита при беременности. Нужно определить ведущий синдром, назначить дополнительные методы исследования.
Диагностика состоит из нескольких этапов:
- Сбор жалоб. Доктор выслушивает пациентку, определяет важные и второстепенные симптомы.
- Осмотр. Необходимо оценить состояние задней стенки глотки, миндалин. Слизистая в большинстве случаев отечна, наблюдается покраснение, зернистость. В процесс втягиваются подчелюстные лимфоузлы. При пальпации они болезненны, увеличены.
- Бакпосев из зева берется для определения возбудителя, его чувствительности к антибиотикам.
Многие женщины задаются вопросом – как лечить фарингит при беременности? Ответ прост: необходимо обратиться в поликлинику и старательно выполнять все назначения специалиста. Запрещено принимать любые препараты самостоятельно. Это же касается лекарственных трав, так как некоторые из них повышают тонус матки, увеличивают риск преждевременных родов.
Наибольшая эффективность достигается при комбинации медикаментозного лечения, соблюдения режима, использования рецептов народной медицины.
Чтобы облегчить боль в горле, першение и кашель, рекомендовано придерживаться нескольких правил:
- На время болезни обеспечить покой пациентке, в случае острого фарингита при беременности показан постельный режим.
- Отдается предпочтение щадящему питанию. Исключается острая, соленая, кислая пища. Не менее важен температурный режим. Слишком горячая или холодная еда дополнительно раздражает слизистую глотки, ухудшая ситуацию.
- Обильное теплое питье (чай, компот, молоко) способствует выведению микробов, токсинов из организма.
- Рекомендовано соблюдать голосовой покой, громко не разговаривать, не кричать. При обострении лучше помолчать несколько дней.
- Необходимо периодически увлажнять воздух в помещении.
Во время болезни следует отказаться от сладких напитков и блюд. Сахар – отличная среда для размножения бактерий.
Бытует мнение, что травы приносят только пользу, не могут навредить. Это заблуждение. При беременности организм женщины остро реагирует на любые вещества. Потому перед использованием народных средств необходимо проконсультироваться с врачом.
Обязательно читайте, что входит в состав сборов трав. Запрещено использование при беременности мяты перечной, полыни, женьшеня, шалфея, зверобоя, крапивы. Эти растения могут спровоцировать гипоксию плода, повысить маточный тонус.
Для полоскания горла используют отвары ромашки, календулы, мелиссы, листьев малины. В аптеках продаются уже готовые растворы, которые разбавляются теплой водой.
Хорошо себя зарекомендовал прополис. Он обладает антибактериальным действием, снимает отек, воспаление, успокаивает слизистую. Самый простой способ – положить в ротовую полость небольшой кусочек до полного растворения. Можно приготовить экстракт прополиса для смазывания миндалин, отвар для полоскания или просто добавлять его в чай.
Если симптомы прогрессируют, состояние женщины не улучшается, врач назначает лекарства.
Основные группы препаратов, что используются при фарингите у беременных:
- Антисептики для полоскания горла (Фурацилин, Хлорофиллипт).
- Жаропонижающие средства (Парацетамол) при повышении температуры.
- Рассасывание леденцов, обладающих противовоспалительным действием (Фарингосепт, Стрепсилс).
- Антибиотики назначаются по строгим показаниям, когда польза превышает возможные последствия. Меньше побочных эффектов имеет антибактериальный препарат для местного применения, например, Биопарокс.
При несвоевременном обращении к врачу, слабой иммунной системе фарингит переходит в хроническое затяжное течение. Бактерии с током крови или контактным путем попадают в другие органы, что приводит к прогрессированию воспаления.
К наиболее частым осложнениям относят:
- Заглоточный абсцесс.
- По мере распространения инфекции развивается ларингит, трахеит, бронхит.
- В тяжелых случаях возникает пневмония.
- Воспаление шейных лимфоузлов, слюнных, околоушных желез.
Фарингит не опасен для жизни женщины. Своевременная диагностика и лечение приводят к полному выздоровлению. Влияние на будущего ребенка в таких случая минимальное. Главная задача – не допустить развития осложнений.
Во время беременности необходимо повышенное внимание уделять укреплению иммунитета, исключить все провоцирующие факторы развития фарингита.
Врачи рекомендуют придерживаться простых правил:
- Отказаться от холодных напитков, мороженого, особенно зимой.
- Иметь собственную кружку, вилку, ложку. Тщательно мыть посуду перед использованием.
- Увлажнять воздух в комнате.
- Избегать контактов с больными людьми, публичных мест в период эпидемий гриппа.
- Вовремя посещать стоматолога, заботиться о гигиене ротовой полости.
Нельзя недооценивать фарингит, особенно при беременности. При появлении первых симптомов необходимо обратиться к врачу. Несвоевременная диагностика и самолечение приводят к серьезным осложнениям у матери, в наихудшем варианте – к порокам развития или потере ребенка.
Автор: Юлия Кисиль, врач,
специально для Mama66.ru
источник
Обычно заболевания горла не приносят особых проблем, но фарингит при беременности может серьезно повлиять на ребенка, а также вызвать нежелательные осложнения у будущей мамы.
Организм беременной женщины ослабленный, и она может легко заболеть ОРВИ.
Прогрессирование патологического процесса сильно усложняет нормальное протекание беременности. Для лечения потребуется прием сильнодействующих препаратов, а в период вынашивания малыша, это не целесообразно.
Терапию фарингита беременным должен назначать только врач.
Фарингит – острое воспаление слизистой и лимфоидной оболочки гортани. Оно происходит вследствие употребления холодного либо слишком горячего питья, перепадов температур воздуха или аллергических реакций.
Патогенными возбудителями фарингита, являются:
Когда развивается это заболевание, пациент ощущает такие симптомы:
- Сильную боль в гортани.
- Сухость во рту и дискомфорт.
- Повышение температуры.
- Горло отекает и краснеет.
- Боль при глотании.
- Сухой кашель.
Доктор проводит опрос и обследование пациента, оценив состояние слизистой горла, составляет схему лечения. Терапия фарингита при беременности зависит от того, на какой стадии развития находится заболевание. Классифицируют несколько разновидностей болезни:
- Вирусный фарингит.
- Аллергический фарингит.
- Грибковый фарингит.
- Бактериальный фарингит.
- Травматический фарингит.
- Хронический фарингит.
Самая опасная для беременной женщины – хроническая форма заболевания.
Катаральный фарингит. Это начальная стадия заболевания, пациент испытывает общее недомогание во время долгого разговора и вдыхания холодного воздуха, прогрессирует отечность гортани.
Гранулезный фарингит. Классифицируется как средняя стадия тяжести болезни. Задняя стенка гортани покрывается красными бугорками и чувствуется не очень сильная боль.
Атрофический фарингит. Это острая стадия воспалительного процесса. Пациент испытывает сильные болевые ощущения в горле при глотании пищи, а внутренняя оболочка гортани истончается. На слизистой оболочке формируются сухие корочки.
Чаще всего причинами, вызывающими такую патологию, являются патогенные микробы, их деятельность несет большую угрозу беременной женщине, так как они могут негативно повлиять на развитие плода и здоровье будущей мамы.
Для беременных фарингит является опасным заболеванием. Дело в том, что вирусные бактерии, которые его вызывают, выделяют опасные токсические вещества в процессе своей жизнедеятельности. Они оказывают негативное действие на ранней стадии вынашивания плода.
Токсические вещества вместе с вирусами проникают в плаценту и повреждают плод. Наиболее опасно их действие в первый триместр беременности. В этот период активно формируются все органы ребенка.
Кроме этого, плацента только на 12 неделе беременности может полноценно защищать малыша от действия токсинов.
Вирусная инфекция на первом триместре может привести к тому, что у беременной женщины случится самопроизвольный аборт.
В некоторых случаях диагностируется замершая беременность. После того как пройдет 12-недельный срок, фарингит может привести к таким последствиям:
- Прерывание беременности.
- Внутриутробное инфицирование.
- Может произойти отслойка плаценты.
В случае заболевания фарингитом беременная женщина должна незамедлительно обратиться к врачу.
Своевременное обращение к специалисту поможет избежать опасных последствий.
В самом начале терапии необходимо выполнять рекомендации общего характера. Достаточно хорошо понижает болевые ощущения прекращения приема острой и соленой пищи. А вот питье должно быть обильным, но только обязательно комнатной температуры. Рекомендуется употреблять очищенную воду, молоко и чай. При беременности фарингит обычно сопровождается:
Доктора в первую очередь рекомендуют лечить симптомы заболевания.
В процессе лечения могут появиться негативные последствия, которые в любом случае проявляются при терапии антибиотиками.
Беременным для лечения фарингита рекомендуются народные способы. Очень эффективно помогает справиться с недугом полоскание ротовой полости отварами из таких лечебных растений:
Кроме полоскания, необходимо проводить ингаляцию с добавлением эфирных масел:
Этими лекарственными настоями лечение не ограничивается и чтобы достичь положительной динамики, врачи назначают комплексную терапию.
При лечении фарингита разрешено несколько медикаментов.
Антисептические растворы, которые подходят для беременных: «Тантум Верде», «Мирамистин», «Хлоргексидин», «Хлорофиллипт». Препараты нестероидные, для местного применения, они противобактериальные и противовоспалительные. Обрабатывать необходимо через каждые 4 часа заднюю стенку гортани.
| Препараты | Фото | Цена |
|---|---|---|
| Тантум Верде |  | От 258 руб. |
| Мирамистин |  | От 198 руб. |
| Хлоргексидин |  | От 5 руб. |
| Хлорофиллипт |  | От 267 руб. |
Фурацилиновый или солевой раствор для полоскания. Применять необходимо в первые 3 дня 10 раз в сутки, а начиная с 4, полоскать гортань не более 4 раз.
Иммуномодуляторы в виде таблеток: «Лизобакт» и «Фарингосепт». Они эффективно ликвидируют причину, спровоцировавшую воспалительные процессы, повышают работу иммунной системы, защищают слизистую зева. Принимать необходимо по 2–3 таблетки в сутки на любом триместре беременности.
| Препараты | Фото | Цена |
|---|---|---|
| Лизобакт |  | От 284 руб. |
| Фарингосепт |  | От 145 руб. |
Антигистаминные препараты: «Фенистил» и «Зиртек». Они противоаллергические, их употребляют в жидком виде. Суточная доза медикаментов, 3 раза по 20–30 капель. Препараты разрешено принимать только на 14 неделе беременности.
| Препараты | Фото | Цена |
|---|---|---|
| Фенистил |  | От 324 руб. |
| Зиртек |  | От 195 руб. |
Жаропонижающие препараты, основу которых составляет парацетамол, чаще всего рекомендуется «Панадол». Это лекарственное средство абсолютно безопасно для плода и будущей мамы, его назначают даже детям.
Назальный спрей, основу которого составляет морская вода – «Аква Марис». Чтобы поддерживать наилучшее состояние полостей носа, следует капать по 2–3 капли 4 раза в сутки. Длительность лечения составляет от 1 недели до 2–3 месяцев. Это натуральный продукт не вызывающий привыкания.
При проведении комплексной терапии, необходимо принимать препараты с большим содержанием витаминов C и A.
| Препараты | Фото | Цена |
|---|---|---|
| Панадол |  | От 65 руб. |
| Аква Марис |  | От 136 руб. |
| Витамин C |  | От 149 руб. |
| Витамин А |  | Уточняйте |
Во время беременности, женщина при выборе лечения должна в первую очередь обращать внимание на безопасные методы. Большую ошибку совершают люди, которые, находясь в положении, начинают самостоятельное лечение. Это может навредить будущему ребенку.
Беременным женщинам категорически запрещается:
- Принимать медицинские препараты, содержащие ацетилсалициловую кислоту.
- Препараты, которые повышают тонус матки, даже если они растительные.
- Медикаменты, содержащие йод.
- Спиртосодержащие лекарства.
- Посещать сауну и принимать различные тепловые процедуры.
- Слишком часто применять медикаменты местного действия для горла.
- Чрезмерно употреблять мед и прополис, они могут вызвать аллергию, особенно если беременность длится более 20 недель.
- Принимать комплексы витаминов без рекомендации доктора.
- Применять для избавления от насморка сосудосуживающие капли, особенно в том случае если фарингит вирусный.
Если на протяжении нескольких дней терапии фарингита нет заметных результатов или началось ухудшение состояния, нужно срочно вызывать скорую помощь.
Когда беременная пациентка только почувствовала первые симптомы заболевания и обратилась за помощью к доктору, то выздоровление не займет много времени, в течение 5–7 дней она вылечится. При своевременном обращении к врачу он назначит схему лечения, и плод не пострадает.
Чтобы не заразиться фарингитом, беременным женщинам необходимо соблюдать такие профилактические меры.
- Избегать таких мест, где массово скапливаются люди.
- Придерживаться распорядка дня.
- Обязательно прогуливаться не менее 2 часов в день на свежем воздухе – это положительно сказывается на органах дыхания и повышает иммунитет.
- Проводить влажную уборку в квартире регулярно и не забывать проветривать помещение минимум 2 раза в течение дня.
- Соблюдать правильный режим питания.
- Не откладывать лечение хронических инфекционных заболеваний, таких как тонзиллит и кариес.
- Избавится от вредных привычек.
Большинство взрослых людей старается избегать посещения доктора при возникновении болевых ощущений в горле, они в основном стараются лечиться самостоятельно. Но женский организм в период беременности требует большого внимания при выборе медикаментов, так как неправильная дозировка какого-либо препарата может негативно воздействовать на плод.
Нужно при первых признаках заболевания, даже при кашле у беременной, обращаться к врачу. Необходимо помнить, что фарингит – вирусное заболевание, и оно может навредить малышу. Визит к специалисту поможет будущим мамам сохранить здоровье как малыша, так и свое.
источник
Назофарингит представляет собой заболевание инфекционно-аллергической природы, которое может поразить не только носовую полость, но и среднее ухо, а также придаточные пазухи. Как правило, этим недугом страдают дети. Возбудителем выступает риновирус.
Если верить статистике, то назофарингит является самым распространённым заболеванием беременных. Почти каждая будущая мама хоть раз за все 9 месяцев сталкивается с назофарингитом. И хотя простой насморк может казаться безобидным, на самом деле он свидетельствует о наличии более серьёзных заболеваний.
Чаще всего назофарингит беременных возникает из-за воздействия следующих факторов:
- биологических (вирусы, бактерии, грибки);
- аллергических (пыль, пыльца, пищевые аллергены, шерсть животных);
- механических (травмы).
Факторами, способствующими развитию назофарингита во время беременности, можно назвать:
- повреждение целостности слизистой оболочки носоглотки,
- увеличение носоглоточных миндалин (аденоиды),
- деформацию носовой перегородки,
- переохлаждение организма беременной,
- нехватку витаминов,
- иммунодефициты,
- плохую экологию,
- употребление сильно охлажденной еды и напитков,
- стрессы,
- курение.
Во всех этих случаях происходит ослабление местного и общего иммунитета, что создает благоприятные условия для роста и развития микроорганизмов, которые и становятся причиной назофарингита беременных.
Степень выраженности клинических признаков при назофарингите беременных зависит от его формы. Она может быть острой и хронической. Для острой формы заболевания характерны следующие симптомы:
- лихорадочное состояние,
- головная боль,
- чувство зуда в носу,
- чихание,
- выделение большого количества прозрачной жидкости,
- сухость в горле,
- чувство першения в горле,
- сухой кашель.
При отсутствии должного лечения назофарингита у будущей мамы могут появиться следующие симптомы:
- выделение мокроты в носоглотке,
- выделение слизи из носа,
- влажный кашель,
- одышка,
- гнусавость голоса,
- лимфоденопатия.
Если назофарингит вызван воздействием аллергена, то у беременной наблюдаются следующие изменения:
- гиперемия и воспаление носоглотки,
- отёчность носа,
- сильный насморк,
- чувство зуда в области глаз и носа,
- небольшой кашель.
Для хронической формы назофарингита характерны следующие клинические признаки:
- чувство першения в горле,
- болезненные ощущения при глотании,
- чувство присутствия кома в горле,
- обильное выделение прозрачной жидкости,
- неприятный запах изо рта.
Диагностика назофарингита начинается с врачебного осмотра беременной. Врач собирает данные для анамнеза, а также осматривает полость рта, глотки и носа. При необходимости специалист назначает следующие процедуры:
- сдачу крови для общего анализа,
- риноскопию (переднюю и заднюю),
- фарингоскопию,
- сдачу биоматериала на микробиологическое исследование,
- сдачу провокационных проб для определения аллергена.
С помощью передней риноскопии врач может исследовать состояние носовой полости, нижнего хода и перегородки. Для проведения задней риноскопии требуется анестезия, поэтому беременным она не рекомендуется.
Для того чтобы исследовать миндалины, заднюю стенку глотки и язычок, специалист проводит фарингоскопию. Для этого он использует искусственный свет, шпатель и носоглоточное зеркало.
Микробиологическое исследование необходимо для определения возбудителя и подбора наиболее эффективного антибиотика. То же самое касается провокационной пробы.
При отсутствии медикаментозного лечения назофарингит у будущей мамы может осложниться присоединением бактериальной микрофлоры. Это приводит к развитию таких заболеваний, как:
Чаще всего эти заболевания наблюдаются у беременных со слабым иммунитетом. Назофарингит особенно опасен, если будущая мама страдает астмой и другими хроническими заболеваниями дыхательной системы. Иногда острая форма переходит в хронический назофарингит, из-за чего у беременной могут возникнуть проблемы со слухом.
Осложнения можно избежать только в том случае, если беременная вовремя обратится за медицинской помощью и со всей серьёзностью будет относиться к рекомендациям врача.
При возникновении любого заболевания будущая мама должна обратиться к врачу. Даже такая, на первый взгляд несерьёзная, неприятность, как насморк, требует квалифицированного лечения. Беременная должна помнить о том, что патологические процессы, происходящие в её организме, влияют и на развитие плода.
Не следует бояться похода к врачу и назначения сложных фармакологических препаратов. Всё, что может посоветовать врач беременной – это:
- полупостельный режим,
- соблюдение оптимальной температуры и влажности в комнате,
- покой для голосовых связок,
- обильное тёплое питьё,
- исключение из рациона солёной и кислой пищи,
- правильное питание,
- полоскания отварами шалфея и ромашки.
При необходимости врач может назначить следующие физиотерапевтические процедуры:
- ультрафиолетовое облучение,
- ультравысокочастнотную терапию,
- кварц.
Категорически нельзя лечить назофарингит у беременных с помощью сосудосуживающих препаратов, горчичников, прогревания, горячей пищи и препаратов на основе ментола.
В обычных случаях назофарингтит лечится с помощью:
- противовирусных препаратов,
- антигистаминных средств,
- жаропонижающих средств,
- вяжущих средств,
- ингаляций,
- антибиотиков,
- орошений морской водой.
Будущая мама должна внимательно следить за своим здоровьем. Это поможет предотвратить ухудшение состояния, а также воздействие на плод. Профилактика назофарингита во время беременности заключается в следующем:
- в недопущении контакта с носителями инфекций,
- в регулярном проветривании помещений,
- в увлажнении воздуха,
- в соблюдении режима питания,
- в соблюдении правил личной гигиены,
- в поддержании здорового образа жизни,
- в укреплении иммунной системы.
источник
Фарингит – достаточно часто возникающее заболевание. Оно относится к острым инфекционным болезням и может доставлять значительный дискомфорт. Особенно опасен фарингит при беременности, так как болезнь может осложнить процесс вынашивания плода и нет возможности полноценно использовать все лекарственные средства для проведения терапии.
Болезнь может легко перетекать в хроническую форму и спровоцировать возникновение серьезных осложнений. Именно поэтому, вопрос, как лечить фарингит при беременности и какие могут быть последствия болезни, интересует многих женщин.

Во время беременности существенно повышается риск инфицирования, так как иммунная система достаточно ослаблена.
Хроническая форма протекает на протяжении длительного времени с периодическими обострениями.
Заболевание может быть провоцировано различными факторами, в частности такими как:
- не полностью пролеченные простудные заболевания;
- патологии ЛОР-органов;
- сильно холодное питье;
- холодный или загрязненный воздух;
- кариес;
- курение.
Возбудителями болезни могут быть риновирус, вирусы герпеса, гриппа, аденовирус и другие. Зачастую изначально идет вирусное инфицирование, а затем присоединяются различного рода грибки и бактерии, что провоцирует обострение.
Острый фарингит у беременных возникает в результате воздействия на слизистую глотки определенных неблагоприятных факторов. При хронической форме болезнь образуется при продолжительном раздражении слизистой глотки или при некорректном лечении строй формы.
Острая форма болезни характеризуется такими признаками как:
- першение и дискомфорт в горле;
- увеличение температуры;
- воспаление лимфоузлов на шее;
- отечность задней стенки глотки;
- хриплый голос.
В случае хронической формы вместе с этими признаками может появляться сухой сильный кашель. Кроме того, увеличение температуры не наблюдается.
Это заболевание не считается очень опасной патологией, однако фарингит на ранних сроках беременности, особенно в 1 триместре может привести к осложнениям и даже спровоцировать замирание плода. В первый триместр нужно очень осторожно проводить лечение, так как именно в этот период формируются все органы и системы ребенка. Однако, если своевременно начать терапию и четко соблюдать все правила и рекомендации доктора, то этого можно избежать.
Фарингит может оказывать негативное влияние на плод и на более поздних стадиях беременности, так как может быть отек плаценты, что приводит к гипоксии ребенка. В результате этого, в будущем малыш может сильно отставать в весе и развитии.
В последние месяцы беременности фарингит может спровоцировать наступление преждевременных родов, именно поэтому он очень опасен. Во время вынашивания ребенка нужно соблюдать все предписания и рекомендации доктора, так как только он может оценить возможные риски для женщины и еще не родившегося ребенка.
Своевременное обращение к доктору и правильное лечение поможет избежать негативных последствий.
Диагноз ставится на основе опроса пациентки и проведении фарингоскопии. Дополнительно могут быть назначены бактериальный посев и клинические исследования крови.
Опрос помогает определить, что могло спровоцировать заболевание и установить его форму. При проведении осмотра оценивается общее состояние слизистой глотки и наличие гнойничков, так как это позволяет определить характер течения болезни.
Для более точного определения возбудителя проводится бактериальный посев содержимого носовых ходов и глотки.
Лечение фарингита при беременности обязательно должно быть комплексным и с применением наиболее щадящих и безопасных препаратов. Все лекарства должен назначать только лечащий доктор, с указанием дозировки и курса терапии, так как некоторые препараты и травы могут быть опасными для плода.
Во время проведения лечения нужно:
- обеспечить горлу покой;
- пить побольше теплой жидкости;
- делать согревающую повязку на горло;
- обеспечить правильный микроклимат в доме;
- придерживаться диеты.
Медикаментозное лечение фарингита у беременных подразумевает под собой прием антисептиков и противовоспалительных препаратов. Это могут быть различные таблетки для рассасывания, аэрозоли, которые помогают устранить инфекции в глотке и снять воспаление.
Если наблюдается острый фарингит при беременности, то могут быть назначены такие лекарства как:
Однако, прежде чем приступить к лечению, нужно проконсультироваться с доктором, так как некоторые препараты противопоказаны в первом триместре. Если же при фарингите происходит присоединение бактериальной инфекции, то дополнительно назначаются антибиотики, хотя они крайне нежелательны при беременности.
Хронический фарингит при беременности полностью вылечить невозможно, однако, соблюдение специальной диеты, повышение иммунитета и ведение здорового образа жизни позволяют добиться продолжительной ремиссии.
Фарингит при беременности достаточно хорошо лечится и с помощью народных средств, однако, некоторые травы имеют противопоказания и могут повысить тонус матки, поэтому нужно предварительно проконсультироваться с доктором.
В качестве средств народной медицины очень хорошо подходят:
- ингаляции парами картофеля;
- теплые компрессы на горло;
- смазывание глотки Люголем или йодом;
- растирание эфирными маслами;
- чесночная настойка.
Очень хорошо помогает устранить воспаление и отечность слизистой глотки облепиха, но стоит помнить, что облепиховое масло при беременности может быть противопоказано, так как в некоторых случаях оно провоцирует аллергические реакции, если наблюдается непереносимость этого средства. Народные средства медицины достаточно хорошо подходят и для проведения лечения при грудном вскармливании. Однако, при кормлении не стоит применять средства, которые могут изменять вкус молока, так как ребенок может от него отказаться. Если наблюдается фарингит при гв, то желательно не использовать препараты для проведения лечения.
Чтобы минимизировать неприятные последствия фарингита, нужно как можно раньше приступить к проведению лечения заболевания, сразу после того, как возникли первые признаки.
источник
Менингит — заболевание, при котором развивается воспаление мозговых оболочек: защитных оболочек, покрывающих головной и спинной мозг. Чаще всего менингит вызывают бактерии, вирусы, простейшие и грибки. Однако возможна неинфекционная форма менингита, когда мозговые оболочки воспаляются из-за некоторых заболеваний, лекарств, травм.
Причины заболевания — различные виды возбудителей. В зависимости от их типа, различают виды менингита, которые они могут вызывать бактерии, вирусы, грибки или простейшие.
Его могут вызывать различные виды бактерий, в том числе менингококки, стафилококки, стрептококки, кишечная палочка и другие
Возможные возбудители этой формы — вирусы паротита, герпеса, гриппа и тому подобные.
Его могут вызвать кандиды, криптококк.
Ее причинами могут быть амебы, токсоплазмы и другие простейшие.
Возникает, если в организме одновременно обнаружено несколько возбудителей, каждый из которых может стать причиной менингита.
По скорости развития заболевания различают несколько форм:
- Очень быстрое, внезапное развитие симптомов — это молниеносная форма менингита.
- Острая форма менингита развивается в течение 1–2 дней.
- При подостром менингите симптомы развиваются в течение нескольких дней или недель.
- Хронический менингит длится более 4 недель, а если после исчезновения симптомов заболевание вновь возвращается, то это рецидивирующий менингит.
По типу воспалительного процесса выделяют два типа менингита:
- серозный, который чаще всего развивается при вирусной инфекции (энтеровирусы, аденовирусы, вирус паротита, гриппа, клещевого энцефалита)
- гнойный менингит — более тяжелая форма, вызываемая бактериальной инфекцией. Наиболее частыми возбудителями гнойного бактериального менингита являются менингококки, пневмококки и гемофильная палочка типа b (Hib).
По происхождению формы менингита делят на:
- первичный — развивается как самостоятельное заболевание.
- вторичный — менингит является следствием или осложнением уже имеющейся в организме инфекции, например, отита, гриппа, туберкулеза, часто протекает в форме серозного.
По распространенности воспаления различают:
- Спинальный, или менингит спинного мозга — воспалительный процесс развивается в оболочках спинного мозга.
- Конвекситальный. Если воспаление в основном локализовано в области верхней части головного мозга, то это конвекситальный менингит, а при воспалении нижней части мозга развивается менингит базальный.
- Процесс, охватывающий и головной, и спинной мозг, носит название цереброспинального — так часто протекает менингококковый менингит.
В зависимости от причины, вызвавшей менингит, симптомы этого заболевания могут быть разными. Но менингиты имеют также общие симптомы, называемые менингеальными.
Они делятся на общемозговые — возникающие из-за повышения внутричерепного давления и истинные менингеальные симптомы, которые возникают вследствие воспаления оболочек головного мозга.
Среди ранних общемозговых симптомов чаще всего появляется головная боль. Она может быть распространенной, а может отмечаться на отдельных участках головы, степень выраженности боли также различается.
У многих боль усиливается при шуме, смене положения, включении освещения. Маленькие дети могут реагировать на нее так называемым «мозговым криком» — это повторяющиеся монотонные пронзительные вскрики.
Головная боль может сопровождаться сильной внезапной рвотой, которая не приносит облегчения. Могут быть судороги, тики (неконтролируемые движения мелких мышц), изменения сознания.
Из менингеальных симптомов могут проявляться:
- типичная поза с запрокинутой головой, согнутыми руками и подтянутыми к животу ногами («поза легавой собаки»);
- ригидность (жесткость) затылочных мышц: не удается попытка со стороны прижать подбородок больного к груди;
- другие симптомы, говорящие о раздражении мозговых оболочек.
Другие симптомы могут иметь различия в зависимости от типа возбудителя, приведшего к заболеванию и от вида менингита. Они рассмотрены отдельно в описании соответствующих форм.
Вирусные менингиты могут быть вызваны энтеровирусами, в том числе вирусами Коксаки А, ECHO, эпидемического паротита, парагриппа, вирусами семейства герпеса (вызывающие простой герпес, опоясывающий лишай, болезнь Эпштейна-Барр, детскую розеолу), вирусом клещевого энцефалита и другими.
По типу воспаления это, чаще всего, серозный менингит.
Инкубационный период — время от момента попадания возбудителя в организм до развития симптомов заболевания, — у взрослых составляет в среднем от 6 до 14 дней. У детей он может быть короче или длиннее, а признаки заболевания могут быть менее выражены.
Как правило, первыми появляются жалобы, которые могут свидетельствовать об инфекционном заболевании: слабость, недомогание, повышение температуры, головная боль.
Затем, в течение 1–3 дней присоединяются менингеальные симптомы, которые могут включать ригидность затылочных мышц, симптомы Брудзинского, симптом Кернига, повышенную чувствительность к свету, звукам, прикосновениям. У грудных детей может выбухать и пульсировать родничок, отмечаться симптом Лесажа, при котором взятый подмышки ребенок на весу подтягивает ножки к животу.
При некоторых видах вирусного серозного менингита клиническая картина может быть невыраженной, стертой, жалобы могут быть умеренными, а менингеальные симптомы выглядеть стертыми, неочевидными.
Так, менингиты, возникающие на фоне аденовирусной инфекции, зачастую протекают без менингеальных симптомов, но с выраженным воспалением носоглотки и верхних дыхательных путей, конъюнктивитом.
Менингит, вызванный вирусом эпидемического паротита, может протекать с интенсивными болями в животе, признаками панкреатита, воспалением яичек или яичников.
Затяжное течение может быть при менингите, вызванном вирусами герпеса. Часто он начинается с признаков герпеса — типичных пузырьков на слизистых, опоясывающего лишая и т. д. Нередко такой менингит протекает без менингеальных симптомов.
Для менингита при клещевом энцефалите, как правило, характерно быстрое начало, с подъемом температуры, выраженной интоксикацией, мышечными болями и менингеальными симптомами. Он может протекать волнообразно — после острого периода температура снижается, а через несколько дней снова поднимается. Выздоровление часто затягивается, довольно долго сохраняется слабость, астения, неврологическая симптоматика.
Поставить правильный диагноз может только врач, поэтому если есть подозрения, что у больного может быть менингит, то стоит обратиться за медицинской помощью.
Врач проведет опрос пациента или его близких, осмотр и оценку состояния и если возникнет необходимость, то для того, чтобы убедиться, что симптомы вызваны воспалением менингеальных оболочек, назначит забор спинномозговой жидкости и оценку ее показателей.
В большинстве случаев лечение вирусного менингита симптоматическое. Рекомендует постельный режим, приглушенный свет.
В начале заболевания проводят дезинтоксикационную терапию по показаниям, назначают препараты, облегчающие симптомы: головную боль, рвоту, повышение температуры, боли в животе, спазмы, судороги. При менингите, вызванном вирусом из семейства герпесвирусов врач может назначить внутривенное капельное введение противовирусного препарата ацикловира.
При правильном лечении протекают вирусные менингиты, как правило, довольно легко, прогноз в большинстве случаев благоприятный.
Вакцинация в соответствии с календарем прививок может служить оптимальным способом защиты от риска развития некоторых форм вирусного менингита. Это вакцинация от вирусов полиомиелита, эпидемического паротита и кори.
В отношении других вирусов эффективными могут быть мероприятия, направленные на снижение риска передачи вируса от носителей и больных к здоровым.
- выявление заболевших и своевременное разобщение контактов (карантин);
- соблюдение норм личной гигиены и санитарной культуры;
- укрепление и поддержание иммунитета;
- комплекс мер со стороны органов здравоохранения.
Бактериальные менингиты могут быть вызваны менингококками, пневмококками, гемофильной палочкой, туберкулезной палочкой, а также стафилококками, сальмонеллами, листериями и другими бактериями.
Воспалительный процесс в оболочках спинного и головного мозга, вызванный бактериями, в большинстве случаев является гнойным.
В 2015 году в РФ из 2452 случаев гнойного бактериального менингита, в этиологической структуре преобладал менингококк (44%). Далее по частоте выделения следовал пневмококк (26%), далее — гемофильная палочка (10%). На долю прочих микроорганизмов пришлось 19%».
Согласно исследованиям наибольший риск заболеть гнойным бактериальным менингитом любой этиологии характерен для детей до 5 лет, при этом более выражен в этой группе риск заболеть генерализованными формами менингококковой инфекции, далее в этой возрастной группе следует гемофильный менингит, далее пневмококковый менингит.
Для этой формы типично острое начало заболевания. Интоксикация, повышение температуры могут быть выраженными, также как и другая симптоматика. Интенсивность жалоб нарастает очень быстро, отмечается сильная головная боль, лихорадка, не приносящая облегчения многократная рвота, резкое повышение чувствительности к свету, звукам, прикосновениям, движению.
Вскоре присоединяются менингеальные симптомы: «поза легавой собаки», симптомы Кернига, Брудзинского. При тяжелом течении у больного могут появиться судороги, нарушения сознания вплоть до комы.
У детей грудного возраста начало гнойного менингита сопровождается плачем на фоне беспокойного поведения, отказа от груди, вскрикиваниями, резкой реакцией на прикосновения (отдергивание конечностей, вздрагивание, усиление плача), судорогами. При проведении обследования могут выявляться менингеальные симптомы — Лесажа, ригидность затылочных мышц, типичная менингеальная поза.
При распространении инфекции и воспаления, попадании менингококков в кровь состояние больного усугубляется. Может развиться менингококцемия (сепсис, заражение крови) и инфекционно-токсический шок.
К описанным выше симптомам присоединятся геморрагическая сыпь, ухудшается работа сердца и сосудов. При инфекционно-токсическом шоке ухудшение состояния может прогрессировать очень быстро, повышенная температура и сыпь появляются почти одновременно, развиваются судороги, нарушается сознание.
При подозрении на менингококковый менингит рекомендуется обратиться за срочной медицинской помощью, поскольку эта форма менингита может быстро прогрессировать (вплоть до летального исхода) и вызывать тяжелые осложнения.
Для постановки диагноза врач опирается на данные осмотра и других обследований, по результатам которых он может назначать исследования спинномозговой жидкости, анализ крови, молекулярные методы диагностики (например, ПЦР) для уточнения типа возбудителя.
По данным обследования устанавливается диагноз, назначается лечение: антибиотики, детоксикационная и симптоматическая терапия, при необходимости может проводиться коррекция обезвоживания и других обменных нарушений.
Длительность заболевания при правильно проводимом лечении в среднем может составлять от 2 до 6 недель. Без лечения высока вероятность летального исхода или развития тяжелых осложнений, приводящих к инвалидности: по данным источника у 10–20% перенесших бактериальный менингит развиваются повреждения мозга, утрата слуха, когнитивные нарушения, трудности в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин.
В настоящее время в России зарегистрированы следующие вакцины для профилактики тяжелых форм менингококковой инфекции.
Менингококковые полисахаридные вакцины:
- моновалентная (серогруппа A) — одновалентная против серогруппы А полисахаридная сухая;
- четырехвалентная (серогруппы A, C, W, Y).
- моновалентная (серогруппа C);
- четырехвалентные (серогруппы A, C, Y, W).
Этот вид менингита вызывают пневмококки различных типов. Чаще всего развивается он у детей раннего возраста.
Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции. Для этой возрастной группы пневмококки — это наиболее частая причина тяжелых форм пневмонии, отита, а также вторая по частоте причина бактериального менингита. Инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита.
Пневмококковый менингит протекает в форме гнойного менингита, может быть первичным или вторичным, когда он возникает на фоне имеющегося заболевания — отита, пневмонии, синусита.
Развитие инфекции и, соответственно, жалобы и клинические признаки, могут развиваться в двух формах.
Первичные пневмококковые менингиты развиваются, как правило, остро и наиболее типичны для детей старше 5 лет и взрослых. Температура тела резко повышается, быстро появляются симптомы интоксикации — слабость, вялость, сонливость, тошнота, головные боли. Спустя 2–3 дня от появления первых признаков, присоединяются менингеальные симптомы, многократная рвота без облегчения состояния.
Грудные дети монотонно плачут, периодически вскрикивают и стонут, выбухает родничок. У детей и у взрослых могут появиться высыпания на слизистых, в виде мелких петехий, напоминающих геморрагическую сыпь.
Часто процесс воспаления затрагивает вещество головного мозга (менингоэнцефалит), и на его фоне отмечаются тяжелые проявление со стороны нервной системы: судороги, парезы, хаотичные движения конечностей, нарушения сознания, что может закончиться комой.
Затяжное течение чаще всего имеют вторичные пневмококковые менингиты. Симптомы развиваются постепенно, в течение 2–7 дней, сначала они напоминают ОРВИ, температура тела может быть повышена, но иногда может оставаться нормальной. Далее в течение нескольких дней жалобы становятся сходными с симптомами острого пневмококкового менингита.
Для установления диагноза и назначения адекватной терапии врач может назначить забор крови и спинномозговой жидкости с последующим лабораторным исследованием.
Лечение заключается в назначении антибиотиков, к которым чувствителен возбудитель, проведении мероприятий по поддержанию работы органов и систем, симптоматическая терапия.
При своевременном назначении лечения в течение первой недели состояние начинает улучшаться, постепенно стихает воспаление и вызванные им симптомы.
Однако прогноз при пневмококковом менингите серьезный, поскольку при этой форме менингита осложнения в виде задержки умственного развития, нарушения двигательной активности, эпилепсии и глухоты встречаются достоверно чаще, чем в исходе бактериальных менингитов иной этиологии.
Особенно тяжелым может быть прогноз в случае перехода менингита в септическую форму, которая может привести к эндо- и перикардитам, артритам и другим серьезным осложнениям.
Согласно данным сайта yaprivit.ru, массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов… Носительство пневмококков у детей сокращается, соответственно меньше болеют и невакцинированные дети и взрослые.
В РФ вакцинация осуществляется следующими вакцинами:
- 10-валентная пневмококковая конъюгированная вакцина — ПКВ10;
- 13-валентная пневмококковая конъюгированная вакцина — ПКВ13.
Обе эти вакцины могут использоваться у детей с 2 месяцев и взрослых.
Может использоваться у детей с возраста 2 лет и взрослых.
Эта форма менингита вызывается гемофильной палочкой типа b и чаще всего отмечается у детей до 5 лет, но может быть и у детей старшего возраста — до 8 лет, также отмечен рост заболеваемости у взрослых.
Жалобы и симптомы зависят от возраста больного, состояния его организма и длительности заболевания. У детей Нib-менингит чаще начинается внезапно, с повышением температуры, неоднократной рвотой, головной болью. У маленьких детей отмечается «мозговой крик», выбухание родничка, выраженно беспокойство.
К этим общемозговым симптомам присоединяются менингеальные: симптомы Брудзинского и Кернига, Лесажа у детей до года, ригидность затылочных мышц. Также быстро могут появиться судороги, нарушения сознания вплоть до комы.
Если Нib-менингит развивается как вторичное заболевание, то развитие симптомов идет медленно, начинается с жалоб по основному заболеванию, а затем уже присоединяются симптомы менингита и общемозговая симптоматика.
Лечение начинается сразу после установления диагноза, еще до получения результатов исследования крови и ликвора. Назначаются комбинации антибиотиков в больших дозах, ведется борьба с симптомами, профилактика осложнений, а после уточнения данных обследования подбираются антибиотики с учетом выявленного возбудителя.
Гемофильная форма менингита плохо поддается лечению из-за особенности возбудителя: палочки Hib вырабатывают фермент, который защищает их от антибиотиков. По этой причине у трети больных, получавших правильное лечение, развиваются различные неврологические осложнения: судорожный синдром, отставание в развитии, утрата слуха и зрения.
Летальность при тяжело протекающем гнойном гемофильном менингите может достигать 16–20%.
Высокоэффективной мерой профилактики Hib-менингита (и других форм Hib-инфекции) является вакцинация. В настоящее время вакцинация всех детей первого года жизни против данной инфекции включена в календари прививок более 180 стран мира.
В настоящее время в России, в отличие от большинства других стран, вакцина против Hib-инфекции рекомендована только для детей из определенных групп риска. Вакцины против Hib-инфекции доступны как в форме моновакцин, так и в составе комбинированных (5-,6-компонентных) вакцин.
источник
Как правило, воспаление слизистой оболочки глотки не грозит какими-либо серьёзными последствиями. Но если фарингитом заболевает беременная женщина, ей нужно внимательно отнестись к своему здоровью. Ведь болезнь может отразиться на здоровье ребёнка и привести к серьёзным осложнениям.
В свою очередь, острый фарингит делится на:
- вирусный;
- бактериальный;
- грибковый;
- травматический;
- аллергический;
- химический.
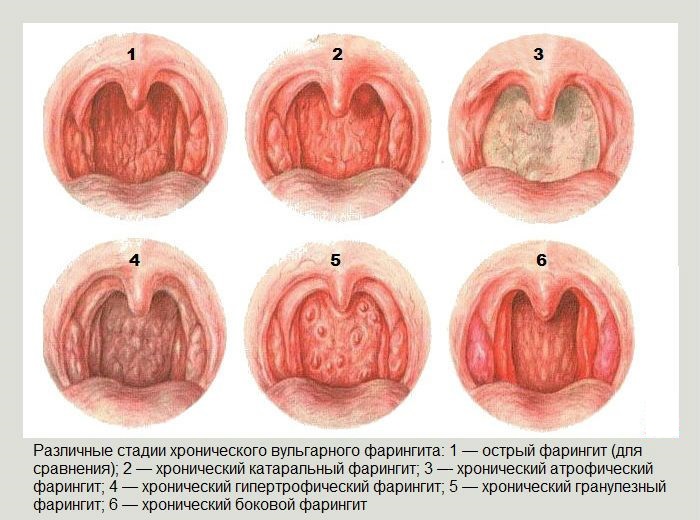
Хронический подразделяется на:
- Катаральный. Характеризуется гиперемией и отёком слизистой оболочки.
- Гипертрофический и гранулёзный. На фоне общего воспаления слизистой определяются очаги разрастания лимфоидной ткани, или гранулёмы.
- Атрофический. Для этой формы характерна атрофия слизистой оболочки и сосудов глотки.
Во время беременности происходит естественное снижение иммунитета женщины. Именно в этот период она подвергается повышенному риску развития инфекционных заболеваний. Как правило, у беременных чаще всего развивается острый фарингит.
Острый процесс в слизистой глотки может быть первым симптомом коревой краснухи, скарлатины или кори. Возбудители этих заболеваний обладают тератогенным действием, т. е. вызывают развитие пороков у ребёнка.
Причинами развития фарингита у беременных женщин зачастую становятся вирусы и бактерии. Самым распространённым возбудителем острой формы заболевания являются риновирусы. Реже первичным фактором развития воспаления становятся коронавирусы, аденовирус и вирус гриппа.
Однако чисто вирусная природа заболевания очень редко встречается. Как правило, при беременности присоединяется и бактериальная инфекция. Бактерии могут попасть в организм не только из окружающего воздуха или пищи. Источником могут быть очаги воспалений в соседних органах при синусите, рините или кариесе зубов.
Кроме того, в редких случаях причиной развития заболевания могут стать:
- Грибковые обсеменения.
- Холодный воздух. Переохлаждение слизистой глотки способствует развитию инфекции.
- Ожёг спиртовыми растворами или вдыхание химических веществ. Фарингит химического происхождения нередко встречается при работе на вредном производстве.
- Курение.
- Травмы слизистой при употреблении жёсткой пищи или попадании инородных тел. Например, при застревании рыбьей кости в глотке.
- Аллергия.
Хроническое воспаление слизистой глотки нередко развивается у людей с затруднённым носовым дыханием при длительном применении сосудосуживающих препаратов. В этом случае развивается постназальный синдром. Периодическое сужение сосудов слизистой оболочки глотки в сочетании с бактериями и вирусами создаёт благоприятные условия для развития хронического воспалительного процесса.
Острая и хроническая формы заболевания имеют схожие клинические симптомы:
- боль при глотании;
- ощущение инородного тела;
- сухость и першение в горле.
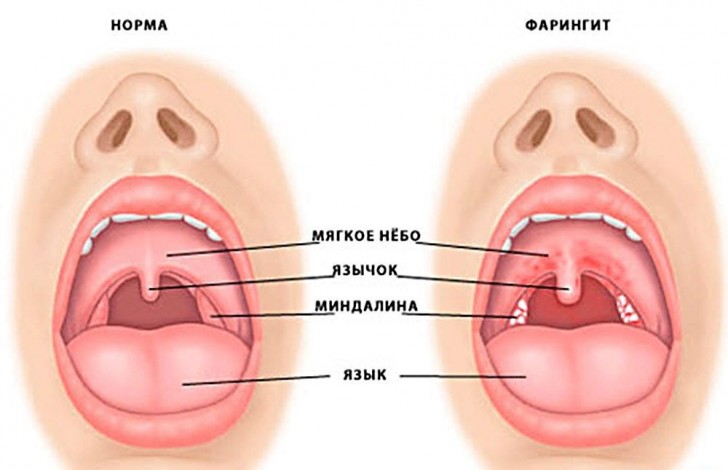
Кроме того, острое воспаление сопровождается:
- общим недомоганием;
- повышением температуры;
- ломотой в теле;
- болью в горле, которая может отдавать в уши. Верхние шейные лимфоузлы увеличиваются и становятся болезненными при ощупывании;
- покраснением нёбных дужек и задней стенки глотки. Нёбные миндалины при изолированном фарингите не вовлекаются в воспалительный процесс.
Для вирусного фарингита характерны сезонность и проявление общих симптомов недомогания: повышение температуры, слабость, ломота в конечностях, отсутствие аппетита. Бактериальный фарингит отличается большей выраженностью локальных нарушений слизистой глотки без явных общих симптомов простуды. На слизистой оболочке могут появляться отдельные гнойные очаги.
Хроническое воспаление редко сопровождается симптомами интоксикации, только в период обострения. При длительных процессах в глотке присоединяется сухой кашель. Он носит больше поверхностный характер, в отличие от кашля при трахеобронхите.
| Вид | Симптомы |
| Катаральный | Слизистая оболочка глотки истончается и бледнеет. При фарингоскопии виден блестящий, сухой эпителий слизистой глотки. На его поверхности определяются точечные сосуды. |
| Гипертрофический | Происходит разрастание лимфоидной ткани в виде гранулём – отдельных очагов, видимых при осмотре. В период обострения заболевания гранулёмы краснеют и отекают. |
| Атрофический | При фарингоскопии проявляется общий отёк и гиперемия слизистой глотки. |
Опасными в период вынашивания ребёнка являются вирусы и бактерии, которые вызвали заболевание. В результате их жизнедеятельности выделяются токсины, которые способны оказывать повреждающие действие на плод на ранних сроках беременности.
Вирусы и их токсины проникают через плацентарный барьер и оказывают повреждающее действие на плод. Их влияние особенно опасно в первом триместре беременности, когда идёт активная закладка органов ребёнка. К тому же плацента формируется ближе к 12 неделям беременности. До этого времени организм малыша гораздо менее защищён от вредоносного влияния инфекций.
Результатом вирусной инфекции в первом триместре может стать самопроизвольный аборт или замершая беременность.
После 12 недель инфицирование может привести к:
- прерыванию беременности;
- внутриутробному инфицированию плода;
- фето-плацентарной недостаточности, следствием которой являются хроническое кислородное голодание и задержка развития ребёнка;
- отслойке плаценты.
Своевременное обращение к специалисту поможет избежать негативных последствий беременности.
Диагноз ставится на основе опроса больного и фарингоскопии. В качестве дополнительных методов применяют бактериальный посев и исследование крови.
- Опрос помогает определить форму заболевания. Врач выясняет, что могло послужить причиной развития фарингита.
- При осмотре оценивается состояние слизистой оболочки глотки: цвет, наличие отёка и слизи, сосудистый рисунок, наличие или отсутствие гранулём. Наличие гнойничков указывает на бактериальное происхождение заболевания. Если на гиперемированной слизистой имеются точечные кровоподтёки, это свидетельствует о том, что возбудителем фарингита в конкретном случае является гемолитический стрептококк группы А.
- Бактериальный посев содержимого глотки и носовых ходов проводят для более точного определения возбудителя. К сожалению, результаты анализа будут готовы лишь через 7 дней, поэтому этот метод диагностики не является определяющим для выбора тактики лечения заболевания.
- Мазок крови на определение атипических моноцитов исследуют для дифференциальной диагностики с инфекционным мононуклеозом.
Прежде чем начать лечение фарингита, нужно обеспечить щадящий режим для слизистой оболочки глотки. Для этого необходимо:
- исключить из рациона твёрдые, горячие, а также острые и пряные блюда;
- есть больше овощей, фруктов, каш и молочной продукции;
- увеличить количество потребляемой жидкости. Напитки должны быть тёплыми;
- употреблять пищу в виде пюре.
Важно! Применение физиотерапевтических процедур при беременности противопоказано.
Кроме диеты и обильного питья, в лечении фарингита у беременных используют:
- Местное лечение – спрей Биопарокс и Тонзипрет (препарат из растительных компонентов).
- Ингаляции. Листья эвкалипта выдерживают на водяной бане в течение получаса в кастрюле с закрытой крышкой. Затем вдыхают пары ртом в течение 10 минут. Такую процедуру нужно проводить каждые 3 часа.
- Антибактериальную терапию. Назначают только в случае присоединения осложнений (трахеит с гнойной мокротой, пневмония, заглоточный абсцесс).
- Полоскание горла:
- растворами антисептиков (мирамистин, фурациллин);
- отварами и настоями из шалфея, ромашки, эвкалипта и календулы.
Отвары для полоскания готовят из расчёта 1 ст. л. сухой травы на стакан воды. Жидкость необходимо потомить на водяной бане в течение получаса, затем охладить и процедить. Полоскать горло нужно 3-4 раза в день.
Настои готовятся проще: сухую траву заливают стаканом кипятка и настаивают полчаса. Полоскать горло нужно после охлаждения раствора 3-4 раза в день.
Важно помнить, что традиционный метод прогревания ног в горячей ванне беременным противопоказан. Такая стимуляция рефлексогенных зон стоп может привести к сокращениям матки и прерыванию беременности.
При своевременном обращении к врачу и отсутствии осложнений симптомы фарингита проходят в течение недели. Здоровье будущего ребёнка также зависит от оказания квалифицированной помощи.
Чтобы избежать воспаления слизистой глотки, беременным необходимо:
- Избегать мест большого скопления людей, особенно в период эпидемий вирусных инфекций.
- Соблюдать режим дня и чаще бывать на свежем воздухе.
- Проветривать жильё и увлажнять воздух в помещении в холодное время года.
- Полноценно питаться.
- Вовремя лечить очаги хронических инфекций (кариес, тонзиллит).
- Не употреблять спиртные напитки и не курить.
Обычно люди не так часто обращаются к врачу, если у них появляется першение в горле и боль при глотании без повышения температуры. Но у беременной женщины фарингит вирусного происхождения может вызвать серьёзные последствия для ребёнка. Поэтому при первых симптомах болезни нужно как можно быстрее обратиться к специалисту.
источник









