В детском возрасте, когда системы и органы малыша еще полностью не сформировались, велик риск развития ларингоспазма. Так называют заболевание, в процессе которого начинается непроизвольные сократительные движения мускулатуры гортани. Из-за них наступает частичное или полное перекрытие голосовой щели.
Проявления ларингоспазма у детей требует оказания неотложной помощи, так как приступ вызывает удушье, из-за которого малыш перестает дышать, что влечет за собой смерть.
Как вести себя взрослым при приступе ларингоспазма у детей, что делать до приезда медиков, а также как узнать патологию – вопросы, ответы на которые вы найдете в нашей статье.
Следует отметить, что патология может проявить себя как у ребенка, так и у взрослого человека. Однако у малыша отек гортани, вызванный мышечными сокращениями, происходит значительно быстрее. Ведь вокруг нее расположены мягкие, еще достаточно нежные ткани, в которых происходит усиленное кровообращение.
Назвать причиной ларингоспазма какой-то один фактор сложно. Ведь достаточно часто приступ случается неожиданно, без всяких видимых предпосылок к нему. Перечислим несколько провоцирующих факторов, которые могут стать причиной спазма:
- Сбой в работе гормональной системы;
- Инфекция вирусной природы;
- Патологические изменения в работе метаболизма;
- Спазмофилия;
- Заболевания, вызванные патологиями глоточной и трахейной области;
- Бронхопневмония.
Способствует спазму гортани и аллергическая реакция. Высокий риск отека гортани у детей вызывает аллергия, которая возникает из-за пыли или токсических веществ, находящихся в воздухе. В этом случае нарушается дыхание, вредный токсин или вещество проникает в горло, вызывая спазм.
Проявлению патологической реакции также способствуют такие факторы:
- Прием медикаментозных препаратов;
- Сильный стресс;
- Неожиданный приступ кашля;
- Истерика, сопровождающаяся громким плачем;
- Испуг.
В группу риска входят следующие категории малышей:
- Получающие искусственное вскармливание;
- Больные рахитом;
- Страдающие эпилепсией;
- Гиперактивные;
- При ярко выраженном авитаминозе (кальция и витамина D).
Учитывая быстрое развитие и внезапность спазматических проявлений, следует изучить признаки патологии, чтобы неотложная помощь при ларингоспазме была оказана вовремя и правильно.
Как распознать приступ ларингоспазма, чтобы не потерять драгоценное время на выполнение необходимых действий? Ведь промедление в этой ситуации крайне опасно: быстро развивающееся удушье приведет к летальному исходу.
Симптомы и лечение патологии – понятия взаимосвязанные. Поэтому их важно распознать в первые минуты проявления.
При развитии спазма у детей проявляются такие изменения:
- Голос становится хриплым;
- Не получается делать полноценный вдох, поэтому наблюдается прерывистая речь;
- Голова инстинктивно опрокидывается назад;
- Наблюдается напряжение мышц шеи;
- Рот широко открыт;
- Кожа бледнеет;
- Покровы возле губ и носа синеют;
- Вдох захлебывающийся, а дыхание прерывистое;
- Самостоятельно восстановить дыхание не получается.
Опаснее всего ларингоспазм, при котором отек перекрыл голосовую щель полностью, так как он чаще всего приводит к удушью и смерти. Спазм проявляется такими симптомами:
- Судорожные движения рук и ног;
- Появление пены изо рта;
- Обморок;
- Мочеиспускание и дефекация непроизвольного характера.
Чаще всего приступ продолжается минуту, после чего, в результате скопившейся в организме углекислоты, центры дыхания получают раздражение. Это способствует восстановлению дыхания.
Приступ можно считать завершенным после глубокого долгого вдоха. После него ребенок начинает ровно и спокойно дышать. Обычно после прекращения спазма малыш ощущает сонливость и ложится спать.
Помните, что случившись однажды, приступ может повториться, причем его длительность, возможно, увеличится. Поэтому так важно знать правила, по которым оказывается первая помощь.
Неотложная помощь при ларингоспазме заключается в простых, но очень важных действиях. Нужно учитывать, что дети очень эмоциональны, поэтому при проявлениях спазма они пугаются, впадая в панику. Малыша нужно успокоить, объясняя, что скоро все пройдет. Далее действуют в такой последовательности:
- Попросите очевидцев происшествия вызвать скорую помощь, а сами вынесите малыша в спокойное прохладное место;
- Обеспечьте ребенку свободное дыхание, расслабив, расстегнув или сняв с него давящие элементы одежды;
- Откройте все окна, чтобы в комнате была свободная циркуляция воздуха;
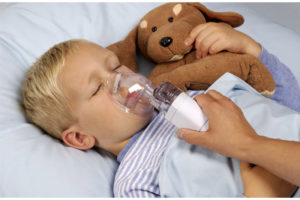
- Если есть небулайзер, нужно сделать ингаляции;
- Давайте малышу как можно больше пить.
Помощь при ларингоспазме у детей предусматривает использование отвлекающих методик.
К ним относятся такие приемы:
- На лицо ребенка кладут мокрое полотенце;
- Вызывают рвотный рефлекс;
- Щипают или щекочут;
- Отводят в ванну и включают воду комнатной температуры.
Известный педиатр Комаровский считает, что ларингоспазм у детей быстро купируется наличием свежего и влажного воздуха. Более того, все заболевания горла, которые вызывают кашель, также нуждаются в обилии свободно циркулирующего воздуха, который необходимо постоянно увлажнять. Кашель является следствием сухости окружающего воздушного пространства, которое еще больше способствует сужению голосовой щели.
До приезда медицинских работников запрещено самостоятельно пользоваться медикаментозными средствами, так как многие из них способствуют возникновению ларингоспазма.
Родителям, уже знакомым с тем, что такое ларингоспазм по приступу у своего ребенка, нужно обязательно приобрести небулайзер, чтобы в случае внезапного повторного спазма сделать малышу ингаляции. Все время держите ингалятор под рукой. Ведь с его помощью спазм купируется очень быстро, увлажняя горло.
Для ингаляционных процедур используют следующие растворы:
- Минеральная вода со щелочным составом;
- Содовый раствор;
- Суспензия «Пульмикорт».
При отсутствии ингалятора малыша садят в ванную, наполненную теплой водой с добавлением 1-2 ложек соды. Такой прием также позволит увлажнить слизистые.
Не стоит пытаться во время спазма заставлять малыша лечь. Стоя или сидя, ему намного легче дышать.
В большинстве случаев медики, прибывшие на вызов, госпитализируют малыша, чтобы выяснить причину возникновения ларингоспазма.
Лечение детей на догоспитальном этапе основывается на предотвращении возможных осложнений. С этой целью врач может использовать такие назначения:
- Ингаляции с применением Адреналина;
- Использование раствора Хлоралгидрата для клизмы;
- Прием бромистого кальция внутрь.
Если спазматическое сокращение гортанных мышц вызвала аллергическая реакция, назначаются препараты против аллергии.
В особо тяжелых случаях, когда вышеперечисленные методики оказались неэффективными, срочно проводят интубацию трахеи.
Дальнейшие методы, на которых будет базироваться лечение, зависят от факторов, вызвавших ларингоспазм. Диагностические мероприятия проводят в стационарных условиях такими специалистами: педиатром, ЛОР-врачом, аллергологом или инфекционистом.
Лекарство от ларингита прописывается педиатром индивидуально, в зависимости от тяжести протекающего заболевания. Тем не менее, чаще всего при заболеваниях, связанных с воспалительными процессами в глоточной области (ларингит, фарингит), назначают бактерицидные лекарства и антибиотики.
В процессе лечения и при профилактике спазмов большое значение имеют факторы, связанные с образом жизни ребенка.
Следует обратить внимание на вопросы питания, обогащая привычный рацион малыша. Нужно использовать больше продуктов с содержанием кальция и витамина D. Витамины для горла также важны, как и для общего укрепления всего организма.
Регулярно совершайте длительные прогулки на свежем воздухе, уделяя внимание закаливанию малыша.
Помните, что психологическое давление дети воспринимают очень болезненно, поэтому важно по возможности устранять факторы, которые способствуют стрессовым состояниям малыша. Для этого нужно соблюдать следующие правила:
- Равномерно распределяйте время отдыха и нагрузки;
- Уделяйте внимание расслабляющим процедурам;
- Регулярно включайте в режим дня прослушивание спокойной музыки, которая поможет снять лишнее эмоциональное напряжение.
Отсутствие психоэмоционального напряжения и здоровый образ жизни в разы уменьшает риск развития ларингоспазма.
Состояния ларингоспазма у взрослых не имеют специфических отличий от проявления его у детей. Тем не менее, во взрослом возрасте чаще фиксируются осложнения и длительное течение приступа. Поэтому использование описанных выше методик важно применять как можно быстрее, устраняя панические атаки у пострадавшего. До приезда специалистов нужно наблюдать, как себя чувствует больной, проверять функционирование жизненно важных систем: отслеживать показатели пульса, давления и дыхания. В случае необходимости провести реанимационные действия. О них вы можете прочитать здесь.
Народная медицина уже прочно завоевала доверие не только пациентов, но и профессиональных медиков, которые рекомендуют использовать ее методики в качестве вспомогательного средства при основной терапии. Однако в случае с развитием ларингоспазма следует помнить, что травяные настои не помогут устранить приступ. Их можно использовать только для профилактики патологии.
- Всем известны способности соды устранять воспаление. Поэтому полоскание содовым раствором назначается в качестве безопасного дополнения к основной терапии при патологических состояниях горла.
- Отвар из ромашки обладает способностью уменьшать процессы воспаления, устраняя бактериальную микрофлору.
Рецептов, которые помогут справиться с воспалительными процессами в горле, много. Однако помните, что, несмотря на эффективность, использовать их можно только после предварительной консультации с медиками. Многие лекарственные травы нельзя использовать параллельно с медикаментозными препаратами. К тому же они могут вызывать аллергические реакции.
источник
| Этапы | Обоснование | |||||||||||||||||||||||||||
| 1. Взять ребенка на руки | Создание чувства защищенности. | |||||||||||||||||||||||||||
| 2. Создать доминантный очаг возбуждения в мозге путем раздражения рецепторов: Ø слизистой оболочки носа (подуть в нос, поднести нашатырный спирт); Ø кожи (лицо и тело ребенка побрызгать холодной водой, похлопать по ягодицам); Ø вестибулярного анализатора (встряхнуть ребенка, изменить положение тела); Ø шпателем нажать на корень языка. | Рефлекторное снятие спазма. | |||||||||||||||||||||||||||
| 3. При остановке сердца провести непрямой массаж сердца | Реанимационное мероприятие. | |||||||||||||||||||||||||||
| 4. Создать спокойную обстановку | Незначительный раздражитель может спровоцировать повторный приступ. | |||||||||||||||||||||||||||
| 5. Госпитализировать ребенка | Необходимость проведения обследования, патогенетического лечения. | |||||||||||||||||||||||||||
Медицинская сестра готовит лекарственные препараты: 10% р-р глюконат кальция, 0,5% р-р седуксена (реланиума, диазепама) Эталон ответа (билет 27, задание 1) Неотложная помощь при остром стенозирующем ларинготрахеите
№ 7. Проба Сулковича Проба Сулковича проводится для выявления кальциурии во время лечения рахита, для исключения передозировки витамина «Д». К 5 мл. мочи, полученной у ребенка утром натощак добавить 2,5 мл реактива Сулковича (2,5 г щавелевой кислоты, 2, 5 г щавелевокислого аммония, 5 мл ледяной уксусной кислоты, дистиллированной воды до 150 мл). 1. В норме через 30 сек. – молочно-белое помутнение мочи. 2. При пониженном содержании Са в моче – прозрачная. 3. При повышенном – осадок с белыми хлопьями. | ||||||||||||||||||||||||||||
| Доклиническая практика | Учебная практика | Технологическая практика |
№ 8. Лечебная (общая) ванна.
v Моет ванну (или ванночку для детей раннего возраста) с мылом и ополаскивает горячей водой.
v Измеряет температуру воды водным термометром.
v Укладывает ребенка в ванну так, чтобы сначала погрузились ноги, ягодицы и затем туловище; уровень воды должен доходить примерно до мечевидного отростка грудины; верхняя часть грудной клетки, включая область сердца, должна находиться над поверхностью воды; под голову подкладывает полотенце. Мыло не применяют.
v Постепенно, медленной струей подливает воду, достигая назначенной температуры.
v Выдерживает назначенное врачом время, контролируя самочувствие и состояние ребенка.
v Обливает в конце процедуры ребенка водой из кувшина, температура которой на
v Вытирает и одевает ребенка.
v Укладывает ребенка спать, т.к. лечебная ванна делается обычно перед дневным или ночным сном.
Примечание: в зависимости от температуры воды, используемой для ванны, различают прохладные – с температурой 30-33 0 , индифферентные — с температурой 34-36 0 , теплые — с температурой 37-38 0 , горячие – с температурой 39-40 0 ; погружать ребенка надо в воду при температуре 36-37 0 и затем постепенно изменять температуру; продолжительность общей ванны зависит от ее вида и возраста ребенка и колеблется от 3-7 до 7 –15 минут.
Лечебные ванны можно проводить с добавлением лекарственных веществ и трав.
В педиатрической практике наиболее широко применяются следующие ванны:
ГОРЧИЧНЫЕ при заболеваниях органов дыхания – 100 г горчицы на 10 л воды, горячие;
КРАХМАЛЬНЫЕ при экземе – 100 г крахмала на 10 л воды, теплые;
С ПЕРМАНГАНАТОМ КАЛИЯ дезинфицирующие и подсушивающие – добавляют 5% раствор перманганата калия до бледно-розовой окраски воды, теплые;
МОРСКИЕ при рахите и гипотрофии – 50-200 г морской соли на 10 л воды, индифферентные;
ХВОЙНЫЕ при функциональных расстройствах нервной системы 2-3 мл хвойного экстракта на 10 л воды, теплые
С РАСТИТЕЛЬНЫМ СЫРЬЕМ (трава череды, шалфея, зверобоя, цветы ромашки, календулы, листья подорожника, лавра). 50 гр. сырья на 1 л кипятка, настоять, добавить к 10 л воды – использовать при заболеваниях кожи; теплые.
Ручная ванна.
Цель: отвлекающее действие, способствующее рефлекторному уменьшению отека слизистой оболочки дыхательных путей.
Показания: заболевания органов дыхания.
Противопоказания: лихорадка, заболевания кожи, злокачественные новообразования, непереносимость горчицы.
Оснащение: водный термометр, таз, сухая горчица, кастрюля с горячей водой, полотенце, пеленки, одежда.
v Объясняет ребенку ход предстоящей процедуры.
v Берет тазик, наливает в него воду, температуры 37 0 , ставит на стол.
v Усаживает ребенка перед столом.
v Руки ребенка погружает в воду до локтей.
v Очень осторожно, чтобы не попасть на руки ребенка, подливает постепенно горячей воды до повышения температуры в тазике до 40 0 .
v Во время процедуры, которая длится 10-15 минут, следя за общим состоянием ребенка, разговаривает с ним, чтобы создать положительный эмоциональный фон, можно использовать мелкие игрушки.
v Руки насухо вытирает, одевает кофточку с длинным рукавом и укладывает его в постель.
Примечание: такие ванны назначают при заболеваниях органов дыхания, поэтому для усиления раздражающего действия в воду можно добавить сухой горчицы (2 ст. л. на 10 л воды); для измерения температуры воды используют водный термометр.
Горячая вода доливается медленной струей так, чтобы температура повышалась примерно на 1 0 за 2 минуты.
Ножная ванна.
Теплые ножные ванны вызывают преимущественно реакции со стороны сосудов головного мозга, носоглотки. Применяют теплые ножные ванны при ринитах, назофарингитах, ларингитах.
Уровень воды должен доходить до верхней трети голени. Температуру воды в ванне постепенно повышают с 37 0 С до 40-42 0 С, длительность процедуры увеличивают до 15 мин. Для усиления действия ножных ванн добавляют 100 г сухой горчицы. Во время процедуры целесообразно закрыть ноги ребенка вместе с ванночкой байковым одеялом или махровым полотенцем. После ванны ноги ополаскивают теплой водой, насухо вытирают, ребенка тепло одевают.
№ 9. Уход за ребенком при ЭКД.
Цель: предупреждение инфицирования, восстановление целостности кожных покровов.
Показания:опрелости разной степени.
Если у ребенка с аллергическим диатезом имеется только себорея головы (гнейс), то в течение нескольких дней смачивают пораженные места на голове дистиллированным маслом (подсолнечное, прованское, миндальное, касторовое, рыбий жир). Затем через 20-30 минут осторожно удаляют размягченные корки шпателем или влажным тампоном.
При этом заболевании назначают примочки из растворов натрия тетрабората, фурацилина, перманганата калия, 1-2% раствора резорцина. Примочку накладывают каждые 15-20 минут до уменьшения или исчезновения воспалительных явлений и мокнутия. Затем участок поражения покрывают мазями и тальком, окисью цинка, глицерином, свинцовой водой, димедрол-цинковой мазью и др.
На лицо иногда приходится накладывать маску из марли с вырезанными отверстиями для глаз, носа, рта, смоченную каким-либо из указанных врачом составов. Назначенные лекарства в виде взвесей (болтушек) наносятся на пораженную кожу ватным тампоном.
Беспокоящий детей зуд устраняют ментоловым или салициловым спиртом, если на коже нет обширных поражений применяются мази и болтушки, содержащие димедрол и анестезин.
При экссудативном диатезе детям назначают 2 раза в неделю или через день лечебные ванны из танина (20 г на ванну), отвара коры дуба (200 г на 1 л), ванны с добавлением отрубей, крахмала, настоев ромашки и череды. Хороший эффект оказывают ванны с добавлением взбитых пол стакана молока и 1 чайной ложки оливкового масла.
Чтобы предохранить кожу от расчесов, ребенку надевают варежки, зашивают рукава, а в некоторых случаях накладывают шинки из картона на область локтевого сгиба.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8711 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Ларингоспазм — внезапное непроизвольное сокращение мускулатуры гортани. Вызывает рефлекторное полное закрытие голосовой щели и сопровождается инспираторной одышкой. Иногда сочетается с трахеоспазмом или бронхоспазмом, когда одновременно сокращается гладкая мускулатура трахеи или бронхов. У детей ларингоспазм протекает наиболее тяжело.
Для появления приступа ларингоспазма необходимо наличие повышенной возбудимости нервно-мышечного аппарата гортани, которая может возникнуть по многим причинам:
- при наличии сопутствующих заболеваний: бронхопневмония, спазмофилия, столбняк, спинная сухотка, хорея, рахит, бронхиальная астма, гидроцефалия;
- нарушение обмена веществ;
- нехватка витамина D и кальция;
- вдыхание воздуха, содержащего различные раздражающие вещества;
- раздражение блуждающего и возвратного гортанного нерва: опухолью, аневризмой аорты, зобом;
- стресс;
- психические расстройства;
- наличие аллергии на лекарства.
У детей ларингоспазм может развиться при:
- кашле;
- поперхивании;
- испуге;
- смехе или плаче;
- из-за родовой травмы, в первые месяцы жизни ребенка;
- при проглатывании мелких деталей игрушек или предметов.
Чаще ларингоспазм возникает днем, но возможно развитие приступа и ночью.
Приступ ларингоспазма всегда возникает неожиданно. Клиника следующая:
- резко изменяется дыхание — появляется шумный, затрудненный вдох, который затем может прекратиться, т. к. воздух не может пройти через сомкнутые голосовые связки;
- напрягаются мышцы шеи, голова запрокидывается назад;
- рот открыт;
- к дыханию подключаются вспомогательные дыхательные мышцы;
- кожа и слизистые бледнеют, появляется цианоз носогубного треугольника.
Длительность приступа – несколько минут. После его окончания возникает длительный вдох, за счет накопления углекислоты в крови и раздражения дыхательного центра.
При тяжелой степени приступа возможна потеря сознания, появление пены изо рта, развитие судорог, асфиксии, непроизвольного мочеиспускания и дефекации. Иногда приступ может напоминать эпилепсию.
У взрослых при невротическом ларингоспазме возникают судороги глотки, пищевода и конечностей. Такой вариант приступа проходит самостоятельно.
Самое опасное осложнение ларингоспазма — асфиксия, приводящая к летальному исходу.
Диагностика основана на клиническом проявлении приступа, а также на наличие в анамнезе жизни заболеваний, которые могут привести к сужению гортани.
При развитии приступа необходимо оказать доврачебную помощь в домашних условиях.
У взрослых чтобы снять приступ нужно:
- Успокоить больного, который во время приступа. Для этого можно использовать раздражающие действия: ущипнуть или похлопать по спине.
- Обеспечить приток свежего воздуха: проветрить помещение и снять сдавливающую одежду.
- Дать выпить воды, сбрызнуть немного на лицо или протереть лицо влажным полотенцем.
- Поднести к носу ватку, смоченную нашатырным спиртом.
- Остановить спазм можно при помощи рвотного рефлекса или задержки дыхания.
- Если спазм имеет аллергическую этиологию, то необходим прием противоаллергических препаратов.
- При остановке сердца провести непрямой массаж.
- Если ранее спазмы повторялись и врачом был выписан противосудорожный препарат, то можно его принять в указанной дозировке.
- Вызвать скорую помощь, т. к. необходима госпитализация. Врачи окажут неотложную медицинскую помощь противосудорожными препаратами, а в тяжелых случаях проведут интубацию или трахеотомию.
У детей алгоритм оказания первой помощи дома до приезда скорой не отличается от принципов снятия приступов у взрослых:
- Необходимо успокоить ребенка, взяв его на руки.
- Если причиной приступа стало попадание инородного тела, то необходимо его извлечь. Если предмет недалеко, то достать можно пальцем, в противном случае нужно наклонить ребенка вперед головой вниз, нагнув через колено и постучать по спине.
- Проветрить помещение.
- Расстегнуть одежду.
- Побрызгать водой на лицо и тело или протереть мокрым полотенцем, это поможет остановить приступ.
- Обеспечить тишину, чтобы не спровоцировать спазм.
- Так как основной причиной ларингоспазмов у новорожденных и грудничков до 3 месяцев является нехватка витамина D или кальция, то можно дать глюконат кальция (по 1 мл на 1 год ребенка).
- Дают 0,5% раствор калия бромида в дозах, которые прописал врач-педиатр.
- При остановке сердца проводят непрямой массаж сердца.
Доктор Комаровский рекомендует делать ингаляции с теплой минеральной водой или препаратом, который ранее выписывал врач.
Действия для купирования симптомов ларингоспазма у беременных не отличаются.
После приступа необходима госпитализация пациента. Основа лечения заключается в устранении причины, которая вызывает ларингоспазм. В межприступный период, чтобы избежать повторения спазмов, поводят физиотерапевтическое лечение, проведение ингаляций с минеральной водой.
Профилактика направлена на ранее выявление этиологических факторов ларингоспазма и их устранение, при наличии заболеваний – их лечение. Для предотвращения спазмов необходимо правильное сбалансированное питание с достаточным количеством витаминов и микроэлементов, регулярные прогулки и занятия спортом, отказ от стрессов. Детям полезен массаж, теплые ванны.
Регулярно проветривать и увлажнять помещение, проводить влажную уборку.
Доктор Комаровский рассказывает что делать, если у ребенка возник ларингоспазм.
источник
Частичное перекрытие дыхательных путей или их полная непроходимость, вызванные непроизвольным сокращением гортанной мускулатуры, называется ларингоспазмом. Этот приступ в большинстве случаев не требует врачебного вмешательства, так как может быть остановлен по несложному алгоритму оказания первой помощи. Но в некоторых случаях даже требуется хирургическое вмешательство.
Сокращение мускулатуры гортани может происходить у взрослого или ребенка. Дети данного заболевания страдают где-то до 2-хлетнего возраста. Развитие ларингоспазма обусловлено резким отеком, который закрывает собой горловую щелку.
Предпосылок к подобному приступу нет. При всем окружающем благополучии он может сучиться в любой момент.
Провоцировать ларингоспазм могут несколько факторов. Что касается детей, то чаще всего ему подвержены те, что находятся на искусственном вскармливании. Общими причинами развития могут стать:
- Нарушения метаболических процессов
- Гормональный сбой
- Вирусная инфекция
- Спазмофилия
- Бронхопневмония
- Заболевания глотки или трахеи
Привести к раздражению мускулатуру могут аллергические реакции, затрагивание гортанного нерва, примеси пыли или дыма в вдыхаемом воздухе, лекарственные препараты, а также сильное волнение или стресс.
У ребенка отек гортани развивается гораздо быстрее, так как ее окружают мягкие и нежные ткани, которые хорошо снабжены кровью. Детская голосовая щель и ее мускулатура раздражаются гораздо быстрее от любого усилия.
На фото симптомы ларингоспазма
Своевременное выявление и оказание помощи при ларингоспазме может спасти человеку жизнь, так как долгое пребывание без поступления в организм воздуха чревато развитием удушья и, как следствие, асфиксии. Распознать приступ помогут характерные для него признаки и симптомы. Помогают их определить последовательные изменения в поведении человека и его организма:
- Появление хрипотцы в голосе, покашливания, смех и плач во время горловых спазмов.
- Прерывание эмоции или разговора для резкого глубокого вдоха.
- Запрокидывание головы назад, широкое открытие рта, остановка дыхания. Если это ребенок, то у него может начаться паника.
- Побледнение кожных покровов, посинение слизистых и треугольника вокруг губ.
- Захлебывающиеся вдохи при восстановлении дыхания. У детей наблюдается снижение активности или глубокий сон.
Если приступ протекает в тяжелой форме, то самостоятельно вернуться к нормальному дыханию больной не сможет. Распознать это помогают появившиеся дополнительные симптомы: судороги конечностей, пена изо рта, потеря сознания, непроизвольное мочеиспускание или дефекация.
Именно при осложненном случае спазма возрастает риск летального исхода при невосстановлении функции дыхания. Даже если спазм случился у вас впервые и был не опасным, все равно следует обратиться к врачу и некоторое время наблюдаться. Ларингоспазмы имеют тенденцию повторяться даже через очень большой промежуток времени.
Причины и симптомы приступа ларингоспазма:
Дети более эмоционально переживают случающийся приступ и могут поддаться панике и истерики. Это только усугубит ситуацию, поэтому вам в первую очередь следует постараться успокоить малыша.
Спазм случается во время продолжительного плача, смеха или при испуге. Поэтому не оставляйте детей без присмотра и не позволяйте им долгое время истерить. Неотложная помощь во время приступа заключается в следующем:
- Возьмите ребенка на руки, чтобы успокоить, покиньте место скопления людей, вызовите или попросите вызвать скорую помощь.
- Расслабьте на малыше одежду, чтобы воздух мог беспрепятственно попасть в легкие.
- По возможности увлажните воздух вокруг и снизьте его температуру.
- При наличии под рукой аппарата для ингаляции выполните эту процедуру.
- Помойте ребенка в теплой ванне или обмойте водой.
- Обеспечьте ему теплое питье: молоко, ромашковый отвар, слабый раствор чая.
Как оказать первую помощь при ларингоспазме:
В зрелом возрасте приступы могут проходить несколько сложнее, чем у детей. Независимо от того, сколько человеку лет, он нуждается в посторонней помощи, которая поможет сохранить ем жизнь. Неотложная помощь при этом несколько схода с тем, что следует делать детям:
- Не позволяйте паниковать ни себе, ни больному. Вызовите скорую помощь.
- Отвлеките его и вместе с тем попробуйте ущипнуть, пощекотать нос, вызвать рвотный рефлекс. Подобного рода «раздражения» способны восстановить нормальную подачу воздуха.
- Обеспечьте приток свежего воздуха.
- Обрызните больному лицо водой.
- Уложите его на горизонтальную поверхность и уберите вещи, которыми больной сможет себя травмировать.
- Расстегните стесняющую дыхание одежду и дайте понюхать нашатырный спирт.
- До приезда скорой фиксируйте характер дыхания и пульс больного.
- При отсутствии пульса выполните непрямой массаж сердца или искусственное дыхание по технике «рот в рот».
Для выполнения больному ларингоспазмом ингаляций может использоваться специальный прибор – небулайзер. Для его заполнения выбираются следующие растворы:
- Физраствор
- Минеральная вода
- Мирамистин
- Отвар женьшеня
- Ромашковый отвар
Выбор средства производится с учетом имеющихся показаний или противопоказаний. Процедура направлена на смягчение и увлажнение слизистых оболочек. Нельзя использовать для ингаляций простую воду и не следует дышать раствором продолжительное время. Достаточно для процедуры 35 минут.
При частом повторении приступов можно сделать клизму из раствора хлоралгидрата: 0,3-0,5 г вещества на стакан воды. Объем зависит от возраста пациента. Для внутреннего приема подойдет 0,5%-ый раствор бромистого калия: для взрослых по 1 ч.л. дважды в сутки.
Если спазм гортани вызван приступом аллергии, то следует принять антигистаминные препараты. Это могут быть:
Купирование или лечение одного приступа ларингоспазма не защитит от его повторения. Полностью исключить вероятность его в будущем невозможно.
С возрастом дети перерастают спазмы гортани, но во взрослой жизни приступ может вновь повториться.
Во время ларингоспазма, сопровождающегося судорогами и непроизвольным движением тела, больной может травмировать себя окружающими предметами.
Самым опасным осложнением во время приступа является невозможность дышать. Отсутствие воздуха может стать причиной летального исхода. Прогноз для больных в целом весьма благоприятный при условии своевременного оказания помощи.
Чтобы защитить своего ребенка от спазмов гортани, родителям стоит придерживаться несложных рекомендаций по уходу. Они заключаются в следующем:
- Принимать ванну следует с добавлением раствора бромида калия.
- Выполнять ингаляции с наиболее подходящим ребенком раствором.
- Принимать прописываемые врачом медикаменты.
- Давать малышу больше продуктов с содержанием кальция, богатых витаминами.
- Больше гулять с ребенком на свежем воздухе, возить его на море, по возможности.
Не забывайте, что детский организм необходимо закалять. Выполняйте вместе с ребенком зарядку, массаж, найдите ему расслабляющее хобби: рисование, лепка, плавание.
Как предотвратить приступы ларинготрахеита у детей, советы доктора Комаровского:
Нередко профилактические мероприятия могут оказаться куда эффективнее медикаментозного лечения. Зная природу происхождения приступов, взрослому человеку под силу исключить их влияние на свой организм. Поэтому:
- Не игнорируйте лечение заболеваний, особенно инфекций дыхательных путей.
- Введите в рацион питания больше продуктов с содержанием кальция или принимайте его в форме препаратов.
- Находите время для отдыха, лучше всего на свежем воздухе.
- Защитите себя от негативного влияния и стрессов.
- Займитесь спортом: не для олимпийских рекордов, а для поддержания хорошей физической формы.
Ларингоспазм при правильном подходе не опасен для человека. Главное, правильно повести себя во время приступа и вести такой образ жизни, который позволит исключить рецидивы.
источник
г) применить жаропонижающие средства
54. Независимое сестринское вмешательство при критическом снижении температуры:
А) уложить ребенка с приподнятыми ногами
б) наложить венозные жгуты
г) ввести сосудотонизирующие средства
55. Виды докорма у грудного ребенка:
А) адаптированная смесь
56. Вторым видом прикорма для ребенка грудного возраста является:
В) молочная каша
57. При обострении язвенной болезни из питания исключают:
б) крупяные, слизистые супы
Г) насыщенные мясные бульоны
58. Показания для введения докорма:
А) гипогалактия
А) увеличение суточного количества мочи
б) учащенное мочеиспускание
в) болезненное мочеиспускание
г) уменьшение суточного количества мочи
60. К транзиторным особенностям функции почек у новорожденных относятся:
А) мочекислый инфаркт
61. Для установления формы дискинезии у детей широко применяется неинвазивный метод:
А) холецистография
Б) эхография
в) дуоденальное зондирование
г) радиоизотопное исследование
62. Сестринское вмешательство при ларингоспазме:
А) применение приемов тактильной стимуляции
б) применение холода на магистральные сосуды
в) применение горячих ножных ванн
Г) применение раздражения корня языка
63. Запах ацетона в выдыхаемом воздухе появляется при коме:
А) гипергликемической
64. При ревматизме у детей преимущественно поражается ткань:
Б) соединительная
65. Второй этап лечения ревматизма предусматривает:
а) стационарное лечение в специализированном отделении
Б) пребывание в кардио — ревматологическом санатории
в) наблюдение на педиатрическом участке
г) наблюдение у кардиоревматолога
66. Первой атаке ревматизма обычно предшествует:
67. Уничтожение патогенных и условно – патогенных микроорганизмов называется:
Б) дезинфекцией
68. Профилактические мероприятия ВИЧ-инфекции включают:
А) соблюдение противоэпидемического режима
Б) обследование доноров крови, лиц из группы риска
69. Многоразовые инструменты медицинского назначения подлежат:
а) утилизации без предварительной обработки
Б) дезинфекции, предстерилизационной очистке
В) стерилизации
г) промыванию в проточной воде без предварительной обработки
70. Тип дыхания у детей раннего возраста:
Б) смешанный
71. Грудной тип дыхания характерен для детей:
Г) с 7 лет у девочек
72. Воспалительный процесс в гортани носит название:
73. Сестринские вмешательства при острой пневмонии у ребенка:
А) обеспечить положение в постели с приподнятым головным концом
б) обеспечить положение в постели с опущенным головным концом
В) обеспечить рациональное питание, обильное питье
г) назначить разгрузочную диету с ограничением жидкости
74. Мазок из зева для бактериологического исследования берется:
б) после полоскания полости рта
В) не ранее 2-х часов после приема пищи
г) через 30 минут после еды или приема лекарства
75. Эритроциты выполняют функцию:
Б) транспорта кислорода
Г) транспорта железа
76. Частота дыхания в одну минуту у здорового ребенка 5 лет:
77. Ранний неонатальный период это:
А) с первого месяца до 12 месяцев
г) от рождения до 1-го месяца
78. Внутриутробный период детского возраста – это:
В) антенатальный
79. К достоверным признакам биологической смерти относятся:
а) трупные пятна, трупное окоченение, нитевидный пульс
б) трупные пятна, трупное окоченение, расширенный зрачок
в) трупное окоченение, суженный зрачок, трупные пятна
г) дыхание типа Чейна-Стокса, суженный зрачок, нитевидный пульс
80. Среднее время клинической смерти составляет:
81. Какой допустимый интервал между введением иммуноглобулина по эпидемическим показаниям и последующей профилактической прививкой против кори?
82. Если у ребенка нет поствакцинального рубчика, то повторная вакцинация проводится:
а) через 1 год после отрицательной реакции Манту в декретированные сроки
б) через 2 года после отрицательной реакции Манту
в) через 0,5 года после отрицательной реакции Манту
г) через 6 месяцев после отрицательной реакции Манту
83. Укажите интервал между прививкой и последующим плановым введением иммуноглобулина.
84. Как вакцинируются против вирусного гепатита В дети, родившиеся у здоровых матерей?
А) V1, через месяц –V2, через 6 месяцев отV1-V3, через 5 месяцев –V4
б) V1, через месяц – V2, через год V
85. Отдаленные ревакцинации против клещевого энцефалита московской вакциной проводятся:
А) 1 раз в 3 года
86. Плановой вакцинации против кори подлежат:
Б) дети в возрасте от 1 года и старше
в) дети в возрасте до 12 месяцев
87. Как вводится вакцина против вирусного гепатита В лицам со сниженной свертываемостью крови?
88. Основной симптом атеросклероза артерий нижних конечностей
г) боли в икроножных мышцах при физической нагрузки или в покое
89. Большое количество холестерина содержат
Г) яйца, икра
90. Побочное действие нитроглицерина
А) головная боль
91. Клинические симптомы кардиогенного шока
В) резкое снижение АД, частый нитевидный пульс
г) резкое повышение АД, напряженный пульс
92. Место установки грудного электрода при записи отведения V4
а) 4 межреберье справа от грудины
б) 4 межреберье слева от грудины
в) 5 межреберье слева от грудины
Г) 5 межреберье по левой среднеключичной линии
93. При подготовке пациента к анализу кала на скрытую кровь из питания следует исключить
94. Осложнение язвенной болезни желудка
Г) малигнизация
95. Пациенту с язвенной болезнью рекомендуется
б) уменьшение калорийности рациона
Г) частое дробное питание
96. При хроническом колите обычно выявляется
Г) склонность к запорам
97. Из рациона питания пациентов с заболеваниями печени исключают
А) жареное мясо
98. Симптом хронического холецистита
Г) боль в правом подреберье
99. Осложнения гипертонической болезни:
а) инсульт, инфаркт миокарда
В) ревматизм, порок сердца
100. Фактор риска развития атеросклероза:
А) высокий уровень холестерина
б) занятия физической культурой
в) неотягощенная наследственность
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
источник
Какой родитель не любит адреналин!
Да никакой. Любой здравомыслящий человек предпочел бы избежать ситуаций, которые ставят под угрозу здоровье и жизнь ребенка. Таких ситуаций, исход которых зависит от самообладания, скорости принятия решения и четких, грамотных действий взрослого. Врачи называют их экстренными случаями, требующими неотложной помощи. Ларингоспазм – как раз из их числа.
Ларингоспазм – патология, при которой происходит внезапный спазм мускулатуры гортани, в результате полностью закрывается голосовая щель, перекрывая доступ кислорода в легкие. В тяжелых случаях приступ ларингоспазма может закончиться летальным исходом от асфиксии.
Какие причины приводят к развитию ларингоспазма, как распознать острый приступ и какие меры необходимо предпринять до приезда скорой помощи, чтобы избежать нежелательных последствий, Здоровым людям рассказал Олег Мазаник.
У этой патологии нет возрастных предпочтений: приступ ларингоспазма может случиться и у взрослых, и у детей. Но особенно высок риск ларингоспазма у малышей в возрасте от 3-х месяцев до 2-х лет, реже – у дошколят от 2 до 6 лет.
Если ларингоспазмы и случаются, то, как правило, в межсезонье, чаще всего конец зимы — начало весны. Это напрямую связано с причинами, которые ведут к патологии. К ним относятся:
- дефицит в организме витамина D;
- дефицит кальция;
- инфекции верхних дыхательных путей: ларингит, бронхопневмония и др.;
- нарушения обмена веществ;
- предрасположенность к аллергии;
- сухой воздух, пыль;
- патологии гортани, трахеи, глотки, щитовидной железы — опухоли, зоб;
- сильные эмоции: плач, смех, испуг, стрессовое состояние.
Также ларингоспазм может быть спровоцирован попаданием инородного тела в нижние дыхательные пути. В этом случае порядок оказания первой помощи в корне отличается от помощи при стенозе, спровоцированном другими причинами. Как правильно ее оказать, мы рассказали в этом материале.
Ларингоспазм всегда развивается внезапно и стремительно. Сигналами неблагополучия служат следующие факторы:
- появление инспираторной одышки: удлиненный затрудненный вдох, шумный свистящий выдох;
- кожа лица моментально бледнеет, появляется синюшный оттенок;
- голова запрокинута вверх, рот широко раскрыт, на лице и теле может проступить холодный пот;
- пульс еле прощупывается;
- при тяжелом приступе ларингоспазма возможны потеря сознания, судороги, пена изо рта.
Первое и главное правило, которое следует соблюсти в любой экстренной ситуации – не паниковать! Паника и хаотичные действия не помогут справиться с проблемой и даже могут навредить.
Наш эксперт Олег Мазаник предлагает следующий порядок действий для оказания неотложной первой помощи при ларингоспазме до приезда врачей:
- Успокоиться самим и успокоить ребенка. Чаще всего ларингоспазм – это еще и нервно-рефлекторное воздействие. Чем сильнее возбужден и взволнован ребенок, тем сложнее уходит спазм.
- Необходимо обеспечить приток свежего воздуха: открыть окна, вынести ребенка на балкон (если это холодное время года, предварительно укутав в одеяло или плед).
- Увлажнить воздух вокруг. Например, отнести ребенка в ванную комнату, пустить горячую воду, чтобы наполнить пространство паром.
- Эффективны ингаляции с физраствором, выполняемые с помощью небулайзера (ни в коем случае не горячие; категорически не
рекомендуется использовать эфирные масла, которые могут оказать раздражающее действие и усугубить приступ). Если нет физраствора, сгодится обычная питьевая вода.
- В качестве крайней меры можно использовать приемы внешнего раздражения: брызнуть в лицо холодной водой, ущипнуть, потянуть за кончик языка, попытаться спровоцировать рвотный рефлекс.
Помните: в некоторых случаях лучше знать теорию, но не иметь возможности применить ее на практике, чем однажды оказаться в экстренной ситуации и беспомощно опустить руки.
Подписывайтесь на наш канал в Telegram, группы в Facebook, VK, OK и будьте в курсе свежих новостей! Только интересные видео на нашем канале YouTube, присоединяйтесь!
источник
Ларингоспазм – судорожный синдром, характеризующийся внезапным сокращением мышц гортани, смыканием голосовой щели, потерей голосообразования и нарушением дыхательной функции.
В основе этого синдрома лежит повышенная рефлекторная возбудимость нервно-мышечного аппарата гортани. Во время приступа черпаловидные хрящи, к которым крепятся голосовые связки, сближаются, черпалонадгортанные связки, ограничивающие вход в гортань, сводятся к средней линии, голосовые связки плотно смыкаются. Частичное или полное закрытие голосовой щели протекает с инспираторной одышкой: после шумного вдоха дыхание становится прерывистым и поверхностным, затем на некоторое время прекращается, так как поступление воздуха в дыхательные пути затруднено.
Ларингоспазм у детей наблюдается чаще, чем у взрослых, и может носить угрожающий характер. В появлении ларингоспазма у новорожденных и грудных детей играет роль несовершенство защитной функции гортани в связи с физиологическим недоразвитием рефлексогенных зон.
Как правило, ларингоспазмы проходят по мере взросления ребенка.
Причины ларингоспазма можно разделить на общие и местные. К общим причинам относятся:
- перинатальная патология;
- родовые травмы;
- гипоксия;
- гиперкапния;
- недостаток кальция в организме;
- гиповитаминоз D, рахит;
- снижение реактивности организма;
- спазмофилия (склонность к возникновению судорог и спазмов);
- хорея и другие неврологические патологии;
- бешенство;
- столбняк;
- желудочно-кишечные расстройства;
- гидроцефалия;
- расстройства мозгового кровообращения;
- заболевания органов дыхания;
- заболевания желчного пузыря;
- психологические травмы;
- глистные инвазии;
- аллергические реакции;
- закапывание в носовые ходы биологически активных веществ;
- ацидоз.
К местным причинам относятся патологии гортани – повышение возбудимости рефлекторного нервно-мышечного аппарата гортани, аномалии развития гортани, ларингиты, а также сдавливание возвратного нерва гиперплазированной вилочковой железой, увеличенными бронхоузлами, коллатеральным отеком.
Иногда приступу предшествуют кашель, крик, испуг, манипуляции в области гортанной части глотки. Часто ларингоспазм возникает как ответная реакция при вдыхании воздуха, содержащего раздражители аллергенного и химического происхождения (аэрозоли, холодный воздух), при воздействии раздражающих лекарственных препаратов, при заглатывании маленькими детьми разнообразных веществ и инородных тел (мелкие игрушки, пуговицы, детали).
Ларингоспазм возникает внезапно, без продромального периода, сопровождается свистящим шумным дыханием, резким возбуждением, попытками откашляться, затрудненным вдохом, временной остановкой дыхания. В момент спазма голова запрокидывается назад, мышцы шеи напрягаются, глаза и рот широко раскрываются, на лбу появляются капли холодного пота, пульс становится нитевидным, отмечается бледная или синюшная окраска кожи, могут появиться судороги мышц лица и конечностей, пена изо рта.
При угрозе асфиксии для обеспечения проходимости дыхательных путей прибегают к интубации трахеи или трахеотомии.
Типичная картина заболевания проявляется спастическими расстройствами речевой мускулатуры, закрытием голосовой щели, апноэ, сменяющееся длительным хриплым вдохом. Через 10–60 секунд после продолжительного громкого вдоха следует выдох и постепенная нормализация дыхательной функции. Иногда апноэ сопровождается тяжелым кислородным голоданием с цианозом и потерей сознания. При хорее к типичным симптомам ларингоспазма присоединяется ряд глотательных и дыхательных расстройств, расстройства речи, напоминающие заикание, двигательные расстройства языка, в это же время может произойти сведение челюстей.
Приступы ларингоспазма могут быть продолжительными, чаще случаются днем, могут повторяться несколько раз в день в течение нескольких месяцев, чередуясь с периодами затишья. Если у ребенка хоть однажды был приступ ларингоспазма, он может повториться даже через значительный промежуток времени и по иной причине. Для синдрома характерна сезонность: приступы обычно прекращаются летом и возобновляются в зимнее время.
Приступы ларингоспазма у взрослых могут напоминать эпилептические и сочетаться с судорогами конечностей, глотки, пищевода.
Диагноз ставится отоларингологом после изучения анамнеза и клинической картины. При сборе анамнеза детально выясняют все обстоятельства перинатального периода, начало и последовательность развития симптомов ларингоспазма, наличие сопутствующих заболеваний, предшествующее лечение. Осмотр полости гортани становится возможным только после ослабления спазма.
Ларингоспазм у детей наблюдается чаще, чем у взрослых, и может носить угрожающий характер.
Оказание помощи при ларингоспазме состоит в проведении неотложных мероприятий во время приступа.
- Устранить действие возможных раздражителей. При подозрении на заглатывание инородного предмета пациента необходимо опустить вниз головой и резко встряхнуть.
- Уложить пациента на твердую ровную поверхность создать абсолютную (по возможности) тишину.
- Обеспечить поступление свежего воздуха и вентиляцию в помещении, облегчить доступ воздуха к легким, сняв верхний слой одежды.
- Рефлекторные методы снятия спазма: сбрызнуть лицо пациента водой, вызвать раздражение слизистой оболочки носа при помощи ватного жгутика, подуть в нос, нажать шпателем на корень языка, вызывать рвотный рефлекс, осторожно, стараясь не вызвать ожог дыхательных путей, поднести нашатырный спирт (детям не рекомендуется).
Спазм аллергического происхождения купируется антигистаминными препаратами.
При угрозе асфиксии для обеспечения проходимости дыхательных путей прибегают к интубации трахеи или трахеотомии. При остановке сердца проводят реанимационные мероприятия: непрямой массаж сердца через грудную клетку и введение противосудорожных средств.
Терапия ларингоспазма, в первую очередь, направлена на устранение этиологических факторов. Проводится лечение основного заболевания, на фоне которого развивается ларингоспазм, между приступами показана иммуностимулирующая терапия, физическое закаливание.
Основные меры профилактики:
- общеукрепляющие мероприятия, закаливание;
- облучение ультрафиолетом;
- ванны с бромидом калия;
- ингаляции минеральной водой, физраствором, по показаниям – растворами лекарственных средств;
- увлажнение воздуха в помещении;
- сбалансированный рацион;
- витаминотерапия с повышенным содержанием витамина D;
- прием препаратов кальция;
- регулярные прогулки на чистом и свежем воздухе;
- правильный распорядок дня, полноценный отдых и сон;
- регулярное выполнение комплекса упражнений, направленных на расслабление мышц, массаж.
Приступы ларингоспазма у взрослых могут напоминать эпилептические и сочетаться с судорогами конечностей, глотки, пищевода.
В тяжелых случаях ларингоспазм оканчивается острыми судорогами мышц, дыхательной недостаточностью, сердечной недостаточностью, утратой сознания. Длительный приступ опасен развитием асфиксии, он способен стать причиной комы и летального исхода.
При своевременной диагностике, устранении травматических повреждений гортани и адекватной терапии заболеваний прогноз благоприятный. Как правило, ларингоспазмы проходят по мере взросления ребенка.
Видео с YouTube по теме статьи:
источник


 рекомендуется использовать эфирные масла, которые могут оказать раздражающее действие и усугубить приступ). Если нет физраствора, сгодится обычная питьевая вода.
рекомендуется использовать эфирные масла, которые могут оказать раздражающее действие и усугубить приступ). Если нет физраствора, сгодится обычная питьевая вода.