В детском возрасте, когда системы и органы малыша еще полностью не сформировались, велик риск развития ларингоспазма. Так называют заболевание, в процессе которого начинается непроизвольные сократительные движения мускулатуры гортани. Из-за них наступает частичное или полное перекрытие голосовой щели.
Проявления ларингоспазма у детей требует оказания неотложной помощи, так как приступ вызывает удушье, из-за которого малыш перестает дышать, что влечет за собой смерть.
Как вести себя взрослым при приступе ларингоспазма у детей, что делать до приезда медиков, а также как узнать патологию – вопросы, ответы на которые вы найдете в нашей статье.
Следует отметить, что патология может проявить себя как у ребенка, так и у взрослого человека. Однако у малыша отек гортани, вызванный мышечными сокращениями, происходит значительно быстрее. Ведь вокруг нее расположены мягкие, еще достаточно нежные ткани, в которых происходит усиленное кровообращение.
Назвать причиной ларингоспазма какой-то один фактор сложно. Ведь достаточно часто приступ случается неожиданно, без всяких видимых предпосылок к нему. Перечислим несколько провоцирующих факторов, которые могут стать причиной спазма:
- Сбой в работе гормональной системы;
- Инфекция вирусной природы;
- Патологические изменения в работе метаболизма;
- Спазмофилия;
- Заболевания, вызванные патологиями глоточной и трахейной области;
- Бронхопневмония.
Способствует спазму гортани и аллергическая реакция. Высокий риск отека гортани у детей вызывает аллергия, которая возникает из-за пыли или токсических веществ, находящихся в воздухе. В этом случае нарушается дыхание, вредный токсин или вещество проникает в горло, вызывая спазм.
Проявлению патологической реакции также способствуют такие факторы:
- Прием медикаментозных препаратов;
- Сильный стресс;
- Неожиданный приступ кашля;
- Истерика, сопровождающаяся громким плачем;
- Испуг.
В группу риска входят следующие категории малышей:
- Получающие искусственное вскармливание;
- Больные рахитом;
- Страдающие эпилепсией;
- Гиперактивные;
- При ярко выраженном авитаминозе (кальция и витамина D).
Учитывая быстрое развитие и внезапность спазматических проявлений, следует изучить признаки патологии, чтобы неотложная помощь при ларингоспазме была оказана вовремя и правильно.
Как распознать приступ ларингоспазма, чтобы не потерять драгоценное время на выполнение необходимых действий? Ведь промедление в этой ситуации крайне опасно: быстро развивающееся удушье приведет к летальному исходу.
Симптомы и лечение патологии – понятия взаимосвязанные. Поэтому их важно распознать в первые минуты проявления.
При развитии спазма у детей проявляются такие изменения:
- Голос становится хриплым;
- Не получается делать полноценный вдох, поэтому наблюдается прерывистая речь;
- Голова инстинктивно опрокидывается назад;
- Наблюдается напряжение мышц шеи;
- Рот широко открыт;
- Кожа бледнеет;
- Покровы возле губ и носа синеют;
- Вдох захлебывающийся, а дыхание прерывистое;
- Самостоятельно восстановить дыхание не получается.
Опаснее всего ларингоспазм, при котором отек перекрыл голосовую щель полностью, так как он чаще всего приводит к удушью и смерти. Спазм проявляется такими симптомами:
- Судорожные движения рук и ног;
- Появление пены изо рта;
- Обморок;
- Мочеиспускание и дефекация непроизвольного характера.
Чаще всего приступ продолжается минуту, после чего, в результате скопившейся в организме углекислоты, центры дыхания получают раздражение. Это способствует восстановлению дыхания.
Приступ можно считать завершенным после глубокого долгого вдоха. После него ребенок начинает ровно и спокойно дышать. Обычно после прекращения спазма малыш ощущает сонливость и ложится спать.
Помните, что случившись однажды, приступ может повториться, причем его длительность, возможно, увеличится. Поэтому так важно знать правила, по которым оказывается первая помощь.
Неотложная помощь при ларингоспазме заключается в простых, но очень важных действиях. Нужно учитывать, что дети очень эмоциональны, поэтому при проявлениях спазма они пугаются, впадая в панику. Малыша нужно успокоить, объясняя, что скоро все пройдет. Далее действуют в такой последовательности:
- Попросите очевидцев происшествия вызвать скорую помощь, а сами вынесите малыша в спокойное прохладное место;
- Обеспечьте ребенку свободное дыхание, расслабив, расстегнув или сняв с него давящие элементы одежды;
- Откройте все окна, чтобы в комнате была свободная циркуляция воздуха;
- Если есть небулайзер, нужно сделать ингаляции;
- Давайте малышу как можно больше пить.
Помощь при ларингоспазме у детей предусматривает использование отвлекающих методик.
К ним относятся такие приемы:
- На лицо ребенка кладут мокрое полотенце;
- Вызывают рвотный рефлекс;
- Щипают или щекочут;
- Отводят в ванну и включают воду комнатной температуры.
Известный педиатр Комаровский считает, что ларингоспазм у детей быстро купируется наличием свежего и влажного воздуха. Более того, все заболевания горла, которые вызывают кашель, также нуждаются в обилии свободно циркулирующего воздуха, который необходимо постоянно увлажнять. Кашель является следствием сухости окружающего воздушного пространства, которое еще больше способствует сужению голосовой щели.
До приезда медицинских работников запрещено самостоятельно пользоваться медикаментозными средствами, так как многие из них способствуют возникновению ларингоспазма.
Родителям, уже знакомым с тем, что такое ларингоспазм по приступу у своего ребенка, нужно обязательно приобрести небулайзер, чтобы в случае внезапного повторного спазма сделать малышу ингаляции. Все время держите ингалятор под рукой. Ведь с его помощью спазм купируется очень быстро, увлажняя горло.
Для ингаляционных процедур используют следующие растворы:
- Минеральная вода со щелочным составом;
- Содовый раствор;
- Суспензия «Пульмикорт».
При отсутствии ингалятора малыша садят в ванную, наполненную теплой водой с добавлением 1-2 ложек соды. Такой прием также позволит увлажнить слизистые.
Не стоит пытаться во время спазма заставлять малыша лечь. Стоя или сидя, ему намного легче дышать.
В большинстве случаев медики, прибывшие на вызов, госпитализируют малыша, чтобы выяснить причину возникновения ларингоспазма.
Лечение детей на догоспитальном этапе основывается на предотвращении возможных осложнений. С этой целью врач может использовать такие назначения:
- Ингаляции с применением Адреналина;
- Использование раствора Хлоралгидрата для клизмы;
- Прием бромистого кальция внутрь.
Если спазматическое сокращение гортанных мышц вызвала аллергическая реакция, назначаются препараты против аллергии.
В особо тяжелых случаях, когда вышеперечисленные методики оказались неэффективными, срочно проводят интубацию трахеи.
Дальнейшие методы, на которых будет базироваться лечение, зависят от факторов, вызвавших ларингоспазм. Диагностические мероприятия проводят в стационарных условиях такими специалистами: педиатром, ЛОР-врачом, аллергологом или инфекционистом.
Лекарство от ларингита прописывается педиатром индивидуально, в зависимости от тяжести протекающего заболевания. Тем не менее, чаще всего при заболеваниях, связанных с воспалительными процессами в глоточной области (ларингит, фарингит), назначают бактерицидные лекарства и антибиотики.
В процессе лечения и при профилактике спазмов большое значение имеют факторы, связанные с образом жизни ребенка.
Следует обратить внимание на вопросы питания, обогащая привычный рацион малыша. Нужно использовать больше продуктов с содержанием кальция и витамина D. Витамины для горла также важны, как и для общего укрепления всего организма.
Регулярно совершайте длительные прогулки на свежем воздухе, уделяя внимание закаливанию малыша.
Помните, что психологическое давление дети воспринимают очень болезненно, поэтому важно по возможности устранять факторы, которые способствуют стрессовым состояниям малыша. Для этого нужно соблюдать следующие правила:
- Равномерно распределяйте время отдыха и нагрузки;
- Уделяйте внимание расслабляющим процедурам;
- Регулярно включайте в режим дня прослушивание спокойной музыки, которая поможет снять лишнее эмоциональное напряжение.
Отсутствие психоэмоционального напряжения и здоровый образ жизни в разы уменьшает риск развития ларингоспазма.
Состояния ларингоспазма у взрослых не имеют специфических отличий от проявления его у детей. Тем не менее, во взрослом возрасте чаще фиксируются осложнения и длительное течение приступа. Поэтому использование описанных выше методик важно применять как можно быстрее, устраняя панические атаки у пострадавшего. До приезда специалистов нужно наблюдать, как себя чувствует больной, проверять функционирование жизненно важных систем: отслеживать показатели пульса, давления и дыхания. В случае необходимости провести реанимационные действия. О них вы можете прочитать здесь.
Народная медицина уже прочно завоевала доверие не только пациентов, но и профессиональных медиков, которые рекомендуют использовать ее методики в качестве вспомогательного средства при основной терапии. Однако в случае с развитием ларингоспазма следует помнить, что травяные настои не помогут устранить приступ. Их можно использовать только для профилактики патологии.
- Всем известны способности соды устранять воспаление. Поэтому полоскание содовым раствором назначается в качестве безопасного дополнения к основной терапии при патологических состояниях горла.
- Отвар из ромашки обладает способностью уменьшать процессы воспаления, устраняя бактериальную микрофлору.
Рецептов, которые помогут справиться с воспалительными процессами в горле, много. Однако помните, что, несмотря на эффективность, использовать их можно только после предварительной консультации с медиками. Многие лекарственные травы нельзя использовать параллельно с медикаментозными препаратами. К тому же они могут вызывать аллергические реакции.
источник
Ларингоспазм – это спазм мышечной ткани гортани. Происходит это бессознательно, человек не может контролировать его. Гортань – это самое тонкое место дыхательных путей и когда возникает спазм, оно сужается или полностью закрывается. Это влияет на возможность разговаривать и процесс дыхания. В результате развивается опасное для жизни человека состояние. Поэтому когда происходит ларингоспазм у детей и взрослых, с неотложной помощью затягивать нельзя.
Спазм гортани возникает как реакция на раздражитель. Причины ларингоспазма:
- развитие воспалительного процесса в органах дыхания,
- реакция на аллерген,
- отекание тканей гортани,
- вдыхание химикатов или опасных соединений,
- реакция на лекарственные препараты,
- опухолевые образования в органах дыхания или на шее,
- нервное состояние, стрессовое потрясение,
- спазмофилия,
- попадание предмета в полость горла.
Начинает прогрессировать данный синдром из-за:
- дефицита кальция,
- травмы, полученной во время родов,
- нарушения метаболизма,
- на фоне развития других заболеваний (бронхопневмония, рахит),
- патологические нарушения в строении дыхательных ходов,
- действие активных веществ, которые попадают через носовые ходы.
У детей такое состояние встречается чаще. Все из-за строения голосовых связок, просвет между ними узкий. Они чаще болеют гриппом и ОРВ, так как иммунитет у них слабый. Поэтому и возникает ларингоспазм у детей намного чаще, и происходит это во время:
- сильных приступов кашля,
- истерики, развивается истерический ларингоспазм,
- внезапная радость и смех,
- когда ребенок сильно испугался.
Признаки возникают внезапно, предсказать их практически невозможно. У ребенка наблюдают затруднение дыхания, которое сопровождается посвистывающими или хрипящими звуками. Лицо бледнеет или может стать синюшным. Так как в организме нахватает кислорода, начинают подключаться дополнительные мышцы к процессу дыхания, шея сильно напрягается.
Когда происходит спазм, ребенок запрокидывает голову назад и сильно открывает рот, на теле можно заметить холодный липкий пот. Пульс плохо прощупывается или имеет нитевидный характер, может произойти остановка дыхания, которая длиться несколько секунд. Когда состояние нормализовалось, малыш засыпает.
Для этих приступов характерно дневное проявление, в течение суток их может быть несколько. Возникновение синдрома зависит от времени года, в летний период приступы не беспокоят человека, а зимой приступы ларингоспазма возобновляются.

Длительный спазм заканчивается острой недостаточностью воздуха, может произойти судорога дыхательных мышц, потерей сознания или сердечной недостаточностью. Такое происходит в тяжелых случаях. Состояние опасно развитием асфиксии (кислородного голодания), в результате чего человек может впасть в кому и даже наступить летальный исход.
При легкой форме диагностируется отдышку или дыхание с характерным звуком.
Исходя из этого, основные симптомы у детей и взрослых следующие:
- тяжелый вдох сопровождается свистом,
- трудно откашляться,
- осиплость голоса,
- вспомогательные мышцы участвуют в дыхательных движениях,
- кожа бледнеет,
- выступает холодный пот,
- непроизвольное мочеиспускание.
У взрослых есть три формы течения ларингоспазма (молниеносную, острую и хроническую). Все зависит от действия провоцирующих факторов.

При контакте аллергика с определенными веществами, может появиться кожная реакция, ринит, а еще реакция в горле. Отек Квинке появляется после контакта с аллергеном, при этом наблюдается отечность всего лица. Этот процесс может распространяться и на гортань, поэтому есть риск развития серьезных осложнений, то в таком случае человеку необходима срочная медицинская помощь. Если этого не сделать, больной умрет от нехватки воздуха.
Такие состояния также провоцирует острое течение приступов. У человека отекают голосовые связки, иногда с осложнениями. Основная симптоматика:
- тембр голоса меняется, он стает хриплым, человек чувствует усталость после долгой беседы,
- сухой кашель.
Если усугубляется ситуация, отек распространяется еще сильнее, пропадает голос, развивается афония. Мучает приступообразный кашель.
Процессы, которые локализуются в носоглотке, могут спровоцировать сужение просвета голосовой щели. Если процесс дыхания затрудняет ринит или синусит, выделения стекают по глотке и попадать в просвет щели, это также негативно влияет на процесс дыхания. Врач может только купировать симптом (спазм горла).
Заболевание инфекционной природы, которое чаще всего провоцирует спазм у взрослых, это дифтерия гортани. Это место локализации развития инфекционного процесса, который спровоцировала дифтерийная палочка. Основным признаком является интоксикация и развитие заболевания горла. При дифтерии человек чувствует сильную боль в горле.
Осмотрев горло, врач отмечает сильную отечность гортани, горла и миндалин, на них виден налет, если его снять, остается кровоточащий след. Через некоторое время фиброзная пленка снова образуется.
Данную форму дифтерии по симптоматике можно легко спутать с ангиной. Только опираясь на результаты исследования мазка, определяется заболевание. Когда заболевание переходит в тяжелую форму, и проявления распространяются по всей поверхности гортани симптоматикой, развивается ларингоспазм.
Точный диагноз поставить только врач после детального обследования пациента, изучения симптоматики и анамнеза. Во время приступа врач замечает сжатие голосовых связок, при сильном спазме наблюдается смещение хрящей гортани.
Если случился спазм, он повторяется в большинстве случаев. Поэтому до приезда скорой помощи нужно облегчить человеку симптомы.
Больного нужно положить на ровную твердую поверхность, в случае остановки сердца, необходимо будет делать массаж. После этого нужно снять или расстегнуть одежду на груди у больного, чтобы облегчить дыхание.
Если спазм спровоцировало определенное вещество, необходимо его исключить, или переместить больного на свежий воздух. Человека советуют обрызнуть прохладной водой. Если это не аллергическая реакция можно дать ему понюхать нашатырный спирт. Попить воды, вызвать рвотный рефлекс или задержать дыхание, так можно остановить приступ. Если ларингоспазм не останавливается длительное время, дают больному раствор бромида калия.

Если после проведения вышеперечисленных мероприятий состояние так и не восстановилось, нужно провести трахеотомию, чтобы воздух попадал в легкие. Определяют, какие препараты нужно вводить только врачи, самостоятельно этого делать не стоит.
Когда приступ случился у ребенка, его необходимо успокоить. Если родители знают о проблеме, нужно следить за тем, чтобы воздух был увлажненным. Это облегчить симптоматику, кашель успокоиться быстрее, и не произойдет остановка дыхания.
А также можно наполнить ванну теплой водой и посадить туда малыша, чтобы он подышал паром. В воду можно добавит немного соды.
Если спазм появляется без причин, следует обратиться в больницу. Ведь ларингоспазм у детей развивается из-за патологических изменений дыхательных путей, нарушения работы желчного пузыря, а также как защитная реакция на пыль или аллерген которые попали с воздухом в организм.
У взрослых приступы лечат так же как и у детей.
Основной целью профилактики является ликвидация причин, которые могут спровоцировать ларингоспазм. Если это последствие заболевания, именно его следует лечить.
- грудничков, с такой проблемой, рекомендуют кормить материнским молоком,
- ванны с бромидом калия помогут предотвратить спазмы,
- помогут ингаляции минеральной водой или с физраствором,
- рацион должен быть разнообразным и сбалансированным, есть больше продуктов, которые содержат кальций и витамины,
- в помещении должен быть увлаженный воздух,
- чаще гулять на свежем воздухе,
- делают массаж и упражнения, чтобы расслабить мышцы.
Соблюдение рекомендаций облегчит жизнь человеку. У него уменьшиться частота приступов или ему удастся полностью избавиться от проблемы.
источник
Ларингоспазм– это явная форма спазмофилии, возникает приступообразно в виде спазма голосовой щели, сопровождается цианозом, явлениями гипоксии. Вслед за спазмом наступает шумный вдох напоминающий «петушиный крик». Приступ длится от нескольких секунд до 2-х минут, в течение дня может повторяться.
1. Вызвать врача через третье лицо.
2. Обеспечить приток свежего воздуха.
3. Освободить от одежды, стесняющей дыхание.
4. Уложить ребенка на ровную мягкую поверхность.
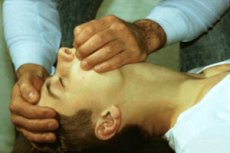
5. Применить методы тактильной стимуляции для создания доминантного очага в головном мозге (обрызгать лицо холодной водой, похлопать по щекам и ягодицам, вытянуть язык, раздражая его корень, надавливая на него шпателем или тупым концом ложки, поднести к носу нашатырный спирт).
6. Создать спокойную обстановку.
7. По назначению врача ввести глюконат кальция 10% — 1 мл на год жизни в/в медленно и противосудорожные препараты (см. общие мероприятия п.Д).
Неотложная доврачебная помощь при карпопедальном спазме.
Карпопедальный спазм– это явная форма спазмофилии, возникает приступообразно в виде судорожного сокращения кистей и стоп.
1. Вызвать врача через третье лицо.
2. Создать спокойную обстановку.
3. Обеспечить приток свежего воздуха.
5. По назначению врача ввести глюконат кальция 10% — 1 мл на год жизни в/в медленно
6. По назначению врача ввести противосудорожные средства.
7. Госпитализировать в детское отделение.
№ 7. Проба Сулковича
Проба Сулковича проводится для выявления кальциурии во время лечения рахита, для исключения передозировки витамина «Д».
К 5 мл. мочи, полученной у ребенка утром натощак добавить 2,5 мл реактива Сулковича (2,5 г щавелевой кислоты, 2, 5 г щавелевокислого аммония, 5 мл ледяной уксусной кислоты, дистиллированной воды до 150 мл).
1. В норме через 30 сек. – молочно-белое помутнение мочи.
2. При пониженном содержании Са в моче – прозрачная.
3. При повышенном – осадок с белыми хлопьями.
№ 8. Лечебная (общая) ванна.
v Моет ванну (или ванночку для детей раннего возраста) с мылом и ополаскивает горячей водой.
v Измеряет температуру воды водным термометром.
v Укладывает ребенка в ванну так, чтобы сначала погрузились ноги, ягодицы и затем туловище; уровень воды должен доходить примерно до мечевидного отростка грудины; верхняя часть грудной клетки, включая область сердца, должна находиться над поверхностью воды; под голову подкладывает полотенце. Мыло не применяют.
v Постепенно, медленной струей подливает воду, достигая назначенной температуры.
v Выдерживает назначенное врачом время, контролируя самочувствие и состояние ребенка.
v Обливает в конце процедуры ребенка водой из кувшина, температура которой на
v Вытирает и одевает ребенка.
v Укладывает ребенка спать, т.к. лечебная ванна делается обычно перед дневным или ночным сном.
Примечание: в зависимости от температуры воды, используемой для ванны, различают прохладные – с температурой 30-33 0 , индифферентные — с температурой 34-36 0 , теплые — с температурой 37-38 0 , горячие – с температурой 39-40 0 ; погружать ребенка надо в воду при температуре 36-37 0 и затем постепенно изменять температуру; продолжительность общей ванны зависит от ее вида и возраста ребенка и колеблется от 3-7 до 7 –15 минут.
Лечебные ванны можно проводить с добавлением лекарственных веществ и трав.
В педиатрической практике наиболее широко применяются следующие ванны:
ГОРЧИЧНЫЕ при заболеваниях органов дыхания – 100 г горчицы на 10 л воды, горячие;
КРАХМАЛЬНЫЕ при экземе – 100 г крахмала на 10 л воды, теплые;
С ПЕРМАНГАНАТОМ КАЛИЯ дезинфицирующие и подсушивающие – добавляют 5% раствор перманганата калия до бледно-розовой окраски воды, теплые;
МОРСКИЕ при рахите и гипотрофии – 50-200 г морской соли на 10 л воды, индифферентные;
ХВОЙНЫЕ при функциональных расстройствах нервной системы 2-3 мл хвойного экстракта на 10 л воды, теплые
С РАСТИТЕЛЬНЫМ СЫРЬЕМ (трава череды, шалфея, зверобоя, цветы ромашки, календулы, листья подорожника, лавра). 50 гр. сырья на 1 л кипятка, настоять, добавить к 10 л воды – использовать при заболеваниях кожи; теплые.
Ручная ванна.
Цель: отвлекающее действие, способствующее рефлекторному уменьшению отека слизистой оболочки дыхательных путей.
Показания: заболевания органов дыхания.
Противопоказания: лихорадка, заболевания кожи, злокачественные новообразования, непереносимость горчицы.
Оснащение: водный термометр, таз, сухая горчица, кастрюля с горячей водой, полотенце, пеленки, одежда.
v Объясняет ребенку ход предстоящей процедуры.
v Берет тазик, наливает в него воду, температуры 37 0 , ставит на стол.
v Усаживает ребенка перед столом.
v Руки ребенка погружает в воду до локтей.
v Очень осторожно, чтобы не попасть на руки ребенка, подливает постепенно горячей воды до повышения температуры в тазике до 40 0 .
v Во время процедуры, которая длится 10-15 минут, следя за общим состоянием ребенка, разговаривает с ним, чтобы создать положительный эмоциональный фон, можно использовать мелкие игрушки.
v Руки насухо вытирает, одевает кофточку с длинным рукавом и укладывает его в постель.
Примечание: такие ванны назначают при заболеваниях органов дыхания, поэтому для усиления раздражающего действия в воду можно добавить сухой горчицы (2 ст. л. на 10 л воды); для измерения температуры воды используют водный термометр.
Горячая вода доливается медленной струей так, чтобы температура повышалась примерно на 1 0 за 2 минуты.
Ножная ванна.
Теплые ножные ванны вызывают преимущественно реакции со стороны сосудов головного мозга, носоглотки. Применяют теплые ножные ванны при ринитах, назофарингитах, ларингитах.
Уровень воды должен доходить до верхней трети голени. Температуру воды в ванне постепенно повышают с 37 0 С до 40-42 0 С, длительность процедуры увеличивают до 15 мин. Для усиления действия ножных ванн добавляют 100 г сухой горчицы. Во время процедуры целесообразно закрыть ноги ребенка вместе с ванночкой байковым одеялом или махровым полотенцем. После ванны ноги ополаскивают теплой водой, насухо вытирают, ребенка тепло одевают.
№ 9. Уход за ребенком при ЭКД.
Цель: предупреждение инфицирования, восстановление целостности кожных покровов.
Показания:опрелости разной степени.
Если у ребенка с аллергическим диатезом имеется только себорея головы (гнейс), то в течение нескольких дней смачивают пораженные места на голове дистиллированным маслом (подсолнечное, прованское, миндальное, касторовое, рыбий жир). Затем через 20-30 минут осторожно удаляют размягченные корки шпателем или влажным тампоном.
При этом заболевании назначают примочки из растворов натрия тетрабората, фурацилина, перманганата калия, 1-2% раствора резорцина. Примочку накладывают каждые 15-20 минут до уменьшения или исчезновения воспалительных явлений и мокнутия. Затем участок поражения покрывают мазями и тальком, окисью цинка, глицерином, свинцовой водой, димедрол-цинковой мазью и др.
На лицо иногда приходится накладывать маску из марли с вырезанными отверстиями для глаз, носа, рта, смоченную каким-либо из указанных врачом составов. Назначенные лекарства в виде взвесей (болтушек) наносятся на пораженную кожу ватным тампоном.
Беспокоящий детей зуд устраняют ментоловым или салициловым спиртом, если на коже нет обширных поражений применяются мази и болтушки, содержащие димедрол и анестезин.
При экссудативном диатезе детям назначают 2 раза в неделю или через день лечебные ванны из танина (20 г на ванну), отвара коры дуба (200 г на 1 л), ванны с добавлением отрубей, крахмала, настоев ромашки и череды. Хороший эффект оказывают ванны с добавлением взбитых пол стакана молока и 1 чайной ложки оливкового масла.
Чтобы предохранить кожу от расчесов, ребенку надевают варежки, зашивают рукава, а в некоторых случаях накладывают шинки из картона на область локтевого сгиба.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8393 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
| Этапы | Обоснование | ||||||||||||||||||||||||
| 1. Взять ребенка на руки | Создание чувства защищенности. | ||||||||||||||||||||||||
| 2. Создать доминантный очаг возбуждения в мозге путем раздражения рецепторов: Ø слизистой оболочки носа (подуть в нос, поднести нашатырный спирт); Ø кожи (лицо и тело ребенка побрызгать холодной водой, похлопать по ягодицам); Ø вестибулярного анализатора (встряхнуть ребенка, изменить положение тела); Ø шпателем нажать на корень языка. | Рефлекторное снятие спазма. | ||||||||||||||||||||||||
| 3. При остановке сердца провести непрямой массаж сердца | Реанимационное мероприятие. | ||||||||||||||||||||||||
| 4. Создать спокойную обстановку | Незначительный раздражитель может спровоцировать повторный приступ. | ||||||||||||||||||||||||
| 5. Госпитализировать ребенка | Необходимость проведения обследования, патогенетического лечения. | ||||||||||||||||||||||||
Медицинская сестра готовит лекарственные препараты: 10% р-р глюконат кальция, 0,5% р-р седуксена (реланиума, диазепама) Эталон ответа (билет 27, задание 1) Неотложная помощь при остром стенозирующем ларинготрахеите
|
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]