В детском возрасте, когда системы и органы малыша еще полностью не сформировались, велик риск развития ларингоспазма. Так называют заболевание, в процессе которого начинается непроизвольные сократительные движения мускулатуры гортани. Из-за них наступает частичное или полное перекрытие голосовой щели.
Проявления ларингоспазма у детей требует оказания неотложной помощи, так как приступ вызывает удушье, из-за которого малыш перестает дышать, что влечет за собой смерть.
Как вести себя взрослым при приступе ларингоспазма у детей, что делать до приезда медиков, а также как узнать патологию – вопросы, ответы на которые вы найдете в нашей статье.
Следует отметить, что патология может проявить себя как у ребенка, так и у взрослого человека. Однако у малыша отек гортани, вызванный мышечными сокращениями, происходит значительно быстрее. Ведь вокруг нее расположены мягкие, еще достаточно нежные ткани, в которых происходит усиленное кровообращение.
Назвать причиной ларингоспазма какой-то один фактор сложно. Ведь достаточно часто приступ случается неожиданно, без всяких видимых предпосылок к нему. Перечислим несколько провоцирующих факторов, которые могут стать причиной спазма:
- Сбой в работе гормональной системы;
- Инфекция вирусной природы;
- Патологические изменения в работе метаболизма;
- Спазмофилия;
- Заболевания, вызванные патологиями глоточной и трахейной области;
- Бронхопневмония.
Способствует спазму гортани и аллергическая реакция. Высокий риск отека гортани у детей вызывает аллергия, которая возникает из-за пыли или токсических веществ, находящихся в воздухе. В этом случае нарушается дыхание, вредный токсин или вещество проникает в горло, вызывая спазм.
Проявлению патологической реакции также способствуют такие факторы:
- Прием медикаментозных препаратов;
- Сильный стресс;
- Неожиданный приступ кашля;
- Истерика, сопровождающаяся громким плачем;
- Испуг.
В группу риска входят следующие категории малышей:
- Получающие искусственное вскармливание;
- Больные рахитом;
- Страдающие эпилепсией;
- Гиперактивные;
- При ярко выраженном авитаминозе (кальция и витамина D).
Учитывая быстрое развитие и внезапность спазматических проявлений, следует изучить признаки патологии, чтобы неотложная помощь при ларингоспазме была оказана вовремя и правильно.
Как распознать приступ ларингоспазма, чтобы не потерять драгоценное время на выполнение необходимых действий? Ведь промедление в этой ситуации крайне опасно: быстро развивающееся удушье приведет к летальному исходу.
Симптомы и лечение патологии – понятия взаимосвязанные. Поэтому их важно распознать в первые минуты проявления.
При развитии спазма у детей проявляются такие изменения:
- Голос становится хриплым;
- Не получается делать полноценный вдох, поэтому наблюдается прерывистая речь;
- Голова инстинктивно опрокидывается назад;
- Наблюдается напряжение мышц шеи;
- Рот широко открыт;
- Кожа бледнеет;
- Покровы возле губ и носа синеют;
- Вдох захлебывающийся, а дыхание прерывистое;
- Самостоятельно восстановить дыхание не получается.
Опаснее всего ларингоспазм, при котором отек перекрыл голосовую щель полностью, так как он чаще всего приводит к удушью и смерти. Спазм проявляется такими симптомами:
- Судорожные движения рук и ног;
- Появление пены изо рта;
- Обморок;
- Мочеиспускание и дефекация непроизвольного характера.
Чаще всего приступ продолжается минуту, после чего, в результате скопившейся в организме углекислоты, центры дыхания получают раздражение. Это способствует восстановлению дыхания.
Приступ можно считать завершенным после глубокого долгого вдоха. После него ребенок начинает ровно и спокойно дышать. Обычно после прекращения спазма малыш ощущает сонливость и ложится спать.
Помните, что случившись однажды, приступ может повториться, причем его длительность, возможно, увеличится. Поэтому так важно знать правила, по которым оказывается первая помощь.
Неотложная помощь при ларингоспазме заключается в простых, но очень важных действиях. Нужно учитывать, что дети очень эмоциональны, поэтому при проявлениях спазма они пугаются, впадая в панику. Малыша нужно успокоить, объясняя, что скоро все пройдет. Далее действуют в такой последовательности:
- Попросите очевидцев происшествия вызвать скорую помощь, а сами вынесите малыша в спокойное прохладное место;
- Обеспечьте ребенку свободное дыхание, расслабив, расстегнув или сняв с него давящие элементы одежды;
- Откройте все окна, чтобы в комнате была свободная циркуляция воздуха;
- Если есть небулайзер, нужно сделать ингаляции;
- Давайте малышу как можно больше пить.
Помощь при ларингоспазме у детей предусматривает использование отвлекающих методик.
К ним относятся такие приемы:
- На лицо ребенка кладут мокрое полотенце;
- Вызывают рвотный рефлекс;
- Щипают или щекочут;
- Отводят в ванну и включают воду комнатной температуры.
Известный педиатр Комаровский считает, что ларингоспазм у детей быстро купируется наличием свежего и влажного воздуха. Более того, все заболевания горла, которые вызывают кашель, также нуждаются в обилии свободно циркулирующего воздуха, который необходимо постоянно увлажнять. Кашель является следствием сухости окружающего воздушного пространства, которое еще больше способствует сужению голосовой щели.
До приезда медицинских работников запрещено самостоятельно пользоваться медикаментозными средствами, так как многие из них способствуют возникновению ларингоспазма.
Родителям, уже знакомым с тем, что такое ларингоспазм по приступу у своего ребенка, нужно обязательно приобрести небулайзер, чтобы в случае внезапного повторного спазма сделать малышу ингаляции. Все время держите ингалятор под рукой. Ведь с его помощью спазм купируется очень быстро, увлажняя горло.
Для ингаляционных процедур используют следующие растворы:
- Минеральная вода со щелочным составом;
- Содовый раствор;
- Суспензия «Пульмикорт».
При отсутствии ингалятора малыша садят в ванную, наполненную теплой водой с добавлением 1-2 ложек соды. Такой прием также позволит увлажнить слизистые.
Не стоит пытаться во время спазма заставлять малыша лечь. Стоя или сидя, ему намного легче дышать.
В большинстве случаев медики, прибывшие на вызов, госпитализируют малыша, чтобы выяснить причину возникновения ларингоспазма.
Лечение детей на догоспитальном этапе основывается на предотвращении возможных осложнений. С этой целью врач может использовать такие назначения:
- Ингаляции с применением Адреналина;
- Использование раствора Хлоралгидрата для клизмы;
- Прием бромистого кальция внутрь.
Если спазматическое сокращение гортанных мышц вызвала аллергическая реакция, назначаются препараты против аллергии.
В особо тяжелых случаях, когда вышеперечисленные методики оказались неэффективными, срочно проводят интубацию трахеи.
Дальнейшие методы, на которых будет базироваться лечение, зависят от факторов, вызвавших ларингоспазм. Диагностические мероприятия проводят в стационарных условиях такими специалистами: педиатром, ЛОР-врачом, аллергологом или инфекционистом.
Лекарство от ларингита прописывается педиатром индивидуально, в зависимости от тяжести протекающего заболевания. Тем не менее, чаще всего при заболеваниях, связанных с воспалительными процессами в глоточной области (ларингит, фарингит), назначают бактерицидные лекарства и антибиотики.
В процессе лечения и при профилактике спазмов большое значение имеют факторы, связанные с образом жизни ребенка.
Следует обратить внимание на вопросы питания, обогащая привычный рацион малыша. Нужно использовать больше продуктов с содержанием кальция и витамина D. Витамины для горла также важны, как и для общего укрепления всего организма.
Регулярно совершайте длительные прогулки на свежем воздухе, уделяя внимание закаливанию малыша.
Помните, что психологическое давление дети воспринимают очень болезненно, поэтому важно по возможности устранять факторы, которые способствуют стрессовым состояниям малыша. Для этого нужно соблюдать следующие правила:
- Равномерно распределяйте время отдыха и нагрузки;
- Уделяйте внимание расслабляющим процедурам;
- Регулярно включайте в режим дня прослушивание спокойной музыки, которая поможет снять лишнее эмоциональное напряжение.
Отсутствие психоэмоционального напряжения и здоровый образ жизни в разы уменьшает риск развития ларингоспазма.
Состояния ларингоспазма у взрослых не имеют специфических отличий от проявления его у детей. Тем не менее, во взрослом возрасте чаще фиксируются осложнения и длительное течение приступа. Поэтому использование описанных выше методик важно применять как можно быстрее, устраняя панические атаки у пострадавшего. До приезда специалистов нужно наблюдать, как себя чувствует больной, проверять функционирование жизненно важных систем: отслеживать показатели пульса, давления и дыхания. В случае необходимости провести реанимационные действия. О них вы можете прочитать здесь.
Народная медицина уже прочно завоевала доверие не только пациентов, но и профессиональных медиков, которые рекомендуют использовать ее методики в качестве вспомогательного средства при основной терапии. Однако в случае с развитием ларингоспазма следует помнить, что травяные настои не помогут устранить приступ. Их можно использовать только для профилактики патологии.
- Всем известны способности соды устранять воспаление. Поэтому полоскание содовым раствором назначается в качестве безопасного дополнения к основной терапии при патологических состояниях горла.
- Отвар из ромашки обладает способностью уменьшать процессы воспаления, устраняя бактериальную микрофлору.
Рецептов, которые помогут справиться с воспалительными процессами в горле, много. Однако помните, что, несмотря на эффективность, использовать их можно только после предварительной консультации с медиками. Многие лекарственные травы нельзя использовать параллельно с медикаментозными препаратами. К тому же они могут вызывать аллергические реакции.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одно из условий успешного купирования ларингоспазма – это своевременно и правильно оказанная доврачебная помощь.
- Первое, что необходимо сделать, это успокоить больного. Для этого применяют раздражающие действия: смочить лицо водой, ущипнуть за кожу, похлопать по спине.
- Необходимо обеспечить поступление свежего воздуха. Для этого нужно снять сдавливающую одежду, открыть окно в помещении и дать пострадавшему немного воды.
- Чтобы остановить приступ можно вызвать рвотный рефлекс, надавив на корень языка или задержать на пару секунд дыхание.
- При спазме, который длится дольше минуты, показан внутренний прием раствора бромида калия 0,5%.
Если вышеперечисленные методы оказались неэффективны, припадок прогрессирует и началась асфиксия, то проводится интубация трахеи или трахеотомия для обеспечения проходимости дыхательных путей. Данную процедуру может выполнять только медик. Если есть признаки остановки сердца, то проводятся реанимационные мероприятия и непрямой массаж сердца. Как только ларингоспазм купирован, пациенту проводят кислородотерапию.
Тяжелая форма спазма гортани с судорогами всего тела и признаками асфиксии – это состояние, которое требует неотложной помощи, так как его прогрессирование может привести к летальному исходу.
Алгоритм действия при ларингоспазме:
- Уложите пострадавшего на ровную поверхность, поскольку могут потребоваться реанимационные мероприятия.
- Для облегчения движений грудной клетки и легких, расстегните или снимите одежду.
- Обеспечьте максимально тихую обстановку и приток свежего воздуха, так как есть риск кислородного голодания.
- Тело и лицо смочите водой, дайте больному ватку с нашатырным спиртом или надавите на корень языка. Такие раздражающие действия останавливают спазм.
- Поскольку спазм связан с гипокальцинемией, то показано внутривенное введение глюконата кальция в дозировке 5-10 мл 10% раствор.
- Для восстановления проходимости дыхательных путей выполните интубацию или трахеотомию.
- При отсутствии пульса и остановке сердца показан непрямой массаж сердечной мышцы.
После восстановления дыхания пациента забирают на скорой помощи в больницу для контроля жизненных показателей и дальнейшего обследования.

Лечение спазмов гортани у взрослых затруднительно, но в некоторых случаях они проходят самостоятельно. Особое внимание во время приступа должно быть уделено первичной экстренной помощи.
Для того чтобы снять ларингоспазм следует обеспечить больному доступ к свежему воздуху и спокойную обстановку. Паника и истерическое состояние окружающих приведет к усугублению дыхательной недостаточности. Если расстройство протекает в легкой форме, то пациенту необходимо дать попить прохладной воды и смочить ею лицо.
Судороги хорошо купируются с помощью побочных раздражителей: похлопывание по спине, щипок за кожу, нажатие на корень языка. Можно использовать нашатырный спирт или внутривенное/внутримышечное введение противосудорожных препаратов. Если точно известно, что приступ вызван аллергеном, то необходимы антигистаминные и антиаллергические средства.
Первое, что необходимо сделать если у вашего близкого возник ларингоспазм – вызвать скорую помощь. До приезда медиков следует попытаться облегчить состояние больного в домашних условиях.
Пострадавшего нужно расположить в горизонтальном положении, снять сдавливающую грудную клетку одежду. Лицо смочить прохладной водой, дать немного жидкости и обеспечить поток свежего воздуха. Обстановка вокруг должна быть спокойной, чтобы больной максимально расслабился. Эффективны будут легкие похлопывания по спине, пощипывания зоны горла, надавливание на корень языка и другие раздражающие действия.
источник
Сестринский процесс при рахите, спазмофилии, гипервитаминозе Д
1. Рахит. Основные причины дефицита витамина Д.
3. Клиника. Лечение. Профилактика. Диспансеризация.
4. Роль медсестры в оказании помощи ребенку с гипервитаминозом Д.
5. Спазмофилия явная и скрытая.
6. Неотложная помощь при ларинготрахеите.
Рахит –заболевание детей раннего возраста, при котором нарушается фосфорно-кальциевый обмен, процессы костеобразования и минерализации костей, а также функции НС и внутренних органов.
Причина– дефицит витамина Д (гиповитаминоз Д)
1)Дефицит солнечного облучения и пребывания на свежем воздухе, т.к. 90% вит.Д синтезируется в коже под воздействием солнечного света.
-искусственное вскармливание неадаптированными смесями;
-несвоевременное введение прикормов ( при искусств. вск-и);
-одностороннее вскармливание ( углеводистое, вегетарианское).
-недоношенность, т.к. в последние месяцы беременности поступает максимальное кол-во Са и Р.;
— нерациональное питание и режим бер-ной (мало прогулок, недостаток двигательной активности), могут привести к меньшим запасам вит. Д, Са и Р
4) недостаточная двигательная активность самого ребенка из-за перинатального повреждения НС., или ребенку не проводят массаж,т.к. кровоснабжение кости заметно повышается при мышечной деятельности.
5)Заболевания ЖКТ, приводящие к дисбактериозу с диареей, в результате нарушается всасывание Са.
6)Противосудорожная терапия, назначаемая длительно( фенобарбитал)
7)Синдром нарушенного всасывания(целиакия, муковисцидоз), заб-я печени и почек , при которых нарушается образование вит.Д
8)Наследственные аномалии обмена вит.Д
9)Экологические ф-ры — накопившиеся в окр.среде тяжелые металлы , замещают в костях Са , и приводят к остеомаляции , остеопорозам и у взрослых. Также имеет значение недостаток солнечного облучения в промышленных городах, когда дым, туман , стекло снижают эффективность УФО..
10) Пигментация кожи – уменьшает интенсивность образования вит Д в коже , что существенно значение лишь для детей с пигментированной кожей, проживающих в северных районах.
Предрасполагающие факторы рахита:
· нерациональное питание беременной женщины
· дефекты вскармливания ребенка (искусственное вскармливание, несвоевременное введение прикорма, одностороннее вскармливание)
· дефицит солнечного облучения
· недостаточная двигательная активность ребенка
· частые заболевания ребенка, особенно желудочно–кишечного тракта,
Группа риска: чаще болеют
1) дети 1года жизни, т.к. они интенсивно растут, формируется скелет.
2)Недоношенные дети – из-за недостаточности ферментативных систем и малым запасом витаминов и микроэлементов в организме.
3) Дети родившиеся с крупным весом, т.к. у них более интенсивный обмен.
Потребность в вит.Д составляет
— для взрослого – 100МЕ в день
Различают начальный период, период разгара, период реконвалисценции и остаточных явлений.
Начальный период
Первые признаки заболевания наблюдаются на 2-3мес. жизни и в основном связаны с поражением нервно-вегетативной системы. Характерны следующие симптомы:
-легкая возбудимость, раздражительность, беспокойство, нарушение сна, потливость, облысение затылка. Изменения со стороны костей нет. Длительность периода 1,5нед -1мес .
Период разгара. В этом периоде появляются изменения со стороны костной и мышечной системы:
-размягчение костей большого родничка,
-размягчение плоских костей черепа – краниотабес, мягкий череп меняет конфигурацию, уплощается затылок, возникает ассиметрия головы.
-увеличиваются лобные и теменные бугры (башенный череп, олимпийский лоб), седловидный нос
-нарушения со стороны грудной клетки: расширение нижней аппертуры, Гаррисонова борозда, «куриная» грудь, грудь сапожника, искривления позвоночника, утолщения в области эпифизов предплечья и голеней « рахитические браслеты», в фалангах пальцев «нити жемчуга», искривления костей ключиц, плечевых.
-к концу года – Х или О – образные ноги, плоскостопие.
— в тяжелых случаях «рахитический плоский таз».
Со стороны мышечной с-мы (гипотония)
Проявляется задержкой моторного развития (ребенок позже начинает ползать, садиться, ходить)
— гипотония мышц брюшного пресса –проявляется как «лягушачий живот», это приводит к запорам,
-гипотония диафрагмы и дых.мускулатуры – ведет к нарушению легочной вентиляции, возникают застойные явления в легких, часто возникают бронхо-легочные заболевания.
-гипотония миокарда нарушает работу сердца, застаивается кровь в печени, в результате она увеличивается.
В крови –анемия. В этом периоде значительно снижается уровень фосфора, кальция и повышается уровень щелочной фосфотазы( слышен запах ацетона).
Период реконвалисценции (выздоравления)характеризуется постепенным ослаблением и обратным развитием симптомов, ( восстанавливается тонус мышц, ф-ция органов, все показатели крови постепенно восстанавливаются).
Период остаточных явлений отмечается у детей 2-3лет. Когда нет признаков активного рахита, хотя налицо последствия перенесенного рахита.
По тяжести различают 1) легкую степень (нач.п-д), 2) среднюю ( умеренные изменения костей и внутренних органов) и 3)тяжелую ( выраженные деформации и изменения внутренних органов).
1) Диетотерапия: — адаптированные с-си. Своевременное введение прикорма.
2) Специфическая терапия – растворы витамина Д ( водные и масляные) На курс 200 000 – 400 000 МЕ. После окончания переходят на поддерживающую дозу -500МЕ
3) Препараты Са и Р.(карбонатСа, глицерофосфат Са)
4) УФО для профилактики рецидива рахита через 1,5-2мес после проведенного курса лечения вит.Д( исключая летние мес.)
8) Лечебные ванны (солевые, хвойные).
Профилактика.
Антенатальная— правильный режим дня, рациональное питание матери, суточная доза вит.Д 400МЕ.
Постнатальная -организация правильного питания ребенка с первых дней жизни, с 3-4 нед жизни детям назначают вит.Д по 500МЕ в течении 1-1.5мес
Диспансеризация. Детей перенесших рахит наблюдают до 3-х лет. Рекомендуют рациональное питание, гигиенический режим, гимнастику, закаливание.
Профилактические прививки проводят через 1-1,5мес после окончания основного курса вит.Д.
Профилактика
| Антенатальная неспецифическая | Антенатальная специфическая | Постнатальная неспецифическая | Постнатальная специфическая |
| Рациональный режим дня беременной женщины, достаточное пребывание на свежем воздухе. Достаточный сон. Рациональное витаминизированное питание. Ежедневный прием поливитаминов. Профилактика и лечение токсикозов и заболеваний. Предупреждение преждевременных родов. | С 28-32 недели беременности на 6-8 недель назначаются препараты витамина Д в суточной дозе 500 МЕ (лучше поливитаминный комплекс, содержащий витамин Д, Са и Р). В солнечные месяцы витамин Д не назначается. Курс ОУФО в последние 3-4 месяца беременности в количестве 10-15 процедур. | Рациональное питание кормящей матери, ежедневный прием поливитаминов. Максимальная длительность грудного вскармливания, своевременное введение прикормов и корригирующих добавок. Правильная организация смешанного и искусственного вскармливания. Соблюдение режима дня и правил ухода за ребенком. Регулярное проведение ребенку закаливающих процедур, массажа, гимнастики | Назначается доношенным детям с 3-недельного возраста в дозе 500 МЕ в сутки, недоношенным детям – с 2-недельного возраста в дозе 400-1200 МЕ в сутки (индивидуально!) круглогодично, кроме солнечных месяцев. Проба Сулковича каждые 2-3 недели. При переходе на вскармливание адаптированными смесями учитывать дозу витамина Д в смеси (до 500 МЕ). Дачу препарата совмещать с препаратами Са, витаминами С и группы В. Курс ОУФО в количестве 10-15 процедур 2 раза в год (осенне-зимний период). На втором году жизни можно давать рыбий жир и проводить курс ОУФО. |
Роль М/с в оказании помощи ребенку с гипервитаминозом Д- (развивается при передозировке вит.Д)
При назначении лечебных доз вит,Д необходимо каждые 7-10 дн проводить пробу Сулковича Проба на +++ является указанием на передозировку вит,Д ( отмена)
Реактив Сулковича смешиваем с с двойным количеством мочи , оцениваем ч/з 1-2мин. ( 1мл реактива и 2 мл мочи)
— при гипокальцуурии – моча прозрачная;
-при нормальном содержании – молочно-подобное помутнение
-пари повышенном кальции – появляется сразу грубое помутнение.
М/с должна тщательно контролировать используемую дозу вит.Д, систематически осматривать ребенка, при появлении первых признаков передозировки ( снижение аппетита, срыгивание, рвота)прекратить прием вит,Д.
Своевременно провести пробу Сулковича, назначается обильное питьё, овощные соки и блюда , назначают антогонисты вит.Д – вит, А ,. С и Е. на 8-10 дней
Спазмофилия
— название происходит от греческого spasmos – спазм, судорога и philia –склонность, предрасположение – это заболевание детей раннего возраста, в основе которого лежит гипокальциемия, вызывающая повышенную готовность организма к тоническим и клоническим судорогам. Чаще встречается у детей от 3-х месяцев до 2-х лет. В настоящее время, в связи с проведением профилактики рахита, это заболевание встречается редко.
Основные клинические проявления спазмофилии:
Различают две формы детской тетании:
Латентная форма заболевания чаще предшествует явной форме и может длиться от нескольких недель до нескольких месяцев. Под влиянием провоцирующих факторов скрытая тетания может переходить в явную форму. Характерны следующие симптомы:
· Симптом Хвостека — при легком поколачивании пальцем в области щеки между скуловой дугой и углом рта (fоssа саninае) происходит сокращение мимической мускулатуры соответствующей стороны.
· Симптом Люста — при ударе ниже головки малоберцовой кости происходит быстрое отведение стопы.
· Симптом Труссо — при сдавливании сосудисто-нервного пучка в средней трети плеча через 3-5 минут кисть судорожно сокращается, принимая положение «руки акушера».
· Симптом Маслова — под влиянием болевого раздражения (укол) возникает кратковременная остановка дыхания.
Явная форма детской тетании может возникать на фоне латентного течения или совершенно внезапно и проявляется ларингоспазмом, карпопедальным спазмом или эклампсией.
Ларингоспазм возникает приступообразно в виде легкого спазма голосовой щели или полного, кратковременного ее закрытия, сопровождается цианозом, при этом ребенок испуган, покрывается липким потом, вслед за кратковременным спазмом наступает шумный вдох, напоминающий «петушиный крик». Приступ длится от нескольких секунд до 1-2 минут, в течение дня может повторяться.
Карпопедалъный спазм — это тоническое сокращение мускулатуры стоп и кистей; кисти при этом максимально согнуты, большой палец приведен к ладони, остальные пальцы согнуты под прямым углом в пястно-фаланговых сочленениях, а в межфаланговых суставах разогнуты («рука акушера»);стопы находятся в состоянии резкого подошвенного сгибания.
Эклампсия – самая редкая, но наиболее тяжелая форма явной тетании, представляет собой общий приступ тонико-клонических судорог, которые начинаются с оцепенения, заторможенности, подергивания мимической мускулатуры, далее судороги распространяются на другие группы мышц, захватывая и дыхательные, при этом дыхание ребенка становится прерывистым, всхлипывающим, появляется цианоз, ребенок теряет сознание, происходит непроизвольное мочеиспускание и дефекация. После приступа ребенок обычно засыпает.
Неотложная помощь при ларингоспазме.
1- Уложить ребенка на ровную твердую поверхность.
2- Расстегнуть стесняющую одежду
3- Обеспечить доступ свежего воздуха
4- Создать спокойную обстановку
5- Рефлекторное снятие спазма:
Лицо и тело ребенка сбрызнуть водой, пощекотать ватным фитилем в носу, подуть в нос. Поднести нашатырь или шпателем нажать на корень языка
6- При остановке сердца –непрямой массаж сердца
7- После восстановления дыхания – кислородотерапия.
8- Если нет дыхания интубация или трахеотомия, ИВЛ
Гипервитаминоз Д (Д — витаминная интоксикация) — это состояние, обусловленное передозировкой витамина Д или повышенной чувствительностью организма к препаратам витамина Д с последующим развитием гиперкальциемии и токсических изменений в органах и тканях. Чаще наблюдается у детей первых 6-ти месяцев жизни.
Факторы риска развития заболевания:
§ Неконтролируемый прием препаратов витамина Д
§ Передозировка препаратов витамина Д
§ Назначение витамина Д в летнее время года
§ Применение препаратов витамина Д одновременно с адаптированными молочными смесями, без учета содержания в них кальциферола.
§ Индивидуальная повышенная чувствительность к препаратам витамина Д
Механизм развития заболевания:
В основе заболевания лежит гиперкальциемия, которая сопровождается гиперкальциурией, отложением кальция в стенках сосудов с последующим необратимым кальцинозом внутренних органов. В первую очередь при этом страдают органы, участвующие в активизации и выведении витамина Д (печень, почки и сердечно-сосудистая система), быстро реагирующие на изменение метаболизма кальция. При этом отмечается нарушение минерального обмена (гипофосфатемия), что приводит к отрицательному азотистому балансу и ацидозу.
Клиническая картина.
Различают две клинические формы гипервитаминоза Д:
Острая Д-витаминная интоксикация: чаще развивается у детей первого года жизни при бесконтрольном приеме витамина Д. Ведущими симптомами являются симптомы кишечного токсикоза, нейротоксикоза, нарушение функций жизненно важных органов.
Клинические симптомы кишечного токсикоза:
§ снижение аппетита вплоть до полной анорексии, жажда;
· упорная рвота, быстрое падение массы тела;
· развитие симптомов обезвоживания (кожа сухая, черты
лица заострены, большой родничок западает, снижен тургор тканей и мышечный тонус)
Клинические симптомы нейротоксикоза:
· повышенная возбудимость, сменяющаяся вялостью и
· вегетативные расстройства (потливость, красный дермографизм);
· помрачнение сознания вплоть развития комы;
Со стороны других органов:
· изменение сердечно-сосудистой деятельности (гипотония, тахикардия, глухость тонов сердца);
· почечная недостаточность (дизурия, полиурия, альбуминурия);
· изменение показателей крови (анемия, гиперкальциемия, азотемия, ацетонемия).
· костные изменения (избыточное отложение кальция в зонах роста трубчатых костей).
Хроническая Д-витаминная интоксикация возникает на фоне длительного применения препарата в умеренных дозах и характеризуется менее яркой клинической картиной:
· снижен аппетит, рвота наблюдается редко;
· отмечается беспокойный сон, раздражительность;
· быстрое заращение швов черепа и раннее закрытие большого родничка;
· со стороны других органов и систем изменения выражены незначительно.
· ОПН, токсический гепатит, острый миокардит
· Раннее закрытие зон роста костей с нарушением развития скелета
· Раннее развитие склероза сосудов внутренних органов, постепенное отставание в физическом и психическом развитии.
Методы диагностики:
· Биохимический анализ крови: гиперкальциемия, азотемия, ацетонемия.
· Анализ мочи: гиперкальциурия, гиперфосфатурия.
· Резко положительная проба по Сулковичу.
Определяется тяжестью поражения органов и длительностью гиперкальциемии.
При острой интоксикации возможен летальный исход в связи с развитием острой почечной недостаточности, токсического гепатита, острого миокардита.
Исходом хронической формы может быть раннее развитие склероза сосудов внутренних органов, нарушение формирования костного скелета, постепенное отставание в физическом и психическом развитии.
источник
Ларингоспазм у детей характеризуется сужение гортани вплоть до полного перекрытия голосовой щели с последующей блокировкой доступа кислорода к легким.
Чаще всего приступы случаются у детей до 2–3 лет
Чаще всего приступы случаются у детей от 3 месяцев до 2–3 лет. Это объясняется наличием уязвимых мест гортани. К таким относятся:
- голосовые складки;
- подскладочная зона.
В раннем детстве там расположена лимфоидная рыхлая соединительная ткань, которая под воздействием неблагоприятных факторов отекает и приводит к перекрытию дыхательных путей. С возрастом проблема становится менее актуальна. После 6–7 лет такие спазмы возникают намного реже. У взрослых чаще встречается ларингит без спазмов.
Приступ спазма гортани развивается моментально. Его можно распознать по следующим симптомам:
- одышка;
- затрудненное дыхание: удлиненный вдох и свистящий выдох;
- рефлекторные реакции: запрокинутая назад голова, широко открытый рот;
- выраженное побледнение или посинение кожных покровов, носогубного треугольника, ладоней и подошв.
Чаще всего патология начинается со стеноза гортани, который в медицинской терминологии называется ложный круп. У многих малышей обострения возникают в ночное время суток. Похожими признаками сопровождается бронхиальная астма.
Если патологическое состояние затягивается, ребенок может упасть в обморок. Возможно появление симптомов эпилепсии – судорог, густой пены изо рта.
В первую очередь при ларингоспазме нужно вызвать скорую, однако быстро она не приедет, поэтому оказывать первую помощь придется самостоятельно. Бригада медиков поможет оценить жизненно важные показатели ребенка по прибытию.
Отек рыхлой соединительной и лимфоидной ткани в области голосовой щели у детей раннего возраста чаще всего провоцируют инфекции – коклюш, ОРВИ, грипп. К другим факторам относятся:
- слишком сухой воздух в помещении;
- аллергены: пыль, шерсть домашних животных, пыльца и т.п.;
- сильные эмоции: стресс, плач, крик;
- перегрузка голосовых связок;
- ларинготрахеит.
Спазмы гортани, которые периодически возникают в конце зимы или начале весны, могут указывать на дефицит витамина Д или кальция. Среди других причин развития патологии выделяют:
- эндокринные расстройства;
- нарушение обменных процессов;
- бронхоспазм и другие болезни органов дыхания;
- применение отдельных медикаментов, например, адреналина;
- проблемы в работе желчного пузыря;
- опухоли либо увеличение щитовидной железы.
Однократное появления ларингоспазма чаще всего связано с раздражающим действием негативных факторов. Если проблема повторяется регулярно по несколько раз в сутки, стоит пройти обследование.
Ларингоспазм у детей представляет угрозу для жизни, поскольку сопровождается удушьем
При затяжном спазме присутствует большой риск для здоровья и жизни. В такой ситуации родителям нужно успокоиться и взять себя в руки.
Что делать при развитии ларингоспазма дальше:
- Позвонить в скорую помощь. Лучше попросить об этом другого взрослого, который находится рядом, чтобы не терять драгоценное время. Можно поставить телефон на громкую связь и одновременно помогать малышу, если дома никого больше нет.
- Постараться успокоить ребенка. Стресс может усиливать ларингоспазм. При сильном волнении улучшение наступает медленнее.
- Обеспечить приток свежего воздуха. Открыть форточки в квартире, вывести малыша на балкон . Если на улице холодно, больного нужно укутать теплым пледом, потому что переохлаждение может усугубить ситуацию.
- Дать малышу подышать влажным воздухом. Для этих целей подойдет домашний увлажнитель воздуха или ванная комната, в которой нужно открыть теплую воду, чтобы помещение наполнилось паром. Категорически запрещены горячие ингаляции над кастрюлей и другие сомнительные методы первой помощи.
- Ингаляции на небулайзере с физраствором и гармонами или беродуалом.
Оказывая первую помощь, нужно помнить, что в момент спазма гортани нарушается дыхание, поэтому каждая минута промедления может привести к тяжелым осложнениям. Кислородное голодание, возникшее вследствие гипоксии, приводит к необратимому поражению внутренних органов. Через 4–5 минут после полной остановки дыхания может наступить гибель головного мозга.
В тяжулых случаях требуется неотложная помощь, включающая непрямой массаж сердца и искусственное дыхание. При тяжелых асфиксиях врачи прибегают к трахеостомии. Так называют введение полой трубки внутрь трахеи для нормализации дыхания. Если после проведенных мероприятий ребенок не начинает дышать самостоятельно, его подключают к аппарату искусственной вентиляции легких.
Чем снять спазм гортани из медикаментов при повторных случаях, подскажет врач после проведения обследования и подтверждения диагноза.
Неотложная помощь при ларингоспазме оказывается до приезда медиков, удушье дольше 3–5 минут опасно для жизни
Диагностика проводится с целью обнаружения основного заболевания, на фоне которого возникает ларингоспазм. Для этого прибегают к лабораторным, а также инструментальным методам обследования. В список рекомендуемых входят:
- общий анализ крови, мочи, биохимия;
- исследование на глисты и лямблии (кровь, кал);
- диагностика гормонального фона: ТТГ, АТ-ТПО, глюкоза крови;
- анализы для поиска причинно-значимого аллергена.
- иммунологические тесты.
При необходимости может быть назначен рентген, МРТ, КТ. Эндоскопическое исследование помогает осмотреть органы изнутри.
Дополнительно потребуется консультация невропатолога, иммунолога, аллерголога, инфекциониста и других узких специалистов. Обнаружить причины ларингоспазма удается не всегда. В ряде случаев врачи рекомендуют проводить симптоматическое лечение.
Самыми эффективными мерами профилактики являются контроль основного заболевания и своевременное обращение к врачу.
Как предотвратить развитие ларингоспазма— снизить вероятность ОРВИ:
- одевать по погоде, избегать общения с заразными сверстниками, укреплять иммунитет;
- создать в помещении благоприятный климат: регулярно делать влажную уборку, проветривать помещение, бороться с пылью и шерстью домашних животных;
- в холодное время года, когда в помещении работают нагревательные приборы, пользоваться увлажнителем воздуха;
- почаще гулять на улице: летом организм насыщается витамином Д, зимой получает дополнительную порцию кислорода;
- обязательно возить ребенка каждое лето на море;
- пройти курс профилактического лечения в санатории, специализирующемся на болезнях дыхательных путей или нервной системы, если обнаружена связь спазмов гортани с повышенной нервозностью.
У некоторых малышей приступы проходят после улучшения взаимоотношений в семье и уменьшения умственных нагрузок. Еще детям, имеющим склонность к ларингоспазмам, не рекомендуется долго смотреть телевизор, играть в компьютерные игры. Все эти факторы раздражают нервную систему и могут провоцировать спазмы гортани.
Ларингоспазм относится к опасным для жизни состояниям, которые требуют медицинского контроля. У большинства детей количество приступов сокращается с возрастом. Родителям необходимо ознакомиться с принципами оказания неотложной помощи заранее. Это позволит не растеряться в экстренной ситуации и быстро устранить спазм гортани у малыша.
источник
| Этапы | Обоснование | |||||||||||||||||||||||||||
| 1. Взять ребенка на руки | Создание чувства защищенности. | |||||||||||||||||||||||||||
| 2. Создать доминантный очаг возбуждения в мозге путем раздражения рецепторов: Ø слизистой оболочки носа (подуть в нос, поднести нашатырный спирт); Ø кожи (лицо и тело ребенка побрызгать холодной водой, похлопать по ягодицам); Ø вестибулярного анализатора (встряхнуть ребенка, изменить положение тела); Ø шпателем нажать на корень языка. | Рефлекторное снятие спазма. | |||||||||||||||||||||||||||
| 3. При остановке сердца провести непрямой массаж сердца | Реанимационное мероприятие. | |||||||||||||||||||||||||||
| 4. Создать спокойную обстановку | Незначительный раздражитель может спровоцировать повторный приступ. | |||||||||||||||||||||||||||
| 5. Госпитализировать ребенка | Необходимость проведения обследования, патогенетического лечения. | |||||||||||||||||||||||||||
Медицинская сестра готовит лекарственные препараты: 10% р-р глюконат кальция, 0,5% р-р седуксена (реланиума, диазепама) Эталон ответа (билет 27, задание 1) Неотложная помощь при остром стенозирующем ларинготрахеите
№ 7. Проба Сулковича Проба Сулковича проводится для выявления кальциурии во время лечения рахита, для исключения передозировки витамина «Д». К 5 мл. мочи, полученной у ребенка утром натощак добавить 2,5 мл реактива Сулковича (2,5 г щавелевой кислоты, 2, 5 г щавелевокислого аммония, 5 мл ледяной уксусной кислоты, дистиллированной воды до 150 мл). 1. В норме через 30 сек. – молочно-белое помутнение мочи. 2. При пониженном содержании Са в моче – прозрачная. 3. При повышенном – осадок с белыми хлопьями. | ||||||||||||||||||||||||||||
| Доклиническая практика | Учебная практика | Технологическая практика |
№ 8. Лечебная (общая) ванна.
v Моет ванну (или ванночку для детей раннего возраста) с мылом и ополаскивает горячей водой.
v Измеряет температуру воды водным термометром.
v Укладывает ребенка в ванну так, чтобы сначала погрузились ноги, ягодицы и затем туловище; уровень воды должен доходить примерно до мечевидного отростка грудины; верхняя часть грудной клетки, включая область сердца, должна находиться над поверхностью воды; под голову подкладывает полотенце. Мыло не применяют.
v Постепенно, медленной струей подливает воду, достигая назначенной температуры.
v Выдерживает назначенное врачом время, контролируя самочувствие и состояние ребенка.
v Обливает в конце процедуры ребенка водой из кувшина, температура которой на
v Вытирает и одевает ребенка.
v Укладывает ребенка спать, т.к. лечебная ванна делается обычно перед дневным или ночным сном.
Примечание: в зависимости от температуры воды, используемой для ванны, различают прохладные – с температурой 30-33 0 , индифферентные — с температурой 34-36 0 , теплые — с температурой 37-38 0 , горячие – с температурой 39-40 0 ; погружать ребенка надо в воду при температуре 36-37 0 и затем постепенно изменять температуру; продолжительность общей ванны зависит от ее вида и возраста ребенка и колеблется от 3-7 до 7 –15 минут.
Лечебные ванны можно проводить с добавлением лекарственных веществ и трав.
В педиатрической практике наиболее широко применяются следующие ванны:
ГОРЧИЧНЫЕ при заболеваниях органов дыхания – 100 г горчицы на 10 л воды, горячие;
КРАХМАЛЬНЫЕ при экземе – 100 г крахмала на 10 л воды, теплые;
С ПЕРМАНГАНАТОМ КАЛИЯ дезинфицирующие и подсушивающие – добавляют 5% раствор перманганата калия до бледно-розовой окраски воды, теплые;
МОРСКИЕ при рахите и гипотрофии – 50-200 г морской соли на 10 л воды, индифферентные;
ХВОЙНЫЕ при функциональных расстройствах нервной системы 2-3 мл хвойного экстракта на 10 л воды, теплые
С РАСТИТЕЛЬНЫМ СЫРЬЕМ (трава череды, шалфея, зверобоя, цветы ромашки, календулы, листья подорожника, лавра). 50 гр. сырья на 1 л кипятка, настоять, добавить к 10 л воды – использовать при заболеваниях кожи; теплые.
Ручная ванна.
Цель: отвлекающее действие, способствующее рефлекторному уменьшению отека слизистой оболочки дыхательных путей.
Показания: заболевания органов дыхания.
Противопоказания: лихорадка, заболевания кожи, злокачественные новообразования, непереносимость горчицы.
Оснащение: водный термометр, таз, сухая горчица, кастрюля с горячей водой, полотенце, пеленки, одежда.
v Объясняет ребенку ход предстоящей процедуры.
v Берет тазик, наливает в него воду, температуры 37 0 , ставит на стол.
v Усаживает ребенка перед столом.
v Руки ребенка погружает в воду до локтей.
v Очень осторожно, чтобы не попасть на руки ребенка, подливает постепенно горячей воды до повышения температуры в тазике до 40 0 .
v Во время процедуры, которая длится 10-15 минут, следя за общим состоянием ребенка, разговаривает с ним, чтобы создать положительный эмоциональный фон, можно использовать мелкие игрушки.
v Руки насухо вытирает, одевает кофточку с длинным рукавом и укладывает его в постель.
Примечание: такие ванны назначают при заболеваниях органов дыхания, поэтому для усиления раздражающего действия в воду можно добавить сухой горчицы (2 ст. л. на 10 л воды); для измерения температуры воды используют водный термометр.
Горячая вода доливается медленной струей так, чтобы температура повышалась примерно на 1 0 за 2 минуты.
Ножная ванна.
Теплые ножные ванны вызывают преимущественно реакции со стороны сосудов головного мозга, носоглотки. Применяют теплые ножные ванны при ринитах, назофарингитах, ларингитах.
Уровень воды должен доходить до верхней трети голени. Температуру воды в ванне постепенно повышают с 37 0 С до 40-42 0 С, длительность процедуры увеличивают до 15 мин. Для усиления действия ножных ванн добавляют 100 г сухой горчицы. Во время процедуры целесообразно закрыть ноги ребенка вместе с ванночкой байковым одеялом или махровым полотенцем. После ванны ноги ополаскивают теплой водой, насухо вытирают, ребенка тепло одевают.
№ 9. Уход за ребенком при ЭКД.
Цель: предупреждение инфицирования, восстановление целостности кожных покровов.
Показания:опрелости разной степени.
Если у ребенка с аллергическим диатезом имеется только себорея головы (гнейс), то в течение нескольких дней смачивают пораженные места на голове дистиллированным маслом (подсолнечное, прованское, миндальное, касторовое, рыбий жир). Затем через 20-30 минут осторожно удаляют размягченные корки шпателем или влажным тампоном.
При этом заболевании назначают примочки из растворов натрия тетрабората, фурацилина, перманганата калия, 1-2% раствора резорцина. Примочку накладывают каждые 15-20 минут до уменьшения или исчезновения воспалительных явлений и мокнутия. Затем участок поражения покрывают мазями и тальком, окисью цинка, глицерином, свинцовой водой, димедрол-цинковой мазью и др.
На лицо иногда приходится накладывать маску из марли с вырезанными отверстиями для глаз, носа, рта, смоченную каким-либо из указанных врачом составов. Назначенные лекарства в виде взвесей (болтушек) наносятся на пораженную кожу ватным тампоном.
Беспокоящий детей зуд устраняют ментоловым или салициловым спиртом, если на коже нет обширных поражений применяются мази и болтушки, содержащие димедрол и анестезин.
При экссудативном диатезе детям назначают 2 раза в неделю или через день лечебные ванны из танина (20 г на ванну), отвара коры дуба (200 г на 1 л), ванны с добавлением отрубей, крахмала, настоев ромашки и череды. Хороший эффект оказывают ванны с добавлением взбитых пол стакана молока и 1 чайной ложки оливкового масла.
Чтобы предохранить кожу от расчесов, ребенку надевают варежки, зашивают рукава, а в некоторых случаях накладывают шинки из картона на область локтевого сгиба.
193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Частичное перекрытие дыхательных путей или их полная непроходимость, вызванные непроизвольным сокращением гортанной мускулатуры, называется ларингоспазмом. Этот приступ в большинстве случаев не требует врачебного вмешательства, так как может быть остановлен по несложному алгоритму оказания первой помощи. Но в некоторых случаях даже требуется хирургическое вмешательство.
Сокращение мускулатуры гортани может происходить у взрослого или ребенка. Дети данного заболевания страдают где-то до 2-хлетнего возраста. Развитие ларингоспазма обусловлено резким отеком, который закрывает собой горловую щелку.
Предпосылок к подобному приступу нет. При всем окружающем благополучии он может сучиться в любой момент.
Провоцировать ларингоспазм могут несколько факторов. Что касается детей, то чаще всего ему подвержены те, что находятся на искусственном вскармливании. Общими причинами развития могут стать:
- Нарушения метаболических процессов
- Гормональный сбой
- Вирусная инфекция
- Спазмофилия
- Бронхопневмония
- Заболевания глотки или трахеи
Привести к раздражению мускулатуру могут аллергические реакции, затрагивание гортанного нерва, примеси пыли или дыма в вдыхаемом воздухе, лекарственные препараты, а также сильное волнение или стресс.
У ребенка отек гортани развивается гораздо быстрее, так как ее окружают мягкие и нежные ткани, которые хорошо снабжены кровью. Детская голосовая щель и ее мускулатура раздражаются гораздо быстрее от любого усилия.
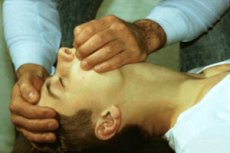
На фото симптомы ларингоспазма
Своевременное выявление и оказание помощи при ларингоспазме может спасти человеку жизнь, так как долгое пребывание без поступления в организм воздуха чревато развитием удушья и, как следствие, асфиксии. Распознать приступ помогут характерные для него признаки и симптомы. Помогают их определить последовательные изменения в поведении человека и его организма:
- Появление хрипотцы в голосе, покашливания, смех и плач во время горловых спазмов.
- Прерывание эмоции или разговора для резкого глубокого вдоха.
- Запрокидывание головы назад, широкое открытие рта, остановка дыхания. Если это ребенок, то у него может начаться паника.
- Побледнение кожных покровов, посинение слизистых и треугольника вокруг губ.
- Захлебывающиеся вдохи при восстановлении дыхания. У детей наблюдается снижение активности или глубокий сон.
Если приступ протекает в тяжелой форме, то самостоятельно вернуться к нормальному дыханию больной не сможет. Распознать это помогают появившиеся дополнительные симптомы: судороги конечностей, пена изо рта, потеря сознания, непроизвольное мочеиспускание или дефекация.
Именно при осложненном случае спазма возрастает риск летального исхода при невосстановлении функции дыхания. Даже если спазм случился у вас впервые и был не опасным, все равно следует обратиться к врачу и некоторое время наблюдаться. Ларингоспазмы имеют тенденцию повторяться даже через очень большой промежуток времени.
Причины и симптомы приступа ларингоспазма:
Дети более эмоционально переживают случающийся приступ и могут поддаться панике и истерики. Это только усугубит ситуацию, поэтому вам в первую очередь следует постараться успокоить малыша.
Спазм случается во время продолжительного плача, смеха или при испуге. Поэтому не оставляйте детей без присмотра и не позволяйте им долгое время истерить. Неотложная помощь во время приступа заключается в следующем:
- Возьмите ребенка на руки, чтобы успокоить, покиньте место скопления людей, вызовите или попросите вызвать скорую помощь.
- Расслабьте на малыше одежду, чтобы воздух мог беспрепятственно попасть в легкие.
- По возможности увлажните воздух вокруг и снизьте его температуру.
- При наличии под рукой аппарата для ингаляции выполните эту процедуру.
- Помойте ребенка в теплой ванне или обмойте водой.
- Обеспечьте ему теплое питье: молоко, ромашковый отвар, слабый раствор чая.
Как оказать первую помощь при ларингоспазме:
В зрелом возрасте приступы могут проходить несколько сложнее, чем у детей. Независимо от того, сколько человеку лет, он нуждается в посторонней помощи, которая поможет сохранить ем жизнь. Неотложная помощь при этом несколько схода с тем, что следует делать детям:
- Не позволяйте паниковать ни себе, ни больному. Вызовите скорую помощь.
- Отвлеките его и вместе с тем попробуйте ущипнуть, пощекотать нос, вызвать рвотный рефлекс. Подобного рода «раздражения» способны восстановить нормальную подачу воздуха.
- Обеспечьте приток свежего воздуха.
- Обрызните больному лицо водой.
- Уложите его на горизонтальную поверхность и уберите вещи, которыми больной сможет себя травмировать.
- Расстегните стесняющую дыхание одежду и дайте понюхать нашатырный спирт.
- До приезда скорой фиксируйте характер дыхания и пульс больного.
- При отсутствии пульса выполните непрямой массаж сердца или искусственное дыхание по технике «рот в рот».
Для выполнения больному ларингоспазмом ингаляций может использоваться специальный прибор – небулайзер. Для его заполнения выбираются следующие растворы:
- Физраствор
- Минеральная вода
- Мирамистин
- Отвар женьшеня
- Ромашковый отвар
Выбор средства производится с учетом имеющихся показаний или противопоказаний. Процедура направлена на смягчение и увлажнение слизистых оболочек. Нельзя использовать для ингаляций простую воду и не следует дышать раствором продолжительное время. Достаточно для процедуры 35 минут.
При частом повторении приступов можно сделать клизму из раствора хлоралгидрата: 0,3-0,5 г вещества на стакан воды. Объем зависит от возраста пациента. Для внутреннего приема подойдет 0,5%-ый раствор бромистого калия: для взрослых по 1 ч.л. дважды в сутки.
Если спазм гортани вызван приступом аллергии, то следует принять антигистаминные препараты. Это могут быть:
Купирование или лечение одного приступа ларингоспазма не защитит от его повторения. Полностью исключить вероятность его в будущем невозможно.
С возрастом дети перерастают спазмы гортани, но во взрослой жизни приступ может вновь повториться.
Во время ларингоспазма, сопровождающегося судорогами и непроизвольным движением тела, больной может травмировать себя окружающими предметами.
Самым опасным осложнением во время приступа является невозможность дышать. Отсутствие воздуха может стать причиной летального исхода. Прогноз для больных в целом весьма благоприятный при условии своевременного оказания помощи.
Чтобы защитить своего ребенка от спазмов гортани, родителям стоит придерживаться несложных рекомендаций по уходу. Они заключаются в следующем:
- Принимать ванну следует с добавлением раствора бромида калия.
- Выполнять ингаляции с наиболее подходящим ребенком раствором.
- Принимать прописываемые врачом медикаменты.
- Давать малышу больше продуктов с содержанием кальция, богатых витаминами.
- Больше гулять с ребенком на свежем воздухе, возить его на море, по возможности.
Не забывайте, что детский организм необходимо закалять. Выполняйте вместе с ребенком зарядку, массаж, найдите ему расслабляющее хобби: рисование, лепка, плавание.
Как предотвратить приступы ларинготрахеита у детей, советы доктора Комаровского:
Нередко профилактические мероприятия могут оказаться куда эффективнее медикаментозного лечения. Зная природу происхождения приступов, взрослому человеку под силу исключить их влияние на свой организм. Поэтому:
- Не игнорируйте лечение заболеваний, особенно инфекций дыхательных путей.
- Введите в рацион питания больше продуктов с содержанием кальция или принимайте его в форме препаратов.
- Находите время для отдыха, лучше всего на свежем воздухе.
- Защитите себя от негативного влияния и стрессов.
- Займитесь спортом: не для олимпийских рекордов, а для поддержания хорошей физической формы.
Ларингоспазм при правильном подходе не опасен для человека. Главное, правильно повести себя во время приступа и вести такой образ жизни, который позволит исключить рецидивы.
источник