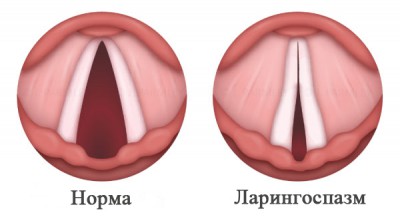
Ларингоспазм— внезапное непроизвольное сокращение мускулатуры гортани. Вызывает частичное или полное закрытие голосовой щели и протекает с инспираторной одышкой (затрудненным вдохом).
Иногда сочетается с трахеоспазмом, когда сокращается одновременно и гладкая мускулатура задней перепончатой части трахеи.
Такое состояние может наблюдаться у взрослых, но чаще всего ему подвержены дети в возрасте от 3-х месяцев до 2-х лет, особенно при наличии факторов риска. Это обусловливается тем, что именно в возрасте до 2-х лет физиологический просвет голосовой щели очень мал, а нервная система слишком лабильна и неустойчива, что с легкостью может спровоцировать внезапный приступ ларингоспазма. Приступы ларингоспазма могут длиться от нескольких секунд до 1-2-х минут, и проявляться несколько раз в сутки.
Этиология ларингоспазма
Причина этого патологического состояния в повышенной рефлекторной возбудимости нервно-мышечного аппарата гортани. Во время приступа черпалонадгортанные связки (два листа слизистой оболочки, разделенные соединительной тканью, находятся у входа в гортань) сведены к средней линии, голосовые связки плотно сомкнуты, черпаловидные хрящи (парные хрящи, к которым крепятся голосовые связки) сближены и вывернуты. Поэтому после шумного вдоха дыхание сначала становится поверхностным, а потом и вообще может прекратиться, так как воздух пройти не может. Слизистая оболочка гортани при этом никак не изменяется.
Причины ларингоспазма у детей:
• недостаток кальция в организме;
• ухудшение реактивности организма;
• наличие заболеваний: хорея, спазмофилия, бронхопневмония, рахит и т.д.;
• патологические изменения органов дыхательной системы – трахеи, лёгких, глотки;
• закапывание в носовые ходы различных активных веществ (например, адреналина).
Ларингоспазм у детей возникает во время:
Этиология ларингоспазма у взрослых:
• действие различных лекарств, которыми обработали слизистую гортани;
• ущемление опухоли доброкачественного характера;
• вдыхание воздуха, который содержит определённое количество аллергенов (пыль, пыльца растений, различные ароматические вещества и т.д.);
• воспаление поверхности гортани;
• раздражение возвратно-гортанного и блуждающего нервов (например, вследствие аневризмы, стрессовых ситуациях, которые сопровождаются сильным волнением).
. Характерная особенность ларингоспазма — его неожиданное появление.
• развивается шумный, свистящий и затруднительный вдох;
• кожные покровы бледнеют, появляется синюшный оттенок, отчетливо выделяется носогубной треугольник;
• мышцы лица, шеи, живота напряжены, рот открыт, голова откинута назад;
• пульс тяжело прощупывается, и временно может прекратиться процесс дыхания;
• отсутствует или ослабевает реакция зрачков на действие светом.
Симптомы тяжелого ларингоспазма:
• угнетение сердечной деятельности;
• непроизвольное мочеиспускание, дефекация.
. При длительном приступе, если помощь не будет оказана немедленно, наступит смерть от асфиксии.
У взрослых истерический ларингоспазм сочетается с судорогами глотки, пищевода и конечностей. Как правило, приступ быстро прекращается сам. Этот приступ напоминает эпилептический припадок. В легких случаях наблюдается кратковременное сужение голосовой щели, затяжной свистящий вдох, побледнение или посинение лица, непродолжительная одышка, всхлипывание.
Диагностика ларингоспазма
Диагноз «ларингоспазм» ставят на основании клинической картины приступа и жалоб пациента.
Первая помощь при ларингоспазме
При ларингоспазме нужно лечить не сам приступ, а причину его возникновения. Во избежание осложнений следует при первых признаках ларингоспазма вызывать врача или скорую помощь. До того времени пока приедет врач, взрослым следует выполнить следующие мероприятия:
1. Во время приступа больного следует успокоить, создать спокойную обстановку, обеспечить приток свежего воздуха (расстегнуть воротник, подвести к окну).
2. Рефлекторные методы для снятия спазма: на лицо и тело брызнуть холодной водой, или вызвать раздражение слизистой оболочки носа при помощи ватного жгутика, либо же подуть в нос, поднести нашатырный спирт или шпателем нажать на корень языка.
3. В случае тяжелого приступа следует уложить ребёнка на ровную твёрдую поверхность, поскольку возможна остановка сердца, требующая реанимационных мероприятий.
4. Обязательно ввести внутривенно глюконат кальция в дозировке 1 мл на год жизни, поскольку причиной спазмофилии является гипокальциемия. В особо тяжёлых случаях применяют единственный в мире деполяризующий миорелаксант сукцинилхолин.
5. При отсутствии эффекта провести интубацию или трахеотомию для обеспечения проходимости дыхательных путей.
6. При остановке сердца проводятся реанимационные мероприятия: непрямой массаж сердца.
7. Учитывая, что в результате ларингоспазма развивается гипоксия, после восстановления дыхания необходимо провести кислородотерапию.
Профилактика ларингоспазма
Прописывается выполнение закаливающих процедур и общеукрепляющего лечения. Зачастую назначается прием витамина D, лекарств с содержанием кальция, облучение ультрафиолетом, употребление молочно-растительной пищи, долгие прогулки в разных местах (лес, парк, набережная).
Рекомендуются занятия на расслабление детей. Это могут быть какие-то специальные игры, массаж, рисование. Главное правило: ребенка нельзя заставлять это делать, так как это уже не будет расслаблением. При подборе занятия на отвлечение очень важно понаблюдать, что ребенку нравится и что его успокаивает. Сбалансированное питание и употребление витаминов также может способствовать скорейшему выздоровлению.
Только лишь соблюдая простые рекомендации и регулярно осматриваясь у ЛОР-врача, можно навсегда избавиться от спазмов мышц гортани.
Прогноз при ларингоспазме
При своевременно начатом и адекватном лечении, прогноз благоприятный. Стоит также отметить тот факт, что часто, по мере взросления ребёнка, ларингоспазм полностью пропадает и лечение его уже не требуется.
Итак, как вы поняли, ларингоспазм – опаснейшее для жизни состояние, потому очень важно распознать его как можно раньше и также быстро оказать первую помощь и вызвать врача.
источник
Круп – это болезнь, которая поражает гортань. Со стороны ребенка она проявляется кашлем, удушьем, возможными хрипами в горле. Преимущественно причина крупа – воспалительный процесс, располагающийся в слизистой оболочке гортани.
Существует несколько типов болезни – истинный и ложный круп. Первый вариант провоцируется инфекцией — дифтерийной палочкой. При этом происходит воспалительная реакция и дополнительно формируется пленка. Болезнь склонна прогрессировать, постепенно приступы удушья становятся все более сложными.
Для ложной формы болезни характерно воспаление катарального характера, при этом сопровождается отечностью гортани. Заболевание задевает связки, от чего может изменяться голос. Данная болезнь провоцируется различными вирусами – гриппа, парагриппозными, корью и т.д.
Дыхание у ребенка становится затруднительным, данное явление называется стридор, когда возникает колющее, свистящее дыхание. Причина звуков при вдохах заключается в отечности гортани, чем сильнее она распространилась, тем больше количество производимого шума.
При увеличении уровня шума можно определить развитие отека, такая ситуация требует неотложной помощи. Прежде, чем появится стридор, возможно формирование сухого кашля, который характерен для большинства болезней дыхательных путей.
Голос хрипнет, становится осиплый – это характерная черта крупа, но при этом симптом должен сопровождаться стридором. В остальных случаях охриплость расценивается как следствие ларингита, который не вызвал отеки в гортани.
Достаточно часто круп не возникает самостоятельно, а дополнительно сопровождается ОРВИ. Соответственно ложному крупу могут быть присущи и симптомы другой болезни, в частности – увеличение общей температуры тела, болевой синдром в суставах и мышцах, а также остальные проявления простуды.
Больной должен лечиться в сопровождении врача, под его постоянным контролем, соблюдать повышенную осторожность при вторичном инфицировании.
Проявления болезни сильно зависят от стадии развития, всего выделяют 4 этапа:
- Стеноз гортани имеет небольшой объем, проявляется только при физической нагрузке либо повышенных волнениях. Для диагностики проводится осмотр, на котором рассматривается длительный вдох и немного хрипов со свистящим звуком, обычно они проявляются на вдохе;
- Следующий этап развития характеризуется одышкой даже в состоянии покоя. При вдохе у ребенка визуально наблюдается движение в яремной ямке, также можно ощутить втяжение в промежутках между ребрами. При выслушивании отчетливо различимы хрипы сухого происхождения. При этом возможно кислородное голодание, которое проявляется синеватой окраской в области носогубного промежутка. Дополнительно возможна тахикардия, изменение ритма сна (обычно пациент спит плохо, часто просыпается) и возбуждение;
- Для 3-ей степени характерно образование инспираторной одышки, при этом втягивается межреберные промежутки и эпигастральная область. Наблюдается отчетливый «лающий» кашель, при этом сопровождается дисфонией и патологическим изменением дыхания. Дополнительно наблюдается повышенное беспокойство, которое периодически сменяется сонливостью, заторможенностью, спутанностью сознания;
- На последнем этапе пропадает «лающий» кашельи шумы при дыхании, но оно становится поверхностным, аритмическим. Возможны брадикардия, гипотония, судороги, спутанность сознания, в некоторых случаях доходит до гипоксической комы. Отсутствие лечения может привести к асфиксии, а она провоцирует летальный исход.
Преимущественно симптомы ложного крупа усиливаются в ночное время. Это спровоцировано тем, что во сне кровоток в гортани усиливается, но отток несколько уменьшается, создавая благоприятные условия для формирования отека.
Дыхание может затрудняться еще более, если вместе с крупом, проявляется и ОРВИ с заложенностью носа. Тогда мокрота из гортани из-за интенсивного движения воздуха подсыхает и становится более трудноотделимой.
- Некоторые родители при самостоятельном лечении, не разобравшись в причине болезни, прибегают к стандартным методам – горчичникам, растираниям эфирными маслами. Это делать нельзя, так как вещества обладают достаточно резким запахом, что может спровоцировать приступ сильного кашля;
- Мед достаточно эффективен при различных болезнях дыхательных путей, но, если у ребенка аллергия на него, то может спровоцировать еще больший отек и усугубить тяжесть течения;
- Нельзя давать противокашлевые препараты, которые подавляют кашлевой центр и снижают его интенсивность, так как мокрота скапливается достаточно быстро. Организм вполне нормально реагирует на эти отложения, но ему можно и помочь, употребляя лекарства для облегчения отхаркивания. При данной болезни лучше прибегнуть к сиропам, у них эффект быстрее.
Прежде всего при ложном крупе не стоит паниковать, иначе ребенок будет в сильном страхе, необходимо спокойно вызвать скорую помощь, а самим, пока что выполнить несколько простых и полезных процедур.
- Нужно наполнить ванну, вода должна быть горячей и добавить в нее питьевую соду на глаз приблизительно 2-3 ст.л. От ребенка требуется нахождение в ванной комнате, которая пропитывается влагой, воздух становится теплым и при этом щелочным. Необходимо оставить ребенка здесь до приезда врача. Воздух в ванной помогает несколько снизить спазматические процессы, а также немного разжижить мокроту, упрощая ее отделение. Для усиления эффекта можно приготовить тазик с горячей водой для отпаривания ног и рук, температура должна быть высокая, но щадящая к коже — +40 °C.
- При ложном крупе отлично помогают теплые напитки, к примеру молоко. В него добавить щепотку соды и какую-нибудь минеральную воду без газа.
- Ребенку необходимо простимулировать отхождение мокроты, самый простой, дедовский способ – надавить на корень языка при помощи ручки с чайной ложки. Нужно провоцировать рвотный рефлекс, но изначально не доводить до него, немного дотрагиваясь у больного будет приступ кашля, в последствии вызвать рвоту.
- При наличии ингалятора можно провести процедуру при помощи 0,05% смеси нафтизина, применять на протяжении 5 минут. Для приготовления раствора необходимо смешать 1 к 1 0,05% лекарство и физиологический раствор, изначально достаточно приготовить 2 мл. Если концентрация препарата более высокая (0,1%), то пропорция изменяется 1 к 2. Если ингалятор отсутствует, следует закапать раствор в ноздри – 2-3 капли для каждой. Положение ребенка может быть любое, зависит от того, как ему будет легче дышать. Постельный режим не следует навязывать.
Любой больной, который имеет проявления заболевания дыхательных путей, должен пройти обследование, а лучше пребывать в стационаре до определения болезни и первоначального контроля врачом.
Основная задача при терапии ложного крупа – это купирование и устранение стеноза гортани, а также устранение воспалительных реакций, отечности. Поэтому следует не только лечить, но и исключить негативное воздействие на организм.
Ложный круп у взрослых бывает крайне редко, преимущественно вследствие аллергической реакции. Основа лечения для взрослого заключается в употреблении противоаллергических препаратов. Среди антигистаминных лекарств можно отдать предпочтение практически любому, рекомендуется: Гисманал, Трексил, Телфаст и т.д. Также возможно купирование кашля при помощи противокашлевых лекарств.
Позитивно на организм воздействует свежий воздух, щелочные напитки. Применяя лекарства следует отдавать предпочтение сиропам, таблеткам для рассасывания, ингаляционным жидкостям и аэрозольным препаратам.
В общем для лечения ложного крупа применяют различные препараты, в зависимости от природы возникновения, но есть наиболее эффективные средства.
- Активнее всего рекомендуются к применению кортикостероиды ингаляции при помощи адреналин содержащих препаратов. Кортикостероиды весьма эффективны против воспалительных процессов, позволяют устранять отечность в слизистой поверхности. Применение кортикостероидов оправдано даже на начальных стадиях болезни и без них не обходится острая форма. При этом препараты практически не обладают побочными эффектами.
- Следует тщательно и взвешено оценивать целесообразность применения лекарства, если у ребенка присутствует сахарный диабет или туберкулез (даже в стадии ремиссии), а также ветряной оспы. Иначе возможен риск регрессии заболевания.
- Можно применять дексаметазон, дозировка рассчитывается из соотношения 0,6 мг вещества на 1 кг веса ребенка. Это позволяет снизить тяжесть болезни на протяжении первого времени. Вводится в организм внутривенно и внутримышечно, также можно употреблять перорально. Способ использования зависит от тяжести болезни, возраста пациента и наличия сопутствующих заболеваний.
- В качестве ингаляционного раствора может использоваться беродуал, который помогает при большинстве болезней воспалительного происхождения в дыхательных путях. При стационарном лечении может использоваться ингаляция смесью с эпинефрином.
- Очень индивидуально, но могут применяться противокашлевые препараты – это возможно при чистом ложном крупе без осложнений ОРВИ и образования мокроты. В таком случае кашель становится непродуктивным, можно применять: коделак, кодеин, тусупрекс, либексин. Также по необходимости прописывают седативные препараты.
Безусловно лечение народными средствами всегда кажется более безопасным, а соответственно привлекательным. Важно не избегать лечения медикаментами в острых формах болезни, так как самостоятельная терапия опасна прогрессией заболевания. Приведенные рецепты помогают в лечении, но они редко и только на начальных стадиях используются в качестве монотерапии.
Естественно, что осиплый голос создает ненужную нагрузку на гортань и провоцирует определенные повреждения, дискомфорт у пациента.
Лучше на этом этапе минимизировать общение, а заниматься прогреванием. Полезно устраивать дыхательные процедуры для увлажнения и стимуляции отхождения мокроты (если такая есть).
Согревание помогает несколько снизить болевые ощущения при отеке и облегчить приступы кашля.
Используйте ванночку с горячей водой и добавьте в нее соду, дышите воздухом 10-15 минут. Можно добавлять нафтизин для ингаляций. Не использовать эфирные масла и другие вещества с резким запахом.
Ребенку станет значительно легче, если его вырвет. Для этого необходимо смочить тряпку теплой водой и положить на горло. Приготовить теплое молоко и добавить в него сахар, подойдет и обычная сахарная вода. Пощекотать пальцем или ложкой в горле, чтобы ребенка вырвало.
При наличии небуляйзера можно провести ингаляцию при помощи физиологического раствора. Его можно найти в любой аптеке, преимущественно он используется для ночного хранения контактных линз. Каждый час употреблять ингаляции по 10 минут. В ингаляцию можно добавить и раствор (сиром не подойдет) амбробене или лазолван, но регулярность не должна быть выше 2-3 раз в сутки.
Пить нужно много, но небольшими дозами. Подойдет и обычная чистая вода, но для улучшения вкусовых качеств можно использовать немного лимонного сока. Можно чередовать с молоком.
При проявлении затвердевания в пленке, когда ребенок начинает задыхаться необходимо срочно предпринимать действия. Врач отдаст предпочтение трахеотомии, если альтернативы нет, но на начальных стадиях болезни можно смазать горло керосином изнутри. Вещество устраняет наружную пленку, которая затвердела и облегчает дыхание ребенку, но это лишь временная мера.
Приготовляется средство для внутреннего применения, которое содержит – стручки, гранулы растения мать-и-мачеха, немного коры с дерева дикой вишни и добавить немного яванского перца. Перемешайте сбор в равной пропорции и используйте 1 ч.л. на стакан кипятка. После 30 минутной выдержки можно дать к употреблению ребенку. Это средство устраняет слизь с гортани и снижает остроту спазмов.
Ложный круп в острых стадиях очень опасен, поэтому необходимо предпринимать своевременные действия по устранению болезни на начальных этапах. Круп развивается достаточно быстро, таким образом нужно в кратчайшие сроки доставить ребенка в больницу.
Еще вечером малыш был здоров, разве что чуть покашливал, а среди ночи он вдруг просыпается от грубого приступообразного кашля и затрудненного дыхания. Он задыхается! Что это такое?
Как вы уже убедились, растить ребенка – огромное счастье. Конечно, малыш вас многим радует. Но как же тревожат любые его болезни! А уж если здоровье нарушается внезапно, то пугаетесь и вы, и ваше чадо. Судя по всему, ваш испуг сильнее.
Остро возникающие проблемы со здоровьем бывают разные, но особенно сильно может впечатлить какое-либо нарушение дыхания. Причин для развития данного состояния много, но сегодня мы решили обратить внимание на ларингоспазм.
Он может развиваться при разных патологиях, возникает всегда внезапно. Поэтому предлагаем вам разобраться, как оказывается первая помощь при ларингоспазме у детей.
Ларингоспазм – это резко возникшее сокращение гладкой мускулатуры гортани. Развивается чаще у детей, особенно до 3 лет, в том числе и на первом году жизни.
Такая склонность у детей связана с анатомическими особенностями строения их дыхательных путей – просвет гортани сравнительно более узкий, чем у взрослых. Кроме того, у детей менее стабильная нервная система, а спазм мышц может быть связан с повышенной нервно-рефлекторной возбудимостью.
Приводим краткий перечень возможных предрасполагающих факторов:
- действие на дыхательные пути раздражающих веществ, пыли, распыление спреев;
- аллергия, в том числе отек Квинке в области гортани;
- инородное тело в дыхательных путях;
- ларингит, возможно, в сочетании с трахеитом, бронхитом и даже пневмонией. В этом случае развивается стеноз гортани, о нем поговорим отдельно;
- недостаток в рационе витамина Д;
- спазмофилия;
- хорея;
- последствия родовой травмы, в том числе гидроцефалия.
Основной признак – это затруднение вдоха, появление вследствие этого одышки. Дыхание во время приступа шумное, свистящее, слышное на расстоянии. Может быть кашель. Чаще приступы бывают в ночное время.
Это связано с усилением кашля и особенностями нервной регуляции организма. Кожа бледная, затем может синеть (цианоз). Выступает пот. Ларингоспазм обычно продолжается несколько секунд, реже дольше.
Неотложная помощь при ларингоспазме у детей должна осуществляться как можно раньше. Сразу вызывайте скорую помощь.
Примерный алгоритм действий до приезда скорой:
- Успокоить ребенка. Самое элементарное – возьмите детку на руки. И успокойтесь сами!
- Обеспечить доступ свежего воздуха (открыть форточки, окна).
- Расстегнуть и ослабить любую стесняющую дыхание одежду.
- По мере возможности воздух увлажнить. Можно распылять воду из пульверизатора, можно повесить намоченные простыни на работающие радиаторы центрального отопления. Лучше всего набрать в ванну горячую воду и дать ребенку вдыхать этот пар. Сажать ли малыша в ванну, решайте сами. Я думаю, лучше продолжать держать его на руках.
- Можно сделать ингаляцию не просто паром, а с содой. Очень хорошо действует щелочное питье, теплое молоко.
- Рефлекторные методы снятия приступа – надавливание на корень языка (провоцирование рвотного рефлекса), потягивание языка, щипки кожи, брызганье водой в лицо – можете попробовать у более старших детей. Это же относится и к вдыханию запаха нашатыря. С малышом до 3 лет так лучше не экспериментировать.
- Внимание! Не надо делать следующее:
- укладывать ребенка – при необходимости усадите его – так легче дышать;
- применять какие-либо ароматические вещества;
- вводить лекарственные препараты без назначения врача.
Ларингостеноз – сужение просвета гортани вследствие не только спазма мышц, но еще и отека слизистой, появления слизи в дыхательных путях. Это круп, который бывает ложный – при вирусных инфекциях, и истинный.
Ложный круп, не смотря на название, очень опасен и может привести к асфиксии, и оказываемая при нем первая догоспитальная помощь та же, что описана выше (кроме пункта 6). До приезда «Скорой» вы можете еще дать ребенку антигистаминные препараты, даже если он у вас не аллергик.
- Дальнейшее лечение крупа должно проводиться в стационаре, под постоянным наблюдением персонала, поэтому ни в коем случае не отказывайтесь от госпитализации.
- Желаем вам и вашему ребенку никогда не испытать такого состояния, но если уж избежать ларингоспазма не удалось, будьте начеку и окажите малышу всю доступную помощь.
- И пусть приступы больше не повторяются!
Эта информация действительно очень важна, но написана для вашего ознакомления. Подробные инструкции как и что делать вам скажет только лечащий врач.
Ларингоспазм – медицинский термин, обозначающий непроизвольное судорожное сокращение и блокирование мышц гортани, ведущее к перекрытию доступа к воздуху, потере сознания и контроля над собой, а в сложных случаях – к асфиксии .
- У детей приступы могут быть связаны с развитием определенных заболеваний , получением психической травмы, аллергией, со злоупотреблениями лекарственными препаратами.
- Ларингоспазм у детей до двух-трех лет возможен при испуге, во время сильного смеха или плача.
- Еще одна причина – заглатывание небольших предметов, блокирующих нормальную деятельность мышц.
- Проявляется ларингоспазм весьма ярко, поэтому спутать его, скажем, с ларингостенозом, будь он врожденным или приобретенным, нельзя.
Ребенок во время спазматического приступа вдыхает, но выдохнуть ему очень тяжело.
Он пытается откашливаться, бледнеет, попытки дышать сопровождаются свистом или хрипом, тело покрывается мокрым потом. Сложные течения ларингоспазмов сопровождаются потерей сознания, пеной изо рта, судорогами.
Паниковать родителям при таких симптомах опасно, особенно, если приступ случился впервые.
Вызывая «скорую», параллельно успокойте ребенка и дайте ему возможность надышаться влажным теплым воздухом .
Для разблокирования мышц гортани эффективен вызов рвотного рефлекса , питье воды небольшими глотками или вдыхание нашатыря.
При ларингоспазме у детей, вызванном аллергической реакцией. обязательно дайте ребенку выпить антигистаминный препарат .
Если малыш что-то проглотил и подавился, необходимо вытащить застрявший предмет, наклонив его тело головой вниз и похлопав по спине. В редких случаях приехавшие по вызову врачи «скорой помощи» для остановки спазма через рот вводят в трахею или гортань специальную трубку, чтобы ребенок мог дышать.
Ларингоспазм у детей не всегда единичен и часто не проходит самостоятельно. Он свидетельствует о наличии проблемы, решить которую можно только со специалистом в области отоларингологии.
Для начала предстоит найти причину приступа и попытаться ее ликвидировать. Чтобы ларингоспазмы не повторялись, врач может порекомендовать принимать теплые ванны в воде, разбавленной определенным количеством бромида калия, проводить ингаляции с лекарствами или минеральной водой, подкорректировать свой рацион, добавляя в пищу больше кальция, витамина Д. овощей и молочных продуктов .
Родителям младенцев предложат отказаться от искусственных молочных смесей и искать натуральное донорское молоко.
В некоторых случаях никакого специального лечения назначено не будет. Но тогда особое внимание предстоит уделять профилактике – прогулкам на свежем воздухе, закаливанию, отдыху в горах или на море. Среди профилактических мероприятий имеются и специальные упражнения на расслабление мышц гортани в виде игр с элементами массажа и рисования.
Ларингоспазм – это достаточно распространенное явление у детей первых двух лет жизни. Несмотря на то, что тяжелые случаи со смертельным исходом встречаются крайне редко, родителям необходимо знать, какие меры нужно принять, если у ребенка наблюдается спазм гортани.
К основным признакам наступившего ларингоспазма относят резкое изменение дыхания, вызванное сужением мышц гортани. Ребенок при этом запрокидывает голову назад, у него открывается рот и слышится резкий свист, вызванный сужением. У ребенка сразу бледнеют кожные покровы, может наблюдаться синюшность кожи лица, особенно в районе носогубного треугольника.
Для ларингоспазма характерен холодный пот, а также включение в процесс дыхания вспомогательных мышц.
Обычный приступ может длиться до нескольких минут. После этого дыхание постепенно восстанавливается, и ребенок начинает чувствовать себя нормально. В некоторых случаях дети могут засыпать сразу после того как ларингоспазм прекратится.
В более тяжелых случаях дети могут терять сознание. Для таких спазмов характерны судороги конечностей, непроизвольное хождение «под себя», выделение пены изо рта.
Если приступ затягивается, у ребенка может наступить асфиксия.
При первых симптомах ларингоспазма у детей важно оказать неотложную помощь. Правильные и своевременные действия помогут быстро нейтрализовать приступ, не доводя до его ухудшения.
В первую очередь необходимо сохранять спокойствие, так как нервозность может передаться ребенку, усилив спазм.
Первая помощь при ларингоспазме у детей сводится к восстановлению дыхания. Для этого необходимо вызвать у него раздражительные рефлексы. Так, малыша можно ущипнуть, похлопать ему по спинке или легонько потянуть его за кончик языка.
Также эффективными являются попытки вызвать рвотный рефлекс. Для этого кончиком маленькой ложки необходимо дотронуться до корня языка.
Также лицо малыша можно сбрызнуть холодной водой и обеспечить ему приток свежего воздуха, поскольку в момент спазма малыш ощущает нехватку кислорода.
Если ребенок достаточно взрослый, чтобы понять и выполнить вашу просьбу, нужно предложить ему нарочно задержать дыхание, сделав перед этим глубокий вдох.
Если меры не помогают, к носу малыша подносят вату, смоченную в нашатырном спирте. В особо тяжелых случаях проводят интубацию.
Курс лечения при диагностированном ларингоспазме указывает врач. Перед этим в обязательном порядке выясняется причина, спровоцировавшая развитие данного заболевания.
Среди основных рекомендаций, входящих в рамки лечения, можно отметить:
- длительные прогулки на свежем воздухе;
- прием витаминов;
- употребление в пищу продуктов, богатых кальцием ;
- избегание стрессовых для ребенка ситуаций.
В одной из предыдущих публикаций о видах кашля у детей мы уже упоминали такое опасное заболевание, как ложный круп и то, что закончиться он может самым печальным образом. Поэтому каждый родитель просто обязан знать, как оказать первую помощь при ларингоспазме, чтобы не растеряться в случае приступа и оказать действительно эффективную помощь.
Кто в группе риска
Отек гортани может возникнуть вследствие обычной вирусной простудной инфекции, а значит, столкнуться с ним может каждый. Но в первую очередь в зону риска попадают аллергики.
Когда нужна экстренная помощь
Первая помощь при ложном крупе нужно оказывать немедленно, на счету каждая минута. А чтобы вам легче было определять природу кашля у ребенка, почитайте о признаках ларингоспазмах. Хотя спутать ложный круп с чем-то еще достаточно тяжело: у ребенка начинается частый лающий сухой кашель, а во время вдоха слышен громкий свистящий звук.
В чем заключается первая помощь при остром крупе
Во время приступа ребенок боится, а это значительно усугубляет его состояние. Поэтому самое первое, что вы должны сделать при ларингоспазме, — успокоить малыша. Усадите его на колени, прижмите к себе и постарайтесь отвлечь.
А чтобы все это возымело хоть какой-то эффект, вам нужно успокоиться самой. Не забывайте, что кроха тонко чувствует ваше состояние и «заряжается» вашими эмоциями.
Соответственно, если вы не можете справиться со своим страхом, то чего ожидать от ребенка?
Приток свежего воздуха хоть немного, но облегчит дыхание. Поэтому открывайте настежь все окна или берите маленького на руки и выходите на улицу .
Вдыхание паров содового раствора также помогает снять отек гортани, вот почему его также советует использовать для оказания первой помощи при ларингоспазме. Не забывайте об этом, и если случится приступ, пока вы сидите с ребенком, пусть папа разведет соду в теплой воде. Малыш может дышать этим влажным воздухом вплоть до приезда скорой помощи.
Чего делать нельзя
Оказывая первую помощь, не забывайте, что ваша основная задача – не навредить. Поэтому ни в коем случае не используйте при ларингоспазме горчичники, любые согревающие мази и ароматические масла.
P. S. После перенесенных переживаний вам наверняка не захочется сталкиваться с подобной проблемой еще раз, поэтому рекомендуем ознакомиться со статьей: какими продуктами повышают иммунитет. Она может оказаться для вас очень полезной.
Ложный круп, или острый стенозирующий ларинготрахеит, – это симптомокомплекс, развивающийся при воспалительных изменениях в слизистой гортани и трахеи вследствие отека в подскладчатом пространстве.
Основной причиной данного состояния является острая респираторная вирусная инфекция, вызываемая вирусом парагриппа (чаще всего), гриппа, респираторно-синтициальным вирусом и аденовирусом.
Реже острый стенозирующий ларинготрахеит может быть вызван бактериями – преимущественно стрептококком и стафилококком. Нередко ложный круп является реакцией организма на воздействие того или иного аллергена, а также следствием локальной травмы.
У взрослых ложный круп практически не встречается – у них возможен лишь истинный круп, развивающийся при таком инфекционном заболевании, как дифтерия.
Ложный круп – широко распространенное осложнение ОРВИ у детей младше 6 лет. Это связано с анатомо-физиологическими особенностями верхних дыхательных путей малышей, а именно с:
- малым размером и узким просветом гортани;
- большим количеством в подсвязочном пространстве рыхлой соединительной и лимфоидной тканей (чем младше ребенок, тем этой ткани больше, а она сильно подвержена отеку);
- вытянутым, рыхлым надгортанником;
- мягкостью хрящевого скелета;
- высокой развитостью кровеносной и лимфатической систем в области верхних дыхательных путей.
Указанные выше особенности способствуют возникновению на фоне воспаления компонентов стеноза – спазма и отека.
Итак… Вследствие воспалительных изменений в слизистой оболочке гортани, проявляющихся отеком и продукцией вязкого отделяемого, просвет гортани сужается, слизистая ее высыхает, на ней образуются корки, отчего просвет гортани сужается еще больше. При беспокойстве ребенка имеет место и рефлекторный спазм гладкой мускулатуры гортани.

Для острого стенозирующего ларинготрахеита характерно наличие одновременно 3 симптомов:
- надсадный, грубый лающий кашель:
- осиплость, охриплость голоса – дисфония;
- так называемый инспираторный стридор – затрудненное свистящее, хрипящее, клокочущее дыхание.
Помимо вышеуказанных симптомов у пациента могут присутствовать и другие признаки основного заболевания: повышенная температура тела, насморк, отделяемое из конъюнктивы (обычно – при аденовирусной инфекции), слезотечение.
Также следует отметить, что описываемое состояние развивается обычно к вечеру или же ночью во время сна, когда ребенок находится в горизонтальном положении.
І – компенсированный стеноз. Состояние ребенка оценивается как средней степени тяжести. Сознание его ясное.
В состоянии покоя дыхание свободное, ровное, при двигательном или эмоциональном возбуждении появляется одышка – при дыхании заметно втяжение яремной ямки (находится над грудиной) и межреберных промежутков.
Частота сердечных сокращений на 5–10 % выше нормальных значений для данного возраста. Периодически возникает грубый лающий кашель.
ІІ – субкомпенсированный стеноз. Состояние пациента тяжелое. Ребенок возбужден, кожа его бледная, вокруг рта – с цианотическим оттенком.
В состоянии покоя отмечается одышка – громкий вдох с втяжением межреберных промежутков, яремной и надключичных ямок. Клокочущее дыхание прерывается приступами грубого глубокого лающего кашля.
Голос значительно осипший. Частота сердечных сокращений на 10–15 % выше нормы.
ІІІ – декомпенсированный стеноз. Состояние ребенка крайне тяжелое. Отмечается помрачение сознания, резко выраженная заторможенность или, наоборот, возбуждение.
Отмечается инспираторная одышка с крайне затрудненным вдохом, который сопровождается резким втяжением надключичной и яремной ямок, межреберных промежутков, эпигастральной области (область под грудиной – между ребрами и пупком).
Выдох сокращен, кожные покровы бледные, распространяется цианоз. Сердце сокращается более чем на 15 % быстрее, чем в норме. Артериальное давление падает.
IV – асфиксия – состояние ребенка крайне тяжелое. Сознание отсутствует. Кожа с синеватым оттенком (цианотичная). Зрачки расширены. Дыхание поверхностное редкое или отсутствует совсем. Тоны сердца глухие, частоту их очень сложно подсчитать. Давление резко снижено. Возможны судороги.
Диагностика не составляет труда.
Диагноз выставляется врачом скорой помощи, педиатром или оториноларингологом на основании данных анамнеза (состояние развилось на фоне ОРВИ), типичной клинической картины заболевания (описанная выше триада симптомов), результатов объективного обследования больного (визуальный осмотр, оценка характера дыхания, сердечной деятельности, контроль показателей артериального давления).
В условиях стационара проводят ларингоскопию (с целью визуальной оценки состояния слизистой), взятие мазка из зева с последующим микроскопическим исследованием и посевом на питательную среду (для верификации возбудителя). С целью оценки степени кислородного голодания организма проводят исследование газового состава крови и кислотно-щелочного состояния.
По показаниям с целью диагностики основного заболевания или возможных осложнений могут быть проведены:
- отоскопия;
- рентгенография придаточных пазух носа и легких.
Ложный круп необходимо дифференцировать с истинным дифтерийным крупом, острым эпиглоттитом, заглоточным абсцессом, инородным телом в гортани и острым обструктивным бронхитом.
Истинный дифтерийный круп сопровождается невысокой (субфебрильной) температурой, осипшим голосом (больной как бы «говорит в нос»). Насморк и другие катаральные явления отсутствуют. Признаки стеноза развиваются постепенно. При осмотре ротовой полости обращают на себя внимание миндалины: они увеличены, с грязно-серыми пленками, которые плохо снимаются шпателем. Изо рта больного – запах гнили.
Острый эпиглоттит – это воспаление области надгортанника. Признаки стеноза гортани нарастают постепенно, характеризуются выраженной инспираторной одышкой, дисфагией и общим беспокойством больного.
Состояние его тяжелое, положение тела – вынужденное (сидя), температура поднимается до фебрильных цифр. Осматривая полость рта, можно увидеть корень языка темно-вишневого цвета.
При проведении ларингоскопии – отек надгортанного пространства и надгортанника.
Заглоточный абсцесс всегда дебютирует остро с повышения до фебрильных цифр температуры тела, нарастающей одышки с затруднением вдоха, переходящей в удушье, с выраженного общего беспокойства.
Положение пациента вынужденное – с головой, откинутой назад и в пораженную сторону. Дыхание храпящее, затруднено особенно в положении больного лежа. Слюноотделение повышено.
При осмотре глотки заметно выпирание задней ее стенки и симптом флюктуации, свидетельствующий о наличии воспалительной жидкости в области исследования.
В пользу наличия в гортани инородного тела, частично закрывающего просвет органа, свидетельствует внезапное начало заболевания, беспокойство пациента, полное отсутствие признаков воспаления и интоксикации. В случае полной обструкции больной не может сделать вдох, говорить. Указывает пальцами на шею. Отмечается инспираторный стридор, приступообразный кашель.
Обструктивный бронхит характеризуется признаками воспаления в области верхних дыхательных путей. То есть пациент предъявляет жалобы на насморк, кашель, может присутствовать осиплость голоса.
Температура тела повышается до 37–38 °C, имеются признаки умеренной интоксикации. Обращает на себя внимание выраженная экспираторная одышка, т. е. больному тяжело сделать выдох.
При перкуссии легких – коробочный оттенок звука, при аускультации – сухие и влажные средне- и крупнопузырчатые хрипы над всей поверхностью органа.

Ложный круп – состояние, требующее неотложной медицинской помощи, поскольку при неоказании необходимых мер оно будет прогрессировать и может привести даже к летальному исходу. Поэтому если на фоне острой респираторной вирусной инфекции вы заметили у ребенка нарастание одышки и другие вышеописанные признаки, от вас требуется:
- вызвать скорую помощь;
- придать больному возвышенное положение в постели или взять ребенка на руки;
- успокоить его (поскольку беспокойство, эмоциональное возбуждение усугубляет ларингоспазм);
- обеспечить приток свежего влажного воздуха;
- дать теплое питье;
- чтобы вызвать рефлекторное расширение сосудов, нужно включить в ванной горячую воду (чтобы образовывался пар), привести ребенка сюда и сделать ему теплую ножную ванночку или опустить ручки в теплую (37–40 °C) воду;
- включить увлажнитель воздуха, если таковой имеется.
Если скорая еще не прибыла, а состояние ребенка ухудшается, можно дать ребенку некоторые медикаменты:
- антигистаминный препарат (Цетиризин, Лоратадин и др. – в зависимости от возраста);
- спазмолитик (папаверин, Но-Шпа);
- препарат, содержащий сальбутамол (сиропы Бронхорил, Инстарил или ингаляция непосредственно сальбутамола – Вентолин).
- Дальнейшее лечение должно проводиться в стационаре и быть назначено специалистом.
- При первой стадии заболевания оно включает в себя ингаляции дозированных кортикостероидов (Фликсотид) в возрастной дозировке 2 раза в день непосредственно до улучшения состояния больного; ингаляции сальбутамола (Вентолина); инфузии раствора эуфиллина; инъекции спазмолитиков; седативные препараты (валериана, бромида); антигистаминные и другие средства симптоматической терапии.
- При ІІ–IV степени стеноза гортани больному внутривенно струйно или внутримышечно назначают преднизолон.
Профилактика данного состояния заключается в предупреждении развития острых респираторных инфекций, а в случае заболевания ими – адекватной и своевременной терапии. Основное в данной ситуации – правильный микроклимат в помещении, где находится больной. А именно, влажный (60–65 %) прохладный (18–20 °С) воздух, регулярные проветривания помещения (каждый час по 15 минут), обильное питье.
- Детям, склонным к аллергическим заболеваниям, следует избегать контактов с потенциальными аллергенами.
- Если ложный круп развился однажды, родителям следует иметь в виду, что он может повториться, и, посоветовавшись с врачом, запастись медикаментами, которые могут быть полезны в случае возникновения заболевания.
Ложный круп (острый стеноз гортани, ларинготрахеит) – особое состояние, которое развивается в основном на фоне ОРЗ.
Ложным он называется для того, чтобы дифференцировать от истинного крупа, который развивается при дифтерии и имеет похожую симптоматику (затрудненный вдох, лающий кашель, осиплость голоса). Чаще всего ларинготрахеиту подвергаются дети 1-5 лет.
Заболевание может нести опасность для жизни ребенка, поэтому при первых ее признаках необходима неотложная квалифицированная помощь.
- В большинстве случаев развитию ложного крупа способствуют вирусные инфекции:
- Ларинготрахеит бактериальной природы встречается реже, но протекает он у детей в более сложных формах, чем вирусный. Бактерии, которые могут вызвать ложный круп:
- Заболевание может возникнуть как осложнение:
- Узнайте подробности о том, как лечить бронхит у детей в домашних условиях.
- О преимуществах комбинезона — слипа для новорожденных прочтите в этой статье.
- К особой группе риска можно отнести детей с избыточным весом и склонностью к аллергическим реакциям. Ложный круп часто развивается у детей, у которых были:
Пик заболеваемости ларинготрахеитом у детей до 5-летнего возраста обусловлен анатомическими особенностями строения их органов дыхания. По статистике девочки переносят ложный круп реже, чем мальчики. После 6-8 лет дети «перерастают», ложные крупы исчезают.
По своей природе острый стеноз гортани может быть вирусным или бактериальным. По течению – осложненным и неосложненным.
Разделяют 4 степени ложного крупа:
- компенсированный (1 степень) – характеризуется трудностью вдоха при физических нагрузках или переживаниях;
- субкомпенсированный (2 степень) – затруднение дыхания наблюдается и в спокойном состоянии;
- декомпенсированный (3 степень) – характеризуется тяжелым парадоксальным дыханием, сильной одышкой;
- терминальный (4 степень) – тяжелый приступ с гипоксией, который может привести к летальному исходу.
В основном острый стеноз гортани возникает на фоне ОРЗ. Признаки заболевания появляются через несколько дней после возникновения ОРЗ. Обычно это происходит вечером. В дневное время у ребенка может быть температура, насморк. На вечер меняется характер дыхания. Оно становится клокочущим, свистящим и затрудненным (стридор), ребенку трудно сделать вдох и не хватает кислорода.
Чем сильнее отек гортани, тем сильнее становятся шумы при вдохе и выдохе. Предвестником стридора во многих случаях является сухой кашель лающего характера. Осиплость голоса можно считать симптомом ларинготрахеита, если она сопровождается стридором. В других случаях ее считают признаком ларингита, который протекает без выраженного отека гортани.
Кроме того, наблюдаются симптомы, характерные для простудных заболеваний:
- общая слабость;
- боль в суставах;
- увеличение шейных лимфоузлов;
- повышение температуры тела;
- вялость.
При 4 степени стеноза симптомы имеют такой характер:
- прекращение лающего кашля;
- исчезновение шумов при дыхании;
- понижение давления;
- аритмичность и слабость дыхания;
- бывают судороги и брадикардия.
У ребенка путается сознание, он может падать в обморок. Без своевременных мер скорой помощи возможна асфиксия.
Острый стеноз гортани нужно дифференцировать с бронхиальной астмой. При ложном крупе сильно затруднен вдох, шум при выдохе почти не слышен. Приступы астмы, наоборот, сопровождаются свободным вдохом и затрудненным свистящим выдохом.
Чтобы выявить ложный круп и своевременно начать правильное лечение, ЛОР или педиатр назначает тщательное обследование больного. Он осматривает гортань ребенка, прослушивает дыхательные пути.
- микроларингоскопия;
- бакпосев материала из зева;
- отоскопия;
- рентген легких и пазух носа;
- риноскопия;
- фарингоскопия;
- анализы крови (ПЦР и ИФА, газовый состав).
Лечение желательно проводить в стационаре, приступы ложно крупа очень опасны. Будьте готовы оказать первую помощь ребенку.
На нашем сайте вы можете узнать и о других заболеваниях лор — органов у детей. Про синусит прочтите здесь; о катаральной ангине написано тут; о том, что делать, если у ребенка болит ухо узнайте из этой статьи. Про трахеит написано на этой странице; о лечении насморка народными средствами у нас есть отдельная статья.
До оказания квалифицированной помощи медиков родители должны предпринять меры, чтобы облегчить состояние малыша:
- Успокоить ребенка, уложить его на кровать. Верхняя часть туловища должна находиться на возвышенности. Подойдет обычная подушка.
- Открыть окно, увлажнить воздух в комнате (увлажнителем или с помощью влажных полотенец);
- Освободить ребенка от сдавливающей одежды, что стесняет грудную клетку.
- Дать ребенку выпить теплую щелочную жидкость (2% содовый раствор или боржоми). Это поможет увлажнить слизистые и сделать мокроту жиже.
- Сделать ингаляцию с минералкой. Хорошо использовать небулайзер. (Подробнее про ингаляции небулайзером прочтите в этой статье).
- Закапать в нос сосудосуживающие капли.
- Чтобы снять отек, можно дать антигистаминное средство (Эреспал, Фенистил).
- При температуре и лихорадке дать жаропонижающее (Нурофен, Парацетамол).
- При остановке дыхания вызвать рвоту. Это возбудит дыхательный центр.
После приезда скорой помощи, врач оценит степень тяжести состояния ребенка, и определит его схему лечения. При тяжелых приступах нельзя рисковать здоровьем ребенка и госпитализировать его в стационар.
Лечебные мероприятия при 1 степени ложного крупа:
- хорошее поступление воздуха;
- обильное частое питье в теплом виде;
- горчичники на икроножные мышцы;
- ингаляции с раствором гидрокарбоната натрия, витамином А, гидрокортизоном, эуфиллином;
- прием антиспастических средств (Папаверина, Атропина);
- прием гипосенсибилирующий и седативных препаратов (Пипольфена, Димедрола);
- витаминотерапия.
Если эффекта от такого лечения нет, проводится новокаиновая блокада в нос. Она уменьшает отек слизистых, снимает рефлекторный спазм. При лихорадке на 1 стадии ларинготрахеита назначаются антибиотики.
Ложный круп 2 степени лечат таким же способом, как 1. Дополнительно применяют:
- увлажненный кислород;
- внутривенно вводят гипертонические растворы глюкозы, глюконата кальция для снятия отека;
- гормональная терапия (Гидрокортизон, Преднизолон);
- внутривенно назначают сердечные растворы (Коргликон, Строфантин);
- нейролептические препараты (Промазин, Аминазин).
При стенозе 3 степени внутривенно вводят Преднизолон. Первая доза должна составлять ½ суточной. Расширяют прием сердечных препаратов, дают Оксибутират натрия.
Вводятся антибиотики широкого спектра действия:
Если результата от лечения нет, делают ларингоскопию. Во время процедуры отсасывается слизь, корки крови с помощью полиэтиленового катетера. Потом слизистую смазывают эфедрином, гидрокортизоном, вазелиновым или персиковым маслом. Иногда показана бронхоскопия. При ней проводят промывание бронхов, удаляют гной и слизь, вводят антибиотики интратрахеоброниально.
Если все мероприятия неэффективны или у ребенка тяжелая прогрессирующая 4 степень стеноза, показана интубация или трахеостомия.
Узнайте о том, как лечить и как выглядит аллергическая сыпь на теле у младенцев.
Ларинготрахеит особенно опасен для детей, склонных к аллергии, излишне возбудимых, с лимфоидными разрастаниями в носоглотке. Поэтому терапию для них нужно подбирать с осторожностью. Советы:
- Чтобы не усилить отек у аллергиков, нельзя давать сок из цитрусов, мед, малиновое варенье.
- Чтобы не вызвать спазм мышц гортани, не использовать эфирные масла, горчичники.
- Не нужно спешить давать противокашлевые средства. Влажный кашель – защитная функция организма. При кашле выводится мокрота с вредными токсинами.
Поскольку ложный круп в большинстве случаев – следствие простудных и вирусных заболеваний, эффективны профилактические меры, способствующие их предотвращению:
- закаливать ребенка;
- укреплять иммунитет; (О том, как повысить иммунитет ребенка при помощи народных средств узнайте из этой статьи);
- обеспечить полноценное питание;
- употреблять натуральные фитонциды;
- проводить витаминотерапию в период сезонных простуд;
- не переохлаждать ребенка;
- соблюдать правила гигиены;
- чаще проветривать комнату ребенка и увлажнять ее.
источник
Когда у ребенка или взрослого случается приступ удушья, знание о том, как определить ларингоспазм, что это такое и как оказать первую помощь, может спасти жизнь человека. Особенно опасны приступы для детей до 3 лет. Как правило, родители пугаются проявившихся впервые симптомов ларингоспазма у ребенка и не знают, как помочь чаду. Но от умения вовремя прервать удушье и позволить больному дышать нормально может зависеть дальнейшее состояние.
Состояние внезапного прекращения дыхания или его крайней затрудненности, вызванное спастическим сокращением мышц гортани, принято называть ларингоспазмом. Обычно напряженные голосовые связки, будучи не в состоянии расслабиться для вдоха, частично или полностью перекрывают просвет гортани. Нередко к спазму связок присоединяется и судорога мышц задней стороны трахеи (трахеоспазм).

Затрудненность дыхания вызывает побледнение или синюшность лица, напряженность мышц шеи и живота, нитевидный пульс и холодный пот. При виде такой картины родители теряются, не зная, что предпринять. Похожая ситуация с присоединением судорог конечностей или напоминающая приступ эпилепсии наблюдается и при ларингоспазме у взрослых. Опасность такого состояния в том, что при заболеваниях сердца судорога гортани может спровоцировать и сердечный приступ, а для грудного ребенка асфиксия представляет угрозу и сама по себе.
Самая распространенная причина – сбой в работе нервной и мышечной систем, вызванный нарушениями обмена веществ. Чаще всего у больного нарушен обмен кальция, который принимает участие в правильной работе мышц и обеспечивает нервную проводимость. Из-за его недостатка и дефицита витамина D, ответственного за усвоение кальция, и возникают судороги и спазмы мускулатуры разных органов. Поэтому чаще всего фоном для приступа ларингоспазма служат рахит, спазмофилия, неврозы, хорея и другие заболевания, связанные с нарушением нервной деятельности, в том числе и травмы (родовые, физические).

- запыленности воздуха (механическое раздражение);
- резко пахнущих веществ, лекарственных препаратов (химическое раздражение);
- попадания на слизистую адреналиноподобных медикаментов (рефлекторное сокращение мышц);
- механического давления на ветви блуждающего нерва опухолью, аневризмой, щитовидной железой и др.;
- судороги, которая может быть вызвана столбнячной инфекцией;
- сильного возбуждения или стресса у легко возбудимых детей.
Состояние ларингоспазма не является самостоятельным заболеванием, но может свидетельствовать о различных нервных, обменных и других видах недугов, которые могут не проявляться как-нибудь иначе.

- хриплый или свистящий вдох с напряжением;
- у детей – запрокинутая голова, раскрытый беззвучно рот, напряженность живота;
- у взрослых – судороги конечностей, пищевода и глотки, шеи;
- возможно недержание мочи или кала;
- в некоторых случаях потеря сознания, нарушения в работе сердца.
Если ларингоспазм у детей или взрослых проявился однажды, то он может повторяться достаточно часто при наличии провоцирующих его причин.
Во время кашля при бронхитах или пневмонии у детей состояние ларингоспазма может повторяться до нескольких раз в день. У взрослых судорога гортани может возникнуть из-за сильного возбуждения (например, в результате бурного скандала) или при стрессе.

Для оказания первой помощи ребенку иногда достаточно успокоить его. В этом случае происходит несколько затрудненных вдохов, после чего наступает облегчение. Для отвлечения внимания более взрослого ребенка, который испуган невозможностью вдохнуть, можно выполнить необычное действие: дернуть за нос, за уши, похлопать по щекам. При сильном кашле стоит увлажнять воздух в комнате, где находится больной. Это поможет избежать спазма или значительно облегчить его.
Взрослого можно посадить в ванну с горячей водой. Это расслабляет мышцы тела и позволяет вдохнуть насыщенный паром воздух, который облегчит судорогу гортани. Вдыхание паров нашатырного спирта раздражает дыхательные нервы и вызывает короткую остановку дыхания, что может помочь снять спазм мышц голосовых связок. При частых проявлениях ларингоспазма лучше всего иметь под рукой ингалятор с содовым раствором, минералкой или назначенным врачом препаратом для снятия судороги.
Для профилактики приступов спазма гортани требуется устранить их причины – от заболеваний, на фоне которых они возникают, до обеспечения достаточной чистоты и увлажненности воздуха в помещении, где живет подверженный приступам человек. Детям раннего возраста для профилактики ларингоспазма необходимо достаточное количество витаминов и минералов в пище, прогулки на свежем воздухе, где они получают облучение ультрафиолетом. Для грудничков лучшая профилактика разных болезней – грудное вскармливание и гигиенический уход.
источник
Ларингоспазм является тяжелым состоянием, лечение которого должно быть проведено незамедлительно. Обусловлено это важной функцией гортани по обеспечению организма кислородом и ее ролью в осуществлении жизненно важных процессов. В связи с этим, неотложная помощь при ларингоспазме должна включать комплекс мер, направленных на поддержание жизнедеятельности организма.
Содержание статьи
Ларингоспазм является состоянием, при котором в результате резкого сужения гортани нарушается проходимость вдыхаемого воздуха из верхних дыхательных путей в нижележащие отделы трахеи, бронхов и легкие. Следствием этого является недостаток кислорода в легких и развитие гипоксии. Обусловлен процесс спастическим сокращением мышечных волокон гортани.

Существует статистика, показывающая, что развитие ларингоспазма наиболее типично у детей, находящихся на искусственном вскармливании. В связи с этим ребенка, склонного к спазму гортани, рекомендовано обеспечить донорским молоком.
У взрослых механизм развития ларингоспазма несколько иной. Причиной развития данного тяжелого состояния чаще всего является спазм мускулатуры гортани в результате ее травматического поражения. Обычно такой механизм развивается при попадании крупных кусков пищи, костей или зубных протезов в дыхательные пути. Такая ситуация нередко возникает, когда процесс пищеварения сопровождается разговором, смехом, кашлем.
В результате, вместо продвижения по пищеводу, пищевой комок попадает в гортань. Травматическое повреждение органа сопровождается рефлекторным спазмом мышц. Просвет гортани резко суживается, что и приводит к развитию симптоматики. Чтобы определить, в чем заключается первая помощь при ларингоспазме, необходимо уточнить развивающуюся симптоматику, выяснить, в чем заключается опасность состояния.
Характерным признаком данного состояния является его внезапное начало.
Основным симптомом, характеризующим процесс сужения гортани, является затруднение дыхания, которое проявляется инспираторной одышкой, то есть нарушением вдоха.

Суженный просвет гортани способствует появлению еще одного признака — шумного дыхания, когда одышка характеризуется свистящими хрипами, слышными на расстоянии. Кожные покровы при этом у детей становятся бледными. Для взрослых в первые минуты более типична гиперемия лица. Через несколько минут оно, также как у детей, бледнеет, затем становится синюшным.
Характерен внешний вид пациента. Он возбужден, присутствует паника. Типичное положение — сидя, запрокинув голову и открыв рот. Отмечается наличие холодного липкого пота. Характерно участие вспомогательной мускулатуры в процессе дыхания, проявляющееся втягиванием надключичных областей, межреберных промежутков.
В течение нескольких секунд у ребенка может отмечаться отсутствие дыхания. Однако избыточное накопление углекислого газа в крови, обусловленное недостаточным поступлением кислорода, способствует активации дыхательной функции. Этим объясняется то обстоятельство, что спазм проходит самостоятельно, заканчиваясь глубоким вдохом и полным восстановлением дыхания.
Лечение в этом случае заключается в обеспечении достаточного кислорода во вдыхаемом воздухе. Рекомендуется открыть форточки, расстегнуть ворот одежды. Обязательным условием скорейшей нормализации ситуации служит создание спокойной обстановки.
Эмоциональный фон в развитии данного состояния у ребенка является определяющим. В связи с несовершенными нервно-регуляторными механизмами, ларингоспазм у ребенка может быть спровоцирован стрессом, испугом, криком. Создав в этот период обстановку эмоциональной напряженности, родители могут усугубить течение. Снять ларингоспазм возможно в большинстве случаев, обеспечив спокойствие и доступ кислорода. При ларингоспазме у ребенка, обусловленном эмоциональным возбуждением, показаны также отвлекающие процедуры, такие как, опрыскивание лица холодной водой, щипок за нос.
Использование нашатырного спирта должно проводиться с осторожностью, поскольку известны случаи, когда вдыхание средства в большой концентрации сопровождалось ухудшением симптоматики.
Чаще всего ларингоспазм проходит в течение нескольких минут, после чего ребенок успокаивается и засыпает. В тяжелых случаях состояние характеризуется более длительным течением, симптоматика нарастает, пациент может потерять сознание. У него развиваются судороги, происходит самопроизвольное мочеиспускание и дефекация. При недостаточном поступлении кислорода в организм развивается острое нарушение дыхания и сердечной деятельности.
Это состояние является крайне опасным, поскольку длительный дефицит кислорода может привести к развитию необратимых процессов в организме. Снимать спазм мускулатуры гортани в домашних условиях сложно. Лечение таких пациентов должно осуществляться в условиях реанимационных отделений, где могут обеспечить искусственную вентиляцию легких.
В настоящее время существуют единственные препараты, способные снять спазм поперечно-полосатой мускулатуры, миорелаксанты. Эти лекарственные средства в диапазоне от нескольких секунд до минуты могут обеспечить развитие нужного эффекта, снять спазм. Однако их применение возможно только под наблюдением специалиста. До приезда «скорой помощи» в данном случае необходимо проведение всех возможных мероприятий по обеспечению вентиляции легких.
Поскольку у взрослых состояние может быть обусловлено попаданием инородного тела в гортань, помощь при ларингоспазме должна быть направлена, в первую очередь, на устранение причины. Извлечь пищевой комок можно попытаться, используя давление брюшной полости. Для этого следует стать позади пациента, обхватив его за туловище ниже диафрагмы и проводить сжимающие и выталкивающие действия. В некоторых случаях в домашних условиях пытаются извлечь инородное тело с помощью пальцев. Однако в таком случае существует риск протолкнуть его глубже, вызвав полную закупорку дыхательной щели.
В лечебных учреждениях манипуляцию по извлечению инородного тела проводят с использованием эндоскопических приборов с применением ингаляционного наркоза. При технической невозможности осуществления такой операции через дыхательные пути, инородное тело удаляется через трахеостому.
Некоторые специалисты считают, что такие пациенты нетранспортабельны, и все реанимационные действия должны проводиться на месте. Большинство их оппонентов сходится во мнении, что пациента необходимо транспортировать в лечебное учреждение, но обязательно в положении сидя, чтобы инородное тело не сместилось глубже. За время движения пострадавшему необходимо проводить аппаратное искусственное дыхание.
При отсутствии возможности немедленного введения миорелаксантов и перевода пациента на ИВЛ единственно возможным способом предотвратить смерть пациента от удушья является коникотомия. Для проведения процедуры пациента укладывают на твердую поверхность, голову запрокидывают. На следующем этапе необходимо пальпаторно определить коническую связку, которая располагается между щитовидным и перстневидным хрящом.
Именно в этом месте и происходит рассечение, обеспечивающее доступ кислорода в нижние отделы гортани и трахею. Если такого рассечения недостаточно для введения дыхательной трубки, то проводят рассечение нижележащего перстневидного хряща, или даже щитовидного.
Проводя коникотомию, необходимо учесть, что рассечение щитовидного хряща может привести к травмированию голосовых связок и потере голоса.
Лечение затяжного ларингоспазма, характеризующегося полным отсутствием проходимости гортани, необходимо провести в ближайшие 7-9 минут. В противном случае, в организме произойдут необратимые изменения.
источник