Какой родитель не любит адреналин!
Да никакой. Любой здравомыслящий человек предпочел бы избежать ситуаций, которые ставят под угрозу здоровье и жизнь ребенка. Таких ситуаций, исход которых зависит от самообладания, скорости принятия решения и четких, грамотных действий взрослого. Врачи называют их экстренными случаями, требующими неотложной помощи. Ларингоспазм – как раз из их числа.
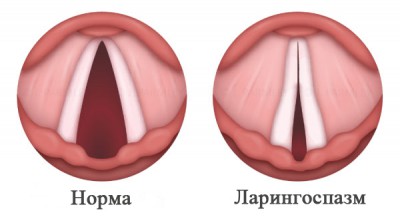
Ларингоспазм – патология, при которой происходит внезапный спазм мускулатуры гортани, в результате полностью закрывается голосовая щель, перекрывая доступ кислорода в легкие. В тяжелых случаях приступ ларингоспазма может закончиться летальным исходом от асфиксии.
Какие причины приводят к развитию ларингоспазма, как распознать острый приступ и какие меры необходимо предпринять до приезда скорой помощи, чтобы избежать нежелательных последствий, Здоровым людям рассказал Олег Мазаник.
У этой патологии нет возрастных предпочтений: приступ ларингоспазма может случиться и у взрослых, и у детей. Но особенно высок риск ларингоспазма у малышей в возрасте от 3-х месяцев до 2-х лет, реже – у дошколят от 2 до 6 лет.
Если ларингоспазмы и случаются, то, как правило, в межсезонье, чаще всего конец зимы — начало весны. Это напрямую связано с причинами, которые ведут к патологии. К ним относятся:
- дефицит в организме витамина D;
- дефицит кальция;
- инфекции верхних дыхательных путей: ларингит, бронхопневмония и др.;
- нарушения обмена веществ;
- предрасположенность к аллергии;
- сухой воздух, пыль;
- патологии гортани, трахеи, глотки, щитовидной железы — опухоли, зоб;
- сильные эмоции: плач, смех, испуг, стрессовое состояние.
Также ларингоспазм может быть спровоцирован попаданием инородного тела в нижние дыхательные пути. В этом случае порядок оказания первой помощи в корне отличается от помощи при стенозе, спровоцированном другими причинами. Как правильно ее оказать, мы рассказали в этом материале.
Ларингоспазм всегда развивается внезапно и стремительно. Сигналами неблагополучия служат следующие факторы:
- появление инспираторной одышки: удлиненный затрудненный вдох, шумный свистящий выдох;
- кожа лица моментально бледнеет, появляется синюшный оттенок;
- голова запрокинута вверх, рот широко раскрыт, на лице и теле может проступить холодный пот;
- пульс еле прощупывается;
- при тяжелом приступе ларингоспазма возможны потеря сознания, судороги, пена изо рта.
Первое и главное правило, которое следует соблюсти в любой экстренной ситуации – не паниковать! Паника и хаотичные действия не помогут справиться с проблемой и даже могут навредить.
Наш эксперт Олег Мазаник предлагает следующий порядок действий для оказания неотложной первой помощи при ларингоспазме до приезда врачей:
- Успокоиться самим и успокоить ребенка. Чаще всего ларингоспазм – это еще и нервно-рефлекторное воздействие. Чем сильнее возбужден и взволнован ребенок, тем сложнее уходит спазм.
- Необходимо обеспечить приток свежего воздуха: открыть окна, вынести ребенка на балкон (если это холодное время года, предварительно укутав в одеяло или плед).
- Увлажнить воздух вокруг. Например, отнести ребенка в ванную комнату, пустить горячую воду, чтобы наполнить пространство паром.
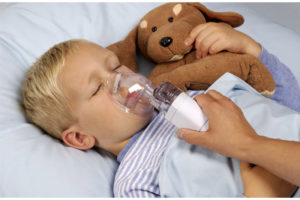
- Эффективны ингаляции с физраствором, выполняемые с помощью небулайзера (ни в коем случае не горячие; категорически не
рекомендуется использовать эфирные масла, которые могут оказать раздражающее действие и усугубить приступ). Если нет физраствора, сгодится обычная питьевая вода.
- В качестве крайней меры можно использовать приемы внешнего раздражения: брызнуть в лицо холодной водой, ущипнуть, потянуть за кончик языка, попытаться спровоцировать рвотный рефлекс.
Помните: в некоторых случаях лучше знать теорию, но не иметь возможности применить ее на практике, чем однажды оказаться в экстренной ситуации и беспомощно опустить руки.
Подписывайтесь на наш канал в Telegram, группы в Facebook, VK, OK и будьте в курсе свежих новостей! Только интересные видео на нашем канале YouTube, присоединяйтесь!
источник
При возникновении у детей ларингоспазма необходимо обязательно проводить неотложную помощь. Так как состояние является жизнеугрожающим и при несвоевременно оказанной помощи может привести к летальному исходу.
Ларингоспазм считается патологией характерной для детского возраста от трех месяцев до трех лет, но не исключены случаи развития состояния у детей старшего возраста и у взрослых.
Данное состояние характеризуется тем, что у ребенка возникает спастическое сокращение мышечного аппарата гортани. Спастическое сокращение мышц приводит к частичному или полному закрытию просвета гортани.
У ребенка при ларингоспазме всегда возникает повышенная возбудимость нервных окончаний мышечных волокон гортани.
Привести к данной патологии могут такие факторы и состояния:
- обрабатывание аэрозолем горла и попадание частиц раствора на голосовые связки, что приводит к резкому спазму гортани;
- попадание в голосовую щель частичек пищевых продуктов, либо жидкостей;
- раздражающее действие на рецепторы опухолей шеи, аневризматического расширения дуги аорты, разрастанием тканей щитовидной железы при зобе;
- попадание с воздухом веществ раздражающего действия, либо содержащих аллергены (пыльцу, частички продуктов жизнедеятельности животных и насекомых);
- последствия родовых травм, либо психических травм;
- дефицит витаминов и минералов (вит. Д, кальций);
- нарушения обменных процессов в организме ребенка;
- хорея;
- гидроцефалия;
- бронхиты, пневмонии;
- рахит;
- повышенная реактивность у ребенка.
Все признаки ларингоспазма возникают у детей быстро. Приступ ларингоспазма у детей может длиться от нескольких секунд до нескольких минут, чаще всего возникают кратковременные спазмы.
Заподозрить ларингоспазм можно, если возникают следующие признаки:- нарушение процесса дыхания;
- сужение голосовой щели вызывает появление свистящего звука при вдохе;
- ребенок непроизвольно запрокидывает голову назад, так ему легче дышать;
- он открывает рот;
- при вдохе можно увидеть, как втягиваются участки между ребрами;
- во время вдоха происходит напряжение мышечного аппарата шеи;
- кожные покровы бледнеют;
- на лице кожные покровы приобретают синюшный оттенок, особенно в области вокруг рта;
- выступание капель холодного пота в области лба;
- возможна полная потеря сознания при затянувшемся спазме;
- выделение пены изо рта;
- наличие судорог в руках и ногах;
- непроизвольное испражнение и мочеиспускание.
Длительный спазм голосовых связок проявляется тяжелой асфиксией (удушьем). Самостоятельное купирование приступа связано с раздражением рецепторов дыхательного центра углекислым газом.
В результате такого раздражения происходит резкий глубокий вдох и спазм снимается. Но это срабатывает не всегда, поэтому каждый из родителей должен знать, что такое первая помощь спазме гортани.
Выход из состояния всегда сопровождается актом глубокого вдоха, после чего может наступить кратковременный сон у ребенка.
При развитии данного состояния необходимо срочно вызвать скорую медицинскую помощь. До прибытия скорой помощи должна быть оказана первая помощь ребенку.
Любая помощь должна быть направлена на устранение причины, приведшей к ларингоспазму. Оказание своевременной первой помощи поможет предупредить развитие тяжелых осложнений.
- убрать частички пищевых продуктов или предметов из гортани, можно перевернув ребенка вниз головой. Также при этом можно нажать на область солнечного сплетения;
- необходимо успокоить, так как ребенок всегда возбужден при развитии спазма гортани;
- намочить ватный шарик и дать подышать;
- обязательно открыть окна, форточки, обеспечить поступление свежего воздуха в комнату;
- при возможности дать питье;
- сбрызнуть кожу лица водой;
- наложить влажную ткань на лицо;
- можно провести отвлекающие действия – похлопать по спине, ущипнуть;
- если больной в сознании попросить его провести задержку дыхания;
- увлажнять вдыхаемый воздух;
- вызвать рвоту, проведя раздражение корня языка.
Для увлажнения можно использовать ингалятор – небулайзер, при его отсутствии набрать в ванну горячей воды и поместить больного в ванной комнате.
Ингаляцию при помощи небулайзера можно провести с физиологическим раствором, минеральной водой. Также для ингаляций при ларингоспазме у детей применяются и медикаментозные средства, это позволяет быстрее снять приступ.
Можно использовать такие растворы при ларингоспазме:
Все растворы разводятся физиологическим раствором, дозировка всех препаратов согласовывается со специалистом.
Все растворы используются свежеприготовленные, повторное использование приготовленных растворов не допускается.
Также детям можно дать антигистаминные средства при наличии аллергии:
Обязательно учитывается возраст и вес больного.
Бригада врачей применяет и гормональные препараты системного действия при ларингоспазме:При возникновении удушья требуется неотложная помощь в виде проведения непрямого массажа сердца и искусственной вентиляции легких.
При неэффективности всех методов консервативного лечения ларингоспазма проводится экстренная интубация трахеи с наложением трахеостомы.
При развитии ларингоспазма у детей они подлежат госпитализации в стационар, лечение преимущественно осуществляется в отделении отоларингологии.
Это объясняется тем, что имеется всегда риск повторения развития ларингоспазма.Дети после ларингоспазма подлежат диспансерному наблюдению у педиатра и отоларинголога.
Для предупреждения возникновения приступа ларингоспазма, ребенок должен соблюдать профилактические мероприятия:
- регулярные прогулки;
- повышение содержания кальция в рационе питания;
- общее кварцевание;
- занятия, способствующие расслаблению – рисование, массаж;
- естественное вскармливание;
- рациональное питание;
- закаливание.
Для предупреждения тяжелых осложнений необходимо вовремя оказать помощь при ларингоспазме.
источник
Ларингоспазм – судорожный синдром, характеризующийся внезапным сокращением мышц гортани, смыканием голосовой щели, потерей голосообразования и нарушением дыхательной функции.
В основе этого синдрома лежит повышенная рефлекторная возбудимость нервно-мышечного аппарата гортани. Во время приступа черпаловидные хрящи, к которым крепятся голосовые связки, сближаются, черпалонадгортанные связки, ограничивающие вход в гортань, сводятся к средней линии, голосовые связки плотно смыкаются. Частичное или полное закрытие голосовой щели протекает с инспираторной одышкой: после шумного вдоха дыхание становится прерывистым и поверхностным, затем на некоторое время прекращается, так как поступление воздуха в дыхательные пути затруднено.
Ларингоспазм у детей наблюдается чаще, чем у взрослых, и может носить угрожающий характер. В появлении ларингоспазма у новорожденных и грудных детей играет роль несовершенство защитной функции гортани в связи с физиологическим недоразвитием рефлексогенных зон.
Как правило, ларингоспазмы проходят по мере взросления ребенка.
Причины ларингоспазма можно разделить на общие и местные. К общим причинам относятся:
- перинатальная патология;
- родовые травмы;
- гипоксия;
- гиперкапния;
- недостаток кальция в организме;
- гиповитаминоз D, рахит;
- снижение реактивности организма;
- спазмофилия (склонность к возникновению судорог и спазмов);
- хорея и другие неврологические патологии;
- бешенство;
- столбняк;
- желудочно-кишечные расстройства;
- гидроцефалия;
- расстройства мозгового кровообращения;
- заболевания органов дыхания;
- заболевания желчного пузыря;
- психологические травмы;
- глистные инвазии;
- аллергические реакции;
- закапывание в носовые ходы биологически активных веществ;
- ацидоз.
К местным причинам относятся патологии гортани – повышение возбудимости рефлекторного нервно-мышечного аппарата гортани, аномалии развития гортани, ларингиты, а также сдавливание возвратного нерва гиперплазированной вилочковой железой, увеличенными бронхоузлами, коллатеральным отеком.
Иногда приступу предшествуют кашель, крик, испуг, манипуляции в области гортанной части глотки. Часто ларингоспазм возникает как ответная реакция при вдыхании воздуха, содержащего раздражители аллергенного и химического происхождения (аэрозоли, холодный воздух), при воздействии раздражающих лекарственных препаратов, при заглатывании маленькими детьми разнообразных веществ и инородных тел (мелкие игрушки, пуговицы, детали).
Ларингоспазм возникает внезапно, без продромального периода, сопровождается свистящим шумным дыханием, резким возбуждением, попытками откашляться, затрудненным вдохом, временной остановкой дыхания. В момент спазма голова запрокидывается назад, мышцы шеи напрягаются, глаза и рот широко раскрываются, на лбу появляются капли холодного пота, пульс становится нитевидным, отмечается бледная или синюшная окраска кожи, могут появиться судороги мышц лица и конечностей, пена изо рта.
При угрозе асфиксии для обеспечения проходимости дыхательных путей прибегают к интубации трахеи или трахеотомии.
Типичная картина заболевания проявляется спастическими расстройствами речевой мускулатуры, закрытием голосовой щели, апноэ, сменяющееся длительным хриплым вдохом. Через 10–60 секунд после продолжительного громкого вдоха следует выдох и постепенная нормализация дыхательной функции. Иногда апноэ сопровождается тяжелым кислородным голоданием с цианозом и потерей сознания. При хорее к типичным симптомам ларингоспазма присоединяется ряд глотательных и дыхательных расстройств, расстройства речи, напоминающие заикание, двигательные расстройства языка, в это же время может произойти сведение челюстей.
Приступы ларингоспазма могут быть продолжительными, чаще случаются днем, могут повторяться несколько раз в день в течение нескольких месяцев, чередуясь с периодами затишья. Если у ребенка хоть однажды был приступ ларингоспазма, он может повториться даже через значительный промежуток времени и по иной причине. Для синдрома характерна сезонность: приступы обычно прекращаются летом и возобновляются в зимнее время.
Приступы ларингоспазма у взрослых могут напоминать эпилептические и сочетаться с судорогами конечностей, глотки, пищевода.
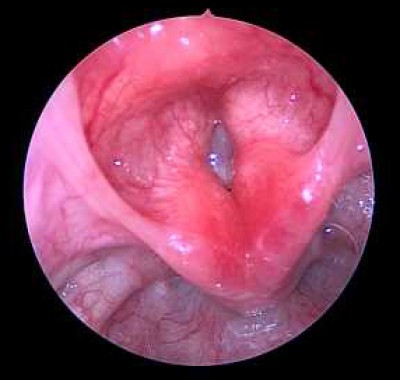
Диагноз ставится отоларингологом после изучения анамнеза и клинической картины. При сборе анамнеза детально выясняют все обстоятельства перинатального периода, начало и последовательность развития симптомов ларингоспазма, наличие сопутствующих заболеваний, предшествующее лечение. Осмотр полости гортани становится возможным только после ослабления спазма.
Ларингоспазм у детей наблюдается чаще, чем у взрослых, и может носить угрожающий характер.
Оказание помощи при ларингоспазме состоит в проведении неотложных мероприятий во время приступа.
- Устранить действие возможных раздражителей. При подозрении на заглатывание инородного предмета пациента необходимо опустить вниз головой и резко встряхнуть.
- Уложить пациента на твердую ровную поверхность создать абсолютную (по возможности) тишину.
- Обеспечить поступление свежего воздуха и вентиляцию в помещении, облегчить доступ воздуха к легким, сняв верхний слой одежды.
- Рефлекторные методы снятия спазма: сбрызнуть лицо пациента водой, вызвать раздражение слизистой оболочки носа при помощи ватного жгутика, подуть в нос, нажать шпателем на корень языка, вызывать рвотный рефлекс, осторожно, стараясь не вызвать ожог дыхательных путей, поднести нашатырный спирт (детям не рекомендуется).
Спазм аллергического происхождения купируется антигистаминными препаратами.
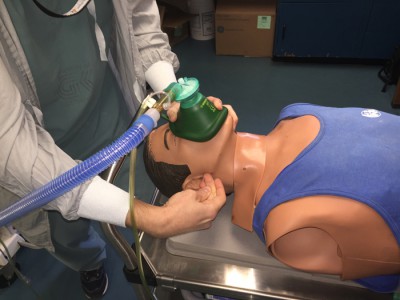
При угрозе асфиксии для обеспечения проходимости дыхательных путей прибегают к интубации трахеи или трахеотомии. При остановке сердца проводят реанимационные мероприятия: непрямой массаж сердца через грудную клетку и введение противосудорожных средств.
Терапия ларингоспазма, в первую очередь, направлена на устранение этиологических факторов. Проводится лечение основного заболевания, на фоне которого развивается ларингоспазм, между приступами показана иммуностимулирующая терапия, физическое закаливание.
Основные меры профилактики:
- общеукрепляющие мероприятия, закаливание;
- облучение ультрафиолетом;
- ванны с бромидом калия;
- ингаляции минеральной водой, физраствором, по показаниям – растворами лекарственных средств;
- увлажнение воздуха в помещении;
- сбалансированный рацион;
- витаминотерапия с повышенным содержанием витамина D;
- прием препаратов кальция;
- регулярные прогулки на чистом и свежем воздухе;
- правильный распорядок дня, полноценный отдых и сон;
- регулярное выполнение комплекса упражнений, направленных на расслабление мышц, массаж.
Приступы ларингоспазма у взрослых могут напоминать эпилептические и сочетаться с судорогами конечностей, глотки, пищевода.
В тяжелых случаях ларингоспазм оканчивается острыми судорогами мышц, дыхательной недостаточностью, сердечной недостаточностью, утратой сознания. Длительный приступ опасен развитием асфиксии, он способен стать причиной комы и летального исхода.
При своевременной диагностике, устранении травматических повреждений гортани и адекватной терапии заболеваний прогноз благоприятный. Как правило, ларингоспазмы проходят по мере взросления ребенка.
Видео с YouTube по теме статьи:
источник
Ларингоспазм– это явная форма спазмофилии, возникает приступообразно в виде спазма голосовой щели, сопровождается цианозом, явлениями гипоксии. Вслед за спазмом наступает шумный вдох напоминающий «петушиный крик». Приступ длится от нескольких секунд до 2-х минут, в течение дня может повторяться.
1. Вызвать врача через третье лицо.
2. Обеспечить приток свежего воздуха.
3. Освободить от одежды, стесняющей дыхание.
4. Уложить ребенка на ровную мягкую поверхность.
5. Применить методы тактильной стимуляции для создания доминантного очага в головном мозге (обрызгать лицо холодной водой, похлопать по щекам и ягодицам, вытянуть язык, раздражая его корень, надавливая на него шпателем или тупым концом ложки, поднести к носу нашатырный спирт).
6. Создать спокойную обстановку.
7. По назначению врача ввести глюконат кальция 10% — 1 мл на год жизни в/в медленно и противосудорожные препараты (см. общие мероприятия п.Д).
Неотложная доврачебная помощь при карпопедальном спазме.
Карпопедальный спазм– это явная форма спазмофилии, возникает приступообразно в виде судорожного сокращения кистей и стоп.
1. Вызвать врача через третье лицо.
2. Создать спокойную обстановку.
3. Обеспечить приток свежего воздуха.
5. По назначению врача ввести глюконат кальция 10% — 1 мл на год жизни в/в медленно
6. По назначению врача ввести противосудорожные средства.
7. Госпитализировать в детское отделение.
№ 7. Проба Сулковича
Проба Сулковича проводится для выявления кальциурии во время лечения рахита, для исключения передозировки витамина «Д».
К 5 мл. мочи, полученной у ребенка утром натощак добавить 2,5 мл реактива Сулковича (2,5 г щавелевой кислоты, 2, 5 г щавелевокислого аммония, 5 мл ледяной уксусной кислоты, дистиллированной воды до 150 мл).
1. В норме через 30 сек. – молочно-белое помутнение мочи.
2. При пониженном содержании Са в моче – прозрачная.
3. При повышенном – осадок с белыми хлопьями.
№ 8. Лечебная (общая) ванна.
v Моет ванну (или ванночку для детей раннего возраста) с мылом и ополаскивает горячей водой.
v Измеряет температуру воды водным термометром.
v Укладывает ребенка в ванну так, чтобы сначала погрузились ноги, ягодицы и затем туловище; уровень воды должен доходить примерно до мечевидного отростка грудины; верхняя часть грудной клетки, включая область сердца, должна находиться над поверхностью воды; под голову подкладывает полотенце. Мыло не применяют.
v Постепенно, медленной струей подливает воду, достигая назначенной температуры.
v Выдерживает назначенное врачом время, контролируя самочувствие и состояние ребенка.
v Обливает в конце процедуры ребенка водой из кувшина, температура которой на
v Вытирает и одевает ребенка.
v Укладывает ребенка спать, т.к. лечебная ванна делается обычно перед дневным или ночным сном.
Примечание: в зависимости от температуры воды, используемой для ванны, различают прохладные – с температурой 30-33 0 , индифферентные — с температурой 34-36 0 , теплые — с температурой 37-38 0 , горячие – с температурой 39-40 0 ; погружать ребенка надо в воду при температуре 36-37 0 и затем постепенно изменять температуру; продолжительность общей ванны зависит от ее вида и возраста ребенка и колеблется от 3-7 до 7 –15 минут.
Лечебные ванны можно проводить с добавлением лекарственных веществ и трав.
В педиатрической практике наиболее широко применяются следующие ванны:
ГОРЧИЧНЫЕ при заболеваниях органов дыхания – 100 г горчицы на 10 л воды, горячие;
КРАХМАЛЬНЫЕ при экземе – 100 г крахмала на 10 л воды, теплые;
С ПЕРМАНГАНАТОМ КАЛИЯ дезинфицирующие и подсушивающие – добавляют 5% раствор перманганата калия до бледно-розовой окраски воды, теплые;
МОРСКИЕ при рахите и гипотрофии – 50-200 г морской соли на 10 л воды, индифферентные;
ХВОЙНЫЕ при функциональных расстройствах нервной системы 2-3 мл хвойного экстракта на 10 л воды, теплые
С РАСТИТЕЛЬНЫМ СЫРЬЕМ (трава череды, шалфея, зверобоя, цветы ромашки, календулы, листья подорожника, лавра). 50 гр. сырья на 1 л кипятка, настоять, добавить к 10 л воды – использовать при заболеваниях кожи; теплые.
Ручная ванна.
Цель: отвлекающее действие, способствующее рефлекторному уменьшению отека слизистой оболочки дыхательных путей.
Показания: заболевания органов дыхания.
Противопоказания: лихорадка, заболевания кожи, злокачественные новообразования, непереносимость горчицы.
Оснащение: водный термометр, таз, сухая горчица, кастрюля с горячей водой, полотенце, пеленки, одежда.
v Объясняет ребенку ход предстоящей процедуры.
v Берет тазик, наливает в него воду, температуры 37 0 , ставит на стол.
v Усаживает ребенка перед столом.
v Руки ребенка погружает в воду до локтей.
v Очень осторожно, чтобы не попасть на руки ребенка, подливает постепенно горячей воды до повышения температуры в тазике до 40 0 .
v Во время процедуры, которая длится 10-15 минут, следя за общим состоянием ребенка, разговаривает с ним, чтобы создать положительный эмоциональный фон, можно использовать мелкие игрушки.
v Руки насухо вытирает, одевает кофточку с длинным рукавом и укладывает его в постель.
Примечание: такие ванны назначают при заболеваниях органов дыхания, поэтому для усиления раздражающего действия в воду можно добавить сухой горчицы (2 ст. л. на 10 л воды); для измерения температуры воды используют водный термометр.
Горячая вода доливается медленной струей так, чтобы температура повышалась примерно на 1 0 за 2 минуты.
Ножная ванна.
Теплые ножные ванны вызывают преимущественно реакции со стороны сосудов головного мозга, носоглотки. Применяют теплые ножные ванны при ринитах, назофарингитах, ларингитах.
Уровень воды должен доходить до верхней трети голени. Температуру воды в ванне постепенно повышают с 37 0 С до 40-42 0 С, длительность процедуры увеличивают до 15 мин. Для усиления действия ножных ванн добавляют 100 г сухой горчицы. Во время процедуры целесообразно закрыть ноги ребенка вместе с ванночкой байковым одеялом или махровым полотенцем. После ванны ноги ополаскивают теплой водой, насухо вытирают, ребенка тепло одевают.
№ 9. Уход за ребенком при ЭКД.
Цель: предупреждение инфицирования, восстановление целостности кожных покровов.
Показания:опрелости разной степени.
Если у ребенка с аллергическим диатезом имеется только себорея головы (гнейс), то в течение нескольких дней смачивают пораженные места на голове дистиллированным маслом (подсолнечное, прованское, миндальное, касторовое, рыбий жир). Затем через 20-30 минут осторожно удаляют размягченные корки шпателем или влажным тампоном.
При этом заболевании назначают примочки из растворов натрия тетрабората, фурацилина, перманганата калия, 1-2% раствора резорцина. Примочку накладывают каждые 15-20 минут до уменьшения или исчезновения воспалительных явлений и мокнутия. Затем участок поражения покрывают мазями и тальком, окисью цинка, глицерином, свинцовой водой, димедрол-цинковой мазью и др.
На лицо иногда приходится накладывать маску из марли с вырезанными отверстиями для глаз, носа, рта, смоченную каким-либо из указанных врачом составов. Назначенные лекарства в виде взвесей (болтушек) наносятся на пораженную кожу ватным тампоном.
Беспокоящий детей зуд устраняют ментоловым или салициловым спиртом, если на коже нет обширных поражений применяются мази и болтушки, содержащие димедрол и анестезин.
При экссудативном диатезе детям назначают 2 раза в неделю или через день лечебные ванны из танина (20 г на ванну), отвара коры дуба (200 г на 1 л), ванны с добавлением отрубей, крахмала, настоев ромашки и череды. Хороший эффект оказывают ванны с добавлением взбитых пол стакана молока и 1 чайной ложки оливкового масла.
Чтобы предохранить кожу от расчесов, ребенку надевают варежки, зашивают рукава, а в некоторых случаях накладывают шинки из картона на область локтевого сгиба.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: На стипендию можно купить что-нибудь, но не больше. 8913 — 

193.124.117.139 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одно из условий успешного купирования ларингоспазма – это своевременно и правильно оказанная доврачебная помощь.
- Первое, что необходимо сделать, это успокоить больного. Для этого применяют раздражающие действия: смочить лицо водой, ущипнуть за кожу, похлопать по спине.
- Необходимо обеспечить поступление свежего воздуха. Для этого нужно снять сдавливающую одежду, открыть окно в помещении и дать пострадавшему немного воды.
- Чтобы остановить приступ можно вызвать рвотный рефлекс, надавив на корень языка или задержать на пару секунд дыхание.
- При спазме, который длится дольше минуты, показан внутренний прием раствора бромида калия 0,5%.
Если вышеперечисленные методы оказались неэффективны, припадок прогрессирует и началась асфиксия, то проводится интубация трахеи или трахеотомия для обеспечения проходимости дыхательных путей. Данную процедуру может выполнять только медик. Если есть признаки остановки сердца, то проводятся реанимационные мероприятия и непрямой массаж сердца. Как только ларингоспазм купирован, пациенту проводят кислородотерапию.
Тяжелая форма спазма гортани с судорогами всего тела и признаками асфиксии – это состояние, которое требует неотложной помощи, так как его прогрессирование может привести к летальному исходу.
Алгоритм действия при ларингоспазме:
- Уложите пострадавшего на ровную поверхность, поскольку могут потребоваться реанимационные мероприятия.
- Для облегчения движений грудной клетки и легких, расстегните или снимите одежду.
- Обеспечьте максимально тихую обстановку и приток свежего воздуха, так как есть риск кислородного голодания.
- Тело и лицо смочите водой, дайте больному ватку с нашатырным спиртом или надавите на корень языка. Такие раздражающие действия останавливают спазм.
- Поскольку спазм связан с гипокальцинемией, то показано внутривенное введение глюконата кальция в дозировке 5-10 мл 10% раствор.
- Для восстановления проходимости дыхательных путей выполните интубацию или трахеотомию.
- При отсутствии пульса и остановке сердца показан непрямой массаж сердечной мышцы.
После восстановления дыхания пациента забирают на скорой помощи в больницу для контроля жизненных показателей и дальнейшего обследования.

Лечение спазмов гортани у взрослых затруднительно, но в некоторых случаях они проходят самостоятельно. Особое внимание во время приступа должно быть уделено первичной экстренной помощи.
Для того чтобы снять ларингоспазм следует обеспечить больному доступ к свежему воздуху и спокойную обстановку. Паника и истерическое состояние окружающих приведет к усугублению дыхательной недостаточности. Если расстройство протекает в легкой форме, то пациенту необходимо дать попить прохладной воды и смочить ею лицо.
Судороги хорошо купируются с помощью побочных раздражителей: похлопывание по спине, щипок за кожу, нажатие на корень языка. Можно использовать нашатырный спирт или внутривенное/внутримышечное введение противосудорожных препаратов. Если точно известно, что приступ вызван аллергеном, то необходимы антигистаминные и антиаллергические средства.
Первое, что необходимо сделать если у вашего близкого возник ларингоспазм – вызвать скорую помощь. До приезда медиков следует попытаться облегчить состояние больного в домашних условиях.
Пострадавшего нужно расположить в горизонтальном положении, снять сдавливающую грудную клетку одежду. Лицо смочить прохладной водой, дать немного жидкости и обеспечить поток свежего воздуха. Обстановка вокруг должна быть спокойной, чтобы больной максимально расслабился. Эффективны будут легкие похлопывания по спине, пощипывания зоны горла, надавливание на корень языка и другие раздражающие действия.
источник
Что такое клинические исследования и зачем они нужны? Это исследования, в которых принимают участие люди (добровольцы) и в ходе которых учёные выясняют, является ли новый препарат, способ лечения или медицинский прибор более эффективным и безопасным для здоровья человека, чем уже существующие.
Главная цель клинического исследования — найти лучший способ профилактики, диагностики и лечения того или иного заболевания. Проводить клинические исследования необходимо, чтобы развивать медицину, повышать качество жизни людей и чтобы новое лечение стало доступным для каждого человека.
У каждого исследования бывает четыре этапа (фазы):
I фаза — исследователи впервые тестируют препарат или метод лечения с участием небольшой группы людей (20—80 человек). Цель этого этапа — узнать, насколько препарат или способ лечения безопасен, и выявить побочные эффекты. На этом этапе могут участвуют как здоровые люди, так и люди с подходящим заболеванием. Чтобы приступить к I фазе клинического исследования, учёные несколько лет проводили сотни других тестов, в том числе на безопасность, с участием лабораторных животных, чей обмен веществ максимально приближен к человеческому;
II фаза — исследователи назначают препарат или метод лечения большей группе людей (100—300 человек), чтобы определить его эффективность и продолжать изучать безопасность. На этом этапе участвуют люди с подходящим заболеванием;
III фаза — исследователи предоставляют препарат или метод лечения значительным группам людей (1000—3000 человек), чтобы подтвердить его эффективность, сравнить с золотым стандартом (или плацебо) и собрать дополнительную информацию, которая позволит его безопасно использовать. Иногда на этом этапе выявляют другие, редко возникающие побочные эффекты. Здесь также участвуют люди с подходящим заболеванием. Если III фаза проходит успешно, препарат регистрируют в Минздраве и врачи получают возможность назначать его;
IV фаза — исследователи продолжают отслеживать информацию о безопасности, эффективности, побочных эффектах и оптимальном использовании препарата после того, как его зарегистрировали и он стал доступен всем пациентам.
Считается, что наиболее точные результаты дает метод исследования, когда ни врач, ни участник не знают, какой препарат — новый или существующий — принимает пациент. Такое исследование называют «двойным слепым». Так делают, чтобы врачи интуитивно не влияли на распределение пациентов. Если о препарате не знает только участник, исследование называется «простым слепым».
Чтобы провести клиническое исследование (особенно это касается «слепого» исследования), врачи могут использовать такой приём, как рандомизация — случайное распределение участников исследования по группам (новый препарат и существующий или плацебо). Такой метод необходим, что минимизировать субъективность при распределении пациентов. Поэтому обычно эту процедуру проводят с помощью специальной компьютерной программы.
- бесплатный доступ к новым методам лечения прежде, чем они начнут широко применяться;
- качественный уход, который, как правило, значительно превосходит тот, что доступен в рутинной практике;
- участие в развитии медицины и поиске новых эффективных методов лечения, что может оказаться полезным не только для вас, но и для других пациентов, среди которых могут оказаться члены семьи;
- иногда врачи продолжают наблюдать и оказывать помощь и после окончания исследования.
- новый препарат или метод лечения не всегда лучше, чем уже существующий;
- даже если новый препарат или метод лечения эффективен для других участников, он может не подойти лично вам;
- новый препарат или метод лечения может иметь неожиданные побочные эффекты.
Главные отличия клинических исследований от некоторых других научных методов: добровольность и безопасность. Люди самостоятельно (в отличие от кроликов) решают вопрос об участии. Каждый потенциальный участник узнаёт о процессе клинического исследования во всех подробностях из информационного листка — документа, который описывает задачи, методологию, процедуры и другие детали исследования. Более того, в любой момент можно отказаться от участия в исследовании, вне зависимости от причин.
Обычно участники клинических исследований защищены лучше, чем обычные пациенты. Побочные эффекты могут проявиться и во время исследования, и во время стандартного лечения. Но в первом случае человек получает дополнительную страховку и, как правило, более качественные процедуры, чем в обычной практике.
Клинические исследования — это далеко не первые тестирования нового препарата или метода лечения. Перед ними идёт этап серьёзных доклинических, лабораторных испытаний. Средства, которые успешно его прошли, то есть показали высокую эффективность и безопасность, идут дальше — на проверку к людям. Но и это не всё.
Сначала компания должна пройти этическую экспертизу и получить разрешение Минздрава РФ на проведение клинических исследований. Комитет по этике — куда входят независимые эксперты — проверяет, соответствует ли протокол исследования этическим нормам, выясняет, достаточно ли защищены участники исследования, оценивает квалификацию врачей, которые будут его проводить. Во время самого исследования состояние здоровья пациентов тщательно контролируют врачи, и если оно ухудшится, человек прекратит своё участие, и ему окажут медицинскую помощь. Несмотря на важность исследований для развития медицины и поиска эффективных средств для лечения заболеваний, для врачей и организаторов состояние и безопасность пациентов — самое важное.
Потому что проверить его эффективность и безопасность по-другому, увы, нельзя. Моделирование и исследования на животных не дают полную информацию: например, препарат может влиять на животное и человека по-разному. Все использующиеся научные методы, доклинические испытания и клинические исследования направлены на то, чтобы выявить самый эффективный и самый безопасный препарат или метод. И почти все лекарства, которыми люди пользуются, особенно в течение последних 20 лет, прошли точно такие же клинические исследования.
Если человек страдает серьёзным, например, онкологическим, заболеванием, он может попасть в группу плацебо только если на момент исследования нет других, уже доказавших свою эффективность препаратов или методов лечения. При этом нет уверенности в том, что новый препарат окажется лучше и безопаснее плацебо.
Согласно Хельсинской декларации, организаторы исследований должны предпринять максимум усилий, чтобы избежать использования плацебо. Несмотря на то что сравнение нового препарата с плацебо считается одним из самых действенных и самых быстрых способов доказать эффективность первого, учёные прибегают к плацебо только в двух случаях, когда: нет другого стандартного препарата или метода лечения с уже доказанной эффективностью; есть научно обоснованные причины применения плацебо. При этом здоровье человека в обеих ситуациях не должно подвергаться риску. И перед стартом клинического исследования каждого участника проинформируют об использовании плацебо.
Обычно оплачивают участие в I фазе исследований — и только здоровым людям. Очевидно, что они не заинтересованы в новом препарате с точки зрения улучшения своего здоровья, поэтому деньги становятся для них неплохой мотивацией. Участие во II и III фазах клинического исследования не оплачивают — так делают, чтобы в этом случае деньги как раз не были мотивацией, чтобы человек смог трезво оценить всю возможную пользу и риски, связанные с участием в клиническом исследовании. Но иногда организаторы клинических исследований покрывают расходы на дорогу.
Если вы решили принять участие в исследовании, обсудите это со своим лечащим врачом. Он может рассказать, как правильно выбрать исследование и на что обратить внимание, или даже подскажет конкретное исследование.
Клинические исследования, одобренные на проведение, можно найти в реестре Минздрава РФ и на международном информационном ресурсе www.clinicaltrials.gov.
Обращайте внимание на международные многоцентровые исследования — это исследования, в ходе которых препарат тестируют не только в России, но и в других странах. Они проводятся в соответствии с международными стандартами и единым для всех протоколом.
После того как вы нашли подходящее клиническое исследование и связались с его организатором, прочитайте информационный листок и не стесняйтесь задавать вопросы. Например, вы можете спросить, какая цель у исследования, кто является спонсором исследования, какие лекарства или приборы будут задействованы, являются ли какие-либо процедуры болезненными, какие есть возможные риски и побочные эффекты, как это испытание повлияет на вашу повседневную жизнь, как долго будет длиться исследование, кто будет следить за вашим состоянием. По ходу общения вы поймёте, сможете ли довериться этим людям.
Если остались вопросы — спрашивайте в комментариях.
источник
Ларингоспазм— внезапное непроизвольное сокращение мускулатуры гортани. Вызывает частичное или полное закрытие голосовой щели и протекает с инспираторной одышкой (затрудненным вдохом).
Иногда сочетается с трахеоспазмом, когда сокращается одновременно и гладкая мускулатура задней перепончатой части трахеи.
Такое состояние может наблюдаться у взрослых, но чаще всего ему подвержены дети в возрасте от 3-х месяцев до 2-х лет, особенно при наличии факторов риска. Это обусловливается тем, что именно в возрасте до 2-х лет физиологический просвет голосовой щели очень мал, а нервная система слишком лабильна и неустойчива, что с легкостью может спровоцировать внезапный приступ ларингоспазма. Приступы ларингоспазма могут длиться от нескольких секунд до 1-2-х минут, и проявляться несколько раз в сутки.
Этиология ларингоспазма
Причина этого патологического состояния в повышенной рефлекторной возбудимости нервно-мышечного аппарата гортани. Во время приступа черпалонадгортанные связки (два листа слизистой оболочки, разделенные соединительной тканью, находятся у входа в гортань) сведены к средней линии, голосовые связки плотно сомкнуты, черпаловидные хрящи (парные хрящи, к которым крепятся голосовые связки) сближены и вывернуты. Поэтому после шумного вдоха дыхание сначала становится поверхностным, а потом и вообще может прекратиться, так как воздух пройти не может. Слизистая оболочка гортани при этом никак не изменяется.
Причины ларингоспазма у детей:
• недостаток кальция в организме;
• ухудшение реактивности организма;
• наличие заболеваний: хорея, спазмофилия, бронхопневмония, рахит и т.д.;
• патологические изменения органов дыхательной системы – трахеи, лёгких, глотки;
• закапывание в носовые ходы различных активных веществ (например, адреналина).
Ларингоспазм у детей возникает во время:
Этиология ларингоспазма у взрослых:
• действие различных лекарств, которыми обработали слизистую гортани;
• ущемление опухоли доброкачественного характера;
• вдыхание воздуха, который содержит определённое количество аллергенов (пыль, пыльца растений, различные ароматические вещества и т.д.);
• воспаление поверхности гортани;
• раздражение возвратно-гортанного и блуждающего нервов (например, вследствие аневризмы, стрессовых ситуациях, которые сопровождаются сильным волнением).
. Характерная особенность ларингоспазма — его неожиданное появление.
• развивается шумный, свистящий и затруднительный вдох;
• кожные покровы бледнеют, появляется синюшный оттенок, отчетливо выделяется носогубной треугольник;
• мышцы лица, шеи, живота напряжены, рот открыт, голова откинута назад;
• пульс тяжело прощупывается, и временно может прекратиться процесс дыхания;
• отсутствует или ослабевает реакция зрачков на действие светом.
Симптомы тяжелого ларингоспазма:
• угнетение сердечной деятельности;
• непроизвольное мочеиспускание, дефекация.
. При длительном приступе, если помощь не будет оказана немедленно, наступит смерть от асфиксии.
У взрослых истерический ларингоспазм сочетается с судорогами глотки, пищевода и конечностей. Как правило, приступ быстро прекращается сам. Этот приступ напоминает эпилептический припадок. В легких случаях наблюдается кратковременное сужение голосовой щели, затяжной свистящий вдох, побледнение или посинение лица, непродолжительная одышка, всхлипывание.
Диагностика ларингоспазма
Диагноз «ларингоспазм» ставят на основании клинической картины приступа и жалоб пациента.
Первая помощь при ларингоспазме
При ларингоспазме нужно лечить не сам приступ, а причину его возникновения. Во избежание осложнений следует при первых признаках ларингоспазма вызывать врача или скорую помощь. До того времени пока приедет врач, взрослым следует выполнить следующие мероприятия:
1. Во время приступа больного следует успокоить, создать спокойную обстановку, обеспечить приток свежего воздуха (расстегнуть воротник, подвести к окну).
2. Рефлекторные методы для снятия спазма: на лицо и тело брызнуть холодной водой, или вызвать раздражение слизистой оболочки носа при помощи ватного жгутика, либо же подуть в нос, поднести нашатырный спирт или шпателем нажать на корень языка.
3. В случае тяжелого приступа следует уложить ребёнка на ровную твёрдую поверхность, поскольку возможна остановка сердца, требующая реанимационных мероприятий.
4. Обязательно ввести внутривенно глюконат кальция в дозировке 1 мл на год жизни, поскольку причиной спазмофилии является гипокальциемия. В особо тяжёлых случаях применяют единственный в мире деполяризующий миорелаксант сукцинилхолин.
5. При отсутствии эффекта провести интубацию или трахеотомию для обеспечения проходимости дыхательных путей.
6. При остановке сердца проводятся реанимационные мероприятия: непрямой массаж сердца.
7. Учитывая, что в результате ларингоспазма развивается гипоксия, после восстановления дыхания необходимо провести кислородотерапию.
Профилактика ларингоспазма
Прописывается выполнение закаливающих процедур и общеукрепляющего лечения. Зачастую назначается прием витамина D, лекарств с содержанием кальция, облучение ультрафиолетом, употребление молочно-растительной пищи, долгие прогулки в разных местах (лес, парк, набережная).
Рекомендуются занятия на расслабление детей. Это могут быть какие-то специальные игры, массаж, рисование. Главное правило: ребенка нельзя заставлять это делать, так как это уже не будет расслаблением. При подборе занятия на отвлечение очень важно понаблюдать, что ребенку нравится и что его успокаивает. Сбалансированное питание и употребление витаминов также может способствовать скорейшему выздоровлению.
Только лишь соблюдая простые рекомендации и регулярно осматриваясь у ЛОР-врача, можно навсегда избавиться от спазмов мышц гортани.
Прогноз при ларингоспазме
При своевременно начатом и адекватном лечении, прогноз благоприятный. Стоит также отметить тот факт, что часто, по мере взросления ребёнка, ларингоспазм полностью пропадает и лечение его уже не требуется.
Итак, как вы поняли, ларингоспазм – опаснейшее для жизни состояние, потому очень важно распознать его как можно раньше и также быстро оказать первую помощь и вызвать врача.
источник
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 11 |
Выберите два правильных ответа.
1451.Помощь при анафилактическом шоке включает
а) введение жаропонижающих средств
в) применение противосудорожных препаратов
г) введение глюкокортикоидов
Выберите один правильный ответ.
1452.При анафилактическом шоке ребенка надо уложить
в) на бок с приподнятыми ногами
г) с приподнятым изголовьем
Выберите один правильный ответ.
1453.Слабость, потливость, чувство голода, тремор конечностей наблюдается в начале развития
в) гипергликемической комы
Выберите один правильный ответ.
1454.При развитии гипергликемической комы изо рта ощущается запах
Выберите два правильных ответа.
1455.При гипергликемической коме медицинская сестра приготовит
а) инсулин короткого действия, физраствор
Выберите два правильных ответа.
1456.При судорожном синдроме детям вводят
в) ГОМК /оксибутират натрия/
Выберите один правильный ответ.
1457.При обмороке необходимо
а) придать положение с возвышенным изголовьем
б) уложить ребенка с приподнятыми ногами
Выберите один правильный ответ.
б) отравление организма токсинами
Выберите один правильный ответ.
1459.К оральной регидратации относится
б) внутривенное введение жидкости
Выберите один правильный ответ.
1460.Из отвлекающих процедур ребенку с приступом бронхиальной астмы медсестра порекомендует
а) ручные и ножные горячие ванны
в) лечебную ванну с морской солью
Выберите один правильный ответ.
1461.К острым аллергическим реакциям, требующим неотложной помощи, относится
б) гипергликемическое состояние
в) гипертермические судороги
г) гипогликемическое состояние
Выберите один правильный ответ.
1462.При анафилактическом шоке
а) артериальное давление повышается
б) артериальное давление понижается
в) артериальное давление не изменяется
г) кожные покровы ярко-красные
Выберите один правильный ответ.
1463.Визуально при одышке можно наблюдать
б) втяжение уступчивых мест грудной клетки
в) выбухание сердечной области
г) резкое покраснение лица
Выберите один правильный ответ.
1464.Препарат для оказания первой помощи при носовом кровотечении
Выберите один правильный ответ.
1465.Препарат для оказания первой помощи при судорогах у ребенка
б) 3% раствор перекиси водорода
Выберите один правильный ответ.
1466.Ночью у ребенка, больного ОРВИ, появились лающий кашель, осиплость голоса, беспокойство, температура 380 С. Неотложное состояние, развившееся у ребенка
а) гипертермический синдром
б) стенозирующий ларинготрахеит
г) приступ бронхиальной астмы
Выберите один правильный ответ.
1467.Основной симптом розовой гипертермии — это
а) гиперемированные, теплые, влажные кожные покровы
б) озноб, бледные кожные покровы
в) похолодание конечностей, акроцианоз
г) цианотичный оттенок губ
Выберите один правильный ответ.
1468.Синдром острой сосудистой недостаточности — это
Выберите один правильный ответ.
1469.Приступ ларингоспазма – это проявление
Выберите один правильный ответ.
1470.При приступе ларингоспазма независимое сестринское вмешательство – приготовить всё необходимое для внутримышечного введения раствора
Выберите один правильный ответ.
1471.Для гипогликемической комы наиболее характерно
в) острое чувство голода, возбуждение, потливость
г) сухость кожи и слизистых
Выберите один правильный ответ.
1472.Для одышечно-цианотических приступов, возникающих у детей с врождёнными пороками сердца, характерно
а) бледность кожи без цианоза
б) появление гиперемии лица
Выберите два правильных ответа.
1473.Физиологическая желтуха новорождённого является следствием
а) ферментативной недостаточности печени
б) усиленного разрушения фетального гемоглобина
г) поступлений гормонов матери во время кормления
Выберите два правильных ответа.
1474.Основные факторы риска, приводящие к увеличению смертности
г) низкая масса при рождении
Выберите два правильных ответа.
1475.Правильному развитию доношенного новорожденного способствует
а) рациональный режим сна и отдыха
б) понимание причин беспокойства ребенка
Выберите два правильных ответа.
1476.Признаки переношенного ребенка
б) обилие сыровидной смазки
в) плотные кости черепа с закрытыми швами
г) ногти не доходят до конца фаланг пальцев кисти
Выберите два правильных ответа.
1477.Переходные состояния, обусловленные функцией почек
Выберите один правильный ответ.
1478.Уход при транзиторных кровотечениях из влагалища у новорожденного ребенка
б) туалет кожи и слизистых, ведение табеля стула
г) дозированное питание, регулирование стула
Выберите два правильных ответа.
1479.К признакам кишечных колик у новорожденного относится
а) громкий пронзительный крик
Выберите два правильных ответа.
1480.Для профилактики срыгивания новорожденного ребенка необходимо
а) правильное прикладывание к груди
б) увеличение промежутка между кормлениями
г) кормление в возвышенном положении
Выберите два правильных ответа.
1481.Тактика медицинской сестры при выявлении у новорожденного пиодермии
в) обработка элементов антисептическим раствором
Выберите один правильный ответ.
1482.В формировании врожденных пороков сердца имеет значение
а) дискоординация родовой деятельности
б) перенесенная во время беременности вирусная инфекция
г) иммунологическая несовместимость крови матери и плода
Выберите два правильных ответа.
1483.Гнойный менингит у новорожденного развивается на фоне
в) внутричерепного кровоизлияния
Выберите два правильных ответа.
1484.Первый патронаж к новорожденному ребенку на дому медицинская сестра проводит
в) в первые два дня после выписки из роддома
Выберите два правильных ответа.
1485.Критерии оценки физического развития детей разных возрастных групп включают
в) развитие подкожно-жировой клетчатки
Выберите два правильных ответа.
1486.Карта диспансерного наблюдения – это учетная форма
Выберите один правильный ответ.
1487.Медицинская сестра может рекомендовать маме для ребенка 3 лет закаливающие процедуры
в) обливание холодной водой
Выберите один правильный ответ.
1488.Первичная обработка кожных покровов новорожденного ребенка в родильном доме
б) проводится только в случае загрязнения меконием и кровью
в) проводится только доношенным
г) проводится обязательно недоношенным
Выберите два правильных ответа.
1489.Профилактику гонобленореи новорожденному ребенку осуществляют
а) 20% раствором сульфацила натрия
б) 30% раствором сульфацила натрия
г) раствором фурациллина 1:5000
Выберите один правильный ответ.
1490.Палаты с раздельным пребыванием матери и ребенка в родильном доме заполняются в течение не более
Выберите один правильный ответ.
1491.Палаты с совместным пребыванием матери и ребенка в родильном доме заполняются в течение (суток)
Выберите два правильных ответа.
1492.К группам риска возникновения внутрибольничных инфекций среди новорожденных детей относятся
г) с гемолитической болезнью новорожденных
Выберите два правильных ответа.
1493.Контингенты риска при СПИДе
а) дети и взрослые, получающие инвазивные манипуляции
в) дети, посещающие детские учреждения
г) дети, не посещающие детские учреждения
Выберите один правильный ответ.
1494.Дезинфекцию наружных поверхностей кувеза с целью
профилактики внутрибольничных инфекций (ВБИ) проводят
г) перед очередным использованием
Выберите один правильный ответ.
1495.Обработка рабочего стола, загрязненного
инфицированной кровью проводится
г) 3% раствором перекиси водорода
Выберите один правильный ответ.
1496.Независимое сестринское вмешательство при одышечно-цианотических приступах у ребенка с врождёнными пороками сердца
а) дать нитроглицерин под язык
б) обеспечить доступ кислорода
в) обеспечить обильное теплое питье
г) уложить пациента с приподнятыми ногами
Выберите один правильный ответ.
1497.Независимое сестринское вмешательство при желудочном кровотечении предполагает
а) введение аминокапроновой кислоты per os
б) введение викасола внутримышечно
в) обеспечение холода на живот
г) промывание желудка беззондовым методом
Выберите один правильный ответ.
1498.Зависимое сестринское вмешательство при высокой лихорадке у ребёнка предполагает
а) обеспечение обильного питья
б) парентеральное введение жаропонижающих средств
в) применение физических методов охлаждения
г) смену нательного и постельного белья
Выберите один правильный ответ.
1499.Независимое сестринское вмешательство при обмороке предполагает
а) применить оксигенотерапию
б) применить горячие ручные ванны
в) уложить ребёнка с приподнятыми ногами
г) уложить ребёнка с приподнятым изголовьем
Выберите один правильный ответ.
1500.Сестринский процесс при атопическом дерматите
а) прием антигистаминных препаратов
б) назначение лечебных ванн
в) ведение пищевого дневника, прогулки
г) назначение мазей, болтушек
1. «Вопросы современной педиатрии», Научно-практический журнал Союза педиатров России, № 4, том 7, 2008г., 140 с.
2. , , «Педиатрия». Доклиническая практика: Учебное пособие, Минск: «Книжный Дом», 2004г.
3. , «Педиатрия». Практикум: Учебное пособие, Минск: «Выш. шк», 2003г.
4. , , «Педиатрия» Учебник, Минск «Выш. шк.», 2002г.
5. «Медицина». Журнал. Издательский Дом «Качество жизни». №,72.
6. «Неонаталогия». Учебное пособие, Москва, «Академия» 2005г.
7. Неотложная педиатрия: Учебное пособие. Под редакцией . — М.: ФГОУ «ВУНМЦ Росздрава», 2006г.
8. , Лысак JI. А., «Здоровый человек и его окружение» (2-е изд.). Серия «Медицина для вас». Ростов н/Д: Феникс, 2004г.
9. Приказ Департамента здравоохранения г. Москвы от 01.01.01r. N20 «О порядке специального учета инфекционных и паразитарных заболеваний в Москве».
10. Руководство для средних медработников. Под редакцией , . — М.: ГЭОТАР-Медиа, 2007г.
11. «Руководство по амбулаторно — поликлинической педиатрии». — М.: ГЭОТАР — Медиа, 2007г..
12. «Сестринское дело в педиатрии».М:
13.СанПиН. Профилактика паразитарных заболеваний на
территории Российской Федерации.
14.СанПиНПриложение . «Профилактика гельминтозов,
передающихся через мясо и мясные продукты»
15. «Педиатрия». Учебник, М: «Академия» 2003г.
источник


 рекомендуется использовать эфирные масла, которые могут оказать раздражающее действие и усугубить приступ). Если нет физраствора, сгодится обычная питьевая вода.
рекомендуется использовать эфирные масла, которые могут оказать раздражающее действие и усугубить приступ). Если нет физраствора, сгодится обычная питьевая вода.