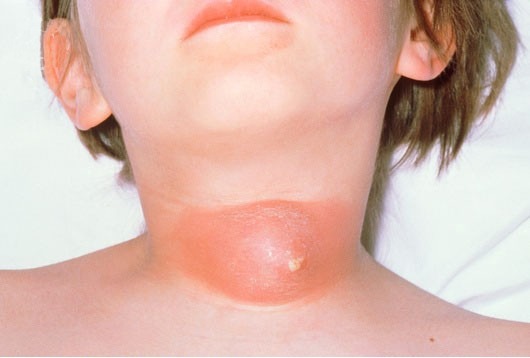
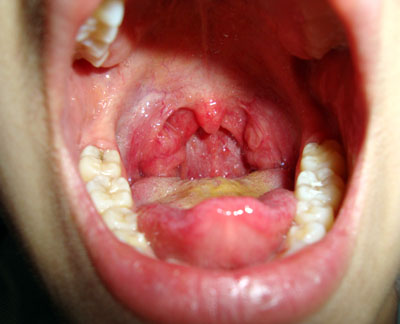
Парафарингеальный и ретрофарингеальный абсцес сы, как и паратонзиллярный, являются осложнениями воспалительных процессов в ротовой полости и носоглотке, чаще всего затрагивающих небные миндалины. При возникновении этих опасных проблем нужно незамедлительно обращаться к отоларингологу.
Абсцесс – это гнойный воспалительный процесс в тканях, вызванный инфекцией, сопровождаемый повреждением тканевых структур, появлением полости, содержащей гной, чаще всего возникающий в подкожно-жировой клетчатке, мышцах, во внутренних органах и пространствах между ними.
Определившись с понятием, можно сказать, что парафарингеальный абсцесс – это такое гнойное образование клетчатки окологлоточного пространства. Пространство ограничено боковой стенкой глотки, внутренней стороной нижней челюсти, предпозвоночной фасциальной оболочкой и фасцией околоушной слюнной железы. Парафарингеальное пространство заполнено соединительной тканью, содержащей в себе нервы и сосуды, и имеет выход в средостение.
- Фарингит и следующее за ним воспаление заглоточного пространства, вызванное бактериями (стафилококки, стрептококки, кишечная палочка и другие) может привести к прорыванию гноя дальше по пространству шеи.
- Тонзиллит при недостаточном лечении может усугубиться паратонзиллярным абсцессом, который переходит на окологлоточное пространство.
- Мастоидит (воспаление сосцевидного отростка) через барабанно-сосцевидную щель может передать инфекцию в окологлоточную клетчатку.
- Периодонтит – появление гнойных полостей на верхушках корней зубов. Если не вылечить эту патологию, то процесс переходит на челюсть. А так как нижняя челюсть является одной из границ окологлоточного пространства, то в нем может образоваться абсцесс, распространившийся с челюстной кости.
- Гнойный отит среднего уха, добравшись до околоушной слюнной железы, попадает в парафарингеальное пространство, вызывая воспалительный процесс.
- Травмы шеи, нанесенные острыми предметами, инфицируются и вызывают абсцесс горла. Нанесение вреда возможно при вскрытии паратонзиллярного абсцесса, когда слишком глубоко проникший инструмент попадает через стенку глотки в окологлоточное пространство.
Для парафарингеального абсцесса характерна сильная болезненность в горле, более выраженная со стороны поражения. Боль становится сильнее при глотании слюны, употреблении жидкости и пищи. Жевательные мышцы сжимаются так, что рот трудно открыть. Это называется тризм. Боль от горла может иррадиировать в уши, нижнюю челюсть, голову. Для облегчения боли пациенты часто наклоняют голову в сторону, где находится абсцесс. Если ощупать шею с этой стороны, то определяется отечность, боль усиливается, обнаруживаются увеличенные чувствительные лимфоузлы.
Отмечается значительное ухудшение общего самочувствия. Повышается температура тела вплоть до пиретических отметок (более 39 градусов). Отмечается выраженная слабость, ломота в теле, потливость, озноб, головная боль. Аппетит ухудшается, а может и совсем исчезнуть, так как из-за болезненности невозможно проглатывать пищу. Кроме того, наблюдается повышенное образование слюны, неприятные ощущения при сглатывании которой заставляют больного выплевывать ее.
Парафарингеальный абсцесс – абсцесс горла, который образуется сбоку от глотки. Клиника и расположение его описаны выше.
Ретрофарингеальный абсцесс может появиться в заглоточном пространстве как осложнение фарингита, тонзиллита, среднего гнойного отита, остеомиелита шейных позвонков, поражения лимфоузлов, расположенных за глоткой при туберкулезе, кори, скарлатине, из-за травматизации задней стенки глотки при удалении аденоидов у детей. Гораздо чаще встречается в детском возрасте из-за особенностей строения лимфатической системы носоглотки. Клинически протекает с интоксикационными проявлениями, подобными парафарингеальному абсцессу. Если гнойник находится достаточно низко, то он может приводить к нарушению акта дыхания из-за вовлеченности гортани.
Причины и симптомы паратонзиллярного абсцесса сходны с предыдущими заболеваниями. Он образуется как осложнение тонзиллита (острого и хронического), периодонтита, фарингита, отита. Абсцесс может занимать разное положение по отношению к небной миндалине: быть над ней, позади, под миндалиной, сбоку на стенке глотки. Болезненность и спазм жевательных мышц характерны для этого вида гнойного поражения. Общее состояние и аппетит значительно ухудшаются, нарушается артикуляция речи, наблюдается увеличение и болезненность лимфоузлов под подбородком и на шее. От боли пациенту трудно поворачивать голову.
Абсцессы часто сами являются осложнениями воспалительных процессов, но это еще не предел. Дальнейшее распространение гноя может привести к еще большему усугублению ситуации. Любая из этих патологий может привести пациента к смерти. Медлить с лечением нельзя!
Отек гортани может стать грозным осложнением любого из перечисленных абсцессов из-за распространения гноя и реакции слизистой стенки органа. Осложнение сопровождается приступами удушья.
При распространении абсцесса по окологлоточному пространству шеи до средостения поражаются органы, находящиеся там, в том числе и сердце.
Инфекция, идущая по сосудисто-нервному пучку, приводит к воспалению вен и артерий. Это может вызвать тромбоз, который опасен инсультом и тромбоэмболией легких. Повреждение инфекцией сосудистой стенки осложняется внутренним кровотечением, сила которого будет зависеть от диаметра сосуда.
Близость к головному мозгу несет опасность воспаления мозговых оболочек – менингита, а также самого мозгового вещества (энцефалит).
Из-за богатого кровоснабжения носоглотки инфекция легко может попасть в системный кровоток, распространяясь по организму, вызвать сепсис, ведущий за собой вторичные гнойные очаги по всему организму.
При неприятных ощущениях в горле, спазме мышц челюстей, нарушении глотания и высокой температуре тела обращение к отоларингологу обязательно.
С помощью фарингоскопии (осмотра глотки) доктор увидит при парафарингеальном абсцессе выраженное покраснение ее боковой стенки, а также отек и гиперемию других элементов рта – миндалин, язычка, мягкого неба, возможно выпирание небной миндалины. Шея при пальпации на стороне поражения очень болезненна. Это же касается и шейных лимфоузлов.
При заглоточном абсцессе задняя стенка глотки отечная, красная, может наблюдаться ее выпячивание и флюктуация гноя.
При паратонзиллярном абсцессе осмотр покажет увеличение небной миндалины, обнаружение гнойного отделяемого. Болезненность шеи и лимфоузлов выражена.
В мазке из зева можно обнаружить патогенные бактерии, вызвавшие процесс абсцедирования.
В общем анализе крови — лейкоцитоз до 20 тысяч, сдвиг лейкоцитарной формулы в сторону юных форм лейкоцитов, повышение СОЭ до 40 мм/час.
Рентгенограмма шеи делается в двух проекциях. На снимках будет видно скопление гноя. При затруднении следует углубить обследование путем магниторезонансной или компьютерной томографии шеи и головы.
Пациенты с абсцессами горла в 90 % случаев должны быть госпитализированы. Зависит лечение парафарингеального абсцесса от причин, его вызвавших. То есть антибактериальная терапия должна учитывать спектр микроорганизмов, активировавших заболевание. Назначаются антибиотики из групп пенициллина, цефалоспорины, макролиды, карбапенемы и метронидазол. Часто для снятия интоксикации нужна инфузионная терапия солевыми растворами и глюкозой. Симптоматические средства: обезболивающие, жаропонижающие, антигистаминные. Орошение полости рта и горла антисептическими препаратами в растворах. Физиолечение (магнит, УВЧ).
В большинстве случаев к консервативному лечению симптомов парафарингеального абсцесса для быстрого улучшения состояния пациента добавляется оперативное вмешательство.
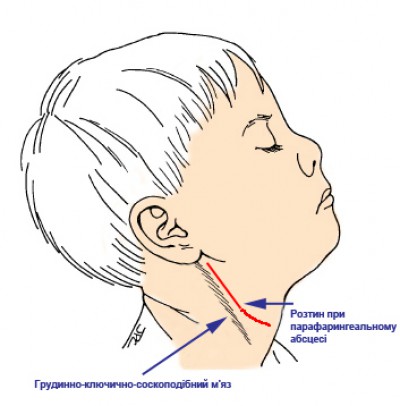
Окологлоточный абсцесс можно вскрыть двумя путями. При небольшом гнойнике это делается через рот с помощью не острых щипцов или мягким зажимом, чтобы исключить травматизацию структур, находящихся рядом. Если абсцесс большой, то необходимо разрезать его с наружной стороны вдоль переднего края грудино-ключично-сосцевидной мышцы, уходя к углу нижней челюсти вглубь. Гнойную полость следует промыть антибактериальным раствором и оставить резиновый дренаж для оттока отделяемого.
Ретрофарингеальный абсцесс разрезают в месте наибольшего выбухания, рану промывают.
Паратонзиллярный абсцесс вскрывают под местной анестезией через рот, раздвигая ткани корнцангом, чтобы избежать повреждения сосудов. После удаления гноя
полость промывают антисептическими и антибактериальными растворами.
Она включает следующие мероприятия:
- Своевременное лечение острых процессов в носоглотке (фарингита, ринита, ангины).
- Недопущение частых обострений хронических воспалений лор-органов, а также усугубления заболеваний (перехода ринита в синусит, наружного отита в средний).
- Своевременное посещение стоматолога с лечением кариозных зубов, чтобы не доводить поражение до пульпита и периодонтита. Удаление гниющих корней зубов.
- Оздоровление организма путем закаливания водными процедурами.
- Укрепление иммунитета путем витаминотерапии и плановой иммунизации.
- Посещение спортивных секций.
- Прогулки на свежем воздухе.
- Отказ от курения.
- Здоровое питание.
источник
Волков Александр Григорьевич
Волков Александр Григорьевич, Профессор, Доктор медицинских наук, Заведующий кафедрой оториноларингологии Ростовского государственного медицинского университета, Заслуженный врач РФ, I Действительный член Российской Академии Естествознания, Член Европейского общества ринологов.
Бойко Наталья Владимировна
Бойко Наталья Владимировна, Профессор, Доктор медицинских наук.
Золотова Татьяна Викторовна
Золотова Татьяна Викторовна, профессор кафедры оториноларингологии Ростовского государственного медицинского университета, Доктор медицинских наук, Член-корреспондент РАЕ, Лучший изобретатель Дона (2003г.), Награждена: медалью В. Вернадского (2006г), Медалью А. Нобеля за заслуги в развитии изобретательства (2007г.).
Карюк Юрий Алексеевич — врач отоларинголог (ЛОР) высшей квалификационной категории, кандидат медицинских наук
Редактор страницы: Кутенко Владимир Сеергевич
Стагниева Ирина Вениаминовна
Лектор: Стагниева Ирина Вениаминовна, Кандидат медицинских наук, врач — лор высшей категории, ассистент кафедры болезней уха горла и носа.
Данный абсцесс располагается в пространстве между превертебральной фасцией шеи и фасцией, покрывающей заднюю стенку глотки. В норме это пространство существует у детей до 2-4 лет и содержит лимфатические узлы, затем с возрастом облитерируется и в норме у взрослых не существует.
В среднем на каждую стадию заболевания приходится по 2 дня.
- Температура тела поднимается до 38-39 градусов, озноб
- Инфекционный токсикоз — симптомы интоксикации (усталость, снижение умственных функций, цефалгия),
- Боли в горле и шее,
- Боль и дискомфорт при глотании,
- Отказ ребенка от пищи, особенно твердой — ребенок предпочитает еду гомогенной или жидкой консистенции,
- Затрудненное носовое дыхание — если абсцесс располагается на уровне носоглотки,
- Болезненное глотание — если абсцесс располагается на уровне ротоглотки,
- Стридорозное дыхание — если абсцесс располагается на уровне глотки.
- В первую стадию (отечно-инфильтративную) проводится лечение консервативными методами — антибиотикотерапия препаратами широкого спектра, противовоспалительная и анальгезирующая терапия.
- Во вторую стадию (флегмонозную) проводится хирургические лечение — вскрытие абсцесса по задней стенке глотки в месте наибольшего выступания.
Вскрытие заглоточного абсцесса
Прежде чем производить лечение необходимо сделать пункцию, т.к. у детей возможно аномальное расположение сонной артерии и ее выступание в глотку, напоминающее абсцесс.
Данные, которые мы можем получить при пункции и их интерпретация:
1. если получили гной в пунктате — данное образование является абсцессом, проводится его вскрытие и дальнейшее консервативное лечение (антибиотикотерапия, противовоспалительная и анальгезирующая терапия),
2. если кровь в пунктате — данное выступание является аномально расположенной сонной артерией, дальнейшие манипуляции опасны для жизни ребенка,
3. если не получили пунктата — абсцесс еще не сформирован, находится на отечно-инфильтративной стадии, проводится консервативная терапия. Гной, полученный из абсцесса при пункции необходимо отправить на бактериологическое исследование и осуществить посев с определением антибиотикочувствительность для возможности корректировки дальнейшего лечения антибиотиками. Только после этого можно начинать проводить лечение.
Транспортировку больного необходимо осуществлять только в его положении сидя — тряска может спровоцировать опускание абсцесса и ухудшение клинических проявлений, появление стридорозного дыхания, повышается риск удушья ребенка.
Парафарингеальное пространство — является огромным пространством, содержащим сосудисто-нервные пучки шеи, лимфатические узлы и жировую ткань.
- Медиальная стенка глотки,
- Жевательная мышца,
- Фасция околоушной железы,
- Превертебральная фасция.
- Сосцевидный отросток.
- Снизу границы нет — сообщается со средостеньем.
Стадии — те же, что и у заглоточного абсцесса (см. Выше).
- Напоминает паратонзиллит — односторонняя выраженная боль, тризм, наклон головы для уменьшение болевого синдрома.
- Боль по ходу кивательной мышцы головы, гиперемия и отек кожи над ней,
- Боль в над- и подключичных ямках,
- Затруднен поворот головы.
- Выпячивание боковой стенки глотки за небными дужками.
В первую стадию — консервативное (см. Выше),
Во вторую стадию — хирургическое:
- Щадящий метод — вскрытие абсцесса со стороны глотки,
- Наружный метод — доступ к сосудисто-нервному пучку шеи (шейная медиастинотомия, производящаяся по переднему краю кивательной мышцы), затем — дренирование резиновым дренажем, консервативная терапия.
источник
Нагноительные заболевания (абсцессы и флегмоны) – это грозные осложнения многих воспалительных процессов, происходящих в организме. Особенно опасны такие осложнения в области лица и головы, так как возможно распространение гноя из очага на головной мозг и развитие жизнеугрожающих осложнений.
Абсцессы и флегмоны при заболеваниях ЛОР органов по частоте находятся на втором месте после одонтогенных нагноительных осложнений.
Абсцесс – это гнойный воспалительный процесс ограниченного характера. При проникновении вирулентной инфекции вглубь тканей происходит гнойное воспаление с некрозом , образованием полости, наполненной гноем и ограниченим ее от окружающих тканей капсулой. Образование капсулы – это защитная реакция организма для предотвращения распространения нагноения.
Флегмона – это более грозное осложнение, которое характеризуется диффузным распространением гнойного воспаления, неограниченным от окружающих тканей.
Абсцессы и флегмоны могут сформироваться практически при всех воспалительных заболеваниях ЛОР-органов, а также в результате травмы. Четкой классификации нагноительных процессов ЛОР-органов нет. Можно перечислить наиболее часто встречаемые в практике формы:
Паратонзиллярный абсцесс;
Развитие абсцессов и флегмон происходит чаще всего в подкожной или межтканевой клетчатке, которая богата кровеносными и лимфатическими сосудами.
Нагноившийся фурункул также относится к абсцессам. Это воспаление начинается с волосяного фолликула, распространяется на сальную железу и окружающие ткани. В ЛОР – патологии фурункулы встречаются в полости носа и в наружном слуховом проходе, где присутствует кожа с волосяными луковицами. Проникновению в них инфекции способствуют микротравмы, а также общее снижение защитных сил, тяжелые соматические заболевания – сахарный диабет, гиповитаминоз. Провоцирующим моментом может быть также переохлаждение.

Лечение в инфильтративной стадии: антибиотики – аминопенициллины, цефалоспорины, макролиды, фторхинолоны. Местно применяют полуспиртовые компрессы, УВЧ. При абсцедировании фурункула на фоне массивной антибиотикотерапии проводят хирургическое вскрытие гнойника, промывание раны антисептиками и налаживание дренажа.
Паратонзиллярный абсцесс возникает в результате гнойного воспаления в паратонзиллярной клетчатке (она располагается между капсулой небной миндалины и фасцией глотки). Инфекция проникает сюда чаще всего непосредственно из небной миндалины по криптам – глубоким бороздкам, пронизывающим всю толщу миндалины. Возбудителями в основном являются стрептококки, стафилококки, синегнойная палочка, реже – анаэробная флора.
Паратонзиллярный абсцесс возникает обычно на исходе течения гнойной ангины или хронического тонзиллита. Воспаление до формирования абсцесса называется паратонзиллитом. Обычная локализация его (в 90% случаев) – это верхний полюс небной миндалины.
В течении паратонзиллита выделяют три стадии: отечную, инфильтративную и непосредственно абсцедирующую.
- На фоне течения тонзиллита после некоторого улучшения усиливается боль в горле с одной стороны.
-
Вновь повышается температура тела.
- Нарушается процесс глотания, часто пациенты вообще отказываются принимать пищу.
- В результате распространения воспаления на мышцы глотки и региональные лимфоузлы становятся болезненными движения головой, пациент держит голову наклоненной в больную сторону, при необходимости поворотов – поворачивается всем телом.
- При абсцедировании присоединяется тризм (болезненный спазм) жевательных мышц, становится трудно открыть рот.
Абсцедирование начинается обычно на 3-4 день от начала заболевания.
При осмотре определяется округлое выбухание в верхней части небной миндалины и небных дужек. При абсцедировании просвечивает гной. Мягкое небо смещается к средней линии. Отмечается отечность и болезненность мышц шеи и подкожной клетчатки.
Реже отмечается задняя или нижняя локализация абсцесса. Выбухание в таких случаях менее выражено, что может затруднять диагностику.
В общем анализе крови выявляются признаки бактериального воспаления – повышение количества лейкоцитов со сдвигом лейкоцитарной формулы до юных форм, повышение СОЭ.
Паратонзиллярный абсцесс может вскрыться самопроизвольно в полость глотки на 4-6 день развития, состояние при этом улучшается. Реже прорыв гноя происходит в окологлоточную клетчатку с развитием более тяжелых осложнений – парафарингита и медиастинита.

В стадии абсцедирования необходимо экстренное вскрытие тонзиллитного абсцесса, возможно с последующим удалением миндалины (абсцесстонзилэктомия). Операцию проводят под местной или аппликационной анестезией. Разрез проводится в месте наибольшего выпячивания. Края раны расширяют тупым инструментом для более полного опорожнения гнойника.
Это гнойное воспаление окологлоточной клетчатки. Возникает в результате осложненного течения ангины, хронического тонзиллита, прогрессирования паратонзиллита, гнойных синуситов (гайморита, этмоидита), одонтогенных воспалений.
- Резкая боль при глотании с одной стороны горла,
- Невозможность открыть рот,
- Болезненность по ходу боковой поверхности шеи,
- Припухание и уплотнение в этом месте,
- Боль при движениях головой,
- Увеличение лимфоузлов,
- Повышение температуры до 40.
Осложнениями парафарингеального нагноения могут быть тромбоз яремной вены, кровотечения из изъязвленных сосудов, а также распространение гноя в средостение.
При парафарингеальном абсцессе проводится срочная операция по вскрытию и опорожнению гнойной полости. Применяют при этом два подхода: наружный по боковой поверхности шеи и внутриротовой. После вскрытия и опорожнения абсцесса проводится дренирование его полости, назначаются антибиотики и дезинтоксикационная терапия.
Заглоточный абсцесс развивается в рыхлой клетчатке между фасциями задней стенки глотки и шейного отдела позвоночника. Встречается преимущественно у детей до 4-х лет, так как именно в этом возрасте данная клетчатка развита, далее она атрофируется.
Заглоточный абсцесс возникает в результате осложнений фарингита, ринофарингита, мелких травм глотки.
Заглоточный абсцесс может локализоваться как в носоглотке (тогда он бывает обычно односторонним в силу анатомических особенностей), так и в ротовой или гортанной частях глотки (тогда он занимает срединное положение).
Проявления заглоточного абсцесса:
- Боль в горле, ребенок не может глотать,
-
Отказывается от еды,
- Нарушается общее состояние,
- Резко повышается температура тела.
- При расположении абсцесса в носоглотке – нарушается носовое дыхание,
- Локализация в более нижних отделах может вызвать нарушения дыхания вплоть до удушья.
- При осмотре выявляется покраснение и выбухание задней стенки глотки, размягчение в центре выбухания.
- В крови выявляются воспалительные изменения.
Лечение заглоточного абсцесса заключается в немедленном его вскрытии. Перед разрезом проводят предварительное пунктирование с отсасыванием гноя в целях предупреждения его аспирации. В послеоперационном периоде назначаются антибиотики широкого спектра действия, полоскания горла растворами антисептиков.
Флегмона – это неограниченное диффузное гнойное воспаление тканей. При ЛОР-патологии флегмона может быть осложнением течения таких заболеваний, как фурункулы и абсцессы носа, гнойные ангины, хронический тонзиллит, абсцессы глотки, гнойный синусит, гнойный отит.
При флегмонах гнойное воспаление не ограничено капсулой, гной распространяется по клетчатке, переходя по сосудисто-нервным пучкам из одного фасциального кармана в другой, в процесс вовлекаются окружающие ткани-сосуды, мышцы, сухожилия, происходит гнойное расплавление тканей.
Возбудителями флегмоны обычно являются стрептококки и стафилококки, синегнойная палочка. В более тяжелых случаях флегмону вызывает анаэробная флора.
- Разлитой болезненностью,
- Покраснением,
- Выраженной отечностью окружающих тканей,
- Нарушением функции близлежащих органов.
-
Регионарным лимфаденитом.
- Общей интоксикацией организма – температура, слабость, головная боль, тошнота.
- Рразвитием осложнений:
- тромбоза сосудов,
- изъязвления сосудов с развитием кровотечения,
- прогрессированием тромбофлебита с тромбозом венозных синусов,
- распространением процесса на мозговые оболочки с развитием гнойного менингита.
- сепсиса.
При глубокорасположенных вялотекущих флегмонах шеи симптомы могут быть не так ярко выраженными, что затрудняет диагностику.
Флегмоны при ЛОР-патологии можно разделить на следующие группы:
При ЛОР-патологии флегмоны лица возникают как осложнение течения фурункулов носа, при попадании инфекции после операций на полости носа, а также при прогрессировании риноорбитальных осложнений.
Флегмоны лица чаще располагаются в области носа, в области нижней челюсти.
Этот вид флегмон является в основном осложнением гнойных синуситов (чаще всего воспаления клеток решетчатого лабиринта, реже – других придаточных пазух носа).
- С переходом на ретробульбарную клетчатку.
- Без перехода на ретробульбарную клетчатку.
- Подбородочная;
- Подчелюстная;
- Передней области шеи;
- Боковой области шеи.
- C переходом на околопищеводную клетчатку.
- Осложненная медиастенитом.
- С переходом на клетчаточные пространства спины.
Лечение флегмон лица и шеи проводится в сециализированном отделении гнойной хирургии. Необходима экстренная операция, цель которой:
- Вскрытие гнойной полости,
- Максимальное и щадящее удаление некротизированных тканей,
- Промывание раны растворами антисептиков и антибиотиков,
- Налаживание дренажа для оттока воспалительного экссудата.
- В послеоперационном периоде назначается массивная антибиотикотерапия, дезинтоксикационные мероприятия.

Клиническая картина всех орбитальных осложнений схожа. Отмечается :
- Отек век и окружающих глаз тканей,
- Выпячивание глазного яблока,
- Гиперемия коньюнктивы,
- Болезненность при переводе взгляда,
- Гнойные выделения,
- Быстропрогрессирующеее снижение зрения вплоть до слепоты.
- При парезе нервов и мышц глаз становится неподвижным, веко не закрывается, отмечается двоение в глазах.
- Выражены и общие симптомы: головная боль, слабость, рвота, повышение температуры.
Диагноз подтверждается проведением КТ орбиты. Лечение гнойных осложнений глазницы заключается в экстренной операции на пораженной пазухе носа – радикальный широкий доступ к пораженной пазухе, санация ее с удалением некротизированных тканей. Кроме этого, проводят декомпрессию и дренирование глазницы через наружные разрезы или эндоназальным эндоскопическим методом.
Иногда при распространении инфекции из полости носа или придаточных пазух по слезно-носовому каналу происходит нагноение слезного мешка и окружающей его клетчатки. В этом случае говорят о флегмоне слезного мешка. Чаще всего она является осложнением этмоидита или гайморита.
В области внутреннего угла нижнего века возникает покраснение, припухлость, боль, слезотечение. Отек быстро распространяется на оба века, щеку, нос. Повышается температура. Через несколько дней в центре уплотнения появляется размягчение, становится видно гнойное содержимое.
Абсцесс может вскрыться наружу, иногда как последствие этого может образоваться свищ. Прорыв гноя через носо-слезный канал в полость носа может осложниться внутренней фистулой. Наиболее тяжелым осложнением является флегмона глазницы.
Лечение – антибиотикотерапия, хирургическое вскрытие очага, дренаж.
К сожалению, довольно часто пациенты попадают в стационары с уже сформировавшимися запущенными формами нагноительных осложнений. Это свидетельствует о позднем обращении к врачу для лечения основного заболевания. Необходимо помнить:
-
Все воспалительные, особенно гнойные процессы в области лица, носа и горла очень опасны.
- Не следует затягивать с обращением за медицинской помощью при ангинах, затянувшемся насморке, фурункулах, травмах носа и горла.
- Выполнять строго все рекомендации, являться к врачу для наблюдения, особенно при гнойных ангинах.
- Не заниматься самолечением.
- Желательно провести радикальное лечение при хронических заболеваниях ЛОР-органов (тонзилэктомия при хроническом тонзиллите, санирующие операции на пазухах носа при хроническом синусите).
источник
Ретрофарингеальный (заглоточный) абсцесс
Ретрофарингеальный (заглоточный) абсцесс, РФА,— это острый воспалительный процесс, развивающийся в тканях задней поверхности горла на задней стенке глотки (в заглоточном пространстве). Поскольку ретрофарингеальный абсцесс развивается обычно в глубоких слоях тканей, его трудно диагностировать при обычном физическом обследовании у одного специалиста.
РФА является относительно редким заболеванием, и потому его диагностика осложняется у детей. Распознать заболевание можно по наличию ригидности затылочных мышц, постоянной слабости, боли при глотании или другим симптомам, которые будут перечислены далее.
Ранняя диагностика является ключевым фактором, гарантирующим качественное лечение.
Задержка в диагностике и лечении может привести к летальному исходу из-за осложнений, вызванных абсцессом.
Парафарингеальное пространство связано с заглоточным пространством, поэтому инфекции этого участка гортани могут распространиться ниже — в область средостения или пищевода. РФА является преимущественно детским заболеванием, однако возникновение его у взрослых так же было зарегистрировано. Основные осложнения, вызываемые ретрофарингеальным абсцессом, – это сепсис или обструкция дыхательных путей. Если лечение не начать вовремя, пациент может задохнуться, так и не поняв, в чем причина.
В настоящее время заболевание встречается преимущественно у взрослых, но может развиться и у детей старше 4-х лет. До этого возраста лимфатические узлы детей и слизистая стабильны, после чего они начинают физиологически меняться. Механизм образования ретрофарингеального абсцесса довольно прост: при попадании инфекции в лимфоидные гранулы, расположенные на задней стенке глотки, и других факторах, способствующих заражению, развивается воспаление, а затем, со временем, — абсцесс (накопление большого количества гноя).
Парафарингеальный абсцесс, ПФА, — это острый воспалительный процесс, локализованный в области медиальных жевательных мышц в парафарингеальном пространстве. Парафарингеальное пространство — это пространство, в котором соединяются крупные фасциальные ткани. Это пространство закрыто с разных сторон крыловидной мышцей, предпозвоночной фасцией, околоушной железой. Рядом с ним пролегает сонная артерия.
Абсцессы, возникающие в этом пространстве, чрезвычайно опасны, поскольку существует угроза распространения инфекции в средостение и другие близлежащие локализации. Заражение парафарингеального пространства происходит путем попадания туда инфекции из миндалин или глотки. Существует и менее распространенное, но возможное заражение — из местных лимфатических узлов или одонтогенных источников.
Абсцесс данной области опасен для жизни и сопровождается отеком, удушьем, другими неприятными симптомами. Возможно подрывание сонной артерии или септический тромбофлебит. Как и ретропарафарингеальный абсцесс, ПФА характерен более для детей, чем для взрослых, по той же причине — невозможности сознательно ограничить факторы риска заражения инфекциями, а также из-за формирования лимфатических узлов и слизистой в возрасте после 4-х лет. У взрослых заболевание встречается реже, но по схожим причинам — вследствие распространения инфекции из области миндалин или ушной железы.
Основные осложнения, вызываемые парафарингеальным абсцессом, – это сепсис или обструкция дыхательных путей. Если лечение не начать вовремя, пациент может умереть от удушья за короткое время.
Основными факторами, влияющими на заражение окологлоточного пространства, являются:
- тонзиллит;
- паратонзиллит;
- воспалительные заболевания носа;
- инфекция в носовых пазухах;
- различные травматические повреждения носа и глотки;
- инфекции различного происхождения.
Основные возбудители окологлоточного абсцесса это:
- стрептококки;
- неклостридиальная анаэробная микрофлора, в частности, веретенообразная палочка;
- кишечная палочка;
- золотистый стафилококк.
Возможные факторы, способствующие появлению абсцесса:
- осложнение паратонзиллярного абсцесса;
- мастоидит;
- прорыв гноя из абсцесса небной миндалины.
Причины ретрофарингеального абсцесса
РФА возникает по таким причинам:
- попадание в паратонзиллярное пространство вирулентной инфекции;
- наличие благоприятных условий для развития инфекции;
- активное влияние стрептококков группы А (Streptococcus pyogenes);
- стафилококки (Staphylococcus aureus);
- Escherichia coli;
- Нaemophilus Influenzae;
- Klebsiella;
- дрожжевые грибы рода Candida;
- Prеvotella;
- Рorphyro;
- Fusobacterium;
- Peptostreptococcus spp. (отмечено тяжелое течение заболевания по сравнению с другими возбудителями);
- бета-лактамаза продуцирующие микроорганизмы.
Наиболее распространенными причинами появления абсцесса являются возбудители Streptococcus viridans и Klebsiella pneumoniae. На их долю приходится около трети всех случаев заглоточных абсцессов.
Протекает РФА по тому же принципу, что и паратонзиллит. Из-за схожести симптоматической картины заглоточный абсцесс не всегда диагностируют своевременно.
Причины парафарингеального абсцесса
Парафарингеальный абсцесс практически всегда представляет собой осложнение паратонзиллярного абсцесса. Это означает, что когда разрывается паратонзиллярный абсцесс, гной попадает в близлежащее пространство.
- мастоидит обычный;
- мастоидит Бецольда;
- стрептококки;
- веретенообразная палочка;
- кишечная палочка;
- золотистый стафилококк.
Первая стадия — разливание, вторая — формирование гнойника.
Симптомы ретрофарингеального абсцесса
Ретрофарингеальный абсцесс сопровождается следующими симптомами:
- боль в горле;
- боль при глотании;
- отказ от пищи;
- дети становятся капризными, плаксивыми;
- носовое дыхание становится шумным;
- в голосе появляется «гнусавость»;
- в нижней части шеи или верхней части шеи появляется уплотнение;
- уплотнение через определенное время становится больше;
- опухолевидный односторонний отек;
- опухолевидный отек на передней части шеи;
- температура (39-40 градусов);
- наклонное положение головы;
- болезненность шейных мышц;
- удушье;
- изменение голоса;
- опухание лимфатических узлов;
- ригидность мышц затылка;
- у грудничков нарушается процесс сосания груди;
- фарингеальный стридор;
- сдавливание входа в пищевод;
- сдавливание входа в трахею;
- трудности с вдыханием особо заметны при положении лежа.
Симптомы парафарингеального абсцесса
Основными симптомами парафарингеального абсцесса являются такие состояния:
- температура выше 40 градусов, иногда доходит до 41;
- боль в горле, очень сильная;
- невозможность открыть рот из-за сильной односторонней боли;
- боль в горле иррадиирует в ухо;
- дисфагия;
- тремор конечностей;
- тризм;
- наклонное положение головы;
- отек гортани;
- ларингостеноз;
- гнойный медиастинит;
- развитие ангины;
- показатели крови свидетельствуют о наличии лейкоцитоза;
- повышенные уровни СОЭ;
- лихорадка;
- возможно развитие менингита;
- выпячивание боковой или передней стенки глотки;
- припухлость около нижней челюсти;
- болезненность при глотании, жевании, кусании;
- нижнюю челюсть невозможно прощупать из-за отека и болевых ощущений.
Вероятные осложнения при парафарингеальном абсцессе:
- сепсис;
- смерть от асфиксии;
- ангина Людвига;
- менингит и неврологические нарушения, вызываемые менингитом.
Лечение ретрофарингеального абсцесса
Основные методы лечения РФА следующие:
- выявить абсцесс;
- немедленно вскрыть;
- обеззаразить участок путем аспирации гноя при пункции.
Величина разреза должна составлять не более 2 см.
После вскрытия абсцесса необходимо:
- полоскать горло антисептиками;
- принимать препараты антибактериальной терапии.
Запрещается самостоятельно проводить вскрытие абсцесса!
Самолечение заглоточного абсцесса грозит выходом гноя в окружающие ткани, удушьем и гнойным медиастинитом, сдавливанием трахеи.
При затрудненном дыхании может потребоваться проведение трахеотомии.
Если абсцесс вскрывается самопроизвольно (без участия со стороны), гной вытекает изо рта и носа. Иногда выход гноя может происходить через слуховой проход. Медики в таких случаях проводят санацию специальными методами, а затем антибактериальную терапию.
Определять метод лечения должен только специалист!
При своевременном и правильном вскрытии абсцесса прогноз для больного благоприятен.
Лечение парафарингеального абсцесса
После подтверждения диагноза проводят хирургическое вскрытие абсцесса двумя способами:
- через боковую стенку глотки;
- наружным способом.
После вскрытия рекомендовано:
- проведение дезинтоксикационной терапии;
- медикаментозное лечение антибиотиками.
Основные препараты для лечения абсцесса после вскрытия это:
Дозировку препаратов определяет врач.
Практикуется также немедикаментозное лечение (поддерживающие процедуры), например:
- теплые полоскания с санирующими средствами;
- УВЧ (на начальной стадии абсцесса или при его затухании);
- тепловые компрессы (только по рекомендации врача!).
Возможно самопроизвольное вскрытие заглоточного абсцесса. Оно опасно своими последствиями:
- асфиксией;
- распространением инфекции;
- кахексией;
- анемией.
В амбулаторных условиях вскрытие абсцесса проводят под наркозом или местной анестезией. Гной откачивают, используя отсос. Холодные натёчники (скопления гноя после удаления основной гнойной массы) не вскрывают, чтобы не распространять инфекцию. Гной отсасывают при помощи шприца, а после вводят в полость малых абсцессов лекарственные растворы.
По материалам:
© 1994-2016 by WebMD LLC.
Wikipedia, the free encyclopedia
© 2016 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co., Inc., Kenilworth, NJ, USA
© 2005 — 2016 Healthline Media.
Почему медитация может нанести вред нашему здоровью?
Сколько чашек кофе может привести к скачку артериального давления?
Как перестать быть зависимым от Интернета?
5 причин отказаться от влажных салфеток
Активные пользователи гаджетов могут восстановить здоровье всего за неделю
Сало, масло, картофель фри и другие полезные продукты
Какие напитки любит и ненавидит ваше сердце
Прекрасное будущее: победа над раком близка?
Маммопластика — одна из самых востребованных процедур
Гель Фламена – уникальный препарат отечественного производителя
- Острый фарингит. Стрептококковый фарингит строение верхних дыхательных путей человека. Типы, причины фарингита, факторы риска. Симптомы острого и инфекционного фарингита (стрептококкового). Методы лечения фарингита, профилактика
- Дисфония что это такое, причины и признаки расстройства, способы лечения
- Фарингит острый (острое воспаление глотки) симптомы, течение заболевания, диагностика и лечение, рекомендации по профилактике
- Особенности строения глотки у детей какие миндалины бывают, когда они появляются, их строение и особенности
источник
Окологлоточный абсцесс (парафарингеальный, латерофарингеальный абсцесс) — ограниченное скопление гноя в соединительнотканной клетчатке бокового окологлоточного пространства.
Особенности окологлоточного пространства (расположение внутренней сонной артерии, подъязычного, блуждающего, языко-глоточного, добавочного нервов и внутренней яремной вены, а также сообщение с заглоточным пространством и средостением посредством срединной щели шеи) при нагноениях в нем создают опасности появления тяжелых осложнений.
Причины возникновения парафарингеального абсцесса
Абсцессы парафарингеального пространства могут возникнуть по нескольким путям, из которых главными являются тонзиллогенный, одонтогенный, отогенный и со стороны околоушной железы.
Чаще всего окологлоточный абсцесс возникает при прорыве гноя из околоминдалинной области через боковую стенку глотки в парафарингеальное пространство, боковых абсцессах или при наличии рубцовых изменений после ранее перенесенных паратонзиллитов.
Сравнительно редко наблюдается прорыв абсцесса самой миндалины в околоминдалинную ткань и оттуда в парафарингеальное пространство. Инфекция может быть занесена в окологлоточное пространство при вскрытии паратонзиллярного абсцесса, особенно если оно производится с помощью крючка, при повреждении боковой стенки глотки во время тонзиллэктомии или при глубоком проколе во время анестезии.
Одной из причин одонтогенных абсцессов парафарингеального пространства являются воспалительные процессы нижней челюсти на почве периодонтитов, чаще всего 7-го и 8-го зубов, или затрудненного прорезывания последнего с изъязвлением лоскута слизистой оболочки, прикрывающего в этом периоде зуб мудрости.
Распространение инфекции из уха на парафарингеальное пространство может осуществляться и по другим путям. Так, контактным путем она может проникнуть в парафарингеальное пространство после поражения рыхлой соединительной ткани, окружающей околоушную железу. Гной может также достичь этого пространства после разрушения стенок воздухоносных клеток среднего уха, идущих вокруг лабиринта до верхушки пирамиды, расположенных в дне или в передней стенке барабанной полости. В последнем случае он может после прорыва спуститься по соединительнотканной клетчатке вдоль евстахиевой трубы в парафарингеальное пространство.
Чаще всего при нагноениях в парафарингеальном пространстве обнаруживаются гемолитический стрептококк, стафилококк, пневмококк, кишечная палочка, анаэробы и другие микроорганизмы.
Симптомы парафарингеального абсцесса
• сильная боль в горле, которая может отдавать в ухо;
• дисфагия (расстройство акта глотания);
• резкая болезненность при попытках открыть рот и при движении головой;
• температура тела повышается до 40-41°;
• может наблюдаться вынужденное положение головы с наклоном в сторону поражения;
• иногда присоединяется отек гортани с явлениями ларингостеноза.
Диагностика парафарингеального абсцесса
При осмотре и пальпации определяется болезненная припухлость позади и книзу от угла нижней челюсти, болезненность по ходу сосудистого пучка. Угол нижней челюсти прощупать не удаётся.
При фарингоскопии определяется выпячивание (смещение к средней линии) боковой стенки глотки, миндалины и нёбных дужек.
Для определения места нахождения гнойного очага шеи и его распространения применяют:
• рентгенографию шеи и грудной клетки в 2-х проекциях;
Дифференциальный диагноз парафарингеального абсцесса проводится с такими заболеваниями:
• злокачественные новообразования глотки;
Лечение парафарингеального абсцесса
Больные с подозрением на парафарингеальный абсцесс как тонзилло-, так и отогенного происхождения, немедленно госпитализируются в ЛОР-отделение, где им назначается соответствующее специфическое лечение. Самолечение данного заболевания невозможно. В стационаре ЛОР-отделения больному проводится хирургическое вскрытие абсцесса наружным доступом или через боковую стенку глотки.
Наружный подход применяют при распространенном процессе. Производят разрез вдоль переднего края грудино-ключично-сосцевидной мышцы, затем углубляются послойно до парафарингеального пространства у угла нижней челюсти. Раскрытие гнойника должно быть широким, а при больших его размерах вскрытие производят с разных сторон для обеспечения полного дренирования. После вскрытия абсцесса и опорожнения полость промывают раствором антибиотиков и дренируют перчаточной резиной. Накладывают повязку. Перевязки делают дважды в сутки. В послеоперационном периоде назначают антибиотики, детоксикационную терапию, симптоматическое лечение.
Внутриротовой способ — вскрытие абсцесса через тонзиллярную нишу производят тупо в месте наибольшего выбухания щипцами Гартмана или мягким сосудистым зажимом. Вмешательство требует большой осторожности из-за возможности травмирования крупных сосудов. Вскрытие через тонзиллярную нишу не применяется при большом гнойнике из-за ограниченных возможностей дренирования. В некоторых случаях наружный подход сочетают с наложением сквозной контрапертуры в области тонзиллярной ниши.
В послеоперационный период назначают антибиотики, витамины, УФ-облучение на рану. Пища должна быть жидкой, но высококалорийной.
Осложнения парафарингеального абсцесса
• отёк гортани с явлениями ларингостеноза;
• остеомиелит нижней челюсти и шейных позвонков;
• тромбоз нижнеглазничной или яремной вены;
• тромбоз кавернозного синуса;
Прогноз парафарингеального абсцесса
В неосложненных случаях при своевременном лечении антибиотиками в сочетании с хирургическими способами, прогноз благоприятен.
При появлении вышеописанных симптомов не вздумайте бездействовать или заниматься самолечением. В этом случае только своевременное обращение к ЛОР-врачу поможет вам избежать опасных для здоровья осложнений.
источник
Это гнойное воспаление бокового окологлоточного пространства.
Парафарингеальное пространство ограничено с медиальной стороны боковой стенкой глотки, спереди — внутренней поверхностью ветви нижней челюсти, покрытой здесь крыловидной мышцей, сзади — предпозвоночной фасцией, латерально — глубоким листком фасции околоушной железы. Выполнено рыхлой соединительной тканью, через которую проходят подъязычный, блуждающий, языкоглоточный, добавочный нервы, симпатический ствол, внутренняя сонная артерия, внутренняя яремная вена. Книзу переходит в срединную щель шеи, которая сообщается со средостением. Латерофарингеальное пространство сообщается посредством отверстия с медиальным отделом глубокой фасции околоушной железы.
При воспалении латерофарингеального пространства возможно развитие таких грозных осложнений, как гнойный медиастинит, массивное кровотечение вследствие расплавления крупных сосудов шеи, гнойный паротит, тромбофлебит внутренней яремной вены.
Пути распространения инфекции в латерофарингеальное пространство:
тонзиллогенный (из паратонзиллярной клетчатки)
травматический (при травматическом повреждении глотки)
отогенный (из сосцевидного отростка через incisura mastoidea и глоточно-челюстное пространство)
острое начало заболевания
повышение температуры тела до фебрильных цифр
общее состояние больного тяжелое, выражены симптомы интоксикации
интенсивная боль при глотании с иррадиацией в ухо, висок, челюсть на одноименной стороне. Гиперсаливация, отказ от пищи и воды.
вынужденное положение головы (наклон в больную сторону и вниз)
может быть затруднение дыхания вследствие распространения воспаления вниз на гортаноглотку, надгортанник, вход в гортань
при осмотре: наличие воспалительного инфильтрата кзади от угла нижней челюсти, который может распространяться до ключицы и на область околоушной слюнной железы. При мезофарингоскопии: выпячивание боковой стенки глотки (позади задней небной дужки). Регионарный лимфаденит
выраженный лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускоренная скорость оседания эритроцитов.
Дифференциальный диагноз:паратонзиллярный абсцесс, шейный лимфаденит.
экстренное оперативное вмешательство — вскрытие гнойника. Наружный доступ — разрез вдоль переднего края грудино-ключично-сосцевидной мышцы, либо вскрытие через ротоглотку в месте наибольшего выбухания
массивная антибактериальная терапия (не менее двух антибиотиков, перекрывающих максимальный спектр микроорганизмов, например: цефалоспорины 2-3 поколений + ципрофлоксацин или метронидазол парэентерально)
местная противовоспалительная терапия.
Медиастинит возникает в результате распространения гноя из окологлоточного пространства по ходу сосудисто-нервного пучка шеи или из заглоточного пространства по ходу расслоения фасций глотки в клетчатку средостения.
Диагностика медиастинита чрезвычайно трудна, так как симптомы его развиваются на фоне тяжело протекающего основного заболевания, что маскирует общие признаки воспаления средостения.
Температура тела повышается до 39-40 0 С. Состояние больного крайне тяжелое, что обусловлено раздражением ряда важнейших образований — симпатических и парасимпатических нервов, кровеносных и лимфатических сосудов; нарушением функций сердечно-сосудистой системы, дыхания, пищеварительного тракта. Клетчатка средостения обильно всасывает продукты распада тканей и микроорганизмов, что способствует усилению интоксикации. Возникают симптомы поражения трахеи и пищевода в результате сдавления их или распространения гнойного процесса на их стенки.
Для передних медиастинитов характерны боли за грудиной, усиливающихся при постукивании по грудине, при откидывании головы назад; появление отечности на шее и в области грудной клетки.
Для задних медиастинитов характерны боли в межлопаточной области, в эпигастрии, спине, боль при глотании. Больной принимает вынужденное сидячее или полусидячее положение с наклоном головы вперед. Возможно появление отечности в межлопаточной области.
Развитие эмфиземы средостения является грозным признаком и свидетельствует о перфорации полого органа: пищевода, трахеи или главных бронхов. Тяжелым осложнением является сдавление воспалительным инфильтратом аорты и легочной артерии. Сдавление блуждающих нервов приводит к развитию осиплости голоса, кашля. Раздражение диафрагмального нерва — мучительной икоты, паралича диафрагмы.
При рентгенологическом исследовании определяется расширение тени средостения, смещение пищевода и трахеи, возможно наличие эмфиземы. При исследовании крови — резкое повышение числа лейкоцитов, нейтрофилов со сдвигом в сторону молодых элементов.
У детей младшего возраста обычно очень трудно бывает определить локализацию болей и выявить такие симптомы, как загрудинные боли при запрокидывании головы, боли при глотании и дыхании. На первый план выходят общие симптомы: повышение температуры тела, тахикардия и тахипноэ, серый колорит кожи, нитевидный пульс, низкое артериальное давление. Больные становятся малоподвижными, всякое изменение положения тела вызывает беспокойство и сопротивление из-за усиливающихся болей. Появляется отек лица и шеи, выраженный венозный рисунок в тех же областях. При сдавлении трахеи и пищевода отмечаются затруднение дыхания и прохождения пищи.
Дифференциальный диагнознеобходимо проводить с пневмонией, плевритом, перикардитом.
Лечениебольных с медиастинитом должно быть комплексным. необходимо проводить массивную антибактериальную, дезинтоксикационную и симптоматическую терапию. По показаниям — гемосорбцию, УФО крови. Проводится срочное оперативное вмешательство (шейная, задняя, супраюгулярная или парастернальная медиастинотомия).
источник
Окологлоточный абсцесс (abscessus parapharyngeus: синоним парафарингеальный абсцесс) — ограниченное гнойное воспаление клетчатки окологлоточного пространства. Парафарингеальный абсцесс является сравнительно редким осложнением воспалительного процесса в миндалине или окружающих ее тканях.

Рис. 15. и может привести к летальному исходу. Результаты применяемого в ЛОР-стационарах хирургического лечения (тонзиллэктомии) при парафарингеальных абсцессах показывают, что в ряде случаев вместо наружной боковой фаринготомии удается ограничиться вскрытием парфарингеального абсцесса через нишу небной миндалины после ее удаления. Причины развития грозных осложнений парафарингеального абсцесса разные. Одна из них — несвоевременное его вскрытие и неадекватная оценка результатов этого вмешательства. Нередко имеет место недооценка симптоматики, характеризующей парафарингеальный абсцесс как осложнение паратонзиллярного.
Этиопатогенез.
Окологлоточный абсцесс могут возникать в результате проникновения вирулентной инфекции тонзиллогенным, одонтогенным, отогенным и другими путями. Возбудителями чаще являются стрептококки. В большинстве случаев окологлоточный абсцесс является осложнением острого паратонзиллярного абсцесса. Может возникнуть в результате прорыва гноя из абсцесса самой небной миндалины в паратонзиллярное, а затем и окологлоточное пространство. Иногда окологлоточный абсцесс развивается при травме глотки или после тонзилэктомии.
Общее состояние больного тяжелое: температура тела повышается до 40—41°, отмечаются сильная боль в горле, иррадиирующая в yxo, дисфагия, тризм, резкая болезненность при попытках открыть рот и при движении головой. Может наблюдаться вынужденное положение головы с наклоном в сторону поражения. Иногда окологлоточный абсцесс сопровождается отеком гортани с явлениями ларингостеноза. Распространение процесса по ходу сосудистого пучка шеи может обусловить развитие гнойного (чаще заднего) медиастинита. Описаны случаи возникновения Людвига ангины, остеомиелита нижней челюсти и шейных позвонков. Заболевание может осложниться менингитом и сепсисом.
Диагностика.
Устанавливают на основании клинической картины. В крови определяются лейкоцитоз (до 20 000 и выше), сдвиг лейкоцитарной формулы влево, повышенная СОЭ. При пальпации определяется болезненная припухлость сзади и книзу от угла нижней челюсти (угол нижней челюсти прощупать не удается), болезненность по ходу сосудистого пучка. При фарингоскопии отек и гиперемия боковой стенки глотки с распространением на мягкое небо, язычок , на стороне поражения выявляется выпячивание боковой стенки глотки, миндалины и небных дужек.
При парафарингеальном абсцессе необходимо экстренное оперативное вмешательство, которое может осуществляться двумя подходами.
Наружный подход применяют при распространенном процессе. Производят разрез вдоль переднего края грудино-ключично-сосцевидной мышцы, затем углубляются послойно до парафарингеального пространства у угла нижней челюсти. Раскрытие гнойника должно быть широким, а при больших его размерах вскрытие производят с разных сторон для обеспечения полного дренирования. После вскрытия абсцесса и опорожнения полость промывают раствором антибиотиков и дренируют перчаточной резиной. Накладывают повязку. Перевязки делают дважды в сутки. В послеоперационном периоде назначают антибиотики, детоксикационную терапию, симптоматические средства.
Внутриротовой способ— вскрытие абсцесса через тонзиллярную нишу производят тупо в месте наибольшего выбухания щипцами Гартмана или мягким сосудистым зажимом. Следует иметь в виду возможность травмирования крупных сосудов, поэтому вмешательство требует большой осторожности. Необходимо также учитывать, что вскрытие через тонзиллярную нишу имеет ограниченные возможности дренирования и при большом гнойнике неприемлемо. В некоторых случаях наружный подход сочетают с наложением сквозной контрапертуры в области тонзиллярной ниши.
Одновременно назначают антибактериальную противовоспалительную терапию, симптоматические средства и др.
Паратонзилярный абсцесс.
Паратонзиллярный (околоминдаликовый) абсцесс – это восполение в околоминдаликовой клетчатке. Развивается чаще после острой ангины, но может развиться при обострениях хронического тонзиллита. Заболевание встречается одинаково часто у мужчин и женщин.
Эпидемиология:
Встречается довольно часто, составляет 8-10% больных отдельных стационаров. Заболевания чаще встречаются у молодых людей (от 15 до 30 лет), реже — в детском и пожилом возрасте. За 1996— 2007 гг. В России ежегодно регистрировалось в среднем 3,1 млн (207,1 на 10 000 населения) случаев обостренного хронического тонзиллита, вызванного БГСА, а из них около 10% осложнялись паратонзиллярными абсцессами.
Основным возбудителем является β – гемолитический стрептококк группы А (Str. pyogenes), ассоциированный с золотистым стафилококком (S. aureus). Также встречаются стрептококки группы В (Str. agalactiae),С, G, F и не группируемые и пневмококк (Str. pneumoniae), энтерококк в сочетании с кишечной палочкой, дифтерийная палочка, грибы.
Паратонзиллит развивается в результате проникновения вирулентной инфекции, как правило, из области небной миндалины в паратонзиллярную клетчатку при наличии неблагоприятных местных и общих факторов реактивности организма. Проникновению инфекции из миндалины в паратонзиллярную клетчатку способствуют глубоко пронизывающие миндалину крипты, особенно в верхнем полюсе, где инфекционный очаг при хроническом тонзиллите особенно выражен. Частые обострения хронического тонзиллита сопровождаются процессами рубцевания, , в частности в области устьев крипт, небных дужек, где образуются сращения с миндалинами. Этот процесс затрудняет дренаж крипт, что способствует активности инфекции и распространению ее через капсулу миндалины.
Также в области верхнего полюса миндалины вне ее капсулы локализуются слизистые железы Вебера, которые вовлекаются в воспаление при хроническом тонзиллите и могут передавать инфекцию непосредственно в паратонзиллярную область, которая в верхнем полюсе представлена более выраженной, чем в других областях рыхлой клетчаткой.
Патологическая анатомия:
Воспалительные изменения в паратонзиллярной ткани могут быть в разных стадиях развития – от воспалительных инфильтратов до некроза ткани. Вокруг сосудов, мышечных волокон и слизистых желез скапливаются лимфогистиоциты и нейтрофильные лейкоциты; при переходе к абсцедированию клеточная инфильтрация увеличивается. Эти изменения обычно выходят за пределы паратонзиллярной клетчатки, распространяясь на капсулу миндалины, нередко на ее паренхиму и мышечные волокна. В зоне воспаления кровеносные капилляры расширены и кровенаполнены, в лимфатических сосудах – стаз.
Классификация по клинико-морфологическим изменениям:
1) Отечная форма (встречается редко);
2) Инфильтративная форма (15-20%). Следует отметить, что под влиянием антибактериальной терапии или даже без нее инфильтративное воспаление может претерпеть обратное развитие и в таком случае инфильтрат рассасывается;
3) 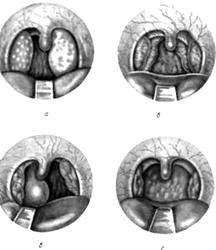
По существу эти формы являются стадиями одного процесса воспаления, но из-за различных причин воспаление может протекать в течении какого-то времени по одному типу морфологических изменений.
Классификация по расположению абсцесса:
1) Передневерхняя (супратонзиллярная) — около верхнего полюса миндалины, между капсулой миндалины и верхней частью нёбно-язычной дужки (более 70%);
2) Задняя паратонзиллярная локализация — между миндалиной и нёбно-глоточной дужкой ( 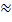
3) Нижняя паратонзиллярная локализация — между нижним полюсом миндалины и боковой стенкой глотки ( 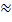
4) Боковая (латеральная) локализация — между средней частью миндалины и боковой стенкой глотки ( 
В подавляющем большинстве случаев процесс односторонний. Тонзиллогенные паратонзиллиты обычно возникают через несколько дней после закончившегося очередного обострения хронического тонзиллита или спонтанной ангины.
Заболевание имеет общие и местные признаки.
К общим признакам относятся:
1) Относительно тяжелое состояние;
2) Слабость в связи с сильной интоксикацией;
3) Повышение температуры до 39-40 ◦ С;
4) Общее состояние утяжеляется и в связи с мучительной болью в горле, резко возрастающей при глотании, нарушением сна, невозможностью приема пищи и проглатывания слюны;
5) В результате воспаления мышц глотки и частично мышц шеи и шейного лимфаденита возникает болевая реакция при поворотах головы; больной держит голову набок и поворачивает ее при необходимости вместе с корпусом.
Местными признаками являются:
1) Выраженная односторонняя боль в горле с иррадиацией в ухо, зубы. Боль настолько усиливается при глотании, что больной отказывается от приема пищи и питья, а слюна стекает из угла рта;
2) Характерен выраженный в разной степени тризм — тонический спазм жевательной мускулатуры, из-за чего рот открывается не полностью, а всего на 1-2 см, затруднена фарингоскопия. Появление тризма у больного паратонзиллитом является косвенным признаком перехода процесса в стадию абсцедирования. Паратонзиллярный абсцесс обычно формируется к 3-4-му дню заболевания, однако у некоторых больных абсцедирование отмечается уже в первые сутки;
3) В результате открытой гнусавости, обусловленной парезом мышц нёбной занавески, речь становится невнятной, с носовым оттенком;
4) Наблюдается усиление слюнотечения и сгущение слюны;
5) Регионарные лимфатические узлы увеличены, болезненны на стороне поражения, угол нижней челюсти часто не пальпируется из-за отека.
6) Самопроизвольное вскрытие абсцесса может наступить на 4-6 день заболевания, после чего улучшается состояние и снижается температура. Однако в части случаев спонтанное вскрытие не происходит и процесс распространяется в парафарингеальное пространство. Такой исход возможен при боковой локализации и ведет к тяжелому осложнению — развитию парафарингита.
Фарингоскопическая картина в зависимости от расположения абсцесса:
1) Передневерхний (супратонзиллярный) паратонзиллит.
Отмечается резкое выбухание верхнего полюса миндалины вместе с небными дужками и мягким небом к средней линии. Половина мягкого неба вместе с верхним полюсом миндалины и верхней частью дужек представляет собой шаровидное образование, поверхность которого напряжена и гиперемирована; язычок смещен в противоположную (здоровую сторону), миндалина оттеснена также книзу и кзади. Язык обложен толстым налетом и вязкой слюной. Флюктуация намечается в области наибольшего выпячивания и здесь же происходит прорыв гнойника, нередко через супратонзиллярную ямку или переднюю дужку. Опорожнение абсцесса сопровождается затиханием симптомов.
Локализуется в клетчатке между задней дужкой и миндалиной, может распространяться на дужку и боковую стенку глотки. В этой же области наблюдается припухлость. Небная миндалина и передняя дужка могут быть мало изменены, язычок и мягкое небо обычно отечны и инфильтрированы. Отек может распространяться на верхнее кольцо гортани, что может сопровождаться ее стенозом. При этой локализации абсцесса тризм бывает меньше выражен, течение заболевания более длительное.
Менее выраженные признаки. Отмечаются лишь отек и инфильтрация нижней части передней дужки, однако субъективные проявления болезни при этой локализации значительны. При непрямой ларингоскопии отмечается припухлость нижнего полюса миндалины, в процесс обычно вовлекается и прилежащая часть корня языка, иногда бывает отек язычной поверхности надгортанника.
4) Боковой (латеральный, наружный) паратонзиллит.
Выражены отечность и инфильтрация мягких тканей шеи на стороне поражения, кривошея, тризм. Со стороны глотки воспалительные изменения бывают меньше. Отмечаются умеренное выбухание всей миндалины и отечность окружающих ее тканей. Помимо парафарингеального абсцесса могут развиваться диффузная флегмона шеи, грудной медиастенит, аррозивное кровотечение.
Диагностика:
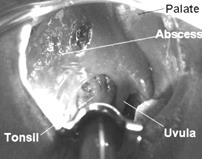
В начале заболевания до прорыва абсцесса при фарингоскопии определяется ассиметрия зева из-за выпячивания чаще надминдаликовой области, гиперемия и инфильтрация этих тканей. В участке наибольшего выпячивания часто может виднеться Рис. 17. истончение и желтоватый оттенок – это место намечающегося прорыва гноя. С помощью двух шпателей можно определить участок флюктуации. Также иногда делают диагностическую пункцию.
Дифференциальная диагностика:
Может проводиться с дифтерией, скарлатиной, рожей, опухолевые заболевания в глотке.
· При дифтерии налеты, чаще всего, выходят за пределы миндалины, фибринозные пленки плотно спаяны с миндалиной, при попытке их убрать может развиться кровотечение. Пленки между шпателем не растираются, тонут в воде. Тризма жевательной мускулатуры не наблюдается. Выраженность фарингоскопической картины соответствует симптомам интоксикации. В мазке обнаруживаются бациллы Леффлера.
· При скарлатине наблюдается мелкая сыпь по телу, тризма жевательной мускулатуры нет, при фарингоскопии признаки ангины, а не паратонзиллярного абсцесса. Также должны быть определенные эпидемиологические данные.
· При роже глотки наблюдается диффузная гиперемия и отечность с блестящим фоном слизистой оболочки глотки. При буллезной форме рожи чаще на мягком небе обнаруживаются пузыри. Тризм отсутствует.
· Опухолевые заболевания, типа саркомы, рака и др., не сопровождаются обычно повышение температуры тела, сильной болью в горле, отсутствует и болезненность при пальпации. В трудных случаях производят биопсию припухлости и исследование полученного биоптата на атипичные клетки.
1) Обязательно постельный режим и уход. Если невозможно организовать уход на дому и течение болезни тяжелое необходимо госпитализировать пациента. Кормить больного следует теплой, жидкой, не раздражающей пищей. Необходимо обильное теплое питье, а при отказе от питья – капельные клизмы. Полезно внутривенное введение глюкозы с аскорбиновой кислотой. При наличии показаний назначают сердечные средства.
2) Местное лечение заключается в применении согревающих компрессов, грелок, припарок, парафиновых аппликаций на шею и т. д.
3) Болеутоляющее действие оказывает полоскание или ирригация глотки теплыми отварами ромашки, шалфея, настоя чая, растворами перекиси водорода. Легче переносятся больными паровые ингаляции. Полоскания растворами антибиотиков малоэффективны.
4) Назначение обезболивающих средств оказывает как болеутоляющее, так и противовоспалительное действие.
5) Обязательно применение антибиотиков (пинициллины, цефалоспорины, макролиды). Если больной может глотать назначают препарат в таблетках, в тяжелых случаях прибегают к в/м и в/в введению препарата.
6) При созревании абсцесса на 3-6 день, не следует дожидаться самоопорожнения, необходимо вскрыть абсцесс. Вскрытие производят либо без обезболивания, либо под местной анестезией, после пульверизации глотки 2% раствором дикаина. Разрез делают в месте наибольшего выпячивания, а если такого ориентира нет, то в месте, где обычно происходит самопроизвольное вскрытие абсцесса: в участке перекреста 2-ух линий – горизонтальной, проходящей по нижнему краю мягкого неба здоровой стороны через основание язычка, и вертикальной, которая проходит вверх от нижнего конца передней дужки больной стороны. Это наименее опасное место со стороны ранения кровеносных сосудов. Разрез скальпелем делают в сагиттальном направлении на глубину 1,5-2 см и длиной 2-3 см. Затем в полость абсцесса вводят глоточные щипцы и и несколько расширяют отверстие, одновременно разорвав возможные перемычки в области абсцесса. При заднем паратонзиллите разрез делают позади небной миндалины в месте наибольшего выпячивания, глубина разреза 0,5-1см. При нижней локализации абсцесса разрез производят в нижней части передней дужки на глубину 0,5-1 см. Наружный (латеральный) абсцесс вскрывать трудно, поэтому нередко показана абсцесстонзиллоэктомия.
7) После вскрытия абсцесса необходимо назначать полоскание горла антисептическими растворами (фурацилин,хлоргексидин и т.д. ), допустимо использование различных таблеток для рассасывания, спреев и т.д.
Профилактика:
Для профилактики паратонзиллярных абсцессов необходимо своевременно лечить хронический тонзиллит, проводить санацию патогенных очагов (миндалины, кариозные зубы, средний отит). При ангине необходимо соблюдать постельный режим, принимать назначенное время антибиотики, ни в коем случае не заниматься самолечением, обращаться к врачу.
Дата добавления: 2016-11-02 ; просмотров: 1578 | Нарушение авторских прав
источник
 Вновь повышается температура тела.
Вновь повышается температура тела. Отказывается от еды,
Отказывается от еды, Регионарным лимфаденитом.
Регионарным лимфаденитом. Все воспалительные, особенно гнойные процессы в области лица, носа и горла очень опасны.
Все воспалительные, особенно гнойные процессы в области лица, носа и горла очень опасны.