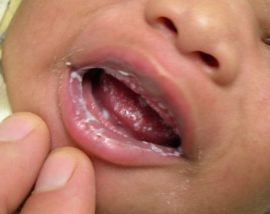
Налет зеленого цвета не появляется на языке без причины, ведь этот орган самым первым сигнализирует о неполадках в организме человека. Вспомните, как начинается прием врача – язык всегда осматривают первым. Разбираемся на практике, почему образуется налет, и о каких заболеваниях он свидетельствует.
Поскольку зеленоватый оттенок языка выступает первичным признаком развития или течения заболевания, при осмотре его идентифицируют по ряду признаков: учитывают толщину и плотность пленки, оценивают сложность ее отделения от поверхности слизистой оболочки языка.
- Толщина. Объемный слой налета говорит о серьезных нарушениях, поскольку возбудитель долгое время находится в организме. Тонкий, слабовыраженный налет часто бывает следствием инфекций (вирусы, простуда).
- Простота отделения. Мягкий и рыхлый по структуре налет легко удаляется, что говорит о начальной стадии болезни. На проявление тяжелой патологии указывает плотный налет, который удаляется с большим трудом.
- Консистенция. Налет бывает сухим, жирным, вязким, влажным или творожистым.
При осмотре пациента врач в первую очередь смотрит на цвет языка, поэтому в день приема стоит исключить из рациона любые красящие продукты.
Наличие на языке тонкого налета светлых оттенков после сна – физиологическая норма. За 2 минуты этот вопрос разрешает утренняя гигиена полости рта, возвращая органу здоровый розовый цвет.
Периодически оттенок пленки, покрывающей язык, может изменяться даже при отсутствии серьезных нарушений в организме. Иногда это связано со сменой климатического пояса, временем года или повышением температуры тела при простудных заболеваниях. В таких случаях повода для беспокойства нет.
Если налет приобрел неестественный цвет и длительное время «украшает» язык, необходима консультация специалиста. Зеленоватый налет может возникнуть по причине либо плохого ухода за ротовой полостью, либо серьезных нарушений в работе внутренних органов.
Почему язык зеленый – самые частые причины:
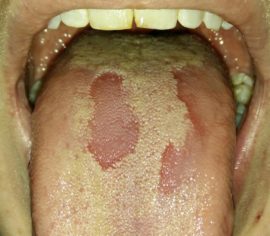 Грибковые поражения. Возбудителями микотических заболеваний полости рта становятся грибки, чаще всего – Cand >Зелено-желтый оттенок языка предупреждает о заболеваниях пищеварительной и мочеиспускательной систем. Обычно он указывает на излишки скопившейся в районе желчного пузыря желчи.
Грибковые поражения. Возбудителями микотических заболеваний полости рта становятся грибки, чаще всего – Cand >Зелено-желтый оттенок языка предупреждает о заболеваниях пищеварительной и мочеиспускательной систем. Обычно он указывает на излишки скопившейся в районе желчного пузыря желчи. Не стоит впадать в панику, если язык стал зеленым у ребенка. Постарайтесь вспомнить, что он ел в течение ближайших 2–3 часов. Если еда содержала красители (жевательный мармелад, напитки), повода тревожиться нет. Если происхождение зеленоватой пленки неизвестно, необходимо показать ребенка врачу.
Особенного внимания требуют младенцы, у которых зеленая окраска языка выступает предвестником болезненных состояний. Причины могут быть серьезными:
- воспаление двенадцатиперстной кишки;
- повышенная кислотность желудка.
Нередко у младенцев на фоне неокрепшего иммунитета возникает грибковое заболевание полости рта – кандидоз (молочница). Налет в этом случае обычно белый, но вне зависимости от цвета он требует осмотра врача.
Бледно-желтый налет без зеленоватых оттенков – допустимая норма. Однако в случае насыщенной окраски налета на языке, когда начинает преобладать желто-зеленый цвет, стоит проверить состояние органов пищеварения.
Почему язык бывает зеленого цвета с примесью желтого:
- Проблема в работе желчевыводящих путей (застойные процессы).
- Нарушение функций печени. В том числе поражение гепатитом любой стадии.
- Желто-зеленый язык с коричневым оттенком встречается у курильщиков. Аналогичная картина возникает при злоупотреблении алкоголем, а также при воспалении легких.
- При нарушении в работе надпочечников повышается количество билирубина в организме. Билирубин – это желчный пигмент, способный придать языку специфическую окраску. Похожий эффект происходит при острых кишечных заболеваниях.
- Развитие вирусных или инфекционных состояний, в том числе грибкового характера.
В отдельных случаях причиной появления желто-зеленого налета на языке взрослого человека или ребенка становится лечение медикаментами. Такой побочный эффект оказывают препараты наподобие Фуразолидона и Фурадонина. Как только лечение заканчивается, цвет органа вкуса приходит в норму.
Если налет сформировался после ночного сна и имеет бело-серый оттенок, переживать не стоит – такое явление говорит о нормальной физиологии человека. Подобный налет легко удаляется после тщательной чистки зубов и поверхности языка. Другое дело, если бело-зеленый или бело-серый налет не счищается и заметно приумножается. Такое явление – повод для обращения к специалисту, который сможет выявить и своевременно устранить причину его возникновения.
Причинами бело-зеленого налета на языке могут стать:
- Воспаление желудка (атрофия слизистой оболочки).
- Язва двенадцатиперстной кишки.
- Различные стадии гастрита.
- Воспаление слизистой оболочки кишечника.
Иногда бело-зеленый налет сигнализирует о возможном заболевании почек или органов дыхательной системы. В запущенных случаях нередко происходят запоры и повышение температуры тела – верные признаки бурной интоксикации организма.
Специфический темно-зеленый налет на языке – редкое явление, которое свидетельствует о тяжелых заболеваниях или целой группе нарушений в отдельных системах организма.
Причинами окрашивания языка в темно-зеленые оттенки являются:
- Сильное обезвоживание, при котором повышается кислотность крови.
- Сбой в работе желчного пузыря, протоков, поджелудочной железы.
- Болезнь Крона. Приводит к сбою в работе гормональной системы и нарушению функций надпочечников, что выражается в темно-зеленом цвете языка.
- Холера. Острая кишечная инфекция окрашивает налет в темно-зеленый оттенок, очень близкий к черному.
Серо-зеленый налет на языке – следствие дисбаланса в организме человека, который в течение долгих лет игнорировал полезный рацион или очень скудно питался. При наличии серо-зеленоватого налета следует обратиться к терапевту и гастроэнтерологу, которые помогут установить причину болезни и вылечить пораженный внутренний орган, вернув языку здоровый розовый цвет.
Возможные причины окрашивания языка в серо-зеленый цвет:
- Язвенные болезни органов пищеварения.
- Заболевания дыхательной системы.
- Истощенное состояние организма.
- Низкая иммунная защита.
Нередко язык приобретает серо-зеленый оттенок из-за недостатка обильного питья при условии, что человек ест слишком много соленой пищи.
Лечение налета на языке направлено на устранение причины его возникновения. Поэтому прежде чем приступить к нему, необходимо получить консультацию терапевта, а после пройти назначенные обследования, на основе которых врач сможет определить, почему на языке образовался зеленый налет. Главное, не затягивать с визитом в клинику, иначе лечить патологию придется долго.
Для профилактики патологии терапевты-стоматологи рекомендуют полоскать рот отваром цветков календулы. Это мощный природный антисептик, который эффективно борется с болезнетворными микробами. Если нет календулы, подойдет аналог в таблетках – Фурацилин.
Причин появления налета на языке очень много. Поэтому лечение без врачебной диагностики может оказаться не столько бесполезным, сколько попросту вредным.
источник
Осмотр полости ротоглотки – одно из первичных диагностических мероприятий, которые выполняются при появлении жалоб на боль в горле. Это позволяет сразу же отбросить часть наиболее неподходящих предположений об этиологии боли (например, наличие инородного тела, повредившего слизистую оболочку), дополнить анамнез (сведения о развитии и признаках заболевания, полученные со слов пациента) объективными данными. Наличие и описание характеристик налёта, покрывающего язык, могут помочь в установлении диагноза. О чём свидетельствует красное горло у ребенка и белый налет на языке? Почему налёт в сочетании с болью в горле появляется у взрослого человека? В этом следует разобраться сразу после возникновения симптомов.
Содержание статьи

Хотя язык здорового человека в норме имеет бледно-розовый цвет, небольшое количество налёта неплотной структуры иногда присутствует даже вне патологических изменений. Его можно заметить утром, после сна – до чистки зубов и приёма пищи. Осмотр полости рта в это время может натолкнуть на мысль о заболевании, поэтому необходимо обращать внимание на наличие иных симптомов и самочувствие в целом.
Если у человека болит горло, можно думать о множестве заболеваний, и зачастую это – инфекционно-воспалительные патологии глотки и миндалин. Изменения в полости ротоглотки могут включать наличие налёта при таких болезнях как:
- Фарингит.
- Первичный и вторичный тонзиллит (ангина).
- Скарлатина, дифтерия.
- Оральный кандидоз.
Под фарингитом понимают поражение слизистой оболочки глотки, под тонзиллитом – поражение миндалин. Первичный тонзиллит (банальная ангина) является самостоятельным заболеванием. Вторичная ангина сопровождает первичный патологический процесс – например, туляремию, брюшной тиф.
Скарлатина – это острое инфекционное заболевание, которые вызывает бета-гемолитический стрептококк группы А; она считается инфекцией детского возраста. Проявления острого тонзиллита являются ведущими признаками в клинической картине наряду с интоксикационным синдромом и кожной сыпью. Заболевание передаётся воздушно-капельным путём, восприимчивость к нему очень высока. Кроме того, вероятно заражение даже при непрямом контакте – то есть при общении с человеком, который посещал больного скарлатиной.
Дифтерия является бактериальной инфекцией, встречается в различных формах. Налёт на языке характерен главным образом для распространённого (субтоксического) варианта течения. Наблюдается как у непривитых, так и у привитых людей, у второй группы пациентов картина чаще стёртая, без тяжёлых осложнений.

Налёт на языке всегда присутствует при лихорадке. Поскольку во время повышения температуры тела снижается активность секреции (выделения) слюны, возникает картина «обложенного языка».
Боль в горле при этом объясняется как воспалительным поражением, так и чрезмерной сухостью слизистой оболочки – для полноценного увлажнения необходимо достаточно пить, часто совершать глотательные движения.
Нельзя путать налёт на языке с проявлениями лейкоплакии – хронического заболевания, в основе патогенеза которого лежит патологическое ороговение эпителия. У больных лейкоплакией на спинке языка или другом участке слизистой оболочки образуется бляшка, имеющая различные размеры. Обнаружив её при осмотре рта после появления боли в горле, пациент может ошибочно связать между собой оба признака.
Каким должен быть налёт на языке при боли в горле? Объективная картина зависит от вида заболевания. При ОРВИ, вирусном фарингите и тонзиллите основные признаки можно включить в перечень:
- При осмотре выявляется красное горло и белый налёт.
Пациентов беспокоит боль различной интенсивности, а налёт обнаруживается на фоне сухости слизистой оболочки языка. Основной источник дискомфорта – болевой синдром; наличие наслоения на языке обычно не провоцирует неприятных ощущений.
- Незначительное количество наслоений.
Налёт располагается тонким слоем в участке спинки языка, иногда – исключительно по краям в виде своеобразной «каёмки», реже – покрывает всю поверхность слизистой оболочки.
- Удаление при обработке слизистой оболочки.
Наслоения частично или полностью исчезают при полоскании горла, употреблении воды, чая либо другой жидкости.
Налёт на языке не всегда совпадает по цвету и другим характеристикам с наслоениями на миндалинах.
Язык может быть сухим, покрытым беловатым налётом полностью или по краям, а на нёбных миндалинах при этом обнаруживаются желтовато-белые точки, свидетельствующие о вероятности фолликулярной или лакунарной ангины. Также следует помнить, что налёт при банальной ангине чаще всего не выходит за пределы миндалин, что является важным дифференциальным признаком при сомнениях касательно наличия у пациента дифтерии.
При первичной бактериальной ангине налёт может приобретать белый или желтоватый оттенок, сочетается с неприятным запахом изо рта. Ангина у больных туляремией сопровождается наличием бело-серого необильного наслоения, причём это необязательный признак. При брюшном тифе ангина не всегда встречается в клинической картине, но даже при её отсутствии классическим симптомом считается язык, покрытый жёлто-коричневым налётом с отпечатками зубов.
И скарлатина, и дифтерия привычно рассматриваются как «детские» заболевания. У взрослых людей они регистрируются очень редко. Скарлатина проявляется сильной болью в горле, повышением температуры тела и значительным ухудшением общего состояния. Что касается изменений языка, можно отметить несколько типичных для этого заболевания характеристик:
- появление налёта в начальном периоде (с 1 по 3–5 день болезни);
- последовательное очищение языка начиная с кончика (со 2 дня заболевания);
- появление малиновой окраски и выступающих сосочков языка после исчезновения налёта.

Распространённая субтоксическая форма дифтерии характерна для непривитых пациентов, ей свойственна фебрильная лихорадка (38–39 °C), выраженная слабость и интоксикация. Возможно не только двухстороннее, но и одностороннее поражение. Боль в горле умеренная или интенсивная, особенно беспокоит пациента при глотании.
Налёт локализуется за пределами поражённых миндалин не только на языке, но и на стенках глотки. При этом во время осмотра заметен выраженный отёк миндалин и других структур ротоглотки, вовлечённых в патологический процесс, отёчность шеи. Налёт при дифтерии:
Он имеет белый, жёлтый, серовато-белый или желтовато-серый оттенок, располагается на фоне покраснения слизистой оболочки. Даже после удаления плёнчатые наслоения повторно формируются в той же области. Они имеют настолько плотную структуру, что не растираются на предметном стекле или другой твёрдой гладкой поверхности. Кроме того, плёнки толстые и тонут при погружении в ёмкость с водой, поскольку плотность фибрина превышает плотность воды.

Поскольку грибы Candida присутствуют на слизистой оболочке постоянно, но становятся причиной заболевания только в определённых условиях (иммунодефициты, приём антибактериальных препаратов, раннее прекращение грудного вскармливания, нарушение гигиены и др.), оральный кандидоз является аутоинфекцией. Налёт при этом заболевании может быть:
- точечным, островчатым или сплошным;
- пенистым, творожистым, плёнчатым;
- белым, желтоватым.
Боль в горле при кандидозе обычно не бывает интенсивной. Исключением является тяжёлая форма течения, при которой налёт покрывает всю поверхность слизистой оболочки ротоглотки, плотно спаян с ней и трудно снимается. Наслоения имеют форму плёнок, поверхность которых грязно-серая, а нижние слои, остающиеся после частичного удаления, белые.
При лёгкой и среднетяжёлой форме боль умеренная, сопровождается сухостью во рту и глотке. В первом случае налёт локализуется только на языке и/или щеках, его легко удалить, после чего обнажается покрасневшая неповреждённая слизистая оболочка. Во втором случае грибы поражают не только поверхностные, но и глубокие слои эпителия. Наслоения располагаются на языке, щеках, твёрдом нёбе, губах, убрать их сложно, при попытке это сделать слизистая оболочка повреждается, иногда кровоточит.
Ведущий симптом классического течения орального кандидоза – творожистый белый или жёлтый налёт в полости рта (в том числе на языке).
Для более точного описания существует сравнение наслоений со свернувшимся молоком. Чаще встречаются лёгкие формы заболевания, которые характеризуются ограниченным, иногда точечным поражением.
Чтобы помочь пациенту, используются следующие варианты лечения:
Это различные виды антибактериальных препаратов (Амоксициллин, Цефуроксим) при бактериальном фарингите и тонзиллите, антитоксическая противодифтерийная сыворотка при дифтерии, антимикотические средства (Дифлазол, Дифлюкан) при кандидозе. Также применяются местные антисептики, антибиотики и антимикотики в таблетках, спреях, растворах (Анзибел, Биопарокс, Экалин).
- Патогенетическое и симптоматическое.
К этой группе относятся противовоспалительные средства – как правило, местного применения (Тантум Верде, Исла-моос), жаропонижающие (Ибупрофен, Парацетамол), болеутоляющие (Стрепсилс Интенсив) препараты. Также показано полоскание горла (отвар ромашки, настойка календулы, шалфея, Хлоргексидин).
Необходим постельный режим при лихорадке, приём в пищу только тёплых, комфортной температуры блюд и напитков, увлажнение воздуха в помещении, где находится больной, отказ от курения, алкоголя.
При тяжёлой форме течения любого заболевания с поражением ротоглотки и миндалин необходима госпитализация, проведение дезинтоксикационной терапии (раствор хлорида натрия, глюкозы, Декстроза, Реополиглюкин). В лечение орального кандидоза включают пробиотики (Биофлор, Бифинорм), при этом ограничивают количество углеводов в питании.
Лечение дифтерии проводится только в условиях инфекционного стационара.
Целенаправленно счищать или смывать налёт не требуется: 
Наличие налёта на языке у пациента, которого беспокоит боль в горле, не может рассматриваться как достаточный для установления диагноза признак. Нужно оценивать все симптомы, которые выявлены при опросе и осмотре, а также в ходе проведения лабораторных и инструментальных исследований. Стоит понимать, что в некоторых случаях можно столкнуться не с классической, а с атипичной формой течения заболевания, при которой основные проявления будут выглядеть иначе ожидаемых. Назначать лечение должен только врач, особенно если пациент – ребёнок.
источник
Все знают как выглядит здоровый человеческий язык. Как правило — это визуально в меру влажный орган бледно-розового цвета. Однако разные болезни, состояния, расстройства или привычки могут сделать его жёлтым, зелёным, оранжевым, синим, белым, и даже коричневым, чёрным, или фиолетовым. Квалифицированный врач по одному только виду и характеру обложенного языка предположит наличие того или иного заболевания. Зелёный цвет языка (бледный, тёмный, жёлто-зелёный, зеленовато-белый и т. д.) — общая проблема для людей всех возрастов, включая пожилых людей, взрослых и детей.
В норме язык имеет ровный бледно-розовый или красновато-розовый окрас, покрыт многослойным эпителием и слизистой оболочкой. По утрам на его поверхности может возникать тонкий белый полупрозрачный налёт, который легко устраняется при помощи утренней чистки зубов. Это отшелушивающиеся роговые чешуйки имеют беловатый оттенок. При нарушениях пищеварения отделение ороговевших клеток эпителия затормаживается, из-за чего на языке образуется белый слой («обложенный» язык).
Здоровый язык имеет розовый окрас и бархатистую структуру
Когда налёт на языке появляется и держится в течение дня, плохо поддаётся смыванию, имеет характерный цвет или специфический запах — это говорит о наличии проблемы в организме.
Зелёным язык становится, когда на нём возникает покрытие (плёнка, слизь, вещество, загрязнения) соответствующего цвета. Налёт фактически является размножением бактерий и микроскопических грибков на остатках пищи. Он может обволакивать орган полностью или частично, а также возникать с обратной стороны языка.
Оттенок также варьируется в зависимости от основной причины, а также индивидуальных особенностей конкретного организма, он бывает: чисто зелёным или бледно-зелёным, жёлто-зелёным, тёмно-зелёным, сине-зелёным, зеленовато-белым.
Молочница полости рта является наиболее распространённой причиной белого, жёлтого или зеленоватого налёта на языке у малышей и младенцев.
У некоторых взрослых людей есть эта проблема наблюдается постоянно, если основная причина не диагностируется или не лечится. У других — зелёное наслоение на языке преобладает утром после сна (кратковременно).
Помимо дискомфорта от зелёного внешнего вида языка, человек может испытывать ряд других признаков и симптомов, которые зависят от основной причины. Общие симптомы такого недомогания включают:
- галитоз, или неприятный запах изо рта;
- дискомфорт (включая боль и болезненность, которые возрастают при употреблении пряных, острых или горячих продуктов);
- металлический привкус во рту (у некоторых пациентов);
- желудочно-кишечный дискомфорт (тошнота, рвота);
- боль в горле;
- опухший язык и др.
Конкретные симптомы очень важны для диагностики, они помогают определить, что может означать налёт, который временами бывает довольно плотным.
Существует много возможных факторов и причин зеленоватого языка начиная от болезней и состояний, некоторых привычек, до других основополагающих медицинских обстоятельств. Типичные причины этой проблемы включают:
- кандидоз полости рта;
- синдром ворсинчатого языка;
- травмы и инфекции слизистой;
- вредные привычки (курение табака в избыточных дозах), и др.
Это могут быть локальные или системные проблемы.
Светло-зелёный налёт на языке, возникший вследствие кандидоза рта
Оральный кандидоз или молочница — это грибковая инфекция горла и рта, она вызвана чрезмерным размножением оппортунистических грибов — условно патогенных микроорганизмов, которые при нормальных условиях не приводят к развитию инфекции у здоровых людей (без нарушений иммунной системы). Таковым является дрожжеподобный грибок вида кандида альбиканс (лат. «candida albicans»), для него характерна белая, жёлтая или зелёная плесень на языке.
Часто его отличают именно белые пятна на слизистой, на внутренней поверхности щёк, горла, нёба и языка, а также болезненность и боль во рту. Однако, после употребления определённых продуктов, а также принятия некоторых антибиотиков язык покрывается плёнкой зелёных оттенков: жёлто-зелёной, тёмно-зелёной, бледно— или беловато-зелёным веществом.
Любой человек может страдать от оральной молочницы. Она распространена среди младенцев и малышей, пожилых людей и лиц с ослабленной иммунной системой, особенно тех, чей иммунитет ослаблен ВИЧ-инфекцией, раком или неконтролируемым сахарным диабетом.
Среди других причин возникновения кандидоза ротовой полости:
- сухость во рту;
- гормональные перепады во время беременности;
- табакокурение;
- приём некоторых лекарств (особенно противозачаточных таблеток, антибиотиков или кортикостероидов).
Обратите внимание, что оральный кандидоз не следует путать с генитальным кандидозом, который относится к заболеваниям, передающимся половым путём (ЗППП).
Синдром ворсинчатого языка вызывает изменение его цвета, в т. ч. до зелёного или чёрного
Синдром волосатого языка является второй по частоте причиной рыхлого, мохнатого, грубого и часто зелёного с виду органа. Несмотря на то что такое состояние чаще всего именуют «чёрным волосатым языком», на самом деле цвет может быть коричневым, белым, зелёным, розовым или любым другим (это обусловлено конкретной этиологией и вторичными факторами). Интенсивно окрашивать язык в этом случае могут даже пищевые продукты, в зависимости от пристрастий в еде, язык будет иметь тенденцию к тому или иному цвету.
Согласно медицинской классификации, синдром волосатого языка относится к аномальному покрытию на верхней (дорсальной) поверхности языка. Нитевидные сосочки языка ороговевают и увеличиваются в размерах. В некоторых случаях сосочки могут быть очень длинными, образуя некое подобие волос. Это часто происходит, когда кератиновые белки накапливаются на языке, из-за отсутствия стирания или стимуляции поверхности языка. Пища, бактерии, скопление дрожжевых микроорганизмов, а также сосочки, которые нормально не пропитываются, могут вызвать волосатый язык. Как правило, причинами такого состояния являются:
- плохая гигиена полости рта;
- обезвоживание;
- длительный приём антибиотиков;
- нарушение процессов клеточного питания;
- раздражающая — острая, пряная — пища и напитки (кофе, чай);
- действие микробного фактора;
- слишком большое количество табака;
- лучевая терапия головы и шеи.
Заболевание встречается преимущественно у мужчин среднего и пожилого возраста.
Помимо вышеописанных, наиболее частых причин, существуют и другие возможные предпосылки для возникновения этой аномалии. Среди них такие:
- Заболевания печени и желчевыводящих путей, а также внутрипечёночных протоков (когда повышен билирубин — жёлчный пигмент). Хотя для этой группы заболеваний более характерен жёлтый цвет налёта, но в некоторых местах языка или при наслоении, а также окислении билирубина до биливердина возможен и зеленовато-жёлтый окрас.
- Зелёный или жёлтый язык после пирсинга или травмы — механическое повреждение языка часто может приводить к белой или зелёной слизи на языке в случае инфицирования, то есть к зеленовато-жёлтым выделениям. В этом случае вероятна бактериальная инфекция в поражённой области.
- Жевательный табак — ещё одна возможная причина зелёного цвета на вашем языке, кроме традиционного табакокурения. Хотя считается, что он наносит меньший вред, нежели курение, тем не менее вполне может стать причиной зелёного налёта.
- Дрожжевая инфекция языка. Помимо оральной молочницы, вызванной условно-патогенной микрофлорой, существуют различные истинно-патогенные инфекции, включая грибковую. Она может сделать язык зелёным.
- Язвы рта — эрозии и пузырьки на слизистой, особенно после употребления некоторых видов продуктов, а также лекарств, способствуют тому, что язык приобретает зеленоватый оттенок.
- Раздражение горла — например, от инфекции верхних дыхательных путей, может привести не только к зелёной плёнке, но и к пятнам на языке (или буграм), особенно на спинке языка.
- Длительное применение антибиотиков.
- Продукты зелёного цвета, конфеты и леденцы на палочке (с красителями) могут вызвать временное изменение цвета языка.
- Некоторые жидкости для полоскания рта и зубные пасты, содержащие ингредиенты, после использования которых язык некоторое время будет иметь другой цвет.
Жевательный табак провоцирует возникновение цветного налёта на языке
Правильный диагноз имеет первостепенное значение, если вам нужно успешно лечить основную причину, особенно когда эта причина серьёзная.
Цвет и форма языка многое говорят врачу о состоянии здоровья пациента
Первичный приём проводит врач-терапевт, который обязательно опросит вас на предмет дополнительных жалоб и оценит состояние языка, изучив необходимые параметры:
- основной цвет;
- форму и размер (если он увеличен, это говорит о воспалении);
- расположение налёта, плотность, толщину (при помощи шпателя);
- наличие или отсутствие пятен, язвочек, пупырышков;
- рельефность и состояние сосочков;
- степень влажности.
Дифференциальную диагностику орального кандидоза проводят с такими заболеваниями, как:
- красный плоский лишай;
- аллергический стоматит;
- медикаментозный стоматит;
- папулезный сифилис.
При постановке диагноза молочницы полости рта основываются на типичных жалобах больных, клинической картине, данных лабораторных исследований.
- общий анализ крови;
- уровень глюкозы в крови (для исключения сахарного диабета);
- микроскопическое исследование мазка (соскоба) слизистой оболочки рта.
По результатам визуального осмотра состояния кожных покровов и ногтей при необходимости направляют к узким специалистам — дерматологу, гастроэнтерологу, гинекологу, или эндокринологу.
Кандидоз подтверждают на основании обнаружения в соскобе повышенного количества грибов рода Candida. Забор материала для микроскопического исследования полагается производить натощак, не чистив зубы, спустя минимум 4–5 ч после последнего приёма пищи. Запрещено даже полоскать рот перед забором мазка, поскольку это может исказить результат. После прохождения курса терапии и исчезновения клинической симптоматики, пациенту назначается повторный забор мазка.
При наличии дополнительной симптоматики врач исключит возможное заболевание, связанное с воспалительным процессом верхних дыхательных путей, а также патологий печени, жёлчного пузыря и протоков.
Если зелёный язык сочетается с болью в горле, врач заподозрит у пациента наличие инфекции верхних дыхательных путей. Наиболее распространённой причиной которой является стрептококковое горло (острый фарингит, бактериальная ангина). Другие возможные инфекции включают простуду, синусит или ринит. При бактериальной ангине, в горле присутствует беловатый или зелёный гной, особенно на поверхности миндалин. Иногда болезнь может проявляться зелёным языком, больным горлом, а также маленькими тёмно-красными, почти фиолетовыми пупырчатыми пятнами на задней части нёба и корне языка.
Если зеленовато-жёлтый налет сочетается у пациента с болью в верхней части живота, диспептическими явлениями (тошнотой, рвотой), пищеварительными нарушениями, то его следует направить на дополнительное обследование к гастроэнтерологу с целью детальной диагностики на предмет патологий гепатобилиарной системы (застой жёлчи, песок, камни и т. д.)
В большинстве случаев зелёный цвет языка не указывает на серьёзную проблему, связанную со здоровьем. Тем не менее рекомендуется обратиться к специалисту в области здравоохранения для диагностики и лечения, если проблема не исчезнет сама по себе через несколько дней.
Лечение орального кандидоза проводят, повышая естественную иммунную защиту организма, воздействуя на возбудителя противомикозными препаратами. Обязательна санация ротовой полости — лечение всех хронических инфекций, включая кариес и тонзиллит. Немаловажное значение имеет также рацион. Больные с рецидивирующими формами кандидоза подлежат дополнительному обследованию, которое назначит терапевт. Терапию глубокого микоза, затрагивающего внутренние органы, проводит специалист врач-миколог.
В успешном выздоровлении ведущую роль играет детальное обследование и лечение фоновых заболеваний, особенно это касается хронических инфекций, болезней желудочно-кишечного тракта, эндокринной или иммунной системы.
Лечение медикаментами предполагает приём таких препаратов:
- противомикозные препараты внутрь (Амфоглюкамин, Дифлюкан);
- таблетки для рассасывания (Декамин, Нистатин, Леворин);
Нистатин — эффективный противогрибковый препарат
Важно исключить любые травмы слизистой. Санацию нужно начать спустя 3–4 дня после запуска противогрибковой терапии.
Если причиной зелёного налёта во рту признан синдром ворсинчатого языка, то врач порекомендует вместе с чисткой зубов производить очищение языка. Процедура выполняется при помощи специализированной щётки-скрёбка для языка с применением антисептического геля или пасты. Производят её 2 раза в день. Также показаны оральные ванночки на основе перекиси водорода и хлоргексидина. Для скорейшей регенерации тканей используют аппликации кератолитиков (Салициловый спирт, Резорцин), которые способствуют отшелушиванию ороговевших клеток с поверхности языка.
Упорное течение или частые рецидивы оральной молочницы указывают на иммунную недостаточность. Следовательно, первым шагом, который необходимо предпринять, является поддержание иммунной системы через здоровую диету. Больным молочницей ротовой полости необходимо полноценное питание с ограничением количества легкоусвояемых углеводов.
Сахар при кандидозе нужно максимально исключить из рациона в любом виде
Грибок кандида питается сахаром, это является одной из причин того что неконтролируемый диабет и хронический высокий уровень глюкозы могут вызывать частые микозные инфекции. Устранение как можно большего количества сахара поможет голодать дрожжевым микроорганизмам и прекратит рост их популяции. Понятие «сахар» относится ко всему, что организм способен легко преобразовать в глюкозу — не только кондитерские изделия — но и все виды продуктов, содержащие натуральный сахар, например, фрукты, мёд или сироп, а также все рафинированные (очищенные) крупы и крахмалистые овощи. Еда не должна быть вкусной, чтобы быстро превратиться в сахар и накормить грибок.
В дополнение к простым сахарам вам может потребоваться ликвидация дрожжей, плесени и грибов, которые организм может ошибочно принять за грибок кандида и вызвать ответ иммунной системы. Поэтому следует ограничить или стараться избегать таких продуктов и ингредиентов, как:
- мучная выпечка,
- уксус,
- спирт,
- сухофрукты,
- орехи,
- грибы,
- твёрдые и плесневые сыры,
- искусственные добавки и консерванты, красители и подсластители.
Вместо этого, основная часть вашего рациона должна состоять из продуктов:
- овощных,
- постных белковых,
- цельнозерновых,
- бобовых;
- ферментированных, содержащих живые, активные пробиотики.
Натуральный йогурт — отличный источник пробиотиков
Добавление пробиотиков — как в виде добавок, так и в составе натуральных продуктов — является важной частью диеты при грибковых поражениях. Пробиотики — это дружественные бактерии, которые держат популяцию дрожжевых микроорганизмов под контролем. Часто грибок активизируется, когда что-то разрушает хорошие бактерии в системе вашего организма, позволяя кандида альбиканс быстро размножаться. Лактобактерии ацидофильные, обнаруженные и культивируемые в молочных продуктах, таких как йогурт, кефир ацидофильный, могут помочь лечить молочницу, утверждают медики. Выбирать нужно непастеризованный продукт — нагревание убивает как плохие, так и хорошие бактерии. На этикетках — их стоит подробно изучать — говорится о живых или активных культурах.
Кроме рационального питания, важно поддерживать хорошую гигиену полости рта, вести активный образ жизни, правильно отдыхать и хорошо высыпаться. Кроме того, доступны некоторые простые домашние средства для борьбы с инфекцией и уменьшения симптомов.
- Соль
- Соль — лучшее средство для лечения оральной молочницы. Она создаёт неприветливую среду для грибка. Кроме того, соль помогает быстро снимать симптомы.
- Размешайте 1 чайную ложку соли в 1 стакане тёплой воды. Тщательно ополосните рот глотком раствора, затем выплюньте его. Так используйте весь раствор. Повторяйте эту процедуру несколько раз в день, до получения хорошего результата.
- Второй способ — нанесите при помощи спрея немного солевого раствора на язык и внутреннюю часть рта, затем легко вотрите пальцем в течение нескольких секунд. Затем тщательно промойте рот тёплой водой. Используйте это средство 2 раза в сутки в течение нескольких дней.
- Соль — лучшее средство для лечения оральной молочницы. Она создаёт неприветливую среду для грибка. Кроме того, соль помогает быстро снимать симптомы.
- Яблочный уксус
- Яблочный уксус содержит ферменты, которые могут контролировать кандидозную инфекцию. Он также восстанавливает уровень pH организма, что позволяет бороться с чрезмерным ростом дрожжевых грибков, вызывающих инфекцию. Кроме того, он стимулирует иммунную систему, предоставляя организму возможность интенсивнее бороться с кандидозом. Согласно недавним медицинским исследованиям, яблочный уксус показал антимикозные свойства против грибка вида Cand > Обычная поваренная соль — злейший враг орального кандидоза Яблочный уксус способствует восстановлению здорового уровня pH в организме Пищевая сода — дешёвое, но эффективное средство от грибка
Эфирное масло чайного дерева нужно использовать аккуратно, его нельзя глотать
- Яблочный уксус содержит ферменты, которые могут контролировать кандидозную инфекцию. Он также восстанавливает уровень pH организма, что позволяет бороться с чрезмерным ростом дрожжевых грибков, вызывающих инфекцию. Кроме того, он стимулирует иммунную систему, предоставляя организму возможность интенсивнее бороться с кандидозом. Согласно недавним медицинским исследованиям, яблочный уксус показал антимикозные свойства против грибка вида Cand > Обычная поваренная соль — злейший враг орального кандидоза Яблочный уксус способствует восстановлению здорового уровня pH в организме Пищевая сода — дешёвое, но эффективное средство от грибка
Прогноз лечения для лёгкой формы оральной молочницы благоприятный, повторное возникновение болезни маловероятно. При среднетяжелой форме — вероятность рецидивов существует. Тяжёлое течение может перейти в хроническую инфекцию, которая опасна развитием генерализованной формы заболевания — кандидозным сепсисом.
Исход при синдроме ворсинчатого языка также благоприятный, при условии устранения причинных факторов и комплексной терапии. Точное соблюдение врачебных рекомендаций обещает восстановление здоровой поверхности языка.
Эти меры помогут снизить риск развития кандидозных инфекций и развития синдрома ворсинчатого языка:
- Регулярно поддерживайте гигиену полости рта: чиста, полоскание зубов, использование зубной нити (сюда входит также обработка зубных протезов специальными средствами).
- Систематически посещайте стоматолога с целью проверки на наличие хронических инфекций во рту.
- При длительном лечении антибиотиками, кортикостероидами, противомикробными препаратами показан профилактический приём противогрибковых препаратов и витаминов.
- После использования кортикостероидного ингалятора обязательно промывайте рот или чистите зубы.
- Предпочтительно выбирать гипоаллергенные зубные пасты и ополаскиватели для полости рта.
- Попробуйте ограничить количество продуктов, содержащих сахар и дрожжи, которые вы обычно едите. Они могут стимулировать рост Cand >Выполнение этих простых правил значительно снизит риск возникновения неприятного зелёного налёта на вашем языке.
Недавно в моей жизни приключилась такая история, что из-за самолечения неподходящими антибиотиками я нарушила микрофлору во рту и на нёбе появились белые точки, а вместе с ними дикая боль, невозможность нормально покушатть и ли попить и даже спокойно спать. Врачи сказали. что это кандидозный грибок, или проще говоря молочница ротовой полости. На следующее утро я побежала в аптеку и купить препарат Нистатин. Стоит всего то девятнадцать рублей и положительный результат не заставил долго ждать! Спустя сутки после рассасывания этих таблеток боль полностью изчезла, белые точки прошли почти через два и ко мне етсественно вернулся нормальный сон и аппетит. Правда хочу заметить, что я употрябляла Нистатин в совмещение с аэрозолем Гексорал-может поэтому эффект получился настолько бытсрый, даже и не знаю, но главное что я осталась очень довольна! Так же, прочитав инструкцию я узнала что этот препарат отлично помогает при различных грибковых инфекциях, и кстати имеется одноимённая нистатиновая мазь, которую можно использовать в дополнение к таблеткам Нистатин для училения эффекта. Такч то всем очень советую! Не болейте! Ну а если что лечитесь правильными препаратами! Кстати нистатин есть в каждой аптеке, это распространённое лекаства, и в этом тоже его огромный плюс.
Anastasha08
http://otzovik.com/review_1254641.html
Я мама двоих детей. а вы как знаете, что дети, в особенности маленькие все тянут в рот, а особенно то, что им нельзя. В большинстве случаев вы не успеваете проверить что побывало во рту у вашего ребенка, а тут мне мама, а ей моя бабушка в сове время, а она у нас медик со стажем, посоветовала мокать соску в сильно разведенную воду с содой. Во первых убивает все микробы, а во вторых молочницы нет во рту у ребенка. И даже если она появилась, то обматать палец бинтом, смочить его в воде с содой и хорошенечко язык у ребенка протереть и неб, все быстро пройдет. Прямо не дорогая плочка-выручалочка. Не говоря о том, что и нормализует при этом пищеварение ребенка. Да и при приготовлении пищи необходим, а про отмывание содой кастрюль и откипячивание чайников, вообще разговора нет. Универсальное средство.
Шевченко Галина
http://irecommend.ru/content/pomoshch-pri-molochnitse
Доброго времени суток! Хочу поделиться этой маленькой вещицей, которая должна быть у каждого. Уже и не могу представить жизни без нее. Началось все пять лет назад, когда у меня появился запах изо рта, первым что я испробовала — это удалить налет с языка с помощью ложки — тогда я поняла, что запах из-за языка, как только я чистила язык, запах исчезал. Около месяца или даже двух я использовала как главное оружие — ложку, но ей не так удобно было чистить. А так как «кто ищет, тот всегда найдет», то я и нашла в продаже этот скребок для чистки языка. Сразу же его опробовала — и поняла, что это очень замечательное изобретение. Использование. Утром чищу зубы как обычно, полоскаю рот, далее скребком провожу по языку, стараясь глубже провести. На скребке образуется белый налет, и если понюхать скребок с налетом — можно понять если ли запах изо рта. Как правило на языке остается очень много бактерий после приема пищи, которые живут в полости рта, и их невозможно удалить просто почистив зубы. Вот уже как пять лет каждое утро, а иногда и вечером я использую его в качестве гигиены полости рта и очень довольна! Зубы в порядке, за пять лет всего два раза была у зубного! Ну и дыхание (если нет других проблем с кариесом или желудком) становится свежим. Всем рекомендую.
http://irecommend.ru/content/polzuyus-im-na-protyazhenii-5-let-zuby-v-poryadke-spravlyaetsya-s-zapakhom-nezamenimaya-vesh
Зелёный цвет языка не является самостоятельной проблемой. Но может быть признаком других нарушений в здоровье. Если у вас возник похожий симптом, но неприятное явление длилось всего несколько дней, после чего бесследно исчезло — не стоит беспокоиться, скорее всего, такой налёт не представляет для вас какой-либо серьёзной опасности.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Достаточно часто на приеме врача доктор просит показать язык. Зачем это ему? Оказывается, по оттеночной гамме налета на языке пациента, опытный специалист способен предопределить, патология какой области вызывает такие изменения? А цветовая палитра, оказывается, бывает достаточно обширной, например, зеленый налет на языке способен указывать на наличие в организме больного грибкового поражения. Квалифицированный врач в состоянии по уровню уплотнения новообразования и его колеру констатировать наличие многих заболеваний.
Если языковая поверхность покрыта незначительным налетом, который легко исчезает после утренних процедур, то переживать не стоит. Это входит в норму функционирования организма. Но если язык обложен зеленым налетом – это уже повод обратиться за консультацией к доктору, ведь такой симптом может служить показателем целого ряда болезней, в том числе грибкового генезиса. Даже если патология еще не диагностирована, то изменение оттенка «напыления» дает возможность предположить ее наличие и обнаружить еще на раннем сроке. Поэтому язык можно воспринимать не только как орган, который создан природой для участия в процессе речевого общения, пережевывания пищи, восприятия вкуса, но и как один из методов диагностики.
Общее состояние языка может стать первичным определяющим критерием на пути диагностики. Даже различный цвет языка говорит о наличии той или иной болезни. Например:
- Если язык обложен зеленым налетом – это может свидетельствовать об одном из множественных грибковых заболеваний.
- Сине – фиолетовый цвет говорит о проблемах дыхательной системы, в частности легких.
- Ярко – красный окрас может свидетельствовать о проблемах в системе кровотворения или функционировании сердца.
- Сиреневый оттенок язык может приобрести вследствие заболевания почек.
- Очень бледный колер говорит об авитаминозе и анемии, слабом питании.
- Если налет белого цвета, он может быть опасен только в случае повышенной плотности вещества, проявившегося совместно с высокой температурой. Это способно подсказать тот факт, что в организм человека попала инфекция.
Язык здорового человека обязан быть однородно розового окраса с упругой эластичной структурой. Кроме цвета, доктор учитывает толщину и плотность наносных веществ. Эти параметры способны изменяться от времени года (что стоит обязательно учитывать доктору): в летний период налет обычно наблюдается несколько большей плотности, чем зимой. При этом с наступлением холодов он может приобрести желтоватый оттенок.
Повышенная плотность налета способна свидетельствовать о протекании в организме больного инфекционных процессов. Если наблюдается покрытие средней консистенции, это может указывать на серьезный недуг, который поразил органы дыхания. При этом поражение вялотекущее, хронического характера и вирусной этимологии.
Несколько реже других встречается именно зеленый налет на языке, покрывающий центральную область языковой пластины. Реже покрытию подвергается только определенная область органа. Налет напоминает плесень и в процессе потребления пищи может оставаться на продуктах питания.

Вещество, появляющееся на языковой пластине, может меняться в зависимости от климатических условий проживания человека, а так же времени года, но если оно ярко выраженного колера, то, скорее всего, наблюдается симптоматика более серьезного заболевания. Каковы же могут быть причины зеленого налета на языке?
- Игнорирование правил личной гигиены ротовой полости.
- Патологические изменения в пищеварительной системе (ЖКТ). Особенно, если данная симптоматика сопровождается трещинами на языковой поверхности. Необходима консультация гастроэнтеролога.
- Плохое питание, нехватка витаминов в организме больного. В случае если после коррекции рациона проблема не уходит, необходима консультация терапевта (для установления первопричины симптоматики).
- Молочница.
- Человек употребляет большое количество острых, жареных или жирных продуктов питания – это существенно «бьет» по функционированию печени, что и становится причиной зеленого налета на языке. Такое заболевание наиболее вероятно, если наряду с изменением цвета наблюдается и повышенная сухость в ротовой полости. При наличии данных двух симптомов вероятность печеночной патологии существенно возрастает и становится побудителем немедленного обращения к доктору.
- Зеленый оттенок наноса способен свидетельствовать о снижении иммунных сил организма.
- Заболевания, первопричиной которых являются грибковые поражения. При этой агрессии, язык может быть покрыт плесенью полностью или отдельными рваными участками.
- Цветовое изменение способны катализировать и принимаемые антибиотики, на фоне которых может активно развиваться грибковая флора.
- ВИЧ-инфекция.
- Зеленый оттенок способен появиться и вследствие приема препаратов, подавляющих иммунную систему.
- Вредные привычки: курение, наркотики, алкоголь.
- Причиной изменения цвета налета на языке может быть и смена времен года, климатические вариации.
- Период полового созревания у подростков.
Поэтому, если появился прецедент — стоит записаться на прием к доктору. Только специалист сможет правильно определить причины зеленого налета на языке, констатировать диагноз и расписать эффективное лечение. Таким врачом может быть терапевт, гастроэнтеролог или стоматолог.

Зачастую, описывая симптоматику какого-то проявления, говорят о явлении, которое само по себе уже является симптомом одной или нескольких болезней. Очень тяжело описывать симптомы зеленого налета на языке ведь именно этот фактор сам служит показателем большого множества заболеваний. Можно только отметить, что патология налета рассматривается не только по цветовой гамме, но и по толщине и структурной плотности образования.
- Распределение по толщине. Если слой тонкий – это позволяет говорить о только зарождающейся патологии. Так может проявляться и респираторное или инфекционное заболевание. Толстое наслоение констатирует хронический характер болезни, протекание тяжелого инфицирования организма.
- Немаловажным показателем способно стать и место локализации налета: язык может быть покрыт полностью или отдельными участками, располагающимися в определенном месте.
- Различный оттенок позволяет опытному специалисту уже говорить о том или ином заболевании. При этом — чем гуще цветность и темнее налет, тем серьезнее патология поражает организм.
- При осмотре доктор оценивает и легкость, с которой вещество отделяется от поверхности языка. Мягкий, хорошо снимаемый налет (даже если он быстро образуется снова) является либо признаком нормы, либо характеризует легкую патологию (решение за лечащим врачом). В случае отягощения патологии новообразование становится более плотным.
- Наблюдается и различная структура поражения: вещество может быть творожистым и жирноватым, а так же сухим или влажным.
Небольшой налет присутствует практически на любом языке. И если он имеет небольшую толщину и бледно желтый или бело – сероватый оттенок, то на 90 % можно говорить о нормальном состоянии здоровья человека, а незначительное изменение окраса может быть связано, например, с жарким летом. Но если интенсивность оттенка увеличивается, изменяется толщина и консистенция вещества – это свидетельствует о том, что начали прогрессировать патологические изменения в пищеварительной системе больного. Интенсивный желто зеленый налет на языке может появиться при следующих заболеваниях:
- При заболевании желчевыводящих путей, различных отклонений в работе печени и внутрипеченочных желчных протоков (так называемый повышенный билирубин).
- Изменение цвета налета в нижней части языка (на желто — зеленый), можно увидеть на начальном этапе распространения желтухи.
- Такая симптоматика способна указывать и на застойные явления в желчном пузыре, избытке в нем желчи, а так же патологию в системе пищеварения. В данной ситуации налет может быть и красного цвета.
- Желто зеленый налет на языке, с несколько коричневым оттенком чаще всего появляется у лиц, которые много курят или злоупотребляют алкоголем. Такой окрас возможен и вследствие тяжелой болезни легких.
- Такой оттенок способен появиться и после приема конкретного продукта. И если такой налет появляется сразу после пищи и через какое-то время проходит, то ничего страшного в этом нет.
- Повышенный билирубин, который и окрашивает язык в желтый цвет, возможно, вызван дисфункцией надпочечников.
- Острые кишечные инфекции так же способны привести к такому окрасу языка.
- Причиной может стать и любое острое респираторное заболевание.
- Прием, например, таких препаратов как фуразолидон, сердечные гликозиды, акрихин или энтерофурил способен сделать язык желтым.
- Глоссит (катаральное воспаление слизистой оболочки языка), вызванное бактериальной или грибковой флорой.
Если при чистке зубов человек на языке видит небольшой белесый налет, то расстраиваться не стоит – это нормальная работа организма человека. Но если со временем слой новообразования начинает прогрессивно увеличиваться – такой факт должен насторожить и стать причиной обращения за консультацией к квалифицированному специалисту. В зеркале просматривается бело зеленый налет на языке – причиной такого явление вполне способны стать продолжительные запоры. В случае, когда плотное белесое покрытие просматривается на фоне высокой температурой, а также явных признаков интоксикации тела, практически безошибочно можно констатировать развивающееся в организме инфекционное заболевание.
Корневая локализация бело зеленого налета на языке, зачастую показывает на патологические изменения, протекающие в органах желудочно-кишечного тракта. Аналогично себя обычно проявляют такие заболевания как: язва желудка и двенадцатиперстной кишки, кишечника, гастрит или энтероколит. А вот боковая его предрасположенность (по обе стороны передней части) может свидетельствовать о болезнях легких или почек.
Этот нестандартный оттенок налета врачи наблюдают достаточно редко. Интенсивный темно зеленый налет на языке обычно проявляется у больных с достаточно тяжелой патологией, зачастую отягощенной «букетом» различных заболеваний. Но преимущественно это:
- Тяжелое нарушение в строении и работе поджелудочной железы, желчных протоков и желчного пузыря.
- В случае серьезного обезвоживания организма человека. При этом у больного происходит повышение кислотности крови, что и является катализатором данной симптоматики.
- Спровоцировать такой налет способна и болезнь Крона, которая обусловлена уменьшением уровня определенных гормонов, вырабатываемых надпочечниками. В этой ситуации идет выработка повышенного количества меланина. Именно это вещество и придает языку такой необычный цвет.
- Почти черный — темно зеленый налет на языке дает такое страшное инфекционное заболевание как холера.

Любое отклонение от нормы очень пугает человека. А какие могут возникнуть чувства, когда в зеркале видишь серо зеленый налет на языке. Просто ужас! Но что может свидетельствовать такой окрас органа речи? Оказывается, если при осмотре доктор видит язык такого колера, то его решение однозначно – консультация и диагностические исследования, которые больному придется пройти под руководством гастроэнтеролога, так как серо зеленый налет на языке однозначно обозначает проблемы поражения, связанные с органами пищеварительной системы: желудке или кишечнике. Такую симптоматику может давать их язвенное поражение.
Чтобы эффективно устранить патологическое изменение цвета налета, покрывающего язык, при этом, по возможности, предотвратить его рецидив, необходимо установить причину, по которой такое изменение произошло. Для этого проводится диагностика зеленого налета на языке. Первично не мешало бы исключить изменение колера языка, которое может происходить после приема пищи. Этот тест человек в состоянии проделать и самостоятельно. Если после еды через какое – то время налет исчезает, следовательно, волноваться не стоит – это нормальный физиологический процесс.
Если же процесс не идет вспять – необходимо обратиться за помощью к специалисту. Это может быть терапевт, стоматолог или гастроэнтеролог. Можно начать с терапевта, после осмотра он выпишет направление к более узкому специалисту или поставить диагноз и назначить лечение самостоятельно.
Первичным и обязательным пунктом диагностики зеленого налета на языке является его осмотр, который позволит доктору оценить его общее состояние: оттенок, величину патологических наслоений и их плотность. При этом чтобы получить представление и более полную клиническую картину патологического отклонения, стоит придерживаться ряда простых правил:
- Визуальный осмотр стоит проводить только в отлично освещенном помещении, при этом, желательно, чтобы это был дневной естественный свет. В случае нехватки такого освещения, его можно восполнить дополнительными лампами. Вспомогательный источник света должен иметь высокую яркость и находиться в спектре белого, бело – желтого или желтого цвета. Голубые и бело – голубые оттенки неприемлемы. С их применением происходит искажение цветности языка, что способно привести к затруднению правильной постановки диагноза.
- Врач просит больного сильно высунуть язык. Для удобства осмотра, медработники используют шпатель. Процедуру стоит проводить тщательно, последовательно осматривая все участки органа: от кончика до корня, включая боковые стенки и его внутреннюю часть.
Для обоснованной диагностики, при осмотре языка доктор обязательно обращает свое внимание на отклонение от физиологической и анатомической формы. Он оценивает:
- Геометрические параметры и форму.
- Его подвижность (нормальная, частичная или полная ограниченность).
- Анатомические отклонения: состояние сосочков и вид рельефности.
- Цвет языковой пластины.
- Оценивает — каков язык: влажный он или сухой.
- И в обязательном порядке визуально определяет изменения в оттенке налета, его плотности (которая оценивается с помощью шпателя), толщине налета. Визуализирует и локализацию патологического налета. Восточная медицина считает, что различные участки на языке отвечают за разные органы.

Ранее были выяснены вопросы по причинам, которые вызывают интересующую нас патологию и методы ее диагностики, осталось понять принципы лечение зеленого налета на языке. Хотя частично на этот вопрос ответ уже был получен. Методы лечения любой симптоматики сводятся к купированию первопричины ее вызывающие. Если не устранить причину патологии полностью — избавиться от зеленого налета на языке не получится. Поэтому, прежде чем приступать к терапии, необходимо пройти диагностику и определиться с заболеванием.
Если в процессе обследования не было выявлено никакой патологии, быстрее всего проблема в неправильной или полностью отсутствующей гигиене рта. Просто необходимо более тщательно ухаживать за ротовой полостью: правильно и постоянно чистить десна, зубы, и языковую поверхность, прополаскивать рот после очередного приема пищи. Если существуют какие-то вопросы, стоит обратиться за консультацией к врачу – стоматологу. Он расскажет, как правильно проводить данные процедуры, посоветует наиболее эффективную зубную пасту и удобную, не опасную, зубную щетку. При появлении налета, изо рта может исходить неприятный запах, который можно устранить посредством специально разработанных антисептических растворов для полоскания. Они отлично справляются с болезнетворной флорой ротовой полости.
Мирамистин. Использовать данный раствор достаточно просто. Необходимо полоскать ротовую полость на протяжении одной минуты. Если препарат представлен в спреевой форме, тогда его распыляют в ротовой полости три – четыре раза на протяжении всего дня. Курс лечения – до семи дней. Мирамистин не способен проникать через кожные покровы и клеточные барьеры, по этому, если не глотать препарат, его вполне можно использовать и в период беременности.
Лесной бальзам. Этот ополаскиватель благотворно влияет на воспалительные процессы, протекающие в ротовой полости. Его основа – это натуральные масла, обладающие антисептическими, противовоспалительными свойствами: эфирные масла пихты, кедрового ореха, хвои, сок алое и вытяжки из трав тысячелистника, шалфея и зверобоя. Применение Лесного бальзама губительно действует на патогенную флору, благотворно влияя на гниловатый запах. Данное средство применяется после каждой чистки зубов (минимум дважды в сутки). Препарат набирается в рот (не разбавляя, если об этом не указано в приложенной инструкции), не глотая, полоскать полость на протяжении минуты или более. После завершения процедуры всю жидкость сплюнуть и еще в течение часа не стоит ничего не пить, ни кушать, чтобы антисептик лучше подействовал.
Раствор хлорофилипта. Препарат растительного происхождения, созданный на основе эфирных масел, полученных из эвкалиптовых листьев, которые имеют ярко выраженные фунгицидные, антибактерицидные, противопротозойные, противовирусные и противовоспалительные свойства. Перед полосканием чайную ложке 1% спиртового раствора разбавить стаканом теплой кипяченой воды. Полоскать не менее минуты.
Существует и множество средств народной медицины:
- В данном случае эффективно используют эфирные масло, имеющие антибактерицидные свойства. При этом стоит помнить, что только глотать такой состав не стоит. Чайную ложку масла ввести в ротовую полость и держать в ней на протяжении 10 -15 минут. Эффективность процедуры оценивают по изменению цвета эфирного масла. После окончания процедуры использованное масло сплюнуть, а рот прополоскать.
- Прекрасно в таких случаях зарекомендовали себя отвары из трав с антисептическими свойствами (мяты, зверобоя, календулы, ромашки, коры дуба, шалфея, цикория).
- Можно приготовить такой раствор: в 200 мл теплой воды растворить две чайные ложки соды. Смочить в полученном составе марлю и протирать ей язык, избавляя от налета. На протяжении суток стоит повторять от двух до четырех таких процедур. Это мероприятие стоит выполнять на протяжении десяти дней.
Если более тщательная гигиена полости рта не дала своих положительных результатов, доктор пытается найти глубинные причины этой симптоматики. Если диагноз поставлен, лечение зеленого налета на языке подбирают, основываясь уже на этих знаниях. Ведь симптомы уйдут только в случае, если ликвидирована побуждающая их причина.
Если проблема в патологии выделения желчи и ее застойных явлениях, назначаются желчегонные средства (холеретики: холензим, лиобил, вигератин).
Аллохол. Мочегонное средство пьют сразу после приема пищи три – четыре раза на протяжении дня по одной – две таблетки. Продолжительность курса – один – два месяца. Не стоит применять данный препарат при повышенной непереносимости препарата, в случае сопутствующего холецистита, острого панкреатита или гепатита, язвенных поражений ЖКТ, острой и подострой дистрофии печени, а так же деткам возраста до трех лет.
Танацехол. Лекарственное средство принимают после окончания еды по две таблетки трижды на протяжении суток. В случае острой медицинской необходимости число приемов можно довести до четырех. Продолжительность лечения – до месяца. Не стоит принимать данный препарат больным, страдающим гиперчувствительностью к составляющим лекарственного средства, имеющим в своем анамнезе гастродуоденит и язвенные заболевания пищеварительной системы.
При лечении того или иного заболевания могут использоваться и спазмолитики: атропин, дюспаталин.
Но-шпа. Лекарственное средство принимают по 40 – 80 мг два – три раза в сутки. Противопоказан данный препарат к применению в случае гипертрофии предстательной железы, индивидуальной непереносимости составляющих, а так же при глаукоме.
Дротаверин. Таблетки вводят перорально, не привязывая к приему пищи. Дозу препарата и длительность лечения лечащий врач назначает индивидуально. Приписываемая, обычно, доза составляет по 40-80 мг препарата (это соответствует одной – двум таблеткам), принимаемым в два – три приема. Не стоит только за сутки превышать дозировку в 240 мг. У деток возраста 6 -12 лет дозировка несколько ниже и составляет по 20 мг один – два приема в сутки. Малышам от двух до шести приписывают 10 – 20 мг препарата введенного один – два раза в день.
Применяются и гепатопротекторы, которые способствуют регенерации клеток печени:
Карсил. Дозировка данного препарата сугубо индивидуальна и в зависимости от тяжести патологии количество принимаемых драже может варьироваться от одной до четырех штук на протяжении суток. До пятилетнего возраста данный препарат обычно не назначают, а малышам старше – дозировка рассчитывается как 5 мг, взятых на один килограмм веса ребенка и разделенный на три приема. Продолжительность лечения — не менее трех месяцев. Не стоит принимать данное лекарственное средство в случае, когда пациент имеет склонность к аллергическим реакциям. Побочные явления при приеме карсила не выявлены.
Легалон. В случае диагностирования тяжелой формы печеночной недостаточности, первично, пациенту приписывают легалон-140 (в состав капсулы активное вещество силимарин входит дозировкой 140 мг). На первом этапе лечения больной получает по единице препарата трижды на протяжении дня, впоследствии по капсуле дважды в сутки. Если состояние пациента средней тяжести, то доктор приписывает легалон-70 так же по одной – две единицы трижды в течение дня. Препарат принимают внутрь целиком, не дробя, с незначительным объемом воды. Обычно лекарственное средство прекрасно переносится и не дает побочных эффектов. При этом его не стоит назначать пациентам, отличающимся гиперчувствительностью к составляющим препарата.
Противовирусные препараты: роферон А, интрон, велферон.
Реаферон. Препарат применяют по месту или внутримышечно. Вводимый раствор изготавливается перед самым применением: одну ампулу препарата разбавляют 1 мл физиологического раствора натрия хлорида. Количество приемов и продолжительность лечения определяет лечащий врач. Реаферон противопоказан к применению: в случае беременности пациентки или сердечнососудистой патологии в анамнезе.
При необходимости врач назначает и антибиотики, причем, в зависимости от заболевания, принимаемый препарат может относиться к различным группам: макролидов, тетрациклинов, фторхинолонов, цефалоспоринов.
Ампицилин. Способ применения лекарственного средства подбирается лечащим врачом индивидуально: внутривенно, внутримышечно или перорально. Применяемая дозировка так же сугубо индивидуальна и зависит от тяжести течения заболевания. Перорально ампицилин вводят одноразово в количестве 250 – 500 мг (суточное количество не должно превышать 2 -3 г). В случае средней формы патологии, препарат принимают несколько раз в сутки с интервалом в шесть – восемь часов. Если диагностирована тяжелая стадия заболевания, лекарственное средство принимают по 1 – 2 г. При этом промежутки между вводами препарата необходимо выдерживать в пределах четырех — шести часов. В острый период доктор может приписать медикамент и в вену – по 500 мг, интервал капельниц – шесть часов. Грудничкам до года ампицилин не назначается, а деткам постарше – из расчета 100 – 200 мг на килограмм веса малыша. Полученное количество делят на четыре – шесть введений. Срок приема препарата зависит от состояния пациента, прогрессирующей эффективности лечения и может составлять от пяти дней до трех недель.
Не стоит принимать данный препарат больным, страдающим на повышенную чувствительность к производным пенициллина, лимфолейкоз, дисфункцию печени, заболевания желудочно-кишечного тракта.
Противогрибковые препараты: флуконазол, микосист и другие.
Гризеофульвин. Лечебное средство вводят внутрь организма перорально, совместно с пищей или после завершения питания. Препарат наиболее эффективен при употреблении совместно с растительным маслом. В зависимости от заболевания и формы поражающего грибка, дозировка препарата может существенно отличаться. Например, при трихофитии и фавусе малышам дозировка рассчитывается по формуле 18 мг на один килограмм массы ребенка. Схема приема: первично, ежедневно, после получения терапевтического эффекта, дозировку оставляют прежней, но прием проводят через день (так длится две недели), после этого два раза в неделю (те же две недели). При микроспории расчет основывается на других цифрах: 21 -22 мг на килограмм веса ребенка – суточная дозировка. Для взрослого больного количество гризеофульвина варьируется от 0,5 до 1 г. Схема приема аналогична. Если диагностирован онихомикоз, то взрослому назначают 625 мг – если вес больного не превышает 50 кг. Допустимое суточное количество – 1 г препарата, что соответствует восьми таблеткам. Для детей и подростком суточный объем препарата рассчитывается из соображений 16 мг на один килограмм массы маленького пациента. Курс лечения достаточно длительный и может составлять до восьми месяцев.
Гризеофульвин противопоказано применять в период беременности и кормления грудь, а так же в случае сопутствующих заболеваний: порфирии, дисфункции печени и почек, гиперчувствительности к составляющим препарата, раковых новообразованиях, нарушении мозгового кровообращения, в случае кровотечений различного генезиса, деткам возраста до двух лет.
Достаточно активно используются адсорбенты и центральные дофаминовые блокаторы.
Реглан (метоклопрамид, церукал) – блокаторы. Препарат вводят внутрь, перед приемом пищи. Взрослым пациентам – по 0,005 – 0,01 г (или одну – две чайные ложки) состава трижды в сутки. В случае острого периода заболевания количество возрастает до 2 мл (внутривенно или внутримышечно). Вводимая малышам дозировка составляет 0,0025 – 0,005 г внутрь или 1 мл внутривенно или внутримышечно. Противопоказан препарат при внутренних кровотечениях, патологии органов желудочно-кишечного тракта.
Энтеросгель (активированный уголь, полифепан) – адсорбенты. Состав выпивают за один – два часа до приема пищи, запивая небольшим количеством воды или перед употреблением разведя содержимое пакетика незначительным количеством жидкости.
Взрослым приписывают по одному пакету трижды в течение дня. За сутки не стоит принимать более трех пакетов (67,5 г). Малышам от пяти и подросткам до 14 лет – 15 г препарата (две чайные ложки) трижды в день. В сутки не боле двух пакетов. Карапузам до пяти – одна чайная ложка энтеросгеля трижды в течение дня. В сутки не боле одного пакета. Грудничкам желательно не превышать дозировку в половину чайной ложки. При этом препарат необходимо развести в грудном молоке (или кипяченой воде) из расчета одна часть энтеросгеля и три молока (воды).
В случае острой интоксикации доктор имеет право поднять дозировку в два раза.
При приеме данного препарата побочная симптоматика наблюдается достаточно редко и сводится к тошноте, рвотным рефлексам, запорам. Противопоказан он только в случае повышенной непереносимости составляющих препарата организмом больного.
Практически при терапии любого заболевания пациент принимает витаминно – минеральные комплексы, чтобы стимулировать организм больного к адекватной борьбе с заболеванием. В случае необходимости используются так же кровезаменители и/или эритропоэтины (Эпрекс, Эпостим).
Эпобиокрин. Лекарственное средство вводят в организм подкожно или внутривенно (не применяется для инфузий). Дозировку и схему введения лечащий врач расписывает сугубо индивидуально, учитывая состояние больного, его возраст, эффективность терапии.
Предотвратить изменение цвета налета на языке в принципе возможно. Профилактика зеленого налета на языке включает:
- Ежедневная гигиена тела, и в том числе полости рта. Если существуют какие-то вопросы, стоит за ответами обратиться к своему лечащему врачу, либо к любому стоматологу, который доходчиво объяснит, как правильно ухаживать за деснами, зубами и языком, какую зубную пасту выбрать, какую зубную щетку предпочесть.
- Убрать вредные привычки: курение, наркотики, алкоголь.
- Не игнорировать профилактические посещения профильных специалистов.
- Комнаты в доме должны подвергаться систематической влажной уборке и ежедневно проветриваться.
- Не стоит заниматься самолечением, ведь это может только усугубить ситуацию, так же зеленый налет на языке может дать применение антибиотиков.
- При появлении любой симптоматики, не стоит пускать заболевание на самотек. Его необходимо вовремя диагностировать и адекватно лечить, а это может сделать только квалифицированный специалист.
- Пересмотреть рацион питания, сбалансировав его и убрав «вредные» продукты.
- Всячески стараться поддерживать свою иммунную систему на должном уровне.
Если зеленый налет на языке, при всех стараниях, все — таки появился, заниматься самолечением не стоит – возложите это на своего лечащего врача – результат будет гораздо эффективнее.
источник