Очень неприятное, сдавливающее ощущение, вызывающее дискомфорт, чаще всего является причиной кома в горле. У кого-то он может вызывать жжение, зуд, а у других сбивается дыхание, немеет грудная клетка, руки и ноги. Состояние давящей боли может застигнуть внезапно и причинить массу неприятных ощущений: во время важного совещания, выступления, лекции. Именно поэтому важно понять причины, распознать симптомы и выявить методы лечения.
Ощущение инородной субстанции в области шеи мешает нормально разговаривать. Комок в горле при обычном глотании затрудняет процесс принятия пищи. У людей проблема вызывает разную степень дискомфорта. Ком в горле может помешать дыханию и спровоцировать боль в шее и затылке. Проблема вызывает ряд симптомов:
- Дискомфорт во время разговора;
- Чувство сдавленности горла, грудной клетки;
- Ощущение того, что в горле находится инородное тело;
- Боль при глотании;
- Давление в затылочной части и шее;
- Онемение рук и ног.
Симптомы, вызванные комом в горле, могут пройти сами по себе, но если боль и давление не спадает и преследует регулярно, то следует задуматься о причинах проблемы.
Самая безобидная причина, провоцирующая образование комка в горле – стресс. Нервные люди чаще других ощущают на себе симптомы заболевания. Среди психологических причин ощущения кома в горле можно выделить:
- продолжительную депрессию, нервные расстройства, стресс;
- сильное волнение;
- испуг и страх.
Волнение перед важным мероприятием, собеседованием или походом к стоматологу, страх провалиться на выступлении перед публикой, – всё это может быть причиной чувства кома в горле.
К счастью, дискомфорт, вызванный эмоциональным всплеском, не связан с функционированием организма. Чаще всего проблема преследует эмоционально нестабильных людей, страдающих нервными расстройствами. Если дискомфорт в горле настиг впервые и внезапно, то, скорее всего, его спровоцировали сильные чувства, страх или паника, но когда ком в горле преследует постоянно, то причины заболевания необходимо распознать как можно скорее.
Насморк и беременность могут вместе и по отдельности заставить женщину храпеть. Узнайте о препаратах от насморка при беременности здесь.
Причины кома в горле, которые требуют вмешательства специалистов:
- ЛОР-заболевания: воспаление гортани, гнойная ангина, разные виды абсцесса;
- Рак горла;
- Неправильное функционирование щитовидной железы;
- Болезни желудочно-кишечного тракта, нарушение пищеварения;
- Опухоль;
- Остеохондроз шейного отдела позвоночника;
- Отклонения работы вегетативной нервной системы.
Каждая из причин может представлять серьёзную опасность для здоровья человека, поэтому требует консультации у квалифицированного врача. Заниматься лечением самостоятельно не стоит, так как неизвестно на какой стадии находится предполагаемое заболевание и какого рода вмешательство потребуется.
Почему еще возникает комок в горле? Среди прочих причин выделяют и те, которые не связаны ни с психологическими проблемами, ни с опасными болезнями:
- Избыточный вес;
- Побочный эффект от приёма лекарств;
- Последствия простуды или продолжительного кашля.
Если ощущение кома в горле не вызвано заболеванием, то вскоре оно пройдёт само по себе. Чтобы ускорить этот процесс можно выпить немного воды, сделать несколько вдохов, расслабиться. Людям, которые подверженным эмоциональным срывам и расстройствам необходимо иметь под рукой что-нибудь успокаивающее: антистрессовые шарики, ароматную лавандовую подушечку, лекарства, выписанные врачом.
Если же дискомфорт вызван не стрессовым состоянием, то диагностировать болезнь сможет только квалифицированный специалист.
Для начала необходимо попасть на приём к терапевту. Врач проведёт беседу и осмотр, а затем отправит к тому специалисту, который по его мнению сможет точнее диагностировать болезнь и назначить лечение.
Чаще всего пациенты с подобного рода жалобами после терапевта отправляются в кабинет отоларинголога. Дополнительное обследование специалиста поможет определить род заболевания, которое будет подтверждено с помощью анализов.
Для уточнения диагноза может понадобиться провести дополнительные обследования и сдать некоторые анализы. В зависимости от предполагаемого диагноза врач может направить на:
- Осмотр гортани, полости рта, языка, лимфоузлов;
- Общий анализ крови и мочи;
- Биохимический анализ крови;
- УЗИ щитовидной железы, анализ на гормоны;
- Рентген, томография шейного отдела позвоночника.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для профилактики ангины, ОРВИ и других простудных заболеваний наши читатели советуют использовать Средство для укрепления иммунитета Immunetika . Уникальный симбиоз растительных экстрактов позволяет в кратчайшие сроки повысить сопротивляемость организма различным инфекциям независимо от их происхождения, усиливает естественные защитные функции организма, стимулирует иммунитет.
Одно из распространенных заболеваний горла — хронический тонзиллит. О признаках хронического тонзиллита узнайте по этой ссылке .
Тонзиллит — не что иное, как ангина. О гомеопатии для лечении ангины прочтите в следующей статье http://uho-gorlo-nos.com/gorlo/angina/chem-poloskat-pri-gnojnoj.html .
Эти исследования не представляют никакой опасности, они помогут установить диагноз и определить причины болезни. Если дискомфорт в горле беспокоит регулярно, то необходимо как можно раньше обратиться за помощью и начать лечение. Ни один из анализов не вызовет больше неприятных ощущений, чем скрытая болезнь. В том случае, если исследования не выявили нарушений в работе организма, следует задуматься о своём эмоциональном состоянии и обратиться к психотерапевту .
Елена Малышева расскажет о коме в горле в следующем видео.
Не нужно мучить себя и размышлять о возможных причинах того, что у вас стоит комок в горле самостоятельно. Никто не поможет навсегда забыть о проблеме так же быстро, оперативно и эффективно как врач.
Изображение с сайта lori.ru
Ком в горле – субъективно неприятное ощущение инородного тела внутри горла, нарушающее нормальное состояние, приводящее к дискомфорту при глотании слюны, а также чувство першения, щекотки, удушья или жжения. Может сопровождаться неприятными ощущениями или болями в области шеи или затылка. Сопровождается вегетативными расстройствами – отрыжка, онемение конечностей, дискомфорт за грудиной.
Почему возникает ощущение кома? Причин для ощущения подобного проявления достаточно:
- стрессовые ситуации, депрессии, вызывающие напряжение мышц в области горла;
- заболевания системы пищеварения (гастро-эзофагеальный рефлюкс, болезни поджелудочной железы, печени, аллергия на продукты питания и лекарства, проблемы желчного пузыря);
- увеличение щитовидной железы со сдавлением области горла и шеи;
- хронический фарингит. ангина ;
- остеохондроз в области шейного отдела позвоночника;
- проявления вегето-сосудистой дистонии с гипервентиляционным синдромом (учащенное и поверхностное дыхание);
- первые признаки опухолевого процесса в горле;
- травмы горла, смещение шейных позвонков;
- длительный кашель, последствия простудных заболеваний;
- избыточный вес;
- побочный эффект приема медикаментов;
- грыжа пищеводного отверстия диафрагмы или пищеводная грыжа;
- нерациональное питание, сухомятка.
Ощущение кома в горле – это субъективное восприятие мозгом сигналов от области глотки, гортани и трахеи, воспринимаемое как постоянный или периодические возникающий «клубок» чего-то плотного, мешающий при глотании или из-за которого трудно дышать.
Выделяется два варианта развития симптомов, зависящие от итого, как сильно ощущения нарушают поведение и жизнедеятельность больного:
- ком в горле, который не отражается на повседневном поведении пациента и не мешает функционированию органов и систем;
- ощущение кома в горле с возникновением страха задохнуться, нарушениями питания.
В первом случае возникает чувство, что что-то сдавило горло или стоит в нем. Многим больным кажется, что это возникло после еды. Описание достаточно конкретно, что порой заставляет их обследоваться по поводу инородного тела.
Второй вариант связан с невротическими расстройствами, больные панически боятся есть из-за страха задохнуться, прием пищи сопровождает боль и дискомфорт, могут быть поперхивания пищей. Из-за кома в горле возникают нарушения дыхания, усиленное, поверхностное и частое дыхание.
Основные симптомы складываются из жалоб пациентов. Это субъективные ощущения, что инородное тело или ком пищи застряли в горле или чуть ниже, ком невозможно сглотнуть, он периодически опускается и поднимается на место, хочется постоянно делать глотательные движения. Может возникать шевеление в горле, трудности глотания слюны. Многие пациенты жалуются, что у них болит горло, им трудно дышать, возникает изжога, отрыжка и тошнота. Из-за частого дыхания в приступе паники возникает сухость во рту.
Основывается на исключении всех заболеваний и органических расстройств методом исключения. Необходимо обследование у ЛОР-врача, гастроэнтеролога, эндокринолога и невролога.
Основное лечение – это проведение вегетативной коррекции, снижения нервно-мышечной возбудимости, тревожности. Важно устранять проявления нарушений дыхания. которые более всего пугают пациентов.
Что делать при проявлении кома в горле пациенту? Прежде всего, исключить органические проблемы – болезни горла и глотки, пищевода и инородные тела. При исключении всех соматических заболеваний и реальных причин для кома в горле врачи рекомендуют обращение к психотерапевту или психиатру, который расскажет, как избавиться от навязчивого ощущения кома в горле при помощи медицинских препаратов, сеансов психотерапии и релаксации. Прогноз благоприятный.
Автор: Алена Парецкая, врач-педиатр
Неприятное ощущение, когда в горле неожиданно появляется какое-то препятствие, мешающее сделать полноценный вдох, может являться симптомом множества различных патологий. В некоторых случаях оно также внезапно проходит, как и началось, в других же, напротив, усиливается и перерастает в действительно тяжелое состояние.
Независимо от того, сопутствуют ли этому ощущению и другие неприятные симптомы, такое состояние всегда пугает и вызывает сильное беспокойство. Нередко подобная тревога является оправданной, поскольку некоторые заболевания, провоцирующие удушье в горле, могут быть очень опасны для жизни и здоровья человека.
В данной статье мы расскажем вам, что за болезнь наиболее часто вызывает удушье в горле, и при каких обстоятельствах возникновение этого симптома требует неотложной медицинской помощи.
Причин, которые могут спровоцировать возникновение приступов удушья в горле, существует довольно много. Можно перечислить основные из них:
В подавляющем большинстве случаев подобное ощущение является симптомом бронхиальной астмы – достаточно тяжелого хронического недуга, для которого характерна непроходимость респираторного тракта и гиперактивность бронхов. Как правило, приступы удушья при этом заболевании возникают преимущественно в ночное время суток.
Бронхиальная астма практически всегда сопровождается и другими симптомами, например, такими, как характерное свистящее дыхание, которые слышно даже на довольно большом расстоянии, непродуктивный кашель, а также одышка различной степени выраженности.
Кроме того, незначительное или умеренное чувство удушья в области горла может появиться при любом простудном заболевании, например, ОРВИ, фарингите, ангине и других. По мере выздоровления от основного недуга это неприятное ощущение практически всегда исчезает само собой, поэтому оно не должно вызывать никакого беспокойства. В то же время, если подобное состояние наблюдается у маленького ребенка не старше 5 лет, оно требует повышенного внимания, поскольку может спровоцировать спазм и отек гортани.
Также причиной подобного состояния у взрослых и детей абсолютно в любом возрасте может стать такая тяжелая и опасная болезнь, как дифтерия. При этом недуге чувство удушья развивается из-за перекрытия просвета дыхательной трубки пленками. При отсутствии квалифицированной медицинской помощи такая ситуация может спровоцировать возникновение асфиксии, или удушения.
Как правило, дифтерию также сопровождают следующие симптомы:
- бледность кожи, онемение верхних и нижних конечностей;
- значительное повышение температуры тела;
- незначительная или умеренная боль в горле и при глотании;
- общая слабость и недомогание;
- чрезмерная отечность шеи;
- увеличение шейных лимфатических узлов;
- грубый лающий кашель;
- хриплый голос.
Ощущение, когда что-то давит в горле и не позволяет полноценно дышать и глотать, может быть вызвано новообразованием самого горла или ближайших тканей и органов, причем как злокачественным, так и доброкачественным. В частности, в подавляющем большинстве случаев причиной такой патологии становится возникновение кист или узлов щитовидной железы, а также ее гипертрофия. Опухоли горла могут появиться у женщин и мужчин абсолютно любого возраста, статуса и социального положения.
Вопреки довольно распространенному мнению, от подобных заболеваний не застрахованы даже те люди, которые ведут здоровый образ жизни и не имеют никаких вредных привычек. К сожалению, очень часто опухолевые новообразования в течение длительного времени не проявляются никакими симптомами, и больные узнают о них лишь на последней стадии.
Вместе с тем заподозрить развитие подобного заболевания можно по следующим симптомам:
- затруднения при глотании;
- хриплость голоса;
- быстрая утомляемость связок во время пения или разговора;
- гнилостный запах из ротовой полости;
- стреляющая боль в одном или обоих ушах;
- затруднение дыхания;
- невозможность сделать полноценный вдох;
- появление мокроты с прожилками крови в ней.
При возникновении первых подозрений на развитие опухолевого новообразования, следует как можно скорее обратиться к врачу и пройти детальное обследование, поскольку вероятность успешного выздоровления напрямую зависит от стадии, на которой обнаружено заболевание.
Ощущение спазмов и удушья в горле также может появиться при попадании инородного тела в глотку или гортань. Как правило, посторонний предмет, неожиданно попавший в горло при вдохе, вызывает не только удушье и затруднение дыхания, но и сильные болевые ощущения, спазмы, а также спастический кашель. Если извлечь это инородное тело самостоятельно не представляется возможным, необходимо максимально быстро вызвать «скорую» помощь, поскольку такое состояние может угрожать жизни больного.
Симптомы удушения различной интенсивности могут возникать и при неврологических расстройствах, в частности, тяжелой депрессии, неврастении, панических атаках, гипервентиляционном синдроме и других заболеваниях. Часто при таких недугах у человека возникает ощущение нехватки кислорода, боли в грудной клетке, учащение сердцебиения и пульса, головокружение, шум в ушах, онемение конечностей и другие признаки. Приступы удушья в большинстве случаев возникают не слишком часто и длятся не более 30 минут, однако, за это время они вызывают у больного очень сильную тревогу.
Наконец, удушье в горле является прямым следствием отека гортани, который представляет собой не отдельное заболевание, а является симптомом определенных болезней. В частности, причинами такого отека могут быть инфекционные поражения (ангина, грипп, скарлатина, корь), механические травмы и повреждения (сдавления или ушибы гортани), сильные термические или химические ожоги, а также попадание различных аллергенов, например, шерсти домашних животных, пыльцы растений и других.
В том числе отек гортани нередко развивается при тяжелой и опасной для жизни аллергической реакции в виде анафилактического шока.
Следует понимать, что приступы удушья не являются отдельным заболеванием, поэтому правильно лечить не их, а заболевание, которое их спровоцировало. Любое лечение при помощи медикаментов может быть направлено только на их временное купирование, но не на избавлении от основного недуга. Для облегчения своего состояния нужно обязательно обратиться к врачу, который проведет детальное обследование и выявит истинные причины удушья.
В зависимости от факторов, вызвавших данный симптом, а также общего состояния больного ему может быть назначено консервативное или хирургическое лечение. В тяжелых случаях может потребоваться помещение пациента в стационар для круглосуточного врачебного наблюдения и осуществления необходимых медицинских манипуляций.
Заниматься самолечением при удушье в области шеи и горла, особенно у маленьких деток в возрасте до 5 лет, категорически нельзя, поскольку это может вызвать необратимые последствия, вплоть до тяжелой инвалидности и летального исхода.
При первом появлении подобных приступов необходимо как можно быстрее вызвать «скорую» помощь и строго выполнять все рекомендации медицинских работников.
источник
Шея не только соединяет туловище и голову, обеспечивая подвижность, но также является многофункциональной частью тела. Именно поэтому шея так часто подвергается дегенеративным процессам и травмам, причины которых могут быть различны. Боль при этом может концентрироваться как с правой, так и с левой стороны.
При возникновении в шее тянущей боли, каждый поворот или наклон головы становится мучительным. Человек находится в постоянном напряжении, из-за чего быстро утомляется. У больного могут наблюдаться расстройства зрения, тошнота и головокружения.
Наиболее распространенная причина, вызывающая дискомфорт — остеохондроз шейного отдела. Патология возникает в результате деформации межпозвоночных дисков и может привести к протрузии или грыже.
- болезненные ощущения в области шеи, головы и верхней части спины;
- хруст в шее при наклонах и поворотах головы;
- шум в ушах;
- онемение в конечностях;
- при резких поворотах головы возможны обмороки.
Боль в шее может усиливаться даже при минимальных нагрузках, например, при кашле или чихании.
Шейный спондилез характеризуется износом хрящей и шейных позвонков, что приводит к постоянному напряжению мышц и повреждениям нервных окончаний. Страдают им в основном люди пожилого возраста, но существуют и иные факторы риска:
- избыточный вес;
- профессиональная деятельность, связанная с подъемом тяжестей;
- травмы и операции на позвоночнике.
Симптомы развиваются медленно и незаметно, ухудшение может возникнуть внезапно. Проявляется острыми болезненными ощущениями в области шеи и над лопатками.
Воспаление шейного сплетения проявляется с левой или с правой стороны шеи, бывает и двухсторонним.
- Начинается острой болью в нижней и боковой части лица, с последующим распространением на уши и затылок.
- Наблюдается охлаждение или, наоборот, жжение кожи, покалывания.
- При движении боль усиливается.
- В тяжелых случаях возможен парез шейных мышц и нерва диафрагмы, что приводит к постоянной икоте, речевым и дыхательным нарушениям.
- Плексит развивается на фоне инфекционных, аллергических и хронических заболеваний, а также после травм и повреждений.
Вегетососудистая дистония приводит к различным нарушениям в работе организма, в том числе вызывает мучительную головную боль. Мигрень часто сопровождается пульсацией сосудов в висках и тянущей болью в области шеи, преимущественно в затылке.
- аритмия;
- нарушения дыхания;
- угнетенное состояние, вялость.
Зачастую вегетососудистая дистония передается по наследству и проявляется еще в детском возрасте. Спровоцировать заболевание могут постоянные стрессы и переутомление, а также резкая смена климата.
Гипертония в большинстве случаев сопровождается давящей головной болью, которая распространяется на затылочную область и шею.
- покраснение лица;
- учащенное сердцебиение;
- зрительные нарушения, мелькание «мушек» и раздвоение в глазах;
- респираторные нарушения, одышка;
- шум или звон в ушах;
- отечность век и лица.
Гипертонический криз проявляется внезапно, в результате стресса, физического или нервного перенапряжения.
Лимфатические узлы отвечают за фильтрацию лимфы от инородных частиц, предотвращая попадание в организм инфекций и раковых клеток. Они расположены по всему телу, но наибольшая концентрация лимфатической ткани находится в области шеи, паха и подмышечных впадин.
Признаки воспалительного процесса:
- узлы увеличены в размере;
- на ощупь твердые;
- покраснения на коже в области лимфоузла;
- болезненные ощущения при надавливании, глотании и поворотах головы.
В основном лимфадениту подвержены люди с ослабленным иммунитетом, аллергики и хронические алкоголики. Но также воспаление может являться симптомом различных заболеваний: от безобидной простуды до СПИДа или раковой опухоли. Только опытный специалист по расположению и форме узла на шее сможет определить причину и локализацию болезни.
Происхождение тянущей боли в шее может быть связано с различными заболеваниями внутренних органов:
- заглоточный абсцесс — развивается при распространении инфекции в заглоточное пространство, подвержены в основном дети в возрасте до 4 лет;
- боли в шее, вызванные аллергией или туберкулезом, имеют схожую симптоматику с воспалением лимфатических узлов;
- воспаление щитовидной железы нередко характеризуется тянущей болью в шее справа, боль отдает в ухо и вызывает затруднения при глотании, повышается температура, резко ухудшается общее состояние больного.
Мышцы шеи удерживают голову в равновесии, обеспечивают подвижность и способствуют таким процессам, как глотание и речь. Чаще всего причинами растяжений являются травмы, полученные в результате упорных тренировок или иных физических нагрузок.
- покраснение кожи или образование кровоподтека в области травмы;
- болезненность при надавливании;
- ноющая головная боль;
- напряженность и скованность мышц;
- отечность слева или справа;
- усиление боли при движении.
Болезненные ощущения распространяются на верхнюю часть спины и руки.
Переохлаждение, резкие движения головой, даже неудобное положение во время сна может спровоцировать спазм. Боль возникает резко и сковывает шею, к вечеру может утихнуть, а наутро проявиться вновь.
- сидячая работа;
- малоподвижный образ жизни;
- избыточный вес;
- неправильное питание, авитаминоз;
- вредные привычки;
- регулярный подъем тяжестей и избыточные тренировки;
- стрессовые состояния;
- сквозняки и переохлаждение;
- неверно организованное место для сна.
Нередко мышцы шеи тянет у беременных женщин, происходит это по причине повышенной нагрузки на позвоночник.
Справиться с острой болью и устранить мышечный спазм помогут обезболивающие препараты и средства народной медицины.
Компрессы для снятия боли:
- В литр теплой воды добавить 10 капель лаврового масла и тщательно перемешать. Повязку пропитать раствором и приложить к шее, оставить на 30 минут.
- На ночь приложить компресс из листьев лопуха, подорожника или капусты.
- Картофель натереть на мелкой терке, добавить 1 ст. л. Димексида, перемешать. Полученную смесь распределить ровным слоем по поверхности компресса, приложить к болезненной области и сверху накрыть пищевой пленкой. Убрать через полчаса.
- Взять в равных пропорциях мед и натертый чеснок, добавить к ним 1 ч. л. оливкового масла, смешать. Состав нанести на область шеи, закрепить целлофаном, укутать платком или шарфом и оставить на ночь.
Облегчить общее состояние помогут отвары:
- Две столовые ложки смеси из ромашки, шиповника и можжевельника залить 1 л крутого кипятка. Настаивать в течение двух часов. Готовый отвар пить вместо чая.
- Измельчить молодой корень лопуха. 15 грамм корня (1 ст. л.) залить стаканом кипятка и настаивать в течение 2–3 часов. Отвар пить три раза в день по трети стакана, строго после еды.
Профилактика не является гарантированной защитой от возникновения дискомфорта в шее, но вовремя принятые меры позволят свести риск к минимуму. Общие рекомендации, которые позволят избежать боли и жить полноценной жизнью:
- для поддержания мышечного тонуса следует выполнять регулярные физические упражнения и следить за осанкой;
- прогулки на свежем воздухе укрепят иммунитет;
- полноценное и разнообразное питание служит строительным материалом для мышц и костей;
- при сидячей работе необходимо делать перерывы — встать, размяться, пройтись;
- следует избегать сквозняков и переохлаждения, стресса и переутомления, а также травмоопасных ситуаций;
- отказ от вредных привычек благотворно влияет на организм в целом.
Боль и скованность в шее способны значительно усложнить повседневную жизнь. При острой боли в шее не следует затягивать с лечением.
Своевременное обращение к врачу позволит быстрее избавиться от боли и устранить причину ее возникновения.
источник

И поставить диагноз исключительно исходя из таких особенностей локализации болей невозможно. Обычно этот симптом говорит о наличии серьезных патологий.
Поэтому при его проявлении нельзя заниматься самолечением: необходимо как можно раньше обратиться к специалисту, который назначит курс терапии исходя из диагноза.
В области шеи располагаются различные структуры, в которых находится большое количество нервных окончаний.
Это элементы пищеварительной и дыхательной системы, связки, фасции, мышцы и кровеносные сосуды.
В некоторых случаях это симптом является отраженным, то есть при болях в ротовой полости ткани шеи не затрагиваются патологическими процессами, но боль отдает в те области.
Учитывая, что не всегда удается сопоставить боль в этих разных участках и выявить причину происхождения симптома, боли в шее и в горле могут продолжаться в течение длительного времени.

Наиболее распространенными причинами болезненных ощущений в этих областях являются:
- воспаления гайморовых пазух;
- простуда;
- воспаления, возникающие как следствие механических повреждений тканей горла и шеи;
- ОРЗ;
- грибковые и вирусные поражения;
- диффузные патологии, затрагивающие щитовидку;
- воспаления лимфоузлов;
- образования онкологического характера;
- проявления аллергии.
Если болевые ощущения в ротовой полости наблюдаются одновременно с болями в тканях гортани – скорее всего, будет диагностировано одно из следующих заболеваний:
- Лимфаденит.
Это патологическое воспалительное увеличение лимфатических узлов вне зависимости от причины.Помимо различных заболеваний ротовой полости такое нарушение может наблюдаться при повышенной чувствительности к различным лекарствам, вследствие укусов насекомых или животных, а также при заболеваниях зубов.
- Патологии щитовидной железы.
Этот орган располагается в непосредственной близости от трахеи и гортани.
Поэтому когда при воспалительных процессах железа увеличивается в размерах – она сдавливает соседние органы.
В результате этого болевые ощущения могут отдаваться одновременно в горло и в шею.
Такой симптом может заметно усиливаться при глубоких вдохах, дополнительными симптомами являются сухость кожи, ухудшение состояния волос и ногтевых пластин, повышение температуры. - Ларингит.
Заболевание представляет собой воспаление слизистой гортани при активизации патогенной микрофлоры на фоне переохлаждения или в качестве осложнения скарлатины, кори или коклюша.
Воспаления при такой патологии развиваются внезапно, при этом пациент ощущает першение и сухость во рту.
А при визуальном осмотре горла можно заметить, что его слизистая оболочка заметно краснеет.
Боли обычно отдают в верхнюю часть шеи. - Тонзиллиты любого происхождения.
Это заболевание также известно как ангина.Патология характеризуется воспалительными процессами, затрагивающими миндалины и лимфатические узлы в области шеи.
Болезненные ощущения при этом длительные и стойкие, часто они с трудом купируются обезболивающими препаратами. - В основном такая патология появляется у детей в возрасте 4-8 лет, но не исключена вероятность ее развития в любом возрасте.
Заболевание вызывают распространяющиеся по поверхности слизистых стрептококки.
Болевые ощущения в таких случаях могут распространяться не только на горло и заднюю часть шеи, но и на затылочную область.
При этом воспалительные процессы затрагивают и лимфоузлы. - Дифтерия.
Заболевание характеризуется болями в области гортани и развитием отечностей в этих областях, а также повышением температуры до фебрильных значений и появлением на горле белого налета.
При легкой форме такого заболевания боль в шее практически или полностью отсутствует. - Аллергический ларингит.
При таком недуге болевые ощущения носят интенсивный характер, но могут не проявляться в области гортани.
Дополнительные симптомы – покраснение горла, рыхлость задней стенки гортани, затрудненное дыхание и увеличение миндалин.
Если боли ощущаются в горле и отдают в заднюю часть шеи – это явный признак поражений тканей гортани инфекционными возбудителями, которые успели распространится на всю поверхность носоглотки или даже проникнуть в более глубинные слои.
Чаще всего это ангина, фарингит и ларингит бактериальной этиологии.
Иногда при заболеваниях в горле и шее возникают не только боли, но и наблюдается опухание шейных тканей.

Реже такой симптом проявляется при аллергических реакциях, в частности – при отеке Квинке.
Такое нарушение сопровождается затруднениями при глотании и затруднениями дыхательных процессов.
Самой опасной причиной развития такой патологии являются различного рода новообразования, но далеко не всегда они могут быть опасными для жизни.
- Фибромы.
Образования из соединительной ткани, которые формируются по бокам шеи и четко просматриваются визуально.
На ощупь фибромы имеют достаточно плотную структуру и обладают выраженными границами. - Липомы.
Образования доброкачественного характера, которые могут появиться на задней, передней или боковой части шеи.
Состоят липомы из жировой ткани и могут прослеживаться отчетливо, как фибромы, а могут развиваться в глубине шейной ткани и при явном болевом синдроме визуально не наблюдаться. - Невриномы.
Самые редкие образования, которые формируются из сплетенных между собой нервных окончаний в области шеи и горла.При надавливании на такие «узлы» боли усиливаются.
Точная причина появления неврином неизвестна, но отмечается, что они появляются лишь у старых людей. - Онкологические злокачественные опухоли.
Если такие образования локализуются в области шеи и пускают метастазы – болевой синдром может распространяться на горло и на разные участки шеи и носит он постоянный характер.
Из видео вы узнаете, как распознать опасную боль в горле:
При обнаружении таких признаков нельзя ждать, что они исчезнут сами собой, также неприемлемо самостоятельное лечение.
Необходимо пройти диагностику, по результатам которой будет назначено адекватное лечение,.
И возможно, благодаря своевременному определению причины удастся устранить патологию на начальном этапе с минимальным количеством негативных последствий и осложнений.
При любой симптоматике, особенно если есть ярко выраженные проявления типа опухолей, покраснений, раздражений и болей, необходимо как можно скорее показаться специалисту дабы не допустить осложнений уже имеющегося заболевания. И только когда полностью ясна картина и природа болезни, тогда можно подбирать способы лечения, не исключая и народные средства медицины в виде травяных сборов, настоек и т.п.
Когда болит горло и шея — это приносит человеку определенные неудобства. Глотание слюны, пищи затрудняется, в горле ощущение, что мешает какой то ком. Причинами болей по бокам шеи и горла являются симптон «продуло», вирусная интоксикация, а так же другие причины не связанные с простудными заболеваниями. Лечение должно быть безотлагательное с обращением к специалисту врачу. Самолечение, применение народных средств допускается только после прохождения курса лечения антибиотиками и другими лекарственными средствами. Опасность воспаления шеи и горла состоит в том, что могут очень сильно воспалиться лимфотические узлы.
Если сильно заболело горло, то нельзя запускать болезнь, нужно сразу же принимать меры по лечению, поскольку в противном случае это чревато появлением осложнений. Также нужно обратить на саму шею, если она болит и опухла, то вполне возможно, что воспалились лимфоузлы. Они могут говорить не только об ОРВ, но и об таких заболеваниях как стоматит, кариес, синусит, отит, фурункулез, сифилис и др. Поэтому, если болит горло и шея, то нужно не тянуть время, а сразу же оперативно обратиться к врачу.
источник
Многие люди, страдающие заболеваниями спины, часто замечают у себя ощущение кома в горле и связывают это именно с остеохондрозом. Чтобы разобраться, может ли болеть горло при шейном остеохондрозе, нужно изучить механизм развития этого симптома и причины его возникновения.
Ощущение кома в горле является неприятным и доставляет постоянный дискомфорт. По всем признакам боль в горле, возникающая при остеохондрозе шейного отдела позвоночника, очень схожа с банальной вирусной инфекцией и ангиной. Лечение, как правило, стандартное – полоскание соляным раствором, антибиотики, спреи и леденцы. Но, естественно, лечить горло бесполезно, ведь причина не в простуде, а в смещении позвонков в шейном отделе и защемлении нервных корешков.
Позвоночник в области шейного отдела состоит из 7 позвонков и 8 сегментов. Каждый из 8 сегментов является участком спинного мозга, с двумя парами нервных волокон – пара располагается спереди, вторая пара сзади позвонка. Когда эти нервные волокна воспаляются, вследствие защемления, выпячивания межпозвонкового диска внутрь позвоночного канала, сигналы нервных расстройств начинают отдавать в ближайшие зоны – в шею, уши, горло. Когда смещение происходит в 4 сегменте шейного отдела, возникает синдром першения в горле, болевые ощущения, так называемый ком. Глоточная мускулатура испытывает сильнейшее напряжение, вследствие шейного остеохондроза, доставляя человеку максимум неудобств.
Боли в горле при остеохондрозе шейного отдела возникают, как правило, односторонне, так как межпозвонковые диски в области шеи смещаются только в бок. В стороне, где смещен диск, возникает воспаление, нервные корешки оказываются зажатыми в узком позвоночном канале, вызывая ограничение подвижности, недостаточное кровообращение, напряжение мышц глотки и болевые ощущения. Основные симптомы, по которым можно назвать причиной кома в горле шейный остеохондроз:
- страх за свою жизнь. Человек явно ощущает тяжесть в горле, которая усиливается во время сна, в ночное время суток. Ощущение кома в горле чисто неврологическое, на самом деле в гортани и пищеводе нет никаких препятствий для дыхания и застревания пищи. Но человеку страшно спать и есть, возникают чувство депрессии, невротические расстройства. Осложняется ситуация тем, что на фоне постоянных нервных переживаний, проявления остеохондроза усиливаются еще больше;
- видимость частых простудных заболеваний. Не приводящее к положительным результатам лечение ангины — прием лекарств, получение физиопроцедур, которое может свидетельствовать и совершенно ином источнике проблемы;
- болевой синдром. При шейном остеохондрозе горло болит посередине, между яремной вырезкой и щитовидным хрящом. По степени выраженности боль может быть как нудной и не выраженной, так сильной и изматывающей.
Только врач сможет поставить правильный диагноз и провести соответствующее лечение, которое сможет, наконец, избавить пациента от ощущения кома в горле, страха за жизнь и болевых ощущений.
Если ком в горле и боль сочетаются с общими симптомами шейного остеохондроза, то диагноз поставить будет значительно легче. Шейный остеохондроз всегда сопровождается онемением рук, болью в шее, плечах, головной болью, тошнотой, усталостью, нарушениями слуха. Но, чтобы точно удостовериться в правильности заключения, доктор может направить пациента к ряду узких специалистов. Рекомендован в такой ситуации будет осмотр ЛОР-врача, гастроэнтеролога и невропатолога. Именно этот круг специалистов рекомендуется пациенту для посещения, поскольку боль в горле при шейном остеохондрозе должна быть дифференцирована от следующих заболеваний:
- воспаление и развитие инфекционного заболевания в полости рта и глотки;
- злокачественные новообразования гортани;
- попавшее в горло или пищевод инородное тело;
- грыжа диафрагмальной области;
- сужение начального отдела пищевода.
Чтобы исключить одно из этих заболеваний, проводится рентгенографическое исследование шейного отдела, показано проведение магнитно-резонансной терапии. Чтобы исследовать пищевод, применяют рентген-исследование с контрастом, для более полной картины состояния пищевода и его краев.
Чтобы избавиться от болевых ощущений в горле, вызванных заболеванием позвоночника, нужно лечить саму причину – шейный остеохондроз. Для избавления от проявлений остеохондроза в шейном отделе, применяют несколько этапов лечения:
- Медикаментозное. Прием обезболивающих средств – Анальгина, Диклофенака, Кеторола, назначение нестероидных противовоспалительных препаратов – Ибупрофена, Индометацина, Напроксена, миорелаксантов – Мидокалма, противоотечных препаратов – например, Детралекса.
- Наружное лечение в форме мазей и гелей. Хорошо зарекомендовали себя гели Диклоберл, Фастум-гель, а также раздражающие мази Финалгон и Випросал.
- Физиопроцедуры. Для лучшего эффекта от приема лекарств, назначаются процедуры фонофореза, магнитотерапии, аплипульстерапии. Грязе- и парафинолечение также окажут хороший согревающий и расслабляющий эффект.
- Массаж, мануальная терапия, лечебная гимнастика.
Все перечисленные меры предназначены для снятия спазма с мышц шеи и гортани, укрепления мышечного корсета, устранения болевого синдрома в шее и горле, а также улучшения кровообращения и обмена веществ в пораженных зонах. Как во время лечения, так и после него, необходимо ограничить нагрузку на область шеи, следить за осанкой, не поднимать тяжестей, полноценно есть и отдыхать.
источник
Нет ни одного человека, который ни разу не испытывал боли в области шеи и горла. Но мало, кто задумывался, что подобные симптомы не всегда безобидны. Очень часто за ними скрываются серьезные заболевания, несущие угрозу жизни пациента.
Постараемся выяснить, почему болит горло и болит шея. Рассмотрим, какой из симптомов в каждом конкретном случае является ведущим.
Самыми распространенными причинам боли в горле являются воспалительные процессы, вызванные простудными заболеваниями или различными инфекциями со стороны ЛОР-органов.
В подобных случаях боль локализуется в глотке, а при осложнении распространяется на шейные мышцы. Какие же воспаления провоцируют данные симптомы?
Относится к инфекционным заболеваниям, вызывающим воспаление одной или более миндалин (обычно небных). Возникает из-за поражения лимфоидной ткани вирусами, бактериями или грибами. Протекает в хронической и острой форме.
Если острое воспаление имеет бактериальную природу (спровоцировано стафилококками/стрептококками, хламидиями, микоплазмами), то патологию диагностируют как ангину.
При хроническом тонзиллите/ангине очень сильно болит горло и шея по бокам (с двух сторон одновременно или правая/левая сторона согласно локализации очага воспаления). Это первые признаки воспалительного процесса.
Отмечают также увеличение и покраснение миндалин, образование на них очагов гноя, боль в области шейных лимфоузлов, першение, сухость глотки, фебрильные значения температуры.
Воспаление слизистой оболочки гортани, спровоцированное простудными или инфекционными (коклюш, корь, скарлатина) заболеваниями. Возникает вследствие влияния следующих факторов:
- переохлаждение;
- перенапряжения голосовых связок;
- злоупотребление вредными привычками (курение, алкоголь);
- вдыхание холодного или загрязненного воздуха через ротовую полость.
При ларингите симптомы проявляются внезапно. Ощущается сухость и першение в глотке и гортани, пропадает голос, появляется лающий сухой кашель. Слизистая оболочка голосовых связок краснеет, отекает, при острой стадии — болит горло и шея в верхней части.
Острая инфекция, вызываемая грамположительной бактерией Corynebacterium diphtheriae (дифтерийной палочкой). Поражает преимущественно верхние дыхательные пути.
Основными признаками дифтерии ротоглотки являются:
- отек неба, миндалин, глотки, гортани;
- образование белого налета;
- фебрильная температура;
- общее недомогание;
- затрудненное глотание.
При легком протекании недуга незначительно болит горло, шея поражается при распространенной форме дифтерии. Появляется припухлость под мочками ушей.
Острая стрептококковая инфекция, сопровождающаяся появлением сыпи по всему телу, интоксикацией организма, покраснением языка и слизистой глотки. Характерно стремительное развитие. Проявляется резким скачком температуры, ощущением слабости. Часто возникает тахикардия, тошнота и рвота. Болит горло и шея сзади, затылочная часть головы, воспаляются лимфатические узлы. Недугу подвержены все возрастные категории, однако чаще фиксируется у детей 4–8 лет.
К факторам, провоцирующим болевой синдром шейных мышц, относятся
- двигательные мышечные расстройства;
- травматические повреждения органов;
- сдавливание мягких тканей.
Выделяют и сопутствующие симптомы. Это так называемые отражённые боли, являющиеся следствием какого-либо заболевания внутренних органов. Главным симптомом, сопровождающим данные состояния, является боль в шее, которая осложняется поражением горла. Подробнее опишем заболевания, имеющие подобную симптоматику.
Редкая патология, сопровождающаяся односторонним поражением IX пары черепно-мозговых нервов. Провоцируют воспаление следующие процессы:
- поражение задней черепной ямки;
- эндокринные изменения;
- раздражение нервных окончаний;
- защемление нерва;
- злокачественные новообразования;
- атеросклероз;
- острые вирусные инфекции.
Многие врачи считают невралгию языкоглоточного нерва первым признаком развития злокачественной патологии верхних дыхательных путей.
Заявляет о себе острым болевым синдромом (приступ длится 1–3 минуты) в миндалинах/корне языка. Постепенно боль распространяется на нёбо, затем достигает уха. При острой стадии диагностируется боль в горле и шее с правой стороны или левой (исходя из того, какая сторона поражена). По окончании приступа ощущается сухость во рту, наблюдается процесс обильного слюноотделения.
Увеличение размеров лимфатических узлов на фоне какой-либо серьезной патологии, протекающей в организме.
Лимфаденопатия шейных узлов сигнализирует об инфекционном поражении полости рта, слюнных желез. Диагностируется часто при детских инфекциях — паротите, краснухе.
Основным симптомом патологии считается наличие болезненных узелков на лимфоузлах. При лимфаденопатии изначально болит шея с двух сторон и горло. Возможно возникновение воспаления только с одной стороны. При одностороннем поражении шейных узлов болевые ощущения проявляются в месте локализации патологии. Процесс осложняется дополнительными симптомами:
- появлением лихорадки;
- чрезмерным потоотделением;
- гиперемией кожи;
- увеличением внутренних органов (печени и селезенки);
- стремительной потерей веса.
Если пациенту трудно глотать, при этом болит горло, где шея спереди, речь идет от аутоиммунных нарушениях.
Эндокринные патологии в организме приводят к дисфункции железы внутренней секреции. Она проявляется болевым синдромом в шейных мышцах и гортани, носящим приступообразный характер.
Большинство пациентов путают их с ангиной, трахеитом и другими патологиями верхних дыхательных путей.
Болевой синдром, сопровождающий процесс проглатывания пищи и неприятные ощущения при поглаживании шеи,— признак заболеваний щитовидной железы. Проявления боли носят индивидуальный характер, зависят от стадии болезни.
Вышеуказанные признаки возникают при следующих патологиях щитовидной железы:
- тиреоидит;
- гипертиреоз;
- рак щитовидной железы.
При тиреоидите наблюдается боль при глотании, потеря аппетита, депрессия, осиплость голоса, вялость, увеличение веса. При гипертиреозе, наоборот,— чрезмерная активность, повышение температуры тела, резкая потеря веса, диарея, а главное — болевые ощущения при глотании и повороте шеи.
Вирусная инфекция, поражающая железистые структуры человеческого организма и центральную нервную систему.
Чаще всего болезни подвержены дети. Взрослые менее чувствительны к парамиксовирусам — возбудителям паротита, но случаи инфицирования встречаются.
Первый признак заражения — одностороннее воспаление слюнных желез, расположенных за ушной раковиной.
Обычно болит горло и шея с правой стороны. В последующие несколько дней патология поражает другую (левую) сторону. Процесс сопровождается отеком шеи, затылка и заушной области. Часто повышается температура, наблюдается першение в горле, специфический запах из ротовой полости.
О болях в горле при ларингите смотрите полезную информацию в следующем видео:
источник
Болит шея спереди. Причины болей в передней части шеи, в области гортани, щитовидной железы, мышц шеи, лимфоузлов. Что делать при этих болях? Почему болит горло?
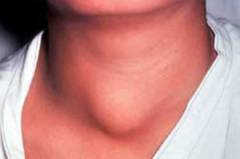
В данном случае особое внимание должно уделяться своевременной и полноценной диагностике, поскольку под маской относительно безобидного заболевания может скрываться гораздо более серьезный недуг, способный привести к инвалидизации пациента или даже его гибели.
Лечение должно назначаться в соответствии с финальным диагнозом. Режим лечения (стационарный или амбулаторный) определяется видом заболевания и его тяжестью. Самостоятельное лечение средствами народной медицины приветствуется лишь в том случае, если оно не влияет отрицательно на основное традиционное лечение. Это подразумевает, что о любом народном рецепте, который больной собирается использовать, должно быть известно лечащему врачу.
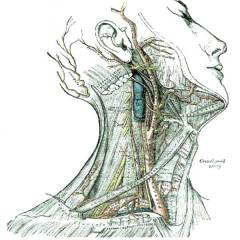
Анатомически поверхность шеи разделяется на следующие области:
- переднюю;
- заднюю;
- боковую (латеральную);
- область грудино-ключично-сосцевидной мышцы.
Приведенное выше анатомическое разделение поверхности шеи на области применяется в основном в узких кругах (медицинские конференции, симпозиумы, доклады и т. п.) и имеет значение в медицинских манипуляциях. На практике же, если больной говорит, что испытывает боли в передней части шеи, это может означать, что на самом деле боли локализованы в передней, грудино-ключично-сосцевидной или боковой области шеи. В связи с этим фактом в данной статье будут описаны все виды болей в шее, которые пациенты определяют как боль в передней ее части.
В передней части шеи располагаются следующие структуры:
- глотка;
- гортань;
- трахея;
- пищевод;
- щитовидная железа;
- мышцы (лестничные, грудино-ключично-сосцевидные, лопаточно-подъязычные, грудино-подъязычные, грудино-щитовидные и др.);
- фасции (поверхностная фасция шеи, поверхностная и глубокая пластина собственной фасции шеи, эндоцервикальная фасция и предпозвоночная фасция);
- нервы (блуждающие, подъязычные, возвратные гортанные, добавочные, надключичные, диафрагмальные и др.);
- кровеносные сосуды (общие сонные артерии и их ветви, яремные вены с их притоками и др.);
- лимфатическая система шеи (глубокие и поверхностные лимфатические узлы, грудной лимфатический проток и др.).
Глотка
Глотка является непарным органом и представляет собой полый канал длиной 10 — 11 см, соединяющий ротовую и носовую полость с пищеводом и гортанью. Внутреннее пространство глотки подразделяется на три отдела – носоглотка, ротоглотка и гортаноглотка. Сверху глотка протягивается от основания черепа и переходит в пищевод на уровне тела VI — VII шейного позвонка. Функцией глотки является проведение пищевого комка из ротовой полости в пищевод и воздуха из носовой полости в гортань.
Гортань
Гортань является непарным трубчатым органом, располагающимся на уровне IV – VII шейных позвонков. Сверху она соединена с гортаноглоткой, а снизу переходит в трахею. Ее каркас состоит из системы хрящей, связок и мембран, подвижность которых обеспечивается многочисленными мышцами. В полости гортани находится пара голосовых связок, при изменении натяжения которых формируется звук различной частоты. Таким образом, основными функциями гортани являются проведение воздуха и голосообразование.
Трахея
Трахея является непарным трубчатым органом, соединенным сверху с гортанью и снизу с главными бронхами. Она состоит из многочисленных полуколец, соединенных между собой плотной соединительнотканной мембраной. По задней стороне трахеи, где находится открытая часть полуколец, находится сплошная соединительнотканная мембрана, которая граничит с передней поверхностью пищевода. Основной функцией трахеи является проведение воздуха в легкие и наружу.
Пищевод
Пищевод является непарным трубчатым органом, обеспечивающим транспорт пищевого комка из глотки в желудок. Анатомически он разделен на три части – шейную, грудную и брюшную. Шейная часть пищевода располагается позади трахеи. На разрезе данный орган состоит из трех слоев – внутреннего, среднего и наружного. Внутренний слой покрыт многослойным неороговевающим эпителием, содержит большое количество слизистых желез и образует от 6 до 8 продольных складок. Средний слой состоит из двух слоев мышц (циркулярного и продольного), благодаря которым обеспечивается перистальтическое продвижение пищи. Помимо мышц значительный вклад в обеспечение одностороннего продвижения пищи по пищеводу вносят верхний и нижний пищеводный сфинктер, открывающийся только в одном направлении. Наружный слой состоит из адвентиции – рыхлой соединительной ткани.
Щитовидная железа
Щитовидная железа представляет собой непарный орган, располагающийся перед трахеей, несколько ниже гортани. По форме щитовидная железа напоминает бабочку и анатомически состоит из двух долей и перешейка. Ее основной функцией является продукция гормонов (тироксин и трийодтиронин), регулирующих скорость обмена веществ в организме, а также принимающих важнейшее участие в развитии нервной системы. Помимо этого в парафолликулярных клетках данной железы производится гормон кальцитонин, уменьшающий темпы вымывания кальция из костной ткани. На задней поверхности данного органа располагаются от 4 до 8 паращитовидных желез. Паращитовидные железы вырабатывают паратиреоидный гормон (паратгормон), который увеличивает содержание кальция в крови, вымывая его из костей.
Мышцы
Мышечный аппарат шеи состоит из большого числа отдельно взятых мышц, которые в совокупности обеспечивают движения головы вокруг всех трех осей, изменение тембра голоса, глотание и продвижение пищевого комка. Мышцы шеи условно разделяются на глубокие и поверхностные. Поддержание головы и шеи в определенном положении, а также ее движение обеспечивается преимущественно глубокими мышцами. Поверхностные мышцы также частично участвуют в изменении положения головы и шеи, однако их основной задачей является движение нижней челюсти, хрящей гортани и защита сосудисто-нервных пучков от сдавления извне.
Фасции
Фасции шеи представляют собой соединительнотканные пластины, ограничивающие определенные анатомические пространства. Благодаря четкому ограничению данных пространств, расположенные в них сосуды, нервы и мышцы сохраняют правильную топографию и реже повреждаются при травмах. Более того, фасции шеи призваны ограничивать воспалительный процесс, предотвращая распространение гноя на окружающие ткани и остальные полости организма. По классификации Шевкуненко различают 5 основных фасций шеи (поверхностная фасция шеи, поверхностная и глубокая пластина собственной фасции шеи, эндоцервикальная фасция и предпозвоночная фасция).
Поверхностная фасция шеи находится в подкожной клетчатке и окружает ее со всех сторон. Поверхностная пластинка собственной фасции шеи залегает глубже предыдущей и также окутывает шею со всех сторон. Вдобавок к этому она образует футляры для крупных грудино-ключично-сосцевидных и трапециевидных мышц. Глубокая пластинка внутренней фасции шеи (предтрахеальная пластинка) находится перед трахеей и образует футляры для щитоподъязычной, грудино-подъязычной, грудино-щитовидной и лопаточно-подъязычной мышцы. Эндоцервикальная (внутришейная) фасция разделяется на два листка – висцеральный и париетальный. Висцеральный листок окружает органы шеи (пищевод, трахея, гортань и щитовидная железа). Париетальный листок спереди и сзади контактирует с третьей и пятой фасциями шеи соответственно, а по бокам образует влагалище сосудисто-нервного пучка шеи. Пятая, предпозвоночная фасция шеи залегает наиболее глубоко и образует футляры для длинных мышц головы и шеи, а также для лестничных мышц.
Нервы
В области шеи находятся нервы, входящие в состав шейного сплетения (симпатического), двигательные черепные нервы (добавочный и подъязычный), а также нервы, проходящие через шею транзитом (блуждающий нерв) и отдающие небольшие веточки для формирования нервных сплетений внутренних органов (пищеводное сплетение).
Шейное сплетение состоит из трех видов нервов – мышечных, кожных и диафрагмальных. Мышечные нервы являются двигательными и иннервируют большинство глубоких и поверхностных мышц шеи. Кожные нервы обеспечивают чувствительную иннервацию и располагаются преимущественно поверхностно. В частности, шейной ветвью шейного сплетения является большой ушной нерв, малый затылочный нерв, надключичный нерв и поперечный нерв шеи. Диафрагмальный нерв содержит как двигательные, так и чувствительные нервные волокна. Двигательные волокна обеспечивают сокращения диафрагмы – основной мышцы, ответственной за дыхание. Чувствительные волокна иннервируют перикард, плевру, диафрагмальную часть брюшины и капсулу печени. Блуждающий нерв является парасимпатическим, в связи с чем оказывает соответствующее влияние на все органы, которые он иннервирует.
Кровеносные сосуды
В области шеи находятся важнейшие магистральные кровеносные сосуды. По строению и выполняемой функции они подразделяются на артериальные и венозные. Артериальные сосуды обладают толстой стенкой, выдерживают более высокое давление и служат для доставки богатой кислородом крови к тканям и органам. Стенка венозных сосудов тонка, давление в венах невысокое, а их задачей является обеспечение оттока крови, богатой углекислым газом и продуктами метаболизма.
Наиболее крупным артериальным сосудом шеи является общая сонная артерия. В области верхней границы щитовидного хряща гортани она делится на две ветви – внутреннюю и наружную сонную артерию. К артериям среднего и небольшого калибра относят артерии, кровоснабжающие щитовидную железу, гортань, пищевод, оболочки спинного мозга, мышцы шеи и т. д. Наиболее крупной веной шеи является парная внутренняя яремная вена. Меньшим калибром обладают парные передние и наружные яремные вены.
Лимфатическая системы шеи
Лимфатическая система шеи представляет собой совокупность лимфатических сосудов и узлов. Лимфатическое русло является менее объемным по сравнению с венозным руслом, однако выполняет более специфические функции. Лимфа является бесцветной жидкостью, не содержащей эритроцитов (красных кровяных телец), но содержащей большое количество лимфоцитов. Основным ее компонентом является межклеточная жидкость, которая имеет различный состав в здоровых тканях и в тех, которые претерпевают воспалительные изменения. Иммунные клетки, патогенные микроорганизмы, комплексы антител с антигенами просачиваются в лимфатические сосуды и загрязняют лимфу. Когда загрязненная лимфа доходит до лимфатического узла, она сталкивается с системой иммунных фильтров, состоящих в основном из Т-лимфоцитов и В-лимфоцитов. Данные клетки атакуют чужеродные вещества, изолируя и уничтожая их, параллельно обогащая иммунную память организма (свойство иммунитета реагировать более бурно и в более короткие сроки на инвазию бактерий или вирусов, с которыми организм контактировал ранее). Таким образом, лимфатическая система является местом борьбы иммунитета с окружающим миром.
Лимфатические узлы шеи подразделяются на переднюю и латеральную группу. Каждая из этих групп, в свою очередь, подразделяется на глубокие и поверхностные узлы. Лимфатические сосуды шеи транспортируют лимфу не только от тканей шеи, но еще и от мягких тканей головы и головного мозга.
| Воспаленная структура | Название воспаления | Механизм развития воспаления |
| Глотка | Фарингит | Острый фарингит чаще всего вызван вирусной или бактериальной инфекцией, при которой их возбудители оказывают прямое разрушающее воздействие на слизистую глотки. Хронический фарингит развивается вследствие длительного раздражения слизистой оболочки данного органа пылью, химическими соединениями, алкоголем, а также у учителей при необходимости часто много и громко разговаривать. |
| Гортань | Ларингит | Острый ларингит развивается при вирусном или бактериальном поражении слизистой данного органа. Аллергический ларингит также является острым, поскольку представляет непосредственную угрозу жизни из-за асфиксии (перекрытия дыхательных путей). Хронических ларингит развивается вследствие многократного вдыхания пыли, паров никотина, алкоголя и других химических веществ. Обострение хронического ларингита развивается после переохлаждения, стресса и длительного крика. |
| Небные миндалины | Тонзиллит | Воспаление небных миндалин развивается практически при любой ангине, поскольку они относятся к лимфатическому кольцу глотки и принимают непосредственное участие в выработке иммунного ответа организма. Как правило, чем сильнее увеличиваются миндалины, тем более опасным является возбудитель. При их воспалении небные миндалины могут становиться настолько большими, что начинают препятствовать нормальной циркуляции воздуха. В итоге такое осложнение может привести к полной асфиксии. |
| Лимфатический узел | Лимфаденит | Воспаление одного из лимфатических узлов шеи происходит при наличии вблизи него любого другого воспалительного очага. При этом лимфатический узел обычно болезнен при ощупывании, поскольку его капсула натягивается при относительно быстром увеличении его размеров. Увеличенные и безболезненные лимфатические узлы являются тревожным признаком, поскольку могут свидетельствовать о росте злокачественного новообразования в тканях, из которых в него поступает лимфа. |
| Лимфатический сосуд | Лимфангит | Лимфангит, как правило, развивается на фоне выраженного лимфаденита при распространении воспаления на приносящий лимфу сосуд. Воспаление лимфатического сосуда, выходящего из лимфатического узла, развивается реже, поскольку лимфа, протекающая в нем в разы чище. |
| Слюнная железа | Сиалоаденит (в частности паротит — воспаление околоушной железы) | Наиболее частой причиной сиалоаденита является механическая закупорка протока слюнной железы камнем. Камни в слюнных железах формируются в течение относительно длительного времени (месяцы и годы) при изменении кислотно-щелочного равновесия слюны из-за особенностей питания, применения определенных медикаментов или генетической предрасположенности. Более редкой, но не менее актуальной причиной сиалоаденита является воспаление слюнных желез при поражении их вирусом эпидемического паротита. |
| Мышцы | Миозит | Воспаление мышц передней части шеи может развиваться при механической их травме, при чрезмерной нагрузке на них и реже под влиянием вирусов и бактерий. |
| Подкожная жировая клетчатка | Целлюлит | Воспаление подкожной жировой клетчатки практически всегда имеет инфекционную природу и развивается при распространении воспаления с соседних тканей. |
| Кожные покровы | Дерматит | В силу того, что кожа является внешней оболочкой организма, ее повреждение под воздействием химических, физических и биологических агентов является наиболее частым. В частности, воспаление кожных покровов происходит при ожогах, обморожениях, лишае, герпесе, аллергии и др. |
| Щитовидная железа | Тиреоидит | Острый тиреоидит развивается при заносе бактерий из любого гнойного очага (печеночный абсцесс, аппендицит, пневмония и др.). Подострый тиреоидит (де Кервена) считается наиболее болезненным и развивается при поражении тканей щитовидной железы вирусом гриппа, кори и эпидемического паротита. Аутоиммунный тиреоидит, как правило, развивается на фоне вирусного гепатита В. |
| Нервы | Неврит | Воспаление нервов передней части шеи может быть как изолированным, так и входить в состав поражения нервов всего тела. Локальный неврит развивается из-за травм, инфекций, распространения воспаления с соседних тканей и при сдавлении нерва растущими кистами, аневризмами и опухолями. Системное поражение нервов может развиться при острых отравлениях ртутью, свинцом, мышьяком, угарным газом, а также при хроническом алкоголизме. |
| Артерия | Артериит | Воспаление артерий является достаточно редко встречающимся в медицинской практике явлением. Причины его возникновения на сегодняшний день не установлены окончательно, однако предполагают генетическую природу и влияние некоторых видов бактерий и вирусов. Одним из частных видов артериита является гигантоклеточный артериит (болезнь Хортона), при котором на внутренней стенке данных сосудов формируются гранулемы, изменяющие ток крови вплоть до полной закупорки. |
| Вена | Флебит | Воспаление венозных сосудов шеи также развивается редко, в основном при распространении инфекции с соседних структур. Реже флебит может развиться из-за острого увеличения диаметра вен, когда опухолевое образование средостения нарушает отток крови от головы и шеи. |
| Волосяные фолликулы | Фурункул/карбункул (если воспаление затрагивает несколько соседних фолликулов) | Наиболее частой причиной возникновения фурункула является попадание в просвет волосяного фолликула или сальной железы микроба под названием золотистый стафилококк. Занос данной бактерии происходит при расчесах и царапинах, в особенности в условиях неудовлетворительной личной гигиены. Основной локализацией фурункулов и карбункулов является задняя поверхность шеи. Они встречаются и на передней ее поверхности, однако значительно реже. |
| Дивертикул пищевода | Дивертикулит | Наиболее часто регистрируемым дивертикулом пищевода, расположенным в области шеи, является дивертикул Ценкера. Он развивается из-за врожденного истончения задней стенки верхнего отдела пищевода. Во время глотания повышение давления в его полости приводит к постепенному выбуханию стенки и формированию мешковидного образования – дивертикула. Из-за процессов брожения и гниения, локализующихся на его дне, периодически развивается воспаление его тканей, проявляющееся болями при глотании, в том числе и в передней части шеи. |
| Хрящи гортани | Перихондрит | Воспаление хрящей гортани развивается в основном после длительной интубации больного, вследствие их механического раздражения. Лучевая терапия до или после удаления опухоли шеи может оказать прямое разрушительное воздействие на хрящи гортани, из-за чего происходит их воспаление и даже некроз (омертвение). Реже воспаление данных хрящей развивается при кори, сифилисе и туберкулезе. |
| Опухолевое образование | Воспаление носит название ткани, из которой опухоль происходит | Воспаление опухолевых тканей может развиться при их распаде, в особенности, если опухоль расположена поверхностно. При ее распаде из внешней среды в трещины и язвы попадают микробы, которые повреждают ее ткани и вызывают воспалительный процесс. |
| Врожденная киста | Врожденная киста | У некоторых людей ввиду генетической предрасположенности, травмы, перенесенной инфекции в тканях шеи формируется объемное жидкостное образование – киста. В большинстве случаев шейные кисты не проявляют признаков роста, в связи с чем их клинические проявления минимальны или совсем отсутствуют. Тем не менее, в некоторых случаях киста может воспалиться и даже нагноиться под действием травмы, инфекции и др. |
| Заболевание | Механизм возникновения боли |
| Шейная киста | Шейные кисты, как правило, не имеют характерной клинической картины, поскольку увеличиваются крайне медленно. Однако, когда киста достигает относительно больших размеров (более 2 см в диаметре), ее влияние на окружающие ткани многократно усиливается и ощущается в виде чувства сдавления и постоянных ноющих болей. |
| Шейный компрессионный синдром | Под шейным компрессионным синдромом подразумевается сдавление нервных и сосудистых структур шеи различными анатомическими образованиями (шейное ребро, тела шейных позвонков, спазмированная лестничная мышца и др.). Сдавление вызывает нарушение трофики и обменных процессов, из-за чего в месте компрессии скапливаются продукты метаболизма, вызывающие боль и даже асептический воспалительный процесс. |
| Объемное образование средостения | Средостением называется полость, находящаяся за грудиной, между легкими. В данной области находится большое количество лимфатических узлов, которые могут значительно увеличиваться в объеме при онкологических заболеваниях. Увеличение лимфатических узлов приводит к сдавлению ими верхней полой вены, собирающей кровь со всей верней части тела. Из-за сдавления данной крупной вены диаметр всех вышерасположенных вен увеличивается в несколько раз. Шея и лицо такого больного выглядит отечным и синюшным, склеры глаз полнокровны. Такая клиническая картина описывается в медицинских источниках как воротник Стокса. |
Заболеваниями, способными вызывать отраженные боли в шее, являются:
- острый инфаркт миокарда;
- стенокардия;
- перфорация язвы желудка и двенадцатиперстной кишки;
- внематочная беременность;
- диафрагмальный плеврит;
- поддиафрагмальный абсцесс печени;
- опухоль Панкоста (опухоль верхней борозды легкого);
- абсцесс Бецольда (при остром мастоидите) и др.
Решение по данному вопросу зависит непосредственно от причины болезни и должно приниматься не пациентом, а его лечащим врачом только после постановки финального диагноза. Как правило, ангины с умеренным течением можно успешно лечить в домашних условиях, используя при этом антибактериальные средства в таблетированной форме. Однако при подозрении на медленную или отрицательную динамику лечения необходимо снова обратиться к врачу и пересмотреть диагноз и назначенное лечение.
Боли в горле, ассоциированные с нагноительными процессами и осложнениями со стороны дыхательной, сердечно-сосудистой, пищеварительной и нервной системы, в обязательном порядке должны лечиться в стационаре под надзором медицинского персонала.
В основном боли в горле ассоциируются с простудными заболеваниями, которые можно лечить как при помощи средств традиционной медицины, так и при помощи средств нетрадиционной (народной) медицины.
Традиционными лекарственными средствами при воспалительных заболеваниях носоглотки являются:
- жаропонижающие средства (парацетамол, ибупрофен);
- местные антисептики (септолете, трависил и т. п.);
- местные антибактериальные средства (биопарокс);
- препараты, разжижающие мокроту и урежающие кашель (амброксол, бромгексин, сироп подорожника и др.);
- системные антибиотики (аугментин, цефтриаксон, ципрофлоксацин и др.);
- сосудосуживающие назальные капли (ксилометазолин, нафтизин и др.).
Все препараты должны быть назначены исключительно врачом, поскольку каждый медикамент имеет свои показания и противопоказания.
Нетрадиционными лекарственными средствами при воспалительных заболеваниях носоглотки являются:
- чай с малиной – умеренное жаропонижающее действие;
- полоскание горла отваром ромашки и календулы – местное антисептическое и противовоспалительное действие;
- рассасывание листа каланхоэ или алоэ – местное противовоспалительное, обезболивающее и антисептическое действие;
- ингаляция паров свежесваренной картошки – снижение частоты кашля и облегчение отхождения мокроты;
- отпаривание ног в горячей воде с последующим помещением горчичников на пятки (допускается только при нормальной температуре тела) – уменьшение застойных явлений в области.
Боли при глотании являются признаком более тяжелых форм ангины, поэтому для их лечения необходима антибактериальная терапия широкого спектра для уничтожения причины воспаления – патогенного микроба. Симптоматическая терапия подразумевает использование локальных антисептиков (раствор Люголя, фурацилина, колларгола и др.), жаропонижающих средств (парацетамол, ибупрофен, литическая смесь анальгина с димедролом), сосудосуживающих капель в нос (нафтизин, ксилометазолин, оксиметазолин), муколитиков (мукалтин, амброксол, бромгексин и др.)
С целью уменьшения симптоматики болезни можно использовать и средства народной медицины, однако только в качестве вспомогательного лечения. Использование нетрадиционных лекарственных средств без антибактериального лечения представляет высокий риск для здоровья. Таким образом, для снижения температуры тела можно использовать примочки с теплой водой на открытые части тела, предварительно раздев пациента. Определенно не рекомендуется укутывать больного, поскольку это неизбежно приведет к росту температуры, что особенно опасно для детей в связи с риском развития фебрильных судорог. Также для снижения температуры необходимо обильное питье, желательно в виде теплых чаев с малиной, поскольку именно она обладает хорошим жаропонижающим эффектом.
При нормальной температуре тела (36,6 градусов) можно парить ноги и прикладывать к пяткам горчичники. При таких процедурах происходит снижение выраженности отека воспаленных отделов глотки и улучшается местное кровообращение. Ингаляция паров отвара ромашки, шалфея, чабреца, липы приводит к разжижению мокроты и облегчению ее выведения. Параллельно с этим сухой кашель трансформируется во влажный, а также снижается его частота.
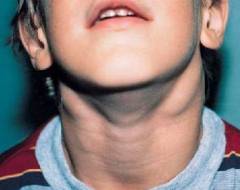
Следует учитывать, что в 95% случаев воспаление лимфатических узлов и боли, связанные с ним, являются признаком одного из острых воспалительных заболеваний головы или шеи. Также увеличение лимфатических узлов наблюдается при злокачественных опухолях, однако в данном случае узлы менее болезненны.
В связи с вышесказанным рекомендуется выяснить причину, вызвавшую увеличение лимфоузлов. Для того чтобы это осуществить, следует обратиться к семейному врачу, который направит больного на консультацию к соответствующему специалисту, исходя из остальных симптомов заболевания.
Специалистами, занимающимися лечением возможных причин лимфаденита, являются:
- ЛОР-врач;
- невропатолог;
- нейрохирург;
- челюстно-лицевой хирург;
- дерматолог;
- гематолог;
- инфекционист;
- онколог;
- эндокринолог;
- гастролог и др.
Если боли в области лимфатических узлов возникли на фоне простудного заболевания, то лечение в домашних условиях должно включать постельный режим, обильное питье, жаропонижающие средства и при необходимости антибиотики.
Все остальные случаи могут лечиться на дому исключительно с разрешения врача. Медикаментозное и немедикаментозное лечение также назначается индивидуально в зависимости от конкретного заболевания.
Горло считается красным, когда воспаляется задняя стенка глотки. Более выраженный воспалительный процесс может с легкостью распространиться на боковые стенки глотки, язычок, передние и задние небные дужки, мягкое небо, трубные миндалины, небные миндалины, язычную миндалину и глоточную миндалину.
Считается, что увеличение площади воспалительного процесса приводит к более выраженным болям. Однако некоторые возбудители, например, вирус простого герпеса первого типа, развиваясь на слизистой глотки (редкая локализация), могут вызывать сильные боли даже при небольшой площади воспаления.
Данное решение должно приниматься только после того, как будет известен точный диагноз или, по крайней мере, исключатся наиболее тяжелые заболевания, такие как инфекционный мононуклеоз, дифтерия и корь. Существует ряд тропических болезней, способных проявиться выраженной ангиной. При подозрении на одну из них следует выяснить, не посещал ли больной зон с высоким эпидемическим риском или не контактировал ли он с больными из данных регионов.
Также не следует забывать о том, что даже сезонный вирус гриппа может протекать крайне тяжело и даже приводить к летальному исходу. Поэтому тяжесть заболевания является еще одним критерием, влияющим на решение о том, допустимо ли лечение в домашних условиях.

При дифтерии лечение в домашних условиях практически не практикуется, поскольку при данном заболевании, во-первых, существует риск перекрытия дыхательных путей увеличенными небными миндалинами, а во-вторых, присутствует достаточно высокий риск распространения данной инфекции, что исключительно опасно с эпидемиологической точки зрения.
При кори лечение исключительно стационарное в связи с ее крайне высокой контагиозностью (заразностью). Инфекционный мононуклеоз также легко передается от одного больного к другому. Вдобавок ко всему, данный вирус поражает печень и селезенку, из-за чего их размеры существенно увеличиваются, а функция снижается. Исходя из вышесказанного, больной с инфекционным мононуклеозом нуждается только в стационарном лечении.
Остальные вирусные инфекции (грипп, скарлатина, аденовирусы, энтеровирусы и др.) могут лечиться в домашних условиях при небольшой выраженности симптомов. Однако при ухудшении состояния следует незамедлительно обратиться к врачу и при необходимости госпитализироваться во избежание осложнений.
Если после обращения к врачу больному было разрешено лечение на дому, то это означает, что риски, связанные с осложнениями минимальны. Медикаментозное лечение в каждом конкретном случае назначается индивидуально, однако, как правило, основой лечения является постельный режим, применение антибиотиков и жаропонижающих средств при необходимости. Также полезным окажется обильное питье и применение местных антисептиков для горла в виде спреев и полосканий.
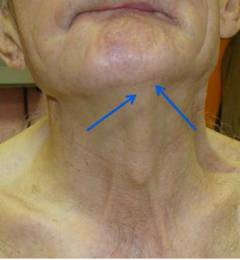
Причиной болей в области подбородка может быть:
- паратонзиллярный абсцесс;
- сиалоаденит;
- лимфаденит.
Паратонзиллярный абсцесс
Абсцесс – это ограниченное скопление гноя в различных тканях и органах, развивающееся в результате борьбы иммунной системы организма с патогенными гноеродными бактериями. Паратонзиллярным абсцессом называется нагноение клетчатки в области глотки, развивающееся в результате распространения инфекции с небных миндалин (гланд) при гнойной ангине.
Первая стадия развития абсцесса характеризуется проникновением бактерий и их токсинов в ткани, в результате чего развивается неспецифический воспалительный процесс. В очаг воспаления мигрируют лейкоциты (клетки иммунной системы), которые в процессе борьбы с инфекцией разрушаются, выделяя различные биологические вещества (серотонин, гистамин, фактор некроза опухолей и другие). Все это приводит к расширению кровеносных сосудов, отеку и болезненности воспаленных тканей. Боль при этом острая, колющая или режущая, может захватывать область подбородка, передней или переднебоковой части шеи. Болевые ощущения усиливаются при поворотах головы или при прикосновении к воспаленной области.
Вторая стадия развития абсцесса характеризуется ограничением гнойного очага (вокруг него формируется плотная капсула), что может сопровождаться незначительным уменьшением интенсивности болей на некоторое время. Однако при разрыве стенки абсцесса и прорыве гнойника в окружающие ткани болевой синдром может возобновиться с новой силой. Прорыв абсцесса в ткани шеи требует срочного хирургического лечения, так как может привести к поражению крупных кровеносных сосудов и нервов данной области.
Сиалоаденит
Данным термином обозначается воспаление слюнных желез, развивающееся преимущественно в результате их инфицирования. Источником инфекции обычно является бактериальная флора ротовой полости (особенно при несоблюдении правил личной гигиены). Проникновение бактерий в ткань железы через ее выводные протоки вызывает развитие неспецифического воспалительного процесса, сопровождающегося отеком самой железы и застоем слюны в ней. Все это приводит к повреждению структуры органа, что может стать причиной образования камней в слюнных протоках.
Боли в области подбородка могут возникать в результате воспаления подъязычной или подчелюстных слюнных желез. Боль при этом острая, колющая, может сопровождаться покраснением, отечностью и припухлостью мягких тканей подбородка и передней части шеи. Закупорка протоков слюнных желез приводит к нарушению оттока слюны, следствием чего может быть сухость во рту и проблемы при пережевывании пищи.
Лечение заключается в применении антибактериальных препаратов, при неэффективности которых (то есть при прогрессировании инфекции и при развитии гнойного процесса в железах) может применяться хирургическое лечение.
Лимфаденит
Лимфаденит – это воспаление лимфатических узлов, развивающееся в результате проникновения в них патогенных микроорганизмов или их токсинов. Располагающиеся в подбородочной области лимфоузлы (число которых колеблется от 2 до 8) собирают и фильтруют лимфу от нижней губы, кожи подбородка и кончика языка. При развитии инфекционного процесса в одном из указанных органов патогенные бактерии или вирусы могут проникнуть в лимфатические сосуды и попасть в подподбородочные лимфоузлы, что приведет к их воспалению и увеличению в размерах.
Воспаленные лимфоузлы будут прощупываться в области подбородка как небольшие (размером с горошину), болезненные образования, легко смещающиеся под кожей. Болевые ощущения будут усиливаться при надавливании на воспаленные лимфоузлы, а также при запрокидывании головы (при этом кожа в области подбородка будет натягиваться, сдавливая воспаленные ткани и обуславливая усиление болей).
Лечение заключается в применении антибактериальных или противовирусных препаратов (в зависимости от причины лимфаденита). При нагноении лимфоузлов и распространении гноя на окружающие ткани показано хирургическое лечение.

Причиной болей в передней части шеи у ребенка может быть:
- травма шеи;
- эпидемический паротит;
- ларингит;
- ангина;
- рожистое воспаление.
Травма шеи
Травмирование шеи острым или тупым предметом может произойти во время игр, на уроках физкультуры в школе или в другой ситуации. Довольно часто дети скрывают наличие травмы, так как боятся быть наказанными. Выявить травму у ребенка поможет наличие следов на шее – кровоподтеков (при сдавливании), синяков (при ударе тупым предметом), порезов или ссадин. При попытке прощупать переднюю часть шеи можно выявить признаки болезненность – вскрикивание, плачь, отдергивание головы.
Травма шеи может быть крайне опасной, так как при этом могут быть повреждены кровеносные сосуды, нервы или другие органы данной области. Вот почему при выявлении признаков травмы у ребенка рекомендуется обратиться в травмпункт для более тщательной диагностики.
Эпидемический паротит (свинка)
Это инфекционное заболевание, вызываемое парамиксовирусом и поражающее центральную нервную систему и различные железы в организме. Болеют преимущественно дети и подростки в возрасте от 3 – 4 до 15 – 16 лет.
Острые боли в передней части шеи при данном заболевании могут быть обусловлены поражением околоушных слюнных желез, которые значительно увеличиваются в размерах. Также пациенты могут жаловаться на общую слабость, повышенную утомляемость, боли в мышцах и другие симптомы вирусной инфекции. Довольно часто отмечается сухость во рту, боли в области уха и челюсти, усиливающиеся во время разговора и при жевании.
Эпидемический паротит заразен, поэтому лечение данного заболевания рекомендуется проводить в инфекционной больнице (однако не исключается возможность лечения на дому в условиях изоляции пациента). Особого внимания заслуживает паротит у мальчиков, так как поражение яичек (довольно часто встречающееся при запущенных формах заболевания) может стать причиной бесплодия в будущем.
Ларингит
Данным термином обозначается воспаление слизистой оболочки гортани (относящейся к верхним дыхательным путям). Основными причинами ларингита у детей являются переохлаждение (в результате употребления холодных напитков или при игре на морозе с незащищенным горлом) или длительный, громкий крик (во время плача). Развивающиеся при этом изменения приводят к отеку слизистой гортани и голосовых связок, что сопровождается острыми режущими болями, усиливающимися во время разговора. Также родители могут отмечать изменение голоса у ребенка (осиплость или охриплость), сухой (без отхождения мокроты), мучительный кашель. При присоединении инфекции может подниматься температура тела (до 38ºС и выше).
Лечение острого ларингита может проводиться в домашних условиях, однако только после консультации в оториноларингологом (ЛОР-врачом). Главным условием лечения является щадящий режим для гортани, который включает молчание, исключение слишком горячей или холодной пищи, согревающие компрессы на область шеи. При присоединении инфекции могут назначаться антибиотики.
При соблюдении всех предписаний врача симптомы заболевания могут исчезать в течение 10 – 12 дней.
Ангина
Ангина – это инфекционное заболевание, вызываемое бактериями (обычно гемолитическими стрептококками) и характеризующееся воспалительным поражением небных миндалин (гланд). Встречается данная патология преимущественно в детском возрасте, что обусловлено сниженной устойчивостью детей перед различными патогенными микроорганизмами, а также повышенной реактивностью иммунной системы детского организма.
Основным проявлением заболевания является острая, режущая боль в горле, которая усиливается при глотании и во время разговора. Непосредственной причиной болей при этом является воспаление слизистой оболочки глотки, развивающееся в результате распространения бактерий и бактериальных токсинов. Также у детей отмечаются симптомы бактериальной инфекции (вялость, плаксивость, повышение температуры тела до 40ºС и более, учащение сердцебиения, боли в мышцах и так далее).
Лечение заключается в приеме антибактериальных, противовоспалительных и жаропонижающих препаратов. При правильно проводимом лечении симптомы заболевания исчезают в течение 1 – 2 недель.
Рожистое воспаление
Это инфекционное заболевание, вызываемое гноеродным стрептококком и характеризующееся воспалительным поражением кожи и подкожно-жировой клетчатки различных областей тела. Поражение кожи передней части шеи при этом может произойти при наличии в данной области кожных дефектов (ссадин, царапин). В данном случае при контакте с гемолитическим стрептококком (который может передаваться воздушно-капельным путем, а также при контакте с зараженными предметами быта) возбудитель инфекции без труда проникнет через поврежденный кожный барьер в более глубокие слои кожи и вызовет развитие воспалительного процесса. Это приведет к выраженному отеку и покраснению кожи в области шеи или лица. При прикосновении к поврежденной коже или при попытке повернуть или запрокинуть голову ребенок будет испытывать сильную, острую боль. Данные симптомы будут возникать и развиваться на фоне повышения температуры тела, обильного потоотделения, учащенного дыхания и сердцебиения.
Лечение проводится антибактериальными и противовоспалительными препаратами, которые назначаются как системно (внутрь, внутривенно или внутримышечно), так и местно (наносятся на поврежденные кожные покровы).
Лимфаденит
Лимфаденит представляет собой воспаление лимфатического узла, которое развивается по разнообразным причинам (простудные заболевания, воспаление мягких тканей шеи и головы, опухолевые образования и др.). Механизм болей в данном случае заключается в растяжении капсулы резко увеличенного лимфатического узла. Поверхностные узлы могут проступать на передней и боковой поверхности шеи. Надавливание на них ведет к резкой вспышке боли.
Лимфангит
Лимфангитом называется воспаление лимфатического сосуда. Как правило, лимфангит не развивается изолированно и всегда связан с воспаленным лимфатическим узлом. На коже он проявляется в виде красной, слегка отечной полоски, ведущей к воспаленному лимфатическому узлу. При надавливании на данную полоску происходит усиление болей.
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс является ограниченным гнойным воспалением тканей, расположенных глубже небных миндалин. Обычно развитие данного абсцесса связанно с предшествующей ему гнойной ангиной. В основном данный абсцесс является односторонним и проявляется отеком верхней части шеи в области угла нижней челюсти. Помимо отека отмечается повышение температуры тела и сильная болезненность, в особенности при пальпации. Голова пациента повернута в сторону противоположную абсцессу. Данное состояние представляет опасность для жизни больного, поэтому гнойный очаг следует ликвидировать хирургически.
Нагноившаяся шейная киста
Киста является полостным жидкостным образованием. В частности, шейные кисты могут развиваться при некоторых паразитарных инвазиях, после родовых травм или сами по себе (генетическая предрасположенность). Обычно их течение бессимптомно в связи с относительно нескорым ростом. Нагноение данных кист может быть связано с травмированием их капсулы или распространением воспаления с прилежащих тканей. Таким образом, нагнаиваясь, киста превращается в абсцесс с локальной отечностью, болезненностью и повышением температуры тела. Лечение в большинстве случаев хирургическое.
Травма шеи
Травмы шеи могут быть самыми разнообразными, однако следует отметить, что их эволюция является двухэтапной или даже трехэтапной. Первым этапом является боль в сам момент травмы, которая зависит от характера и силы удара. Второй этап развивается спустя некоторое время, когда поврежденные ткани отекают. Из-за отека болезненность усиливается, поэтому если в этот момент прикоснуться к шее, то пациент отстранится. Третий этап подразумевает прогрессию воспаления и присоединение микробного фактора. Данное осложнение является крайне опасным и практически всегда нуждается в хирургическом лечении.
Рожистое воспаление
Рожистое воспаление представляет собой острое инфекционное поражение кожи и подкожной клетчатки гноеродным стрептококком. Кожа, затронутая воспалением, отечна, полнокровна и болезненна. При надавливании на нее на долю секунды краснота исчезает, а затем снова появляется. Также при надавливании отмечается усиление болезненности. Лечение может быть исключительно медикаментозным, если болезнь регрессирует на фоне антибиотиков. Если медикаментозного лечения недостаточно, прибегают к хирургическому вмешательству.
Подострый и острый тиреоидит
Тиреоидит является воспалением щитовидной железы. Одним из проявлений данного заболевания является болезненность в передней части шеи, в особенности при надавливании на ее проекцию. Помимо вышеуказанных симптомов отмечаются признаки тиреотоксикоза (состояние организма, связанное с избытком гормонов щитовидной железы). Лечение в острой фазе заболевания чаще всего медикаментозное и заключается в применении нестероидных противовоспалительных препаратов и тиреостатиков.

Боли в передней части шеи при движении могут возникнуть вследствие:
- травмы;
- миозита;
- неврита;
- паратонзиллярного абсцесса и др.
Травма
Травмы шеи могут носить различный характер, однако их проявления являются более или менее схожими. В момент травмы пациент испытывает острую локальную боль, связанную с повреждением мягких тканей. Спустя несколько часов развивается отек, площадь которого может в несколько раз превышать площадь травмированного места. Из-за отека больной старается не двигать шеей, поскольку каждое движение усиливает механическое раздражение нервных окончаний, а соответственно и болевые ощущения. Лечение чаще всего медикаментозное. Лишь в тяжелых случаях прибегают к хирургическому вмешательству.
Миозит
Миозитом называется воспаление мышечного волокна. Наиболее частой его причиной является травмирование мышцы путем ее растяжения и частичного или полного разрыва ее волокон. Такая мышца отекает и болит при попытке ее растяжения, то есть при совершении одного определенного движения. Системное воспаление мышц может развиваться при некоторых аутоиммунных, аллергических и ревматологических заболеваниях. При этом болям в шее сопутствуют боли в других частях тела.
Неврит
Воспаление многочисленных нервов шеи может развиваться при ее травме, переохлаждении, а также в составе клинической картины аутоиммунных заболеваний и интоксикаций тяжелыми металлами. Боли при невритах четко локализованы и отмечаются в проекции хода данного нерва. Усиление болей наблюдается при движении шеей из-за незначительного растяжения натянутой внешней оболочки нервного волокна.
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс представляет собой ограниченное скопление гноя в мягких тканях глубже небных миндалин. Его развитие практически всегда связано с предшествующей ангиной. Прикосновение к абсцессу само по себе крайне болезненно. Движения головой осуществляются за счет сокращения глубоких и поверхностных мышц шеи. Их сокращение оказывает давление на капсулу абсцесса, из-за чего боль при движении шеи усиливается. Лечение абсцесса исключительно хирургическое.
источник


 Помимо различных заболеваний ротовой полости такое нарушение может наблюдаться при повышенной чувствительности к различным лекарствам, вследствие укусов насекомых или животных, а также при заболеваниях зубов.
Помимо различных заболеваний ротовой полости такое нарушение может наблюдаться при повышенной чувствительности к различным лекарствам, вследствие укусов насекомых или животных, а также при заболеваниях зубов. Патология характеризуется воспалительными процессами, затрагивающими миндалины и лимфатические узлы в области шеи.
Патология характеризуется воспалительными процессами, затрагивающими миндалины и лимфатические узлы в области шеи.  При таком недуге болевые ощущения носят интенсивный характер, но могут не проявляться в области гортани.
При таком недуге болевые ощущения носят интенсивный характер, но могут не проявляться в области гортани. 
 При надавливании на такие «узлы» боли усиливаются.
При надавливании на такие «узлы» боли усиливаются. 