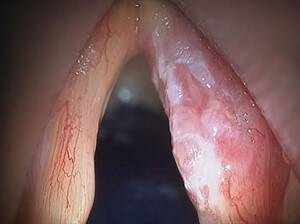
Носовая полость, глотка, гортань — верхние дыхательные пути — обильно кровоснабжаются. В этих областях нередко наблюдаются кровотечения, особенно у детей. Слизь, выделяемая из верхних дыхательных путей, может указывать на самые различные, как безобидные, так и серьезные, системные заболевания. Важно уметь отличать одно от другого, чтобы знать, в каких случаях можно помочь себе самостоятельно, а когда необходимо обратиться к врачу.
Нарушения могут локализоваться как в верхних дыхательных путях, так и в свертывающей, противосвертывающей системе крови.
Наиболее частые причины появления крови в горле:
- травмы сосудов носовой полости и горла;
- повышенное артериальное давление;
- нарушения, связанные с системой свертывания.
- реактивный ринит — выделения из носа после нахождения на холодном воздухе, не связанные с инфекцией;
- аллергия — из-за контакта с аллергеном (пыль, животные, некоторые продукты питания);
- острые инфекционные процессы — имеют дополнительные симптомы, такие как кашель, повышение температуры, общая слабость и усталость.
Чаще всего в горле сопли с кровью появляются из носа и носоглотки — жидкость просто стекает из одной полости в другую, после чего происходит отхаркивание вместе со слизью. Травмы могут возникать как вследствие механических ударов, так и по причине неправильной гигиены носа. Сухие корки слизи мешают дышать, и человек (особенно часто это делают дети) пытается снять их собственноручно. Делать этого нельзя, так как подобные действия травматизируют сосуды и способствуют появлению крови. Если дышать через нос невозможно из-за застоявшегося там кома корок, полость очищают, предварительно размягчив корки солевым раствором. Такой способ лишает возможности нанести травмы сосудам и уберегает от неприятных последствий.
Повышение системного артериального давления часто приводит к спонтанным кровотечениям. В носу множество мелких сосудов — капилляров, функция которых заключается в согревании и увлажнении поступающего воздуха. Когда артериальное давление повышается, капилляры могут лопаться со всеми вытекающими последствиями. По такому же механизму работает конституциональная особенность сосудов носовой полости: если капилляры врожденно имеют слабую оболочку (наследственная особенность), это приводит к частым кровотечениям даже при нормальном артериальном давлении. Особенно часто это происходит в участке под названием»сплетение Киссельбаха».
Вышеперечисленные причины не являются опасными, и лечение можно осуществить самостоятельно. Если кровотечение вызвано механическим ударом или неправильной гигиеной, нужно определить объем кровотечения. Если кровь идет обильно и не останавливается, необходимо немедленно обратитесь к врачу или вызвать скорую помощь. Незначительные травмы можно вылечить, заложив ватный тампон, смоченный в 3%-ной перекиси водорода или 0,1% адреналина, в носовую полость, также помогает приложение холода. Все эти манипуляции нужно проводить, опустив голову вниз (чтобы избежать затекания мокроты в нижние дыхательные пути).
Если симптом возникает часто на фоне повышения давления, нужно постараться снизить его. Для этого можно измерить артериальное давление и принять препараты, понижающие давление.
Если кровотечение обильное и не прекращается на протяжении 10-15 минут, вне зависимости от причины его появления нужно вызвать врача. Также важно следить за своим состоянием: появление головокружения, мушек перед глазами, резкой слабости указывает на массивную потерю крови — нужно срочно вызвать скорую.
Кровотечение может быть остановлено, но основное заболевание не всегда удается вылечить в домашних условиях, т. к.слизистые выделения с кровью могут быть симптомом грозных патологий — туберкулеза легких или болезней системы кроветворения.
Основная опасность туберкулеза заключается в длительном бессимптомном течении. Болезнь не дает о себе знать определенного момента, но в запущенном состоянии появляется кровь в мокроте.
Основные симптомы туберкулеза легких:
- кашель с малым выделением мокроты (красная мокрота появляется только на поздних стадиях);
- общая слабость, усталость;
- потеря веса.
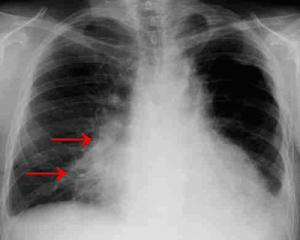
Если длительное время не удается установить причину кашля с выделением крови, необходимо пройти профилактическое рентген-обследование.
Еще одна причина кровотечений — это заболевание самой крови. Нарушения кровеносной системы довольно сложные и грозят различными осложнениями, такими как:
- гиповитаминоз — дефицит витаминов, отвечающих за сворачивание (витамин К) и за сосудистую стенку (витамин Ц);
- наследственные патологии сворачивания;
- патологии печени;
- патологии костного мозга (тромбоцитопения и тромбоцитопатия);
- васкулиты — нарушение сосудистой стенки;
Диагностировать самостоятельно такие патологии невозможно — сложно отличить одну от другой, поэтому необходимо обратиться к специалисту. Можно выявить только некоторые признаки, указывающие на подобные заболевания: кровоизлияния будут не только в носовой полости и дыхательных путях, но и во всем организме. Подкожные кровоизлияния будут проявлять себя как случайные синяки на теле (без предыдущих травм) или как мелкие красные точки, проявляющиеся в случайных местах. Патологии такого характера не всегда проявляют себя остро, но со временем могут приводить к серьезным осложнениям, инвалидизации и даже смерти.
источник
В жизни каждого человека встречаются непредвиденные сбои со здоровьем. Одни симптомы не пугают, другие, наоборот, вызывают страх и панику. Когда появляется кровь в слюне, скорее всего, это связано с повреждением десен. Нередко можно заметить, как после чистки зубов обнаруживается кровь на зубной щетке. Безусловно, боли в горле при таком состоянии нет.
Если пациент уверен, что с деснами проблем нет, а кровоточит из горла по непонятным причинам, выход один – срочно посетить отоларинголога. Не стоит перелистывать весь интернет в поиске выхода из проблемы, только врач с большой степенью вероятности поставит диагноз, указав причины заболевания.
Важно! Кровь из горла или мокрота с кровью – это совершенно разные понятия. Первое относится к патологиям верхних дыхательных путей, второе – признак воспаления нижнего отдела дыхательного тракта. Следовательно, лечение будет существенно отличаться.
Кровянистые выделения изо рта – это не отдельное заболевание, а симптом, который требует диагностики. Врачу легче сориентироваться в том случае, если больной может увязать такое состояние с чем либо, например, повредил горло рыбной костью. Тут все ясно, или кость поцарапала слизистую, или вообще в нее вонзилась. В данном случае нужен отоларинголог-хирург.

Предположительно, распространенными причинами, способными вызвать выделение кровянистых выделений из ротовой полости, включая горло и нижние отделы дыхательных путей, являются:
- механическая травматизация (повреждение) – ее вызывают острые предметы, рыбные кости, грубая и необработанная пища. Нередко болит горло и кровоточит после оперативных вмешательств, например, после тонзиллэктомии (удалении гланд);
- инородное тело способно вызвать не только боль в горле, но и повреждение капилляров, отсюда и кровоточивость. Пока инородный предмет не будет устранен, больной будет жаловаться на дискомфорт в горле и болезненность. Чаще всего, около 80% всех пациентов с данной патологией, это дети. Именно они стараются запихнуть в рот самые разнообразные предметы. Профилактика попадания инородных тел в горло малышей – это тщательный надзор за маленькими проказниками;
- ожоги. К данной категории относят повреждение горла горячей пищей и химическими веществами. Особенную опасность представляет химическая продукция, которая может нанести не только ожог глотки, но и навредить всему ЖКТ, вплоть до летального исхода. Состояние требует безотлагательной медицинской помощи;
- перенапряжение горла – бывает прожилки крови появляются при сильном надрывном кашле или крике. Такое состояние, как правило, носит кратковременный характер. Связано это с повреждением сосудов. Лекарства и другая терапия не нужна;
- воспалительные патологии горла – ангина, тонзиллит, заглоточный абсцесс;
- воспалительные заболевания нижних отделов дыхательной системы – очищаясь бронхи выделяют мокроту. Иногда, при ломкости капилляров, появляются кровянистые прожилки. Кровь может свидетельствовать и о более опасных патологиях, когда речь идет уже о распаде тканей;
- туберкулез гортани или легких – эти патологии относятся к тяжелым и опасным для жизни. При несвоевременном лечении появляется кровь из пораженного очага. Наличие крови свидетельствует о тяжелом течении болезни, когда пациент может заразить окружающих. Больных в таком состоянии направляют в туберкулезный стационар;
- Заболевания пищевода и желудка – при некоторых патологиях этих органов наблюдаются кровянистые выделения из горла. Большинство пациентов воспринимает их как кровь из горла. Если такое состояние совпало еще и с простудой, когда болит горло, тогда точно больной свяжет это с вирусными заболеваниями. Правда, иногда, чаще в педиатрии, вирусные инфекции протекают с эпигастральными симптомами, но кровь из горла – это уже отдельный сигнал;
- новообразования – кровотечение из горла определяется на последних стадиях рака. Обидно то, что больные в начале онкологических процессов практически не имеют симптомов болезни, а незначительные из них вовсе игнорируют. Вот почему важны профилактические осмотры. Старайтесь раз в год проходить диагностический минимум.
Познакомившись с возможными причинами, которые были изложены выше, пациенты должны понимать, что столкнуться можно с чем угодно. Стоит также отметить, что кровь может быть алой, темной, черной, со сгустками, вытекать с различной степенью интенсивности, наблюдаться просто в прожилках.
Неблагоприятным признаком является и истечение крови с гноем. Скорее всего инфекционный процесс зашел далеко и требует стационарного лечения. Здесь уже приходится иметь дело с осложнением.
Самолечение в ряде случаев приводит к отягощению уже имеющегося состояния. Бесполезная трата времени и денег только тормозят адекватное восстановление организма.
Важно! Когда на фоне кровянистых выделений отмечаются и другие симптомы, как рвота, высокая температура тела, потеря сознания, незамедлительно вызывайте бригаду скорой медицинской помощи.
Появилась кровь из горла – паниковать или нет? Паника – это тормоз, который мешает больному вести себя адекватно. Хаотическое метание только усугубляет состояние организма, погружая его в глубокий стресс. Следовательно, нужно успокоится и пойти к врачу. По пути следования постарайтесь припомнить, что с вами было накануне. Возможно что-то съели, употребляли в пищу рыбу, болели ОРВИ и так далее. Когда нет кашля, а только боль в горле, прямиком направляйтесь в кабинет отоларинголога.

- рентгенография легких (прямая и боковая проекция) – назначают в тех случаях, когда есть подозрение на патологию трахеобронхиального дерева и легких. Важно выявить очаг воспаления и исключить туберкулезное поражение;
- бактериологический посев из горла. При наличии мокроты ее также сеют на питательные среды и выявляют возбудитель;
- общий анализ крови – показывает наличие воспалительного процесса. При сдвиге лейкоцитарной формулы влево, росте СОЭ и палочкоядерных нейтрофилов можно говорить о выраженном воспалительном процессе, требующем незамедлительной антибиотикотерапии;
- ЭКГ, ЭХО сердца.
В более тяжелых диагностических случаях дополнительно назначают такие исследования:
- бронхоскопию;
- исследование эндотрахеального аспирата на наличие патогенной микрофлоры;
- компьютерную томографию – позволяет более четко, чем рентген определить локализацию и степень выраженности воспаления;
- биопсию новообразований дыхательных путей.
Чем раньше проведена диагностика, тем проще устранить причину повлекшую заболевание. Диагностику лучше проходить в специальных центрах, где пациенту не нужно будет бегать по всему городу в поиске конкретного исследования. В больших городах проверить горло можно в институте отоларингологии, проблемы с нижними отделами дыхательной системы рекомендуют решать в институте пульмонологии и фтизиатрии.
В зависимости от этиологии кровоточивости из горла составляется схема лечения. Она может включать консервативную терапию, а также оперативное лечение. Иногда применяются народные методы лечения, предварительно проконсультировавшись с врачом.
Если кровоточивость связана с тяжелой вирусной инфекцией, применяются следующие препараты:

При присоединении бактериальной микрофлоры нужны антисептики и антибактериальные препараты. Для полоскания горла используют раствор фурацилина, хлорофиллипт, декасан и мирамистин. При небольших травмах также применяются данные препараты. Если раневая поверхность объемная, все рекомендации дает хирург индивидуально.
Онкологические новообразования подлежат лучевой и химиотерапии. Проводится специфическая терапия. Ведет таких больных только онколог.
Подробнее хотелось бы остановиться на лечении ангины, так как именно она занимает ведущие позиции по запросам в интернете. Это коварное заболевание провоцирует осложнения со стороны сердца, почек, суставной системы, вызывает гнойные пробки, паротонзиллярный абсцесс, в результате чего из горла может наблюдаться кровь.
- Орошать горло рекомендуют аэрозолями: граммидином, горлоспасом, гексоралом, ингалиптом и другими.
- Для рассасывания подойдут следующие препараты: стрепсилс, фарингосепт, фалиминт. Эти средства не только устраняют рост бактериальной микрофлоры, но и снимают болевой синдром.
Пациенты, страдающие частыми ангинами, знают, что болезнь сопровождается выраженной интоксикацией. Облегчить состояние больного поможет обильное питье: настой шиповника, малиновый и ромашковый чай, всевозможные морсы.


Устранить боль в горле и кровоточивость помогут народные методы. Например, полоскание горла свекольным соком, отваром коры белой ивы и подорожником, настоем фиалки.
Еще одной из неприятнейших патологий считается туберкулез. В стадии распада легочной ткани у больных практически всегда возникает кровохарканье. Здесь уже речь идет не о крови из горла, хотя многие больные, жалуются на данный симптом именно так: «У меня из горла появилась кровь».
Прежде всего нужно понимать, что несмотря на локализацию туберкулезного процесса принципы лечения остаются одинаковыми. Цель терапии – уничтожить палочку Коха, так как она является виновницей данного заболевания.

Если туберкулез развивается вне легких, такое поражение носит название «внелегочной туберкулез». В любом случае лечение предстоит долгое.
Основу лечения составляет химиотерапевтический комплекс при помощи противотуберкулезных средств. Фтизиатры пользуются давно разработанными схемами, и в случае необходимости проводят корректировку лечения.
В настоящее время фтизиатры советуют начинать терапию пятью противотуберкулезными средствами одновременно (рифампицин, этамбутол, пиразинамид, изониазид, ципрофлоксацин). Если доктор сочтет нужным использовать четырехкомпонентную терапию, ципрофлоксацин убирают.
Когда мы имеем дело с первичным туберкулезом, то обычно лечение назначается на 6 месяцев. Первые два месяца больной получает 5 препаратов, в третий месяц – 4 средства, в четвертый – 3, последние два месяця пациент использует только два лекарства.
Есть также трехкомпонентная схема (ПАСК, стрептомицин, изониазид), но сейчас она применятся крайне редко.
Бывает так, что возбудитель устойчив перед предложенной терапией, особенно такая ситуация встречается при рецидивах болезни. Тогда на помощь приходят препараты-резервы (циклосерин, капреомицин).
Помимо химиотерапии необходимо следить за печенью, во время лечения идет мощная токсическая нагрузка. Чтобы защитить клетки печени проводят периодические внутривенные инфузии сорбилактом, реосорбилактом и другими электролитами. Пациенту назначают такие препараты, как берлитион, энерлив и другие средства поддерживающие печень.
Также необходимо следить за состоянием ЖКТ, глюкозой крови и гемоглобином. При необходимости назначают симптоматическое лечение. Питание применяют только витаминизированное, но щадящее. Барсучие жиры и другие тяжелые продукты, которые рекламируют для лечения туберкулеза, лишь отягощают итак «задыхающуюся» печень.
После излечения пациентов ставят на диспансерный учет. Показано санаторно-курортное лечение на морском побережье, идеально в местах, где есть много хвои, например, Новый Свет (Крым).
Слизь в горле у грудничка – лечение, причины
Сопли в носоглотке у грудничка – как убрать
У ребенка сопли и температура 38 – как лечить
источник
Кровь в выделениях из носа, горла или рта может быть признаком чего-то серьезного. Это распространенный симптом состояния дыхательных путей, при котором необходимо немедленное обследование. Многие случаи являются легкими и часто проходят без лечения, другие – серьезными и опасным для жизни. Вот некоторые из возможных причин кровавых слизистых выделений из верхних или нижних дыхательных путей, которые могут выделяться через рот и нос.
Кровавая слизь или мокрота при кашле или отхаркивании чаще всего связана с респираторными заболеваниями. Некоторые из состояний, которые приводят к этому симптому, являются неопасными, другие – могут быть серьезными. Поэтому может потребоваться срочная медицинская помощь для контроля распространения и сведения к минимуму риска серьезных осложнений.
Синусит – инфекционное или неинфекционное воспаление тканей, выстилающих пазухи носа. Обычно здоровые пазухи заполняются воздухом, однако они могут блокироваться и наполняться жидкостью. В таких случаях микробы начинают расти и вызывать инфекцию.
Ваши синусовые пазухи могут блокироваться в результате переохлаждения, аллергического ринита или искривления носовой перегородки.
Синусит может проявляться в виде насморка, кашля, заложенности носа, боли в районе лица или ощущения давления. Слизь в пазухах может содержать примеси крови.
Для лечения легкой инфекции можно использовать противозастойные препараты и промывание носа с помощью солевого раствора. Антибиотики также часто являются частью терапии. Применение теплого компресса может помочь облегчить симптомы.
Это тип рака, который образуется в тканях придаточных пазух и полости носа. Распространенным видом в данном случае является плоскоклеточный рак. Он начинается в плоских клетках, выстилающих эти полости.
Бронхит – это воспаление слизистой оболочки, которое протекает в бронхах. Данное состояние вызывает кашель и бронхоспазмы. Существуют две формы этой болезни: острый бронхит, поддающийся лечению, и хронический, который не вылечивается полностью.
Хронический бронхит является одним из условий, которое приводит к хроническому обструктивному заболеванию легких (ХОБЛ). Оно может проявляться постоянным кашлем, хрипами, сдавленностью в области грудной клетки, одышкой и кровохарканьем.
Острый бронхит – это воспаление крупных дыхательных путей, которые выходят из трахеи. Хотя и редко, но это заболевание может быть причиной наличия крови в мокроте.
Заболевание может быть вызвано бактериями или вирусом и часто сопровождается повышением температуры. Кровь в слизи часто появляется из-за повреждения воспаленных кровеносных сосудов.
Острый бронхит в большинстве случаев связан с верхними дыхательными путями, что также может привести к кровавым выделениям из носа.
Это генетическое заболевание, поражающее легкие. Оно также может влиять на почки, печень и кишечник. Такое состояние часто сопровождается долгосрочными проблемами, которые включают затрудненное дыхание и влажный кашель в результате инфекций легких.
Кистозный фиброз затрагивает клетки, которые продуцируют слизь, пот и пищеварительный сок. Этот дефектный ген превращает всю эту секрецию в липкую и густую жидкость. Вместо смазывания выделения закупоривают проходы в легких и поджелудочной железе.
Кистозный фиброз требует серьезной медицинской помощи, благодаря которой больные смогут по-прежнему выполнять свои повседневные действия.
Пневмония – это инфекция легких, которая может быть вызвана вирусом или бактериями. Она начинается, когда микробы через дыхательные пути попадают в легкие. Чаще всего ею заражаются после простуды или гриппа.
Факторы, повышающие риск пневмонии, включают в себя серьезные заболевания, такие как астма, сердечные заболевания, рак и диабет. Симптомы выражаются в болях в груди, лихорадке, кашле, диарее и рвоте. Антибиотики используются для лечения пневмонии, вызванной бактериями.
Туберкулез является бактериальным заболеванием, в большинстве случаев он считается резистентным к антибиотикам, по этой причине лечится длительной агрессивной комбинацией этой группы препаратов.
Пациенты со слабой или подавленной иммунной системой подвергаются повышенному риску заболеть туберкулезом. Болезнь может проявляться такими симптомами, как ночная лихорадка, резкая потеря веса, ночная потливость и общая слабость. Она очень заразна, требует мер для снижения риска распространения инфекции больным.
Это серьезная причина наличия крови в мокроте. Согласно клинике Майо, данное состояние возникает, когда сгусток крови, часто образующийся в нижней конечности, перемещается по кровотоку, а затем застревает в одной из артерий в вашем легком.
Легочная эмболия часто проявляется во внезапной тяжелой одышке. Это также может сопровождаться болью в груди и кашлем, который вызывает мокроту с кровью.
Наличие крови в слизи, втекающей из носа, можно легко заметить, когда вы высмаркиваетесь.
Если это единичные случаи с небольшим количеством крови при сильном сморкании, то они с высокой вероятностью вызваны разрывом мелкого кровеносного сосуда (капилляра) из-за нагрузки на него, что не опасно. Также кровь в насморке иногда появляется при синусите.
Но в других случаях это часто может быть признаком серьезного заболевания, которое необходимо как можно скорее диагностировать. У младенцев может потребоваться неотложное медицинское вмешательство.
Если симптомы сохраняются более недели, может потребоваться неотложная помощь. Тем временем вы можете попробовать следующее, чтобы облегчить их:
- Прекратите сморкаться. Если вы не можете, тогда делайте это с осторожностью
- Если болезнь сопровождается чиханием, это может быть признаком аллергической реакции, что требует применения антигистаминных препаратов
- Если это признак аллергической реакции, вам следует избегать всех известных аллергических раздражителей, таких как пыль и пыльца
У людей слизь вырабатывается железами, расположенными в носу, горле и дыхательных путях. Секреция слизи обычно является реакцией иммунной системы для защиты организма и увлажняя этих области, а также помогает поймать и уничтожить вирусы и бактерии.
Слизь из носа смешивается со слюной и обычно течет обратно в горло. Когда она вырабатывается в избытке, то может стать слишком густой. Это и вызывает заложенность и выделения из носа или попадание ее в горло.
Непрозрачные, желтоватые или зеленые отхаркивающиеся выделения из горла обычно является признаком, так называемого, постназального затека. Это не конкретное заболевание, а комплекс симптомов, при котором излишки липкой или водянистой слизи стекают из задней части носа в верхнюю часть горла (носоглотку).
Синдром постназального затека чаще всего связан с простудными заболеваниями, которые сопровождается чрезмерным образования слизи в пазухах носа и стеканием по горлу в нижние дыхательные пути.
Иногда эти выделения подкрашиваются кровью, что проявляется в виде красных или темно-коричневых полос в слизи. Чаще всего это указывает на развитие синусита, но все равно желательно рассказать об этом симптоме врачу и исключить более серьезные причины, включая рак.
Чтобы облегчить симптомы, сделайте следующее:
- Избегайте курения и других распространенных раздражителей
- Вы можете использовать спрей для носа или жидкость для полоскания горла с содержанием соли
- Пейте много воды, чтобы уменьшить густоту выделяемой носовой секреции
Часто это может быть признаком серьезной инфекции в легких, дыхательных путях или пищеварительной системе. Кровавая слюна может быть признаком пневмонии или острого бронхита.
Когда кровь в слюне не может быть отнесена к конкретному заболеванию, вашему врачу может потребоваться полное обследование легких. В редких случаях это может быть даже признаком рака легких.
Кашель с кровью может быть вызван различными заболеваниями легких. Кровь может также иметь разный цвет (от ярко-красного до розового) в зависимости от того, что является основными причинами.
Такой кашель еще называется кровохарканьем. Когда образуется много крови – состояние считается серьезным, однако чаще всего выделяется незначительное количество кровавой мокроты. В любом случае следует как можно скорее обратиться к врачу.
При кашле кровь может быть из ваших дыхательных путей, легких или из кишечника и желудка. Врач определит точный ее источник, что поможет узнать основную причину.
Распространенной причиной крови при кашле является хронический бронхит. Реже это кистозный фиброз, рак легких, паразитарная инфекция, легочная эмболия, туберкулез и травма грудной клетки.
Кашель с выделением желтой или зеленой слизи, которая иногда может содержать и кровь, является возможным признаком инфекции нижних дыхательных путей, особенно после простуды или гриппа зимой и осенью.
Общими типами такой инфекции являются бронхит и пневмония. Оба заболевания заразны, и инфекция распространяется при кашле и чихании больного. У младенцев, стариков, курильщиков и беременных женщин довольно часто, развивается инфекция в грудной клетке, которая может привести к кашлю с выделением зеленой или желтой слизи.
В случае если инфекция нижних дыхательных путей является причиной появления зеленой или желтой слизи, вы можете сделать следующее, чтобы предотвратить заражение в первую очередь:
- Сократите курение сигарет и потребление других табачных изделий
- Старайтесь не распространять инфекцию, прикрываясь платком во время кашля и чихания
- При потенциальном риске инфицирования, делайте прививки от гриппа
Кровавая слизь во время простуды может быть признаком инфекции нижних дыхательных путей или синусита. Хотя большинство из этих заболеваний легкие, некоторые могут быть серьезными и даже опасными для жизни. Если причиной кровавой мокроты является инфекция в легких, вы, вероятно, заметите и другие симптомы, такие как:
- Постоянный кашель
- Учащенное дыхание
- Хрипы
- Сдавленность и боли в груди
- Лихорадка
Службы здравоохранения рекомендуют пить теплую воду, больше отдыхать и использовать увлажнители воздуха. Если вы курите, вам следует прекратить это до тех пор, пока симптомы не исчезнут. Обратитесь к врачу, если симптомы сохраняются более двух суток.
источник
Кровь из горла у большинства людей выделяется при патологии носоглотки и не представляет угрозу для здоровья. Но есть тяжёлая патология разных органов с таким же симптомом.
К какому врачу нужно обратиться, когда во рту ощущается привкус железа? Что нужно делать, если кровоточит горло?
Кровотечение из горла бывает из-за множества причин, связанных не только с ЛОР-органами, но и с патологией других систем организма. Распространённые заболевания сердца и лёгких, при которых отхаркивается кровь из горла:
- Туберкулёз лёгких в открытой форме, когда имеются каверны, проявляется ярким признаком – кровохарканьем, резко выраженной потливостью, субфебрильной температурой.
- Крупозная пневмония сопровождается повышенной проницаемостью кровеносных сосудов. В результате красные клетки крови эритроциты пропотевают в альвеолы. Таким образом, при кашле выделяется кровь из горла в виде мокроты ржавого цвета. Тяжёлое воспаление лёгких поражает чаще пожилых людей из-за позднего обращения к врачу или неправильного лечения.
- Раковая опухоль лёгких разрушает не только ткань, но и кровеносные сосуды. Когда они лопаются, кровь изливается в альвеолы, откуда переходит в бронхи и затем откашливается.
Кстати! Развитие злокачественных образований в лёгких провоцирует, прежде всего, курение.
- Вирусные и бактериальные инфекции – наиболее частые причины выделения крови во рту. Иногда ангина может сопровождаться кровоточивостью миндалин. Пневмококки, разрушая лимфоидную ткань, повреждают и кровеносные сосуды. Провоцируют кровотечение из воспалённых гланд сильный кашель, плач, крик.
- Кровохарканье возникает при бронхоэктатической болезни. Признаком болезни являются расширенные участки бронхов, наполненные гнойным содержимым, которое вызывает сильный кашель. Как раз во время одного из эпизодов интенсивного откашливания лопаются капилляры, что и является причиной крови в горле.
- Стеноз митрального клапана протекает с одышкой, повышенной слабостью, перебоями в сердце. Кровохарканье характерно для этого заболевания. Разрыв вен происходит при повышении давления в малом круге кровообращение – в лёгочной системе. Спровоцировать лёгочную гипертензию может беременность или неправильная тактика врача при незначительном отхаркивании крови. Введение Строфантина приводит к перегрузке лёгочных вен с их разрывом. Развившийся при этом отёк лёгких заканчивается летальным исходом.
- Тромбоэмболия легочной артерии протекает остро с резкой болью в груди, учащённым дыханием, тахикардией. При появлении в горле крови пациент нуждается в экстренной помощи.
- Абсцесс лёгкого характеризуется кашлем, субфебрильной температурой, потливостью. При заболевании разрушаются ткани и капилляры.
- Аневризма аорты приводит к истечению крови при частичном или полном разрыве стенки.
- Аспергиллёзная инфекция возникает реже, чем рак, но чаще вызывает кровотечение из горла.
- Бронхит проявляется постоянным кашлем, одышкой при физическом усилии. Мокрота сначала слизистая, но со временем присоединяется бактериальная инфекция. Секрет становится жёлтым с прожилками крови.Разрыв капилляров бронхов происходит при сильном кашле, но проходит самостоятельно в течение нескольких минут.
- Инфаркт лёгкого – это острое состояние, протекающее с резкой одышкой, кровохарканьем, болью в груди. Летальный исход наступает из-за большой потери крови.
Иногда капилляры дыхательной системы лопаются от перенапряжения их стенок при интенсивном кашле.
Внимание! Патологию пищеварительной системы люди иногда путают с появлением крови из горла. Для рака и язвенной болезни характерно желудочное кровотечение. Накапливаясь, оно провоцирует появлением крови из горла при отхаркивании без кашля.
Паразитарные инфекции также протекают с появлением крови во время откашливания. Как правило, гельминты поражают лёгочную ткань. Кровотечение в горле может возникнуть при эхинококкозе, амёбиазе.
Кровь во рту появляется при стоматологических заболеваниях – гингивите, пародонтите, стоматите. Воспаление дёсен оставляет во рту привкус железа при пользовании зубной щёткой.
Привкус крови в горле появляется при недостатке аскорбиновой кислоты, когда повышается проницаемость кровеносных сосудов.
Появление крови из горла по утрам говорит о фарингите, аденоидах, синусите. При воспалении кровь в горле появляется, если имеются провоцирующие факторы – повышенная проницаемость сосудов, сухость стенок глотки.
Выделения крови из горла наблюдаются в результате неосторожной бронхоскопии ЛОР-органов. После операции тонзиллэктомии или стоматологического вмешательства иногда наблюдаются в горле кровоподтёки.
Повредить глотку может рыбья кость или твёрдая пища. Ранение горла инородными телами бывает в основном у малышей из-за привычки пробовать предметы на зуб. У детей причиной кровохарканья становится также вдыхание инородных тел.
При травме лёгких выделяется алая кровь из горла, возникает одышка. При этом снижается артериальное давление. Развивается пневмоторакс.
Важно! Без оказания экстренной помощи опасное состояние может закончиться летальным исходом.
Появление крови в мокроте могут вызывать химические ожоги глотки. Это происходит при случайном заглатывании ядовитых веществ у детей. У взрослых это происходит при попытке к самоубийству. Отравляющими компонентами является каустическая сода, уксусная кислота или нашатырный спирт.
Важно! Самое тяжёлое повреждение вызывает азотная кислота. Если пациент не умер в первые дни, развивается отёк горла с одышкой, рвота слизью с примесью крови.
Поражается в основном гортань, глотка. Под воздействием отравляющих веществ нарушается структура стенок дыхательных путей. Слизистые оболочки покрываются серым фибринозным налётом.
Наиболее подвержены разрушению узкие места– переход горла в пищевод. Воспаление тканей распространяется вглубь и вдоль глотки. Степень повреждения связана с концентрацией вещества и длительность воздействия.
Термический ожог горла может произойти при неправильном полоскании с использованием слишком горячей воды. Раздражение слизистых оболочек происходит при глотке кипятка. Ожоги дыхательных путей случаются во время пожара при вдыхании раскалённого воздуха и угарного газа.
Если в горле кровь появляется часто, нельзя медлить с посещением терапевта. Постепенная потеря крови приводит к развитию анемии.
Обследование иногда выявляет туберкулёз или онкологическое заболевание. Вовремя установленный диагноз избавит от осложнений, облегчит течение болезни.
Наиболее опасно обильное кровотечение из горла. Его вызывают только тяжёлые острые заболевания. В этих случаях нужно только вызвать скорую помощь.
При носовом кровотечении следует усадить больного. Слегка откинув голову назад, сделать тампонаду носовых ходов марлевым жгутом, смазанным вазелином. На переносицу положить бутылку с холодной водой.
Внимание! При подозрении на желудочное кровотечение требуется немедленно вызвать неотложную помощь. До приезда врачей больному можно дать кубики со льдом и положить на живот грелку с холодной водой. Эти меры уменьшают кровотечение.
При периодическом выделении крови в горле нужно посетить терапевта. После анализов врач направит человека к профильному специалисту. Некоторым людям нужна консультация фтизиатра, пульмонолога, онколога. Врачи проводят исследование органов современными методиками.
Если есть уверенность, что причина крови в горле кроется в носоглотке, следует обратиться к отоларингологу. При ощущении привкуса крови и неприятного запаха во рту необходимо посетить своего стоматолога.
При появлении кровотечения, которое возникло внезапно, нельзя медлить с вызовом скорой помощи. Скорее всего, оно вызвано опасным заболеванием, угрожающим жизни.
ЛОР-врач на основании анамнеза и осмотра носоглотки может установить причину появления крови в горле.
Если терапевт исключает патологию ЛОР-органов, направляет больного к пульмонологу, фтизиатру или кардиохирургу. В таких случаях специалисты проводят расширенное исследование согласно профилю заболевания:
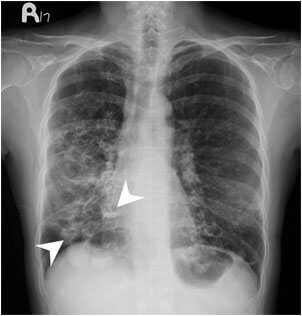
- рентгенографии лёгких в 2-х проекциях;
- исследование мокроты или бронхиального смыва на микроскопию и посев;
- КТ (компьютерная томография) органов грудной клетки;
- бронхоскопия;
- биопсия поражённого органа;
- ангиопульмонография;
- сканирование вен нижних конечностей требуется при тромбоэмболии лёгочной артерии;
- ЭХОкардиограмма;
- фиброгастроэзофагодуоденоскопия;
- электрокардиограмма (ЭКГ).
Проводится лабораторная диагностика крови на общий анализ, протромбиновое время, коагулограмму. Для выявления туберкулёза делают тест на реакцию Манту.
Если отхаркивается кровь из горла, лечение проводится соответственно причине заболевания:
- При бронхите, фарингите, ларингите назначаются средства против кашля и воспаления дыхательных путей.
- Крупозную пневмонию, вызванную пневмококком, врачи успешно лечат антибиотиками.
- Больные с онкологическими заболеваниями проходят курс химиотерапии.
- Микобактерия туберкулёза поддаётся лечению антибиотиками на протяжении нескольких месяцев. Иногда прибегают к хирургическому вмешательству.
После отравления кислотами используют разведённые щелочи – содовый раствор, смесь окиси магния, слизистые отвары, молоко. Для уменьшения болей принимают небольшими кусочками лёд.
Если случается грозный отёк гортани, применяются ингаляции пенициллина с эфедрином или адреналином. При безуспешности этих мер, врачи делают экстренное рассечение связки – трахеотомию.
В детском возрасте кровь в горле появляется при запущенных заболеваниях носоглотки. У взрослых это может быть также признаком опасного заболевания.
При появлении кровоточивости надо всего лишь сразу обращаться к доктору и не прерывать назначенного курса лечения. Самое опасное решение для самого себя – попытка остановить кровотечение народными способами без консультации специалиста.
источник
Кровь при отхаркивании или кашле всегда свидетельствует о серьезных проблемах со здоровьем, поэтому ни в коем случае нельзя оставлять этот тревожный признак без внимания. Почему развивается данный симптом? Причин очень много, они могут быть связаны как с заболеваниями легких, так и свидетельствовать о нарушении функционирования других внутренних органов. Иногда встречается единичное незначительное выделение крови, которое может появиться в случае повреждения капилляра при кашле, но если кашель с кровью повторяется, следует немедленно обращаться к врачу.
В медицинской практике отхаркивание с кровью классифицируют на несколько групп. При этом выделяют следующие виды:
- истинное кровохарканье – состояние, характеризующееся появлением мокроты с кровью. Оттенок крови от ярко-алого до коричневого. Вместе с этим идет обильное выделение слизи из бронхов;
- малое кровотечение из легких – при этом больной откашливается мокротой с примесью крови, выделения пенистые, иногда кровь в чистом виде, слизь отсутствует. Общее количество суточного секрета из бронхов достигает 100 мл;
- среднее кровотечение – объем отхаркивающейся крови достигает 500 мл;
- профузное кровотечение – тяжелое состояние, сопровождающееся обильным отделением крови и слизи. Количество секрета превышает 500 мл.
Различают несколько видов болезней, провоцирующих кровотечение. К ним относят безобидные, врожденные патологии легких, частые и редкие заболевания.
Иногда прожилки крови встречаются при кашле, спровоцированном аллергией или простудными заболеваниями. Происходит это из-за механического повреждения капилляра. Данное состояние, как правило, не требует лечения, количество выделившейся крови очень маленькое. У некоторых больных отмечается коричневатая мокрота или выделение небольшого количества крови во время терапии с помощью препаратов-антикоагулянтов. Происходит это из-за способности лекарств разрежать кровь.
Незначительное выделение крови диагностируется при кашле у детей. В силу слабости капилляров они могут повреждаться. Кроме этого, причинами такого симптома могут послужить сильные физические перенапряжения, эмоциональные переживания.
Кровь из горла при отхаркивании нередко выступает признаком врожденных аномалий, связанных с развитием бронхолегочной системы. Выделяют несколько состояний у человека, сопровождающихся кровотечением из легких.
Кистозный фиброз поджелудочной железы или муковисцидоз сопровождается выделением слизи внешнесекреторными железами. Вследствие этого происходит скопление секрета в органах пищеварения, протоках слизистых желез, бронхах. Со стороны дыхания у пациента нарушается проходимость бронхов, в органе скапливается гнойно-слизистое содержимое. В результате развития бронхоэктаза у больного отхаркивается мокрота с кровью. При отсутствии помощи происходит полная закупорка органа, что несет угрозу летального исхода.
Бронхиальная киста диагностируется как у новорожденных детей, так и у взрослых пациентов. Патология представляет собой новообразование в бронхах, которое нередко имеет латентный характер. Выделение крови при данном заболевании возникает из-за разрыва образования или его инфицирования. При этом в полости бронхов скапливается воздух, поднимается температура тела, резко ухудшается общее самочувствие больного, развивается слабость, раздражительность, отсутствие аппетита.
Геморрагическая телеангиоэктазия или Болезнь Рандю-Ослера-Вебера сопровождается частыми кровотечениями из расширенных капилляров, имеет невоспалительный характер, проявляется в форме образования на коже сосудистых звездочек и сеток. Телеангиоэктазия затрагивает различные внутренние органы, в том числе и дыхательную систему. К симптомам относят частые кровоизлияния на коже, анемию, больные кашляют кровью, слизью.
Многие пациенты спрашивают, почему я отхаркиваюсь кровью? Объяснением этому служат различные заболевания легких и их осложнения. К ним относят туберкулез, бронхиты, пневмонию и многие другие болезни. Рассмотрим каждую из них подробнее.
Кандидоз легких на начальных этапах выглядит как обычная простуда, больной кашляет, ухудшается общее состояние. Кашель может быть сухой или с обильным выделением мокроты. На поздних стадиях в секрете появляются сгустки крови, повышается температура тела, затрудняется дыхание, возникают боли за грудиной.
Нередко пациенты харкают кровью из-за разрушения тканей легких и бронхов паразитами. Количество крови может быть незначительное или массивное, что зависит от степени поражения органа. Кашель чаще сухой, приступообразный. Человека тревожит отдышка, аллергические высыпания на коже, субфебрильная температура тела. Появляются периодические головные боли, головокружения.
Одна из наиболее частых причин кровотечения при кашле – это туберкулез. Причем выделение крови отмечается как во время кашля, так и без него. К характерным симптомам болезни относят:
- стойкое повышение температуры тела (38–39 градусов);
- снижение веса;
- утрату аппетита;
- сильную потливость во время сна;
- алопецию (выпадение волос);
- сухой кашель, который длится более 3 недель;
- кровохарканье.
Нельзя игнорировать данные симптомы, при их обнаружении необходимо как можно скорее записаться на прием к врачу. Лечение туберкулеза на поздних этапах требует длительного времени, часто сопровождается тяжелым состоянием и смертью пациента.
При развитии бронхита происходит отхаркивание мокроты с небольшими вкраплениями крови и гноя. Особенно ярко выражен этот признак в начале заболевания, но даже в этот период он не является ведущим. К другим проявлениям заболевания относят повышение температуры тела, общее недомогание, затруднение дыхания, хрипы, сухой кашель, потливость, боли в грудине. При отсутствии должного лечения бронхит переходит в воспаление легких.
Новообразование в легких вызывает сильный кашель, больные отхаркивают обильное количество слизи, гноя с примесью крови. Вместе с этим резко падает масса тела, снижается аппетит, развивается отдышка, затруднение дыхания, общая слабость, утрата трудоспособности. Лечение патологии на начальных этапах проводится хирургическим путем. На поздних стадиях необходимо применение лучевой и химиотерапии.
Сопровождается кровохарканьем острое воспаление легких, особенно спровоцированное такими возбудителями, как стафилококк, клебсиелла, псевдомонада и другими. Слизь имеет ржавый или коричневатый оттенок, реже встречаются алые сгустки крови.
Среди прочих признаков пневмонии выделяют:
- резкое повышение температуры тела, иногда до 40 градусов;
- слабость;
- сильный удушливый кашель;
- головную боль;
- утрату аппетита;
- иногда потерю сознания.
Состояние требует немедленного лечения. Применяется терапия с помощью антибиотиков и других медикаментозных форм.
Инфарктом легкого называют состояние у пациента, при котором происходит ишемия определенного участка органа вследствие эмболии или тромба легочной артерии. Человек жалуется, что у него болит за грудиной, появляется сухой кашель. Неприятные ощущения усиливаются при физических нагрузках, наклонах, поворотах. Симптоматика болезни у 50% больных проявляется в харкании кровью. Мокрота имеет ржавый оттенок, вкрапления крови незначительные. В отдельных случаях диагностируется обильное легочное кровотечение.
Абсцесс легкого характеризуется развитием воспалительного процесса в тканях органа, из-за чего в легких наблюдается формирование гнойно-некротических полостей. Мокрота при откашливании имеет яркие вкрапления крови, сопровождается неприятным гнилостным запахом. Количество выделяемого секрета иногда достигает 1 литра. Пациент испытывает боль в грудине, падает аппетит, снижается масса тела. Абсцесс вызывает резкое повышение температуры тела, слабость, апатию.
Кроме болезней легких, провоцировать кровохарканье могут заболевания сердца и сосудов. К ним относят:
- отек легкого из-за снижения насосной функции сердца. Состояние вызывает сильную отдышку, пенистые выделения с примесью крови;
- митральный стеноз – заболевание, возникающее из-за нарушения тока крови вследствие сужения митрального отверстия. При этом у больного возникает сильный кашель с кровью, особенно при физических нагрузках, появляется отдышка, общее ухудшение самочувствия;
- аневризма аорты – еще одна причина легочного кровотечения. Сдавливание легкого ведет к его ателектазу, становится причиной развития пневмонии. У пациента возникает кашель с примесью крови, удушье. Состояние тяжелое, нередко заканчивается летальным исходом пациента.
О патологиях сердца и сосудов нередко свидетельствует выделение крови без кашля. При обнаружении данного признака следует обязательно записаться на прием к врачу.
Для выявления причин выделения крови при отхаркивании проводится комплексное обследование, включающее следующие методы:
- рентген. С помощью этого вида исследования удается определить рак легких, эмболию легочной артерии, воспаление, грибковые и глистные поражения органа;
- компьютерную томографию. Метод помогает оценить состояние легких и бронхов, определить патологические изменения их структуры;
- анализ крови. Лабораторное исследование крови помогает выявить воспалительный процесс в организме;
- анализ мокроты. Проводится для выявления возбудителей инфекции;
- электрокардиографию. Это инструментальное исследование выявляет нарушение со стороны работы сердца;
- эндоскопию и другие методы обследования органов пищеварения.
Симптомы при различных заболеваниях, сопровождающихся кровохарканием, очень схожи. Нельзя пытаться самостоятельно установить диагноз. Сделать это может только врач.
Что делать, когда у человека возникает обильное кровотечение из легких? При развитии этого состояния следует немедленного госпитализировать больного. После вызова бригады скорой помощи необходимо выполнить такие действия:
- Помочь пациенту принять позу полусидя.
- Голова должна быть приподнята.
- Человеку следует сплевывать выделяемую кровь, ни в коем случае нельзя задерживать ее или проглатывать.
- Если позволяет ситуация, нужно дать пациенту холодное питье или проглотить немного льда.
- Когда больной без сознания, его голову необходимо повернуть набок, чтобы он не захлебнулся.
После приезда скорой помощи врачам нужно сообщить, при каких обстоятельствах развилось кровотечение. Это поможет в дальнейшей постановке диагноза.
Способ терапии всегда зависит от вида болезни. При остром бронхите лечение заключается в соблюдении покоя, употреблении большого количества жидкости, использовании лекарств-муколитиков, препаратов, способствующих выведению мокроты, нестероидных противовоспалительных средств. Для выведения мокроты из легких и бронхов назначаются следующие препараты:
- Пектолван;
- Бромгексин;
- Амбробене;
- Амброксол и другие.
При сильных болях в грудной клетке используются компрессы, обладающие согревающим действием. Часто применяется физиотерапия. При развитии обструкции бронхов назначаются препараты, расширяющие просвет органа. При бронхите, спровоцированном вирусной инфекцией, показаны противовирусные препараты (Виферон, Амиксин, Амизон и прочие).
Симптоматическое лечение подразумевает употребление бронхорасширяющих лекарств (Аскорила, Беротека, Бронхолитина), муколитиков (Мукобене, Муконекс, Амброксол), отхаркивающих средств. Онкологическое образование в легких, выявленное на ранних этапах, требует хирургического вмешательства. В комплексе с операцией назначается лучевая, химиотерапия. Химиотерапия применяется в тех случаях, когда есть серьезные противопоказания к хирургическому вмешательству. На поздних этапах, когда развиваются метастазы, проводится паллиативное лечение. Суть его в облегчении симптоматики, продлении жизни пациента.
Любое заболевание, сопровождающееся кровохарканьем, несет серьезную угрозу для жизни и здоровья больного. При обнаружении у себя такого признака нельзя надеяться на то, что он пройдет самостоятельно. Халатное отношение к своему здоровью нередко провоцирует тяжелые осложнения и смерть. Чтобы предотвратить такие последствия, необходимо своевременно обращаться за квалифицированной медицинской помощью.
источник
Вследствие каких причин в горле появляется мокрота с кровью?
Мокрота с кровью в горле является результатом одновременного протекания двух патологических процессов:
1. Воспаление в ЛОР-органах или дыхательных путях;
2. Повреждение сосудов с истечением крови в просвет органов дыхательной системы.
Таким образом, мокрота с кровью является признаком воспалительных заболеваний верхних дыхательных путей, при которых одновременно повреждаются мелкие сосуды. Когда мокрота с кровью появляется в горле, значит, речь идет о воспалительных процессах и повреждении сосудов в верхних дыхательных путях или ЛОР-органах.
Часто кровь к мокроте в горле примешивается в результате кровотечения из носа. В таких ситуациях речь идет о воспалении в верхних дыхательных путях и одновременном кровотечении из носа.
Кроме того, при локализации мокроты в горле очень важен ее цвет, чтобы определить истинную причину ее появления. Если мокрота зеленая, то речь идет о хронической патологии ЛОР-органов, чаще всего синусите, гайморите или фарингите. То есть, зеленая мокрота в горле с кровью свидетельствует о хроническом воспалительном заболевании ЛОР-органов в сочетании с повреждением сосудов ротовой полости, глотки, носа или трахеи.
Если мокрота в горле желтая, то это свидетельствует о наличии воспалительного заболевания верхних дыхательных путей хронического характера. Чаще всего мокрота в горле появляется при трахеитах, фарингитах, ларингитах или бронхитах. Поэтому желтая мокрота с кровью в горле может свидетельствовать об одном из вышеперечисленных воспалительных заболеваний, при котором происходит повреждение сосудов ротовой полости, глотки или носа.
Также возможно следующее сочетание – белая мокрота с кровью в горле. В такой ситуации воспалительного процесса ни в ЛОР-органах, ни в дыхательной системе нет, а белая мокрота представляет собой обычную защитную слизь, которая выделяется в ответ на попадание различных взвешенных в воздухе частиц грязи в дыхательные пути. В этом случае кровь может быть признаком кровотечений из легких, пищевода и т.д.
Непосредственными причинами появления мокроты с кровью в горле являются следующие патофизиологические факторы:
- Разрыв стенок мелких сосудов, находящихся в слизистых оболочках дыхательных органов при сильном, мучительном кашле, бронхоэктатической болезни или опухолях;
- Нарушение кровообращения в малом круге при митральных пороках, тромбозах и тромбоэмболиях легочной артерии;
- Процесс просачивания крови через нарушенную стенку мелких сосудов, который называется диапедезным кровоизлиянием. Такие диапедезные кровоизлияния развиваются на начальном этапе вирусных заболеваний респираторного тракта, при крупозной пневмонии или при нарушениях свертываемости (тромбоцитопеническом синдроме);
- Разрыв сосудов, возникающий при истончении (аневризма) или воспалении (артериит) их стенок, а также телеангиоэктазиях.
Мокрота с кровью, стоящая в горле, как правило, не бывает легочного происхождения, то есть, не характерна для туберкулеза, абсцесса, гангрены или рака.
Таким образом, можно резюмировать, что причинами появления мокроты с кровью в горле являются воспалительные, опухолевые и другие изменения в органах верхних дыхательных путей и ЛОР-органах в сочетании с повреждениями сосудов, или же нарушения кровообращения в малом круге.
Иногда кровь в мокроте в горле появляется вследствие ее затекания из носа. Кроме того, если у человека кровоточат десны, то при откашливании мокроты они травмируются и раздражаются. Поэтому с высокой степенью вероятности при прохождении мокроты через полость рта к ней присоединится свежая кровь из десен.
источник
К ровь в горле — это малораспространенный симптом, и почти в 98% случаев истечение гематологической жидкости происходит на из самой глотки, а из близлежащих анатомических структур: легких, желудка, трахеи.
Горловые кровотечения имеют существенную опасность для здоровья, а порой и для жизни пациента.
Это потенциально летальное состояние. В длительной же перспективе даже небольшая кровопотеря приводит к развитию анемического синдрома, ввиду дефицита железа, которое активно эвакуируется из организма.
Существует масса вероятных заболеваний, сопровождаемых подобной симптоматикой. От банального тонзиллита до онкологического процесса в горле различного генеза и типа. Нужно разобраться подробнее.
Представляет собой онкологическое заболевание злокачественного свойства. Как показывает практика, злокачественные опухоли отличаются от доброкачественных тремя основными признаками:
- инфильтративный рост;
- быстрое деление клеток неподконтрольное организму;
- способность давать вторичные опухолевые очаги (метастазы).
По статистике, рак горла встречается не так часто. Он располагается на пятом месте по распространенности всех онкопатологий. Однако летальность его находится в лидерах, что связано с поздней диагностикой и малой внимательностью пациентов к своему здоровью.
Причины развития болезни множественны. Как правило, страдают в основном курильщики, алкоголики и лица, чья профессиональная деятельность связана с воздействием на ротоглотку высоких температур. Но это не аксиома. Порой страдают и иные лица.
Симптоматика весьма характерна и включает в себя следующие проявления: интенсивные или малой интенсивности боли в горле, особенно на ранних стадиях течения патологического процесса, дискомфорт при глотании, ощущение инородного тела в глотке, неприятный запах изо рта по причине распада опухоли и начала процессов гниения, изменение рельефов шеи, из горла идет кровь и некоторые иные симптомы.
При этом на поздних стадиях, когда неоплазма крупная, кровь горлом идет намного чаще, а интенсивность кровотечения может быть летальной.
Кашель при раке гортани встречается почти всегда и носит постоянный, надоедливый характер. Отличается сухостью и непродуктивностью.
Лечение во всех случаях строго оперативное. Требуется максимально иссечь опухоль и проще это сделать на ранних этапах течения болезни. Затем применяется химиотерапия и лучевое лечение. Все это в комплексе дает максимально заметные результаты.
Рак легких, проще говоря. Встречается намного чаще рака горла и отличается худшим прогнозом. Требует немедленного лечения в условиях онкологического стационара.
Во всех случаях злокачественная неоплазия в лёгких представляется летальной патологией. Согласно данным профильной статистики, смертность от этой формы онкологии достигает 70%, что связано с поздней диагностикой, а также особенностями гистологии опухоли.
Причины все те же, основная из которых — курение. В такой ситуации больного сопровождает мучительный постоянный кашель без видимой причины, кровохаркание, на поздних стадиях существенное, нарушения дыхательной функции и другие симптомы.
Отграничить болезни можно только посредством объективной диагностики.
Лечение специфическое. Заключается в иссечении опухоли, удалении легкого в крайних случаях. Также проводится лучевая, химиотерапия. В неоперабельных вариантах все сводится к паллиативной помощи больному.
Представляет собой воспалительно-инфекционное заболевание, спровоцированное микробактерией одноименного типа или же палочкой Коха. Отличается агрессивностью и опасностью появления вторичных очагов в организме.
Причины всегда одинаковы: это контакт с больным, которые страдает открытой формой туберкулеза. Болезнь крайне заразна и требует особых эпидемиологических мер, которые активно предпринимаются в наши дни.
Симптоматика весьма типична и включает в себя: боли за грудиной без видимых причин, потерю веса, кашель постоянного характера с выделением небольшого количества крови.
Кровь в запущенной фазе течения болезни изливается в значительных количествах, что связано с разрушением крупных сосудов легочных структу, а при кашле попадает в горло.
Происходит расплав тканей парного органа. Это крайне опасная болезнь.
Лечение проводится в условиях отделения фтизиатрии. Больных с открытой формой нужно изолировать и тщательно лечить, что сопряжено не только с медицинскими, но и с социальными причинами.
Терапия проводится антибиотиками, обычно фторхинолонами в больших дозах. Также назначаются иные медикаменты. Участки распада подлежат хирургической санации, если таковые имеются.
Пневмония также может стать причиной незначительного кровотечения. Причина появления крови на задней стенке горла при отхаркивании связана с интенсивным кашлем и разрушением небольших сосудов (капилляров).
Это нормально при таком заболевании, но может дополнительно указывать на серьезные проблемы с кровеносной системой и на хрупкость сосудистых структур.
Причины пневмонии в 90% случаев, если не больше, инфекционные. Возникает болезнь в результате поражения пневмококком или иными бактериями. Подробнее в этой статье .
Воспаление лёгких может быть вирусной или грибковой этиологии, все зависит от возбудителя.
Симптоматика включает в себя следующие признаки: боли за грудиной интенсивного свойства, свисты и хрипы в легких , длительный непреходящий кашель, нарушения нормального дыхания вплоть до удушья и асфиксии, проблемы с температурой тела (гипертермия).
Возможна также интенсивная экссудация. Несмотря на все сказанное, кровотечения и кровохаркание не является патогномоничным признаком пневмонии и возникает сравнительно редко.
Это не болезнь, но встречается подобная причина сравнительно часто, что сопряжено с проведением определенной манипуляции. Кровоточат анатомические структуры при промывании лакун раствором под давлением, а ларингоскопии и бронхоскопии возможно повреждения сосудов самим прибором.
Во всех трех случаях локализация повреждения будет своей. В отличие от предыдущих названных причин, это вполне нормальное физиологическое явление.
Однако, если кровотечение интенсивно, продолжается больше отведенного времени, нужно срочно обращаться к врачу за консультацией и возможным проведением гемостаза.
Представляет собой патологическое расширение альвеол дыхательных путей с заполнением последних гноем многослойного характера и кровью.
В такой ситуации пациент буквально отплевывается экссудатом бурого цвета, который и приставляет собой собственно гной с кровью.
Чисто кровотечения для болезни нехарактерны и скорее указывают на интенсивно текущий вторичный процесс распада тканей. Это ненормально.
Причины патологии почти всегда инфекционные, также возможно развитие бронхоэктатической болезни у курильщиков, любителей электронных сигарет и кальянов. Во всех случаях необходимо проводить дифференциальную диагностику.
Симптоматика включает в себя: боли за грудиной средней степени интенсивности, интенсивную экссудацию, кашель непреходящего характера, который не снимается даже специализированными препаратами, повышение температуры тела до фебрильных отметок, нарушения нормального дыхания.
При вскрытии мешочков с гноем остаются полости, что роднит болезнь с эмфиземой.
Лечение специфическое. Заключается в периодическом промывании бронхиального дерева особыми растворами с помощью бронхоскопа. Это неприятная, но необходимая процедура.
Речь идет об ушибах и переломах ребер. Возможно повреждение легких острыми осколками костей, также вероятны иные процессы схожего рода.
Открытые травмы и вовсе сопровождаются проникновением воздуха в грудную клетку. Развивается так называемый пневмоторакс с компрессией лёгкого, чреватый летальным исходом.
Кровохаркание в такой ситуации выступает меньшей из проблем. Интенсивность кровотечения, тем не менее, может быть значительной.
Одним словом, заболевания начальных отделов дыхательных путей. Возникают с завидной регулярностью. Как показывает медицинская практика, развитию данных патологических процессов подвержено до 80% населения планеты.
В первом случае речь идет о воспалении небных миндалин, во втором и третьем — о воспалении гортани и трахеи соответственно. Требуется тщательная диагностика дифференциального плана, чтобы отграничить патологические процессы друг от друга.
В общем и целом причины болезней инфекционно-воспалительные. Все три патологии могут провоцироваться грибками, вирусами, бактериями и даже паразитами (что встречается намного реже).
Симптоматика различна. Возможны боли в горле, интенсивная экссудация из глотки (отхаркивание смесью слизи с кровью), кашель существенного характера, боли в шее и спине на уровне воротниковой области. Это типичные проявления.
Кровь на задней стенке горла, особенно по утрам, указывает на прогрессирование болезнетворного процесса, что весьма опасно.
Все дело в интенсивном воспалении тканей. Происходит изъязвление пораженных участков и как следствие повреждаются мелкие капилляры. За ночь кровь натекает в трахею и сворачивается, когда человек просыпается, и тело принимает вертикальное положение, начинается физиологический процесс откашливания, что еще больше разрушает капиллярную сетку.
Требуется комплексное лечение. Терапия при этом недостаточно специфична. Применяются противовоспалительные нестероидного происхождения, антибиотики, иные препараты для этиологической терапии. Все решается на усмотрение лечащего врача.
Заболеваний, которые сопровождаются кровохарканием без кашля не так много. Все они укладываются в пределы патологий желудочно-кишечного тракта.
Желудочно-кишечные кровотечения возникают без кашля, при этом почти всегда интенсивны и опасны для здоровья и даже жизни пациента. Они могут провоцироваться травмами, колитами, иными патологическими процессами. Но это, к счастью, сравнительно редкая ситуация.
В первую очередь рекомендуется как можно быстрее вызвать неотложку. До приезда скорой помощи следует усадить пациента или сесть самому, если речь идет о самопомощи.
Ни в коем случае нельзя запрокидывать голову, лучше держать ее в горизонтальном положении.
На горло накладывается грелка со льдом или пакет с холодной водой для стенозирования сосудов и приостановки кровотечения. Это поможет на некоторое время. Пить, есть и принимать медикаменты нельзя. Нужно ждать приезда скорой помощи.
Диагностикой патологий описанного рода занимаются самые разные врачи: онкологи, гастроэнтерологи, пульмонологи и другие.
Потому самостоятельно определиться со специалистом невозможно. Нужно обращаться к терапевту. Он проведет рутинную диагностику и даст необходимые направления к профильным врачам.
На первичном приеме любой специалист опрашивает человека о его жалобах, их характере, давности и длительности. Это нормальная практика.
Также проводится сбор анамнеза жизни. Это важно для установления вероятной причины кровотечения. В некоторых случаях в курсе событий может быть и сам пациент.
Объективные мероприятия включают в себя:
- Общее исследование крови для выявления возможного воспалительного процесса.
- Исследование мокроты и экссудата для определения туберкулезного или иного инфекционного процесса.
- Рентгенографию органов грудной клетки. Для определения возможных патологий, вроде туберкулеза и рака.
- Бронхоскопию.
- Ларингоскопию.
- Визуальную оценку зева.
И некоторые другие мероприятия, в зависимости от типа процесса, по ситуации. Их весьма много.
Наличие крови в горле — тревожный и грозный симптом. Требуется тщательная диагностика. Только так можно быстро определиться с причиной и своевременно назначить лечение.
источник