Скарлатина – это высокозаразное инфекционное заболевание, одна из форм стрептококковой инфекции. Скарлатина вызывается бактериями – гемолитическим стрептококком группы А и поэтому болезнь лечится антибиотиками. Болеют в основном дети в возрасте 2-8 лет.
Источником инфекции является человек, больной ангиной, скарлатиной или другими формами респираторной и кожной стрептококковой инфекции, а также бактерионосители стрептококка группы А. Больные скарлатиной представляют наибольшую опасность в первые несколько дней заболевания.
Скарлатина – это стрептококковая ангина, но сопровождающаяся сыпью.
Клинические проявления скарлатины это «малиновый» язык и мелкоточечная сыпь с розовым фоном кожи и бледным носогубным треугольником.
Путь передачи стрептококка – воздушно-капельный. Заражение происходит при тесном длительном общении с больным или бактерионосителем. Возбудитель чаще всего выделяется во внешнюю среду при кашле, чихании, активном разговоре. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению скарлатиной.
Возможен пищевой и контактно-бытовой пути инфицирования (через загрязненные руки и предметы обихода). Попадая в определенные пищевые продукты, стрептококки способны размножаться и длительно находиться в них в вирулентном состоянии (то есть в состоянии, способном вызывать заболевание).
Дополнительными факторами, способствующими передаче возбудителя скарлатины являются низкая температура и высокая влажность воздуха в помещении. Скарлатина, ОРЗ и ангина имеют сезонный рост заболеваемости в сентябре–декабре с максимумом в ноябре.
Скарлатиной болеют один раз в жизни, но другими стрептококковыми инфекциями (например, стрептококковой ангиной) можно болеть сколько угодно много.
Инкубационный период скарлатины (то есть период времени от заражения до появления первых симптомов болезни) составляет от 1 до 7 дней, чаще всего он составляет 3 дня.
Первыми симптомами скарлатины являются признаки острой интоксикации организма:
- резкое повышение температуры. Температура тела обычно резко повышается и на 2-й день достигает максимального уровня 39-40°С. В течение последующих 5-7 дней температура постепенно нормализуется;
- головные боли и ломота в теле, отказ от еды. Могут отмечаться сильные боли в животе. У маленьких детей может возникнуть рвота или понос;
- сонливость, вялость, слабость, разбитость, раздражительность;
- жалобы на боли в горле. Появляется покраснение горла (миндалин часто покрыты налетом) как при тонзиллите или ангине. Отмечаются увеличение и болезненность регионарных лимфатических узлов.
Эти симптомы не позволяют выявить скарлатину, так как точно такие же симптомы могут возникнуть и при многих других болезнях, например при ангине. Однако довольно быстро появляются симптомы характерные именно для скарлатины:
- «малиновый язык». В первые дни болезни язык покрывается белым налетом, сквозь который просвечивают отёчные красные сосочки. Через несколько дней этот налет слущивается, язык становится ярко-красным, блестящим, «малиновым».
- сыпь. Характерная для скарлатины сыпь появляется через 12-48 часов. Высыпания на коже имеют вид мелких красных точек. Вначале высыпания появляются на шее и верхней части груди, но потом быстро распространяется на все тело и лицо. Сыпь при скарлатине никогда не выступает в области носогубного треугольника. Бледность носогубного треугольника при скарлатине особенно подчеркивается горящими щеками и яркими припухшими губами ребенка. Если по месту образования сыпи провести пальцем, на некоторое время остается белая полоса, которая медленно меняет свой цвет обратно, с белого на ярко-красный. В глубоких складках кожи (в области локтевых сгибов, в подмышечных, подколенных складках, в области паха), могут появляться полосы темно-красного цвета, которые не бледнеют при надавливании.
На 4–5-й день болезни (иногда и раньше) сыпь начинает бледнеть и исчезает. После исчезновения сыпи в конце первой – в начале второй недели заболевания на лице кожа начинает шелушиться в виде нежных чешуек. Затем шелушение появляется на туловище и в последнюю очередь – на ладонях и стопах. Кожа при скарлатине отслаивается пластами, особенно на кистях и стопах. Продолжительность и интенсивность шелушения зависит от выраженности сыпи, длительность этого периода может затягиваться до 6 недель.
Постановка достоверного диагноза стрептококковых инфекций во всех случаях, кроме скарлатины, требует проведения микробиологических исследований – мазок из носа и зева на гемолитический стрептококк.
Диагноз скарлатина стравится при наличии у ребенка ангины, характерной сыпи, рвоты. В дальнейшем при шелушении кожи и наличии «малинового» языка.
В общем анализе крови отмечаются признаки бактериальной инфекции: нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. В сыворотке крови повышается уровень АСЛ-О (антистрептолизина-O) .
Каждый случай заболевания скарлатиной медицинские работники в обязательном порядке передают в территориальный центр госсанэпиднадзора
Все детки с осложненным течением скарлатины подлежат госпитализации в инфекционное отделение. Обязательной госпитализации при скарлатине подлежат также больные из семей, где имеются дети в возрасте до 10 лет, не болевшие скарлатиной; больные из семей, где имеются лица, работающие в дошкольных детских учреждениях, детских больницах и поликлиниках, молочных кухнях — при невозможности изоляции их от заболевшего ребенка. Во всех остальных случаях лечение проводят на дому.
При легкой форме скарлатины ребенка изолируют, и лечение проводится дома: постельный режим в течение 7 дней, диета с ограничением соли и раздражающих продуктов (стол №15), полоскание горла раствором фурацилина, отварами антисептических трав (календула, ромашка, шалфей). При повышенной температуре необходимо обеспечить ребенку обильное питье и при необходимости дать жаропонижающие средства.
Во время скарлатины основным лечением является назначение антибиотиков для предотвращения развития ранних и поздних осложнений. Антибактериальная терапия необходима всем больным скарлатиной независимо от тяжести болезни. Для лечения скарлатины у детей используют антибиотики пенициллиновой группы – феноксиметилпенициллин – (Оспен 750, Стар-Пен). Комбинации пенициллинов (амоксициллин + клавулановая кислота — Амоксиклав). Или цефалоспорины I поколения (Цефалексин). При непереносимости пенициллина или цефалоспорина назначаются макролиды – эритромицин или азитромицин (Сумамед). Курс лечения антибиотиками составляет 10 дней.
При неблагоприятном аллергическом статусе ребенка проводится противоаллергическая (гипосенсибилизирующая) терапия.
Лицам, перенёсшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Скарлатина – это заболевание довольно серьезное, так как оставляет после себя осложнения в виде поражений различных органов: сердца, почек, ушей, суставов. Осложнение скарлатины у детей бывает:
- гнойным. Гнойно-воспалительные процессы (отиты, менингиты, лимфадениты, сепсис)
- аллергическим. Осложнения, связанные с инфекционно-алергическими механизмами (кардиты, артриты, ревматизм, васкулиты, нефриты).
При развитии осложнений со стороны сердечно-сосудистой системы пациент нуждается в консультации кардиолога, проведении ЭКГ и УЗИ сердца. При возникновении отита необходим осмотр отоларинголога и отоскопия. Для оценки состояния мочевыделительной системы проводят УЗИ почек.
Выписка больного скарлатиной из стационара осуществляется после его клинического выздоровления, не ранее 10 дней от начала заболевания.
Дети, посещающие детские дошкольные учреждения и первые 2 класса школ, переболевшие скарлатиной, допускаются в эти учреждения через 12 дней после клинического выздоровления.
Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
Дети, ранее болевшие скарлатиной и общавшиеся с больным в течение всей болезни, допускаются в детские учреждения. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
За лицами, переболевшими скарлатиной и ангиной, устанавливается диспансерное наблюдение в течение одного месяца после выписки из стационара. Через 7-10 дней проводится клиническое обследование и контрольные анализы мочи и крови, по показаниям — электрокардиограмма. Обследование повторяют через 3 недели, при отсутствии отклонений от нормы снимают с диспансерного учета. При наличии патологии, в зависимости от ее характера, переболевшего передают под наблюдение соответствующего специалиста (ревматолога, нефролога и др.).
При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного. В течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения. В карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день. Дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции).
источник

Тем не менее, не следует путать гиперемию зева с ангиной. Такое название может носить недуг, спровоцированный стрептококками (реже другими штаммами микроорганизмов). Как быть, если две болезни пришли «под руку» к Вам или Вашему ребенку – на этот вопрос отвечает данная статья.
Чтобы увидеть разницу между заболеваниями и почему они взаимосвязаны, следует выяснить более о том, что такое скарлатина.
Скарлатина – это острый инфекционный процесс, возникший в качестве ответа организма на проникновение бета-гемолитического стрептококка группы А. Этот же паразит может стать возбудителем ангины, хотя последняя является недугом с богатой этиологией – ангину мпособны провоцировать не только стрептококки, но и стафилококки, нейссерии и так далее.
Заразиться инфекцией человек может от другого больного, здорового носителя паразитического микроорганизма или от недавно переболевшего, у которого в ротовой полости все еще находятся стрептококки. В большинстве случаев заболевание встречается у детей в возрасте до 10 лет, хотя у взрослых тоже может возникнуть недуг.
Особенностью возбудителя заболевания, Streptococcus pyogenes, являются многочисленность его серотипов, наличие сразу нескольких факторов патогенности (токсины, белки оболочки, капсула, ферменты), а также устойчивость к воздействию физических и химических факторов.
Ангина при скарлатине передается воздушно-капельным путем, после чего поражает слизистую оболочку миндалин, ротовой полости. Также, при наличии ран на слизистой рта, инфекция может проникать через раневую поверхность.
По статистике, заболевание встречается у 200-250 детей из 100 тысяч. Рост количества инфицированных приходится на холодное время года. Инфекция оставляет за собой прочный иммунитет, поэтому только несколько процентов из переболевших скарлатиной хотя бы когда-то с нею сталкивались снова.
Клинические признаки интоксикации, характерные для инфекций, распространены и при скарлатине. Иные характерные признаки заболевания будут рассмотрены далее.
Скарлатина поражает горло, но при заболевании наблюдется ряд других симптомов, в то время как для ангины характерны воспалительные процессы только в ротоглотке и общие симптомы интоксикации.
Отличие скарлатины от ангины состоит в симптоматике, длительности инкубационного периода. Общие подходы к лечению сходны. Распознать тонзиллит или скарлатину не составит труда, если разобраться в комплексе симптомов, которые характерные для обоих болезней.
Горло скарлатина, осложненная ангиной, будет окрашивать в характерную пламенно-красную окраску. Также ангина при скарлатине значительно увеличивается риск развития осложнений со стороны сердца, суставов. При комбинированной инфекции выше риск возникновения аутоиммунных процессов, которые затрагивают другие органы.
Чем отличается ангина от скарлатины Вы сможете подробно прочитать ниже.
Выше было установлено, что возбудитель заболеваний одинаковый – это гемолитический стрептококк группы А. В случае с ангиной вероятно инфицирование другими микроорганизмами, которые провоцируют болезнь.
Симптоматика же заболеваний в корне разнится. Скарлатина выгодно отличается от ангины рядом характерных симптомов:
- Заболевание имеет инкубационный период 2-7 дней в среднем, но не более 12 суток. Развитие же болезни начинается спонтанно и уже через несколько часов после этого удается обнаружить первые симптомы;
- В первые часы болезни возникает симптом «пылающего зева». Миндалины и ротоглотка значительно гиперемированы;
- Через 2-3 дня развивается ангина, которая может приобретать катаральную, гнойную, некротическую формы. При этом на миндалинах наблюдается налет белого, желтого цветов. Из этого видно, что ангина при скарлатине развивается как часть болезни, но не изначально, а лишь спустя несколько суток;
- Одним из ключевых признаков является заложенность языка в первые дни болезни, а затем он становится малиновым на 3-4 день болезни;
- Еще одним характерным признаком является появление сыпи, кроме носо-губного треугольника. Это называется симптом Филатова;
- Со стороны нервной системы преобладает симпатическая иннервация – у ребенка блестят глаза, часто бьется сердце, повышается артериальное давление.
Как видите, скарлатина – это болезнь, которая включает в себя ангину. Ангина же сама по себе поражает только зев, ротоглотку. При ней нет перечисленных выше признаков недуга, кроме покрасневших и покрытых налетом миндалин.
Как при ангине, так и при скарлатине развиваются типичные признаки интоксикации: лихорадка, озноб, слабость. Ребенку тяжело глотать, принимать жесткую пищу. В зависимости от формы и тяжести течения скарлатины могут возникать тошнота и рвота, диарея, спутанность сознания, бред, нарушения со стороны сердечно-сосудистой системы.
В некоторых случаях инфекция распространяется в полость носа, синусов носа, основывается в лимфатических узлах. В большинстве случаев пальпация близлежащих лимфатических узлов болезненная.
При этом заболевании у ребенка появляется розовая сыпь размером несколько миллиметров. Характерной особенностью является то, что она отсутствует в носогубном треугольнике.
Наиболее выраженными высыпания при скарлатине будут сбоку на туловище, в местах сгибания рук и ног, на бедрах и в естественных складках. Примечательной особенностью является зуд, который возникает у малыша. Также розеолки могут проявляться в местах тесного контакта кожи ребенка с одеждой. Появление сыпи связано с гемолизом эритроцитов и увеличением ломкости сосудов у детей.
Обыкновенно высыпания исчезают в течение 305 дней, реже задерживаются на дольше. Скарлатина в легкой форме может проявиться сыпью всего на несколько часов.
Произвести диагностику ангины во время скарлатины не составляет труда, так как ангина является одной из составляющих стрептококковой инфекции. Посмотрев на миндалины ребенка, врач уже может сделать заключение о характере инфекции, течении и выбрать подходящее для Вашего случая лечение.
Общее лечение скарлатины (и ангины в том числе) проводится антибиотическими препаратами. Наиболее эффективными против гемолитического стрептококка оказываются «классические» пенициллины. Препараты подбираются такие:
- Феноксиметилпенициллин. Этот антибиотик имеет естественное происхождение, неустойчив к воздействию лактамаз, которые продуцируются в организме бактерий. Подходит для перорального приема, так как всасывается наилучше в желудочно-кишечном тракте. Назначается для лечения хронического бронхита, скарлатины, ангины, отит;
- Ретарпен. Также пенициллиновый антибиотик, который продается в магазинах под торговым названием Бициллин-1, Бензициллин-1 и другими. Оказывает бактерицидное воздействие путем разрушения клеточной стенки грибка. Назначается при широком спектре заболеваний, в числе которых «герои» статьи;
- Амоксициллин. Чаще всего назначается комбинированно с клавулановой кислотой, которая ингибирует ферменты, разрушающие пенициллиновые антибиотики. Имеет широкий спектр действия, из-за чего широко применяется в разных терапевтических целях для лечения инфекций разных систем организма, в том числе и тяжелых.
В помощь больному ребенку применяются витаминные препараты. При необходимости врачи могут назначить инвазионную терапию, которая направлена на снижение выраженности интоксикации организма тяжело больного ребенка.
В отношении выбора лечения у врачей расходятся мнение. Некоторые специалисты убеждены, что применение антибиотических препаратов просто необходимо при лечении скарлатины, что обеспечивает легкость протекания болезни. Другие врачи считают, что значительно выросший уровень жизни в общем привел к облегчению течения скарлатины, из-за чего можно избежать назначения антибиотиков ребенку.
На сегодняшний день развитие медицины позволило значительно снизить риск появления у ребенка осложнений после болезни. Действительно, они встречаются крайне редко.
Как и при ангине, осложнения могут быть поздними и ранними. В их числе оказываются лимфадениты, отиты, синуситы заболевания почек, миокардит.
Более опасной с точки зрения осложнений является ангина, которая может впоследствии преобразиться в ревматическую лихорадку. Это осложнение характеризуется аутоиммунным поражением сердца, суставов, почек. При недостаточном лечении ангина может возникнуть в период ремиссии из-за персистенции гемолитического стрептококка в организме ребенка.
Не разработано никаких мероприятий, который могли бы обеспечить специфическую защиту от возбудителя скарлатины. Единственной мерой по защите детей от заболевания является продолжительная изоляция болеющих на срок не менее 10 (для детей до 9 лет) или не менее 22 дней для детей старше 9-летнего возраста.
Общие же рекомендации касаются укрепления иммунитета ребенка, его оздоровления, поддержания наиболее оптимальных условий дома и на учебе.
источник
Сыпь на коже тела, поражение горла и высокая температура являются симптомами многих детских инфекций. Одним из таких инфекционных заболеваний выступает скарлатина. Она весьма распространена в детском возрасте и может вызывать серьезные осложнения. И поэтому многих родителей волнуют вопросы — как ребенок заражается скарлатиной и как выглядит сыпь при данной болезни, как протекает скарлатина у детей и чем опасна такая инфекция, и многие другие.
Скарлатиной называют острую инфекцию, возбудителями которой выступают гемолитические стрептококки, относящиеся к группе А. Такие бактерии способны оказывать токсическое и септическое, а также аллергическое действие на организм человека из-за выработки особого ядовитого вещества — эритротоксина.
Именно этот токсин и обуславливает все симптомы, характерные для скарлатины. Из-за расширения мелких сосудов у детей появляется сыпь, а вызванная воздействием эритротоксина гибель эпидермиса становится причиной выраженного шелушения кожи.
Стрептококки группы А от носителей и больных передаются здоровым детям преимущественно воздушно-капельным путем. Бактерии распространяются при чихании либо при кашле, поэтому особенно рискуют заразиться люди, находящиеся вблизи заболевшего ребенка. Передача возбудителя также возможна через одежду, загрязненные игрушки или продукты питания.
Стрептококки могут вызвать скарлатину, попадая в организм ребенка от:
- Болеющего скарлатиной человека, который особенно заразен в первые дни проявления инфекции.
- Болеющего фарингитом либо ангиной человека, если эти болезни вызваны стрептококками группы А.
- Недавно выздоровевшего человека, ведь бактерии продолжают выделяться в окружающую среду до трех недель после улучшения состояния.
- Носителя гемолитического стрептококка, у которого отсутствуют симптомы болезни. Бактерии могут жить на слизистой носа и глотки, и при этом не вызывать скарлатину у своего носителя, но быть опасными для других людей.
Первые симптомы заболевания появляются в среднем спустя 3-7 дней с момента заражения. Наиболее часто инкубационный период у детей длится два-три дня. Иногда он сокращается до одного дня или даже нескольких часов. В редких случаях инкубационный период может продлеваться до двенадцати дней.
Заболевший ребенок начинает выделять возбудитель скарлатины в окружающую среду с момента первых проявлений инфекции. Заразный период может иметь разную длительность – как несколько дней, так и несколько недель. Если скарлатина протекает без осложнений и ребенку начато лечение антибиотиками, то спустя 7-10 дней он перестает быть заразным для окружающих.
Наиболее часто скарлатину диагностируют у детей от 2 до 10 лет. Заболевание в большинстве случаев вызывает пожизненный иммунитет, поэтому, если взрослый переболел такой инфекцией в детстве, скарлатина после контакта с болеющим ребенком у него зачастую не развивается. Повторное заболевание возможно при сниженном иммунитете взрослого.
Если ранее у взрослого скарлатины не было, он может заразиться от заболевшего ребенка воздушно-капельным путем. При этом тяжесть скарлатины во взрослом возрасте может быть разной. Встречаются как стертые формы, так и токсическая скарлатина с очень тяжелым течением.
Начальная стадия скарлатины у большинства детей короткая и длится меньше суток. Заболевание начинается остро с повышения температуры тела и появления болей в горле. Основные признаки типичной формы скарлатины у детей представлены:
- Симптомами общей интоксикации. Болезнь проявляется головными болями, лихорадкой, общим недомоганием, возбужденным состоянием (реже вялостью), рвотой, ломотой в мышцах и суставах, тахикардией.
- Мелкоточечной сыпью, появляющейся на первый-третий день заболевания.
- Ангиной, течение которой может быть тяжелее, чем при обычных ангинах.
- Изменением языка, из-за которого его называют «малиновым». Язык при скарлатине сначала бывает покрыт беловатым налетом, но на второй-четвертый день с начала клинических проявлений становится ярко-красным. На нем выражена зернистость, поскольку размеры сосочков увеличиваются.
- Шелушением кожи, которое появляется примерно через 1-2 недели после начальных проявлений болезни (оно сменяет собой сыпь). На стопах и ладонях кожа шелушится крупными частями, а на туловище, ушах и шее возникает мелкое шелушение, называемое отрубевидным.
Узнать подробнее о симптомах, которые сопровождают заболевание, можно в следующем видеоролике.
Высыпания выглядят, как многочисленные точки красного или ярко-розового цвета. Локализация сыпи представлена в основном областью лица (на щеках), паховой областью, сгибательными поверхностями конечностей, а также боковыми участками туловища.
При этом в области локтевых сгибов, под мышками, а также под коленями сыпь сгущается, образуя темно-красные полосы (это называют симптомом Пастиа). На участке, называемом «носогубным треугольником», сыпи при скарлатине нет, а кожа этой части лица будет бледной (так проявляется симптом Филатова).
Если умеренно нажать на сыпь при скарлатине шпателем, окраска пятнышек становится более четкой, но при сильном надавливании ладонью сыпь пропадает, а кожа выглядит желтоватой (такое проявление называют «симптомом ладони»). На ощупь кожа малыша с сыпью имеет сходство с наждачной бумагой.
Через 3-7 дней после появления сыпь начинает исчезать, оставляя после себя шелушение. Особенно выражено шелушение на руках – кожа снимается с кончиков пальцев крупными участками, словно перчатки. Пигментации после такой сыпи не остается.
Попавший на слизистые оболочки носоглотки стрептококк оседает на миндалинах и начинает выделять токсин, что и является причиной ангины при скарлатине. Горло у ребенка приобретает ярко-красный цвет (из-за сильного воспаления такую картину называют «пылающим зевом»), а миндалины покрываются гнойным налетом.
Вот несколько фото горла при скарлатине у ребенка:
Лихорадка является одним из наиболее частых симптомов начального этапа скарлатины. Температура поднимается резко до 38-40°С. У некоторых детей из-за такого подъема температуры отмечают появление фебрильных судорог. Снижение температуры у большинства деток отмечают с третьего-пятого дня болезни.
В зависимости от возраста, состояния иммунитета и клинической картины скарлатина у ребенка бывает:
- Легкой. Симптомы интоксикации при таком течении выражены слабо, лихорадка не превышает +38,5°С, миндалины могут быть без налета, а сыпь менее яркая и обильная. Легкая форма протекает быстрее – уже к четвертому-пятому дню температура нормализуется и все острые симптомы пропадают. В наше время такую форму у детей диагностируют чаще других.
- Среднетяжелой. Болезнь начинается остро, температура поднимается до +40°С, ребенок жалуется на головные боли, слабость, у него отмечают рвоту, учащенный пульс. Сыпь при такой форме довольно обильная, ее окраска яркая, а зев и миндалины покрыты гнойным налетом. Снижение температуры и исчезновение острых симптомов отмечают к седьмому-восьмому дню болезни.
- Тяжелой. В нынешнее время такая форма развивается редко. Из-за выраженной интоксикации такая скарлатина называется септической или токсической. Кроме того, тяжелая форма скарлатины бывает некротической, если у ребенка начинается некротическое воспаление миндалин, а также воспаляются и нагнаиваются лимфоузлы. При тяжелых формах детей обязательно госпитализируют.
У некоторых деток инфекция протекает нетипично (развивается скрытая форма). Медики выделяют такие формы скарлатины помимо типичной:
- Стертую. При ней интоксикация выражена слабо, ангина катаральная, а сыпь бледная, скудная и довольно быстро исчезает.
- Экстрабуккальную. При такой скарлатине стрептококки попадают в детский организм через пораженную кожу.
- Скарлатину без сыпи. При такой инфекции все симптомы скарлатины присутствуют, но высыпаний на коже нет.
В большинстве случаев после перенесенной скарлатины у человека развивается иммунитет к вырабатываемому стрептококками эритротоксину, поэтому дети зачастую болеют такой инфекцией один раз в жизни. Однако, хоть и весьма редко, но случаи повторного заболевания встречаются.
Передача антитоксического иммунитета от переболевшей скарлатиной мамы младенцу после рождения обуславливает редкость случаев скарлатины у новорожденных. Ребенок в течение полугода после родов защищен от такой инфекции материнским иммунитетом.
Большинству детей со скарлатиной назначается лечение в домашних условиях. Госпитализация требуется лишь при тяжелой форме или возникновении осложнений, а также в некоторых других ситуациях (например, если заболел ребенок из школы-интерната или в семье заболевшего ребенка есть лица, которые работают с детьми, а изолировать их не получается).
До момента, когда температура снижается, ребенок должен пребывать в постели. Кроме того, в острую фазу важно придерживаться диеты и усилить питьевой режим. Пищу ребенку дают в полужидком или жидком виде, а белковые продукты ограничивают. Пить болеющий скарлатиной ребенок должен много. Лучше всего давать теплое питье, например, чай.
Медикаментозное лечение скарлатины непременно включает антибиотики. Зачастую детям назначают препараты пенициллинового ряда в таблетированной форме или в сиропе, например, амоксициллин, аугментин, амоксиклав, ретарпен. Длительность применения и дозировка определяется врачом, но обычно курс антибиотикотерапии длится 7-10 дней.
Дополнительно ребенку дают витаминные препараты и противоаллергические средства, а если интоксикация выражена, рекомендуется инфузионная терапия (внутривенно вводят глюкозу и другие препараты). Для полосканий горла используют настой ромашки, раствор фурацилина, раствор соды, настой календулы и другие антисептики.
Гомеопатия и народные средства могут быть использованы в лечении скарлатины, как вспомогательные методы, но только после консультации с врачом.
Мытье при скарлатине не запрещено. Напротив, детей стоит купать, поскольку это снизит зуд кожи и станет профилактикой расчесов сыпи. Однако важно соблюдать некоторые правила:
- Вода в ванне не должна быть слишком горячей или очень прохладной.
- Если у ребенка лихорадка, ванну заменяют обтиранием.
- Кожу не следует тереть мочалкой или губкой.
- Для смывания мыльной пены вместо душа лучше делать обливания из ковшика.
- После купания вытирать полотенцем ребенка не советуют. Лучше промокнуть воду, завернув малыша в простынь или пеленку.
При скарлатине у детей возможны такие осложнения:
- Гломерулонефрит.
- Гнойный отит.
- Воспаление придаточных пазух носа.
- Воспаление лимфоузлов.
- Артрит.
- Миокардит.
- Воспаление легких.
Риск осложнений значительно сокращается при своевременной антибиотикотерапии. В развитии поражений сердца, суставов и почек большое значение имеет сенсибилизация организма ребенка (его повышенная аллергическая чувствительность к эритротоксину).
Известный педиатр довольно часто сталкивался со скарлатиной в своей практике. Комаровский акцентирует внимание родителей на таких нюансах:
- Стрептококки обладают высокой чувствительностью к пенициллиновым антибиотикам, поэтому уже после нескольких доз препарата состояние малышей со скарлатиной отчетливо улучшается.
- Если у ребенка есть непереносимость пенициллина, это тоже не будет проблемой, так как стрептококки чувствительны и ко многим другим антимикробным препаратам.
- Скарлатину можно назвать болезнью, при которой своевременное назначение антибиотиков обеспечивает благополучный исход. Если же такую инфекцию не лечить, возможны тяжелые осложнения (поражения почек и сердца).
- Лечение нельзя прекращать, как только состояние ребенка улучшилось. Важно закончить курс антимикробного препарата, назначенный врачом.
- Из-за своевременного назначения противомикробных средств иногда стрептококки гибнут в детском организме очень быстро, а иммунитет к их токсинам выработаться не успевает. Это причина повторных заболеваний, которые, по словам Комаровского, протекают легче, чем первая инфекция.
- Стрептококк может проникнуть в организм ребенка не только через горло. Бывают случаи заражения через раны на коже. При этом у ребенка возникают все признаки скарлатины (не будет лишь ангины). Лечение назначается то же, что и при обычной скарлатине.
- Ребенку, переболевшему скарлатиной, некоторое время после болезни не стоит контактировать с другими людьми, так как повторное попадание стрептококка грозит аллергией и прочими осложнениями. Комаровский рекомендует начать посещать школу или детский сад после скарлатины не раньше, чем через 3 недели.
Легкие формы и большинство среднетяжелых форм скарлатины у деток благополучно лечат дома. Малышей изолируют на 10 дней, после чего при удовлетворительном состоянии разрешено гулять.
В нынешнее время прогноз для ребенка, заболевшего скарлатиной, в большинстве случаев благоприятный. Когда ребенок выздоровел, важно следить за его самочувствием, чтобы своевременно выявить возможные осложнения. Пристальное внимание следует удалять цвету мочи (он меняется при поражении почек, становясь похожим на «мясные помои») и жалобам на боли в суставах.
Врачи должны контролировать состояние после скарлатины в среднетяжелой или тяжелой форме в течение одного месяца. Если через 3 недели после выздоровления осмотр ребенка, анализы крови и мочи не показывают отклонений, диспансерное наблюдение прекращают. Выявив у переболевшего скарлатиной ребенка какие-либо настораживающие симптомы, его направляют на обследование к нефрологу или ревматологу.
Известно, что вакцин, защищающих от скарлатины, не существует. Защитить от инфекции деток и взрослых, которые не болели ранее, можно такими мерами:
- Чтобы не допустить заражения членов семьи, в помещении, где пребывает болеющий ребенок, важно проводить регулярные проветривания и влажные уборки.
- Уходом за ребенком со скарлатиной должен заниматься один человек, которому рекомендуют использовать специально выделенную одежду и марлевую маску.
- Заболевшему ребенку следует выделить отдельное полотенце, свою посуду, носовой платок, игрушки и другие предметы, с которыми не должны контактировать здоровые члены семьи.
Если ребенок контактировал с заболевшим скарлатиной человеком и ранее не болел такой инфекцией, его следует изолировать от детского коллектива на 7 дней. После недельного пребывания дома такой ребенок может вернуться в школу (речь идет о начальных классах) или в детский сад.
источник
Одним из характерных признаков скарлатины является ангина. Ангина при скарлатине может иметь различные формы, но чаще у детей и взрослых наблюдается катаральная и гнойная ангина. Последняя может охватывать не только поверхность миндалин, но и заднюю часть носоглотки, небные дуги (проявляется налетом желтоватого цвета). Больной нередко отказывается от еды, так как испытывает сильные болевые ощущения при глотании пищи. Возможно появление кровотечений при повреждении миндалин. Скарлатина без ангины возникает в редких случаях, в основном у взрослых больных.
Ангина при скарлатине Основным методом диагностики ангины у детей и взрослых является клиническое обследование пациента, которое помогает врачу определить состояние больного без дополнительного лабораторного исследования. С помощью опроса пациента, врач выясняет необходимые ему сведения о заболевании – при ангине, обычно, это наличие выраженного болевого синдрома. При пальпации и осмотре шеи у больного ангиной, которая появилась на фоне скарлатины, обнаруживается увеличение лимфатических узлов.
Фарингоскопия ротовой полости и глотки при скарлатине позволяет выявить воспаление и увеличение размеров небных миндалин, наличие или отсутствие специфического налета, а также определить форму и стадию ангины.
Лабораторная диагностика включает общий анализ крови (ОАК), необходимый для определения характера воспаления: метод бактериологического анализа с посевом на питательную среду и взятие мазков из носа, зева для идентификации возбудителя болезни.
Ангина при скарлатине проявляется обычно в конце инкубационного периода на 3-5 день после заражения и сопровождается лихорадкой, рвотой, болью в горле, специфическими высыпаниями на теле больного, изменением цвета языка (симптом «малинового языка»).
Катаральная ангина У детей и взрослых ангина при скарлатине часто встречается в катаральной форме, для которой характерным является симптом «пылающего зева» — яркая гиперемия, имеющая четкую границу, резко выделяется на фоне бледной слизистой небной оболочки. Выраженная гиперемия зева исчезает на 2-3 сутки, так как далее развиваются более устойчивые изменения зева и миндалин неба.
Ангина при скарлатине тяжелой или среднетяжелой формы может приобрести некротический характер. Некротическая форма проявляется увеличением миндалин в размерах и наличием грязно-серого налета, очень напоминающего таковой при дифтерии.
Ангина при скарлатине в некоторых тяжелых случаях может принять гангренозно-геморрагический характер, при этом в некротический процесс вовлекается дно ротовой полости, язычок, мягкое небо и его дужки. Сам процесс воспаления значительно углубляется. В том случае, если воспаление переходит на носоглотку, возможно появление экскориаций и трещин вокруг носовых отверстий, дыхание через нос затрудняется. У детей младшего возраста воспаление может перейти на гортань.
Дифференциальная диагностика ангины при скарлатине проводится с такими заболеваниями как краснуха, корь, стрептококковая и стафилококковая инфекция, дифтерия.
- Скарлатина и ангина при кори – отличительным признаком коревой ангины является разлитая гиперемия зева, которая не имеет четких границ, наличие просовидных гнойничков напротив коренных зубов, язык обложен белым налетом.
- Скарлатина и ангина при краснухе – краснушная ангина характеризуется постепенным нарастанием воспалительного процесса и проявляется мелкими бледно-розовыми пятнами, покрывающими слизистую оболочку зева.
- Скарлатина и ангина при обычной стрептококковой или стафилококковой инфекции – в данном случае связь заболеваний основана на гнойном характере воспаления, но если при стафилококке ангина – основной признак болезни, то при скарлатине наблюдается множество симптомов, таких как специфическая сыпь, «малиновый язык» и т.д.
- Скарлатина и ангина при дифтерии – некротическая форма ангины при скарлатине похожа на дифтерийную ангину, однако отличительным признаком при скарлатине является низкая прочность налета на слизистой зева – он значительно тоньше, чем дифтерийный, не сплошной и снимается без особого труда.
- Скарлатина и ангина при герпесе – для герпетического поражения слизистой ротовой полости характерным является наличие мелких пузырьковых высыпаний, которые затем лопаются с образованием эрозий и язв.
Эвкалипт хорошо помогает при ангине Симптоматическое лечение ангины, возникающей при скарлатине, заключается в использовании антисептических растворов для полоскания (Гекситидин, Хлоргексидин) или ингаляций (Биопароксом).
Проявления ангины при скарлатине доставляют больному сильную боль и дискомфорт. Состояние пациента можно облегчить при помощи согревающего компресса для горла, полоскания ротовой полости теплыми настоями лекарственных трав (шалфей, эвкалипт, календула, ромашка, бузина). Для того чтобы ускорить процесс лечения ангины, врачи часто рекомендуют детям и взрослым различные физиотерапевтические процедуры: ультрафиолетовое облучение горла и СМВ-терапия миндалин, магнитолазерная и КУФ-терапия, УВЧ.
Можно использовать методы народной медицины для лечения симптомов ангины. Например, приготовить напиток по народному рецепту: взять стакан натурального брусничного, лимонного или клюквенного сока, разогреть и пить в теплом виде небольшими глотками. В полученный после сока отжим добавляют спирт и используют для изготовления компрессов для горла.
Ангина при скарлатине у взрослых и детей часто приводит к образованию нарывов в горле. Для того чтобы их вылечить собирают тыквенные волокна, к которым добавляют молоко, после чего данную смесь используют в качестве компресса. Когда компресс подсыхает, его меняют и через определенное время нарыв лопается. Это средство имеет также небольшой жаропонижающий эффект.
Можно приготовить в домашних условиях раствор для полоскания горла с использованием лимонной кислоты, которую разводят в пропорции 1:3. Процедуру повторяют через 1 час на протяжении всего дня.
Некротическая форма Осложнения ангины при скарлатине зависят от особенностей распространенности инфекционного процесса и проявляются в различные периоды болезни. Течение ангины может осложняться развитием синусита (воспаление придаточных пазух носа), фарингита (воспаление слизистой оболочки стенок глотки), отита, абсцесса миндалин, гнойного лимфаденита.
При тяжелом течении скарлатины гнойные очаги могут формироваться не только в области входных ворот инфекции, но и во внутренних органах больного – почках или печени.
Некротическая форма ангины может спровоцировать развитие таких тяжелых осложнений как: аденофлегмона, некротический отит, периаденит, мастоидит или даже гломерулонефрит и миокардит.
Важно знать, что ангина и скарлатина могут стать причиной такого серьезного осложнения как ревматическое поражение сердца. Известно, что даже первая встреча со стрептококковой инфекцией в 10% всех случаев провоцирует развитие ревматизма. Антитела, которые образуются иммунной системой в ответ на попадание стрептококка в организм, поражают соединительную ткань сердца — его клапаны, внешнюю и внутреннюю оболочку, вследствие чего формируется ревматический порок сердца. При отсутствии своевременного лечения ревмокардита прогноз болезни неблагоприятный, вплоть до летального исхода.
источник
Если малыш жалуется на боль в горле, отнеситесь к его словам внимательно, ведь это может быть ангина или скарлатина — заболевания, симптомы которых в чем-то сходны, но имеют и яркие отличия. Поставить диагноз и назначить лечение должен врач, но и родителям не помешает представлять себе картину заболевания, а главное — правила ухода за ребенком при ангине и скарлатине.
Обычно ангина возникает, когда у ребенка снижается иммунитет. Пользуясь ситуацией, микробы, живущие в носоглотке, активизируются, и слизистые оболочки носа и глотки не в состоянии сдержать их напор.
Защитные силы организма могут ослабнуть по нескольким причинам. Осенью или зимой иммунитет проверяет на выносливость низкая температура воздуха за окном. Ангину способна вызвать стрептококковая инфекция, сезонный вирус (например, грипп), содержащиеся в воздухе химические вещества, пыль, дым, цветочная пыльца, плесень. Заразиться можно от другого человека воздушно-капельным путем. Однако неприятности могут начаться и в результате довольно безобидных действий: например, если малыш долго вдыхает сухой воздух через рот, сильно кричит или много поет.
В самом начале ребенок будет жаловаться на боль в горле, которая усиливается при глотании. Помимо этого может возникнуть слабость и подняться температура.
У детей до 4 лет ангина протекает иначе: малыши жалуются не на боль в горле, а на тошноту, неприятные ощущения в животе и жар. Другой характерный симптом — увеличенные и покрасневшие миндалины, которые в зависимости от вида ангины (катаральная, фолликулярная или лакунарная) частично или полностью покрыты гнойным налетом. Параллельно лимфатические узлы на шее и под ухом у основания челюсти становятся больше, прикосновение к ним обычно вызывает боль. Заметив эти симптомы, вызовите врача.
Обычно ангину лечат дома. Врачи назначают эффективные бактерицидные препараты (а иногда и антибиотики), которые избавляют от основных симптомов болезни за два-три дня. Хотя слабость и усталость ребенок будет чувствовать и в последующие 7-10 дней, вы можете помочь ему быстрее пойти на поправку.
Держите малыша в постели, кормите его легкой и жидкой пищей (супами, паровыми котлетами), не давайте ничего острого и горячего. Особое внимание уделите напиткам: чаще предлагайте малышу чай с лимоном, соки, кисели.
Если кроху тошнит, давайте тот же объем жидкости, но малыми дозами (по чайной или десертной ложке).
Если у малыша жар, не кутайте его, а если температура приблизится к 39°С, дайте жаропонижающее средство на основе парацетамола.
Для полоскания горла, которое нужно повторять 5−6 раз в день, приготовьте настой из лекарственных трав или воспользуйтесь 2-процентным раствором соды, поваренной или морской соли. При этом помните, что правильно полоскать горло умеют дети после трех лет, хотя и они во время процедуры иногда глотают часть приготовленной жидкости.
Накладывайте на шею малыша согревающие компрессы (например, с водкой). Сначала смочите в растворе хлопчатобумажную или льняную ткань, затем, отжав, обмотайте ею шею ребенка. Сверху положите пергамент или полиэтиленовую пленку, потом слой ваты, на него — мягкий шерстяной шарф. Закрепите бинтом или косынкой и грейте горло 1,5-2 часа.
Эта детская инфекция когда-то считалась очень опасной, а в наше время антибиотики помогают врачам справиться с ней за считаные дни. Главное — поскорее распознать болезнь.
Скарлатину вызывают стрептококки группы А — родственники тех, что приводят к ангине, отиту и синуситу. Эти бактерии легко передаются по воздуху, когда заболевший человек кашляет или чихает. Чаще всего скарлатиной болеют дети после 1 года; у взрослых она почти не встречается, а грудничков защищает от нее мамин иммунитет.
Попав в организм ребенка, инфекция заявляет о себе довольно быстро: с момента заражения может пройти всего несколько часов; но иногда скрытый (врачи скажут — инкубационный) период болезни затягивается до 12 дней.
Чаще всего неприятности начинаются с горла: у малыша оно сильно воспаляется и краснеет, повышается температура, иногда начинается рвота. Кроха становится вялым, отказывается от еды.
О том, что причина плохого самочувствия — именно скарлатина, а не обычная простуда, расскажет язык малыша. В начале болезни он густо обложен серо-желтым налетом, но со второго-третьего дня очищается по краям и на кончике, становится малиновым, с яркими сосочками.
Уже через несколько часов, но чаще через 1-2 дня на коже малыша появляется сыпь, быстро распространяющаяся по всему телу. Мелкие розовые пупырышки вскоре становятся темно-красными; из-за этого цвета скарлатина и получила свое название (scarlatto в переводе с итальянского — «багровый»). Сыпь придает лицу больного малыша характерный вид: яркие щеки и губы на фоне бледного треугольника вокруг рта.
Высыпания при скарлатине часто выбирают бока, низ живота, складки кожи, подмышечные впадины и пах. Сыпь держится 3-7 дней; затем кожа на ее месте начинает сползать, особенно сильно на ладонях (еще один типичный признак скарлатины).
Обычно больных скарлатиной малышей врачи не госпитализируют. Лечить стрептококковую инфекцию будут антибиотиками, скорее всего пенициллином — развитие болезни важно остановить как можно раньше, не допустив осложнений на сердце и почки. Лекарствам удается справиться с инфекцией быстро, тем не менее 2-3 недели ребенку придется провести дома, а первые 5-6 дней — и вовсе в постели.
В течение 7-10 дней с начала болезни малыш остается опасным для окружающих. На это время его обязательно нужно оградить от общения с другими детьми, а взрослым членам семьи следует соблюдать меры предосторожности, чтобы не заразиться. Их может поразить не сама скарлатина (она встречается у взрослых очень редко), а другие формы стрептококковой инфекции, вызывающие, например, ангину.
источник

В сегодняшней статье мы рассмотрим с вами такое инфекционное заболевание, как – скарлатина, а также ее первые признаки, симптомы, пути передачи, причины, диагностику, лечение, лекарства, народные средства, профилактику и фото скарлатины. Итак…
Скарлатина – острое инфекционное заболевание, которое сопровождается интоксикацией организма, сыпью по всему телу, лихорадкой, покраснением языка и горла.
Основной причиной скарлатины является попадание в организм стрептококковой инфекции – стрептококка пиогенного (Streptococcus pyogenes), входящего в серогруппу А, который инфицирует человека преимущественно воздушно-капельным путем. Однако стоит учесть, что стрептококки не могут спровоцировать развитие какого-либо заболевания при хорошем иммунитете, и потому, ослабленная иммунная система или ее отсутствие является вторым условием для развития скарлатины.
Исходя из этого можно сказать, что скарлатина у детей появляется наиболее часто, особенно в возрасте от 2 до 10 лет. Скарлатина у взрослых тоже может возникнуть, но для этого должно быть выполнено ряд дополнительных условий, о которых мы поговорим в пункте «Причины скарлатины».
Как мы уже и сказали – скарлатина передается воздушно-капельным путем, например – при чиханье, кашле, разговоре на близкой дистанции, поцелуях. Также заразиться можно в период простудных заболеваний, когда концентрация инфекции в воздухе помещения, в котором человек пребывает достигает критического уровня. Именно поэтому нужно не забывать, даже в холодную погоду проветривать помещения, в которых человек находиться большое количество времени – спальня, офисное помещение, классы и игровые комнаты в школах и детских садиках.
Другим популярным способом попадания возбудителя скарлатины в организм человека – контактно-бытовой путь. Это может быть одновременное использование с инфицированным человеком общей посуды, столовых приборов, постельных принадлежностей (подушка, одеяло, постельное белье), игрушек, рукопожатие.
Среди более редких методов заражения стрептококковой инфекцией, и соответственно скарлатиной, можно выделить:
- воздушно-пылевой путь — при редких влажных уборках в помещении;
- медицинский путь, когда осмотр или лечение человека производится загрязненными инструментами;
- через порезы, когда инфекция попадает в организм через нарушение целостности кожного покрова;
- половой путь.
Развитие скарлатины начинается с попадания инфекции в носовую полость или ротоглотку. При этом, инфицированный человек ничего не чувствует, т.к. инкубационный период – от попадания инфекции в организм до первых признаков заболевания составляет от 24 часов до 10 дней. В месте оседания бактерии, развивается воспалительный процесс, который обусловлен токсинами, вырабатываемыми стрептококком в процессе своей жизнедеятельности. Если говорить о внешнем виде, то воспаление отображается в виде покрасневшего горла, воспаленных небных миндалин и языка малинового оттенка, с увеличенными сосочками, иногда с характерным белым налетом у корня.
Эритрогенный токсин, или как его еще называют «токсин Дика», производимый инфекцией, проникает в кровеносную и лимфатическую системы, разрушает эритроциты (красные кровяные тельца), вызывая признаки интоксикации (отравления) организма. В борьбу с инфекцией включается подъем температуры тела, которая направлена на «выжигание» бактерий. При этом, токсин в кровеносных сосудах, преимущественно мелких, провоцирует их генерализованное расширение, из-за чего на слизистых оболочках и кожных покровах появляется характерная сыпь.
Далее, по мере выработки организмом антител, которые связывают отравляющие вещества и выводят их из организма больного, сыпь начинает проходить, однако в это же время еще происходит отечность кожи, появление из прыщиков жидкого экссудата, которые затем пропитывает пораженную кожу, на месте которой появляется ороговение. Со временем, по мере прохождения сыпи и заживления кожи, эти места начинают шелушиться. Особенно большое количество отделения ороговевшей кожи происходит на ладонях и подошвах ног.
Если не предпринять необходимых мер, инфекционные агенты и их токсины распространяются по всем органам и системам, вызывая ряд осложнений, в некоторых случаях весьма опасных – эндокардит, ревматизм, гломерулонефрит, тонзиллит, некрозы, гнойные отиты, поражение твёрдой мозговой оболочки и другие.
Конечно, вышеописанный процесс развития скарлатины весьма поверхностный, но отобразить суть заболевания он способен.
Инкубационный период скарлатины (от момента попадания стрептококка в организм до первых признаков заболевания) составляет от 24 часов до 10 дней. Человек после инфицирования становится носителем инфекции, и способен ее передать в последующие 3 недели, с момента заражения.
В первые дни развития болезни, носитель инфекции является наиболее заразным.
Заболевание скарлатина наиболее часто наблюдается у детей дошкольного возраста. Это связано прежде всего с еще не до конца развитой иммунной системой, которая выполняет защитную функцию организма от различной инфекции. Врачи обращают внимание на то, что дети возраста до 2х лет, при частом нахождении в группе из других детей, болеют до 15 раз чаще, нежели те, которые больше времени проводят дома. В период с 3 до 6 лет, этот показатель составляет до 4 раз.
Скарлатина имеет и свою определенную сезонность – осень, зима и весна. Это неразрывно связано с двумя факторами – недостаточное количество витаминов и период острых респираторных заболеваний (ангина, грипп, ОРВИ и др.), что дополнительно ослабляет иммунитет.
МКБ-10: A38;
МКБ-9: 034.

- Резкое повышение температуры тела до 39 °С;
- Общее недомогание, слабость;
- Головная боль;
- Небольшое количество сыпи в верхней части тела;
- Повышенная и/или высокая температура тела 37,5-39 °С;
- Общее недомогание, слабость;
- Тахикардия;
- Головные боли;
- Повышенная возбудимость или наоборот, апатия ко всему и сонливость;
- Тошнота, иногда с болями в животе и рвотой;
- Боль в горле;
- «Пылающий зев» — гиперемия (покраснение) слизистых ротоглотки (язычка, миндалин, неба, дужек и задней стенки глотки), причем интенсивность цвета более выражена, чем при ангине;
- На языке присутствует беловато-сероватый налет, который через несколько дней очищается, после чего можно наблюдать язык ярко-красного с малиновым оттенком цвета, с увеличенными на нем сосочками;
- Возможно формирование фолликулярно-лакунарной ангины, которая выражается в увеличенных гиперемированных миндалинах со слизисто-гнойным налетом, хотя характер поражения миндалин может быть различным;
- Увеличение передних шейных лимфатических узлов (лимфаденопатия), которые при пальпации твердые и болезненные;
- Немного повышенное артериальное давление;
- Сыпь по всему телу, которая развивается, начиная с верхней части тела, и постепенно опускается вниз, покрывая человека полностью;
- Увеличенное количество сыпи в местах кожных складок и естественных сгибов частей тела – подмышечные впадины, паховая область, локти;
- В некоторых местах наблюдаются мелкие точечные кровоизлияния, везикулы и макуло-папулёзные элементы;
- Верхний носогубный треугольник бледный, без сыпи (симптом Филатова);
- После исчезновения сыпи, обычно через 7 дней, кожа становится очень сухой, а на ладонях и подошвах ног отслаиваться крупными пластами.
Важно! В некоторых случаях, течение скарлатины может проходить без наличия сыпи!
Скарлатина у взрослых чаще проходит менее выражено – немного быстро проходящей сыпи, повышенная температура тела, покраснение горла, легкая тошнота и недомогание. Однако, в некоторых случаях, при обильном инфицировании на фоне очень ослабленного иммунитета (после перенесенного иного инфекционного заболевания с осложнениями), это заболевание может протекать крайне тяжело.
Наиболее распространенными и опасными осложнениями скарлатины могут быть:
Для того, чтобы заболеть скарлатиной, должно быть выполнено два условия – попадание инфекции в организм и ослабленная иммунная система, которая не смогла вовремя устранить инфекцию.
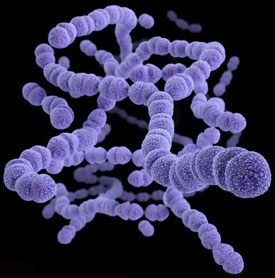
Механизм заражения – попадание бактерии в организм воздушно-капельным, контактно-бытовым, через травмирование кожного покрова или слизистой оболочки, медицинский и половой пути. Подробнее о процессах заражения мы рассмотрели в начале статьи, в пункте «Как передается скарлатина».
Стрептококковая инфекция практически всегда в умеренных количествах окружает жизнедеятельностью людей и животных, однако, когда ее количество повышается, а организм в это время не в лучшей форме, именно тогда и начинается развитие стрептококковых заболеваний – тонзиллит, фарингит, ларингит, трахеит, бронхит, пневмонии, менингит, эндокардит, скарлатина и другие.
Наибольший пик концентрации вирусной и бактериальной инфекций – осень, зима и весна.
Теперь давайте рассмотрим, какие факторы способствуют ослаблению иммунной системы (защиты) человека:
- у детей иммунная система полностью сформировывается к 5-7 году их жизни, поэтому, зачастую дети чаще всего и болеют на различные инфекционные заболевания, в том числе и скарлатину;
- переохлаждение организма;
- недостаточное количество в организме витаминов и микроэлементов (гиповитаминозы);
- отсутствие здорового отдыха, сна;
- наличие хронических заболеваний, особенно инфекционного характера – ангины, пневмонии, ОРВИ, гриппа, ОРЗ, сахарный диабет, туберкулез, злокачественные опухоли и т.д.;
- подверженность постоянным стрессам, эмоциональным переживаниям;
- малоподвижный образ жизни;
- злоупотребление некоторыми лекарственными препаратами;
- вредные привычки – алкоголь, курение.
Здесь еще стоит отметить, что после перенесенной скарлатины, иммунитет вырабатывает к ней стойкость, благодаря чему, заболеть этой болезнью второй раз сложнее. Однако, бактериальная инфекция имеет свойство мутировать, поэтому, повторное заболевание данной болезнью возможно. Это все сказано к тому, что не стоит пренебрегать правилами профилактики скарлатины.
Согласно классификации по А.А. Колтыпину, скарлатину можно разделить следующим образом:
- Типичная форма – классическое течение болезни со всеми свойственными ей симптомами;
- Атипичная форма – течение заболевание может проходить без характерных для скарлатины симптомов;
Типичная форма также классифицируется по тяжести и течению заболевания…
- Легкая форма, переходная к форме средней тяжести;
- Среднетяжелая форма, переходная к тяжелой форме;
- Тяжелая форма скарлатины:
— Токсическая;
— Септическая;
— Токсико-септическая.
- без аллергических волн и осложнений болезни;
- с аллергическими волнами заболевания;
- с осложнениями:
— аллергического характера — нефрит, синовит, реактивный лимфаденит;
— гнойными осложнениями и септикопиемией; - абортивное течение.
Стертые формы — развитие и течение заболевания свойственно больше взрослым лицам, и проходит в легкой форме, достаточно быстро, без особых клинических проявлений – легкая, быстро проходящая сыпь, покраснение горла, легким недомоганием и тошнотой, слегка повышенной температурой тела. Однако бывает достаточно сложное течение – при токсико-септической форме.
Формы с аггравированными симптомами:
Экстрабуккальная скарлатина — течение заболевания происходит без общих клинических проявлений (симптомов). Обычно это небольшая слабость и сыпь, преимущественно в месте пореза или ожога, т.е. где была нарушена целостность кожного покрова, и куда проникла инфекция.
Токсико-септическая форма — развивается редко и, как правило, у взрослых лиц. Характерны бурное начало с гипертермией, быстрое развитие сосудистой недостаточности (глухие тоны сердца, падение артериального давления, нитевидный пульс, холодные конечности), нередко возникают геморрагии на коже. В последующие дни присоединяются осложнения инфекционно-аллергического генеза (поражения сердца, суставов, почек) или септического характера (лимфадениты, некротическая ангина, отиты и др.).
Диагностика скарлатины обычно включает в себя следующие методы обследования:
Материалом для исследования являются – мазки из носовой и ротовой полости, кровь, соскоб с кожи пациента.

Лечение скарлатины включает в себя следующие пункты:
1. Постельный режим.
2. Медикаментозная терапия:
2.1. Антибактериальная терапия;
2.2. Поддерживающая терапия.
3. Диета.
Постельный режим при скарлатине, как и при многих других заболеваниях, особенно инфекционного характера необходим для аккумулирования сил организма на борьбу с инфекцией. Кроме того, таким образом больной, и причем носитель стрептококковой инфекции, изолируется от общества, что является превентивной мерой по безопасности последних.
Соблюдение постельного режима должно происходить в течение 8-10 дней.
Помещение, где лежит больной, нужно хорошо проветривать и следить, чтобы он находился в покое.
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Как мы уже неоднократно отмечали, возбудитель скарлатины – бактерия стрептококк. В связи с этим, лечение этой болезни включает в себя обязательное применение антибактериальных препаратов (антибиотиков).
Антибиотики способствуют купированию инфекции от дальнейшего распространения, а также воздействую на бактерию, уничтожают их.
Среди антибиотиков при скарлатине можно выделить: пенициллины («Амоксициллин», «Ретарпен», «Феноксиметилпенициллин»), макролиды («Азитромицин», «Эритромицин»), цефалоспорины I поколения («Цефазолин»).
При наличии противопоказаний к вышеперечисленным препаратам, назначаются полусинтетические пенициллины или линкозамиды.
Курс антибактериальной терапии – 10 дней.
Важно! Очень важно пропить антибиотики весь курс лечения, даже если симптомы скарлатины исчезли. Это связано с тем, что малое количество бактерий может еще остаться, и со временем выработать иммунитет к антибактериальному препарату, из-за чего, при повторном заболевании этой болезнью, ранее применяемый антибиотик может оказать необходимого результата.
Для того, чтобы течение заболевание было благоприятным, а выздоровление максимально быстрым, вместе с антибактериальной терапией, рекомендуется поддерживающая терапия.
Укрепление иммунной системы. Если заболевание получило в организме свое типичное развитие, значит с иммунитетом что-то не в порядке и его нужно укрепить. Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Природным иммуностимулятором является витамин С (аскорбиновая кислота), который присутствует в большом количестве в шиповнике, клюкве, калине, облепихе, лимоне и других цитрусовых.
Помимо витамина С, рекомендуется дополнительный прием и других витаминов, особенно группы В, каждый из которых способствует нормализации деятельности всех органов и систем в целом. Для этого можно применить витаминные комплексы – «Ундевит», «Квадевит», «Компливит» и другие.
Восстановление нормальной микрофлоры кишечника. Антибиотики, вместе с патологической микрофлорой, попадая в организм человека, часто уничтожают частично и полезную микрофлору, которая находясь в органах пищеварения способствует нормальному пищеварению. Чтобы ее восстановить, в последнее время применяют – пробиотики.
Среди пробиотиков можно выделить: «Аципол», «Бифиформ», «Линекс».
Детоксикация организма. Находясь в организме, бактериальная инфекция вырабатывает токсин, которые отравляя организм и вызывает ряд клинических проявлений скарлатины. Чтобы вывести токсин (отравляющие вещества) из организма, применяют детоксикационную терапию, которая подразумевает под собой:
- обильное питье, не менее 2 л жидкости в сутки, желательно, чтобы часть питья была с витамином С – отвар из шиповника, клюквенный морс, чай с малиной и калиной и другие;
- полоскание носо- и ротоглотки слабо-соляным или фурациллиновым (1:5000) раствором, а также настоями ромашки аптечной или календулы;
- применение детоксикационных препаратов внутрь, которые связывают токсины внутри организма и способствуют их быстрейшему выведению — «Атоксил», «Альбумин», «Энтеросгель».
При аллергических реакциях. При приеме антибактериальных препаратов могут возникнуть аллергические реакции, кроме того, скарлатиновая сыпь тоже может вызывать зуд кожи. Чтобы купировать эти процессы, применяют антигистаминные препараты.
Среди антигистаминных препаратов можно выделить: «Кларитин», «Супрастин», «Цетрин».
При высокой температуре тела. Очень важно температуру тела не понижать, если она не поднимается выше 38,5 °С, т.к. повышенная температура тела является ответной реакцией организма на болезнетворную микрофлору, благодаря чему, он буквально «выжигает» инфекцию. Если же температура выше 38,5 °С или присутствует у больного дольше 4х дней, тогда необходимо обратиться к врачу.
Среди понижающих температуру тела препаратов можно выделить: «Парацетамол», «Ибупрофен», «Диклофенак», «Нимесил».
У вышеперечисленных препаратов есть ограничение по возрасту.
Детям температуру лучше понижать с помощью влажных прохладных компрессов — на лоб, шею, запястья, область подмышек, икроножные мышцы, «уксусные носочки».
При тошноте и рвоте можно применить: «Мотилиум», «Пипольфен», «Церукал».
Очень важно при лечении скарлатине соблюдать диетические рацион.
Следует ограничить от употребления жирной, острой, жаренной и копченной пищи, которые нагружают и без того ослабленный инфекцией организм. Исключите также из рациона газировки, шоколад, кофе и другие продукты, раздражающие воспаленные слизистые ротовой полости.
Отдавайте в пище предпочтение легким жидким бульонам, супам, жидким кашам, а также растительной пище – свежим овощам и фруктам, которые помогут обеспечить организм необходимым запасом витаминов и микроэлементов.
В целом, при скарлатине можно применять лечебное питание, разработанное М.И. Певзнером – диета №2 (стол №2).

Лимонная кислота. При начальной стадии скарлатины сделайте 30% раствор лимонной кислоты, которым нужно полоскать ротовую полость и горло, в течение дня, каждые 1-2 часа.
Валериана. Для купирования развития скарлатины, добавляйте в пищу 1-2 г измельченных корней валерианы, 3-4 раза в день.
Кедр. Измельчите кедровых веточек с хвоей, после чего 10 ст. ложек средства засыпьте в термос и залейте его 1 литром кипятка. Отставьте средство для настаивания, часов на 10, после чего процедите его, и пейте вместо воды, в течение дня. Курс лечения – 3-6 месяцев, но между каждым месяцем нужно делать 2х недельный перерыв.
Петрушка. 1 ст. ложку измельченных корней петрушки залейте 250 мл кипятка, накройте стакан и отставьте на 30 мнут для настаивания, после чего процедите средство, и принимайте по 1 ст. ложке 3-4 раза в день.
Ромашка, шалфей, календула. Данные средства обладают антисептическим эффектом, поэтому полощите настоями из этих даров природы ротоглотку каждые 3 часа, в течение дня. Чтобы приготовить настой из этих растений, нужно 1 ст. ложку измельченного высушенного сырья залить стаканом кипятка, дать настояться около 30 минут, процедить и можно начинать применять.

- при вспышках инфекции в детском садике или школе, оставьте ребенка на своем попечении;
- в осенне-зимне-весенний период дополнительно пополняйте свой организм витаминами и микроэлементами – свежие овощи и фрукты, а также витаминные комплексы;
- соблюдайте правила личной гигиены;
- приучите ребенка не трогать своего лица, носа или ротовой полости немытыми руками, например, во время прогулки на улице;
- избегайте в период вспышки ОРЗ-заболеваний мест большого скопления людей – общественный транспорт, места общественного гулянья/отдыха в закрытых помещениях;
- не допускайте переохлаждения организма;
- не используйте на работе или других местах общую посуду для питья или еду – бутылку, кружку, тарелку, столовые принадлежности;
- если дома есть заболевший скарлатиной, выделите ему для личного пользования кухонные и столовые приборы, постельные и банные принадлежности;
- при общении с кем-либо, старайтесь держаться определенной дистанции, чтобы при разговоре слюна собеседника не могла достигнуть Вашего лица;
- после выздоровления от скарлатины, детям дошкольного возраста и первых двух классов школ можно помещать учебные заведения только спустя 12 дней;
- чаще проветривайте помещение, в котором Вы часто находитесь, а также делайте в нем влажную уборку, не менее 3х раз в неделю;
- если в доме установлен кондиционер, воздухоочиститель, есть пылесос, не забывайте их периодически чистить, т.к. их фильтры со временем становятся местом жительства и размножения различной инфекции;
- старайтесь больше двигаться, чтобы кровь в Вашем организме всегда отменно циркулировала;
- избегайте стрессов, если нужно, смените работу;
- не оставляйте на самотек заболевания, чтобы они не переходили в хроническую форму.
источник






