Процедура катетеризации сердца (или зондирования) заключается во введении катетеров (тонких гибких трубочек из пластика) в полости сердца или просвет магистральных сосудов через периферические сосуды. Такая методика может применяться для осуществления ряда диагностических исследований – ангиографии, эндомиокардиальной биопсии, внутрисосудистого УЗИ, измерения сердечного выброса, оценки миокардиального метаболизма или изучения состояния шунтов. Кроме этого, катетеризация сердца может проводиться и в лечебных целях.
За разработку такого метода диагностики в 1956 году Вернеру Форссману, Дикинсону Ричардсу и Андре Фредерику Курнану была присуждена Нобелевская премия. С тех пор, благодаря научно-техническому прогрессу, технология выполнения катетеризации сердца значительно усовершенствовалась и стала еще более безопасной и высокоинформативной.
В последние годы значение этой диагностической процедуры несколько снизилось, благодаря появлению ряда неинвазивных исследований (это МРТ и КТ сердца, радиоизотопная кардиография, Эхо-допплеркардиография). Однако в некоторых случаях диагностика патологий этого жизненно важного органа не может быть полной без выполнения такого инвазивного метода обследования.
В этой статье мы ознакомим вас с показаниями, способами подготовки и выполнения, возможными противопоказаниями и осложнениями катетеризации сердца. Полученная информация поможет вам понять суть этого исследования, и вы сможете задать возникшие вопросы своему лечащему кардиологу.
Существует два вида этой процедуры:
- большая катетеризация (или катетеризация левых отделов сердца) – выполняется чаще, катетер продвигают через аорту в левый желудочек до коронарных сосудов;
- малая катетеризация (или катетеризация правых отделов сердца) – катетер в правые отделы сердца и легочные артерии может внедряться через вены паховой области или локтевого сгиба, иногда применяются «плавающие» катетеры, попадающие в сердце вместе с током венозной крови.
Кроме этого, может выполняться синхронная (или симультанная) катетеризация, во время которой в сердце через артерию и вену вводятся два катетера. Во время процедуры их могут располагать напротив друг друга таким образом, чтобы их разделял только сердечный клапан (например, аортальный или митральный). Такая методика позволяет рассчитывать градиент давления, создаваемый отверстиями сердечных клапанов.
Катетеризация сердца в диагностических целях назначается в тех случаях, когда врачу необходимо получить максимально детальную информацию о коронарных сосудах и сердце больного, а другие методики обследования не могут предоставить исчерпывающие данные о степени, причинах нарушения гемодинамики и ее особенностях. После получения результатов специалист может составить правильный план лечения (например, назначить проведение хирургической операции).
Диагностическая катетеризация сердца может назначаться в следующих клинических случаях:
Процедура позволяет установить характер поражений коронарных сосудов, тканей миокарда или сердечных клапанов, который не может определяться при выполнении других исследований (т. е. если они показывают сомнительные результаты). Кроме этого, катетеризация сердца дает возможность оценивать тяжесть таких повреждений и исследовать патофизиологические механизмы изменений функций миокарда. Как правило, такой метод диагностики назначается перед выполнением кардиохирургических вмешательств.
Катетеризация сердца в лечебных целях может назначаться в следующих случаях:
- лечение некоторых пороков сердца;
- необходимость раскрытия суженных (стенозированных) каналов;
- интракоронарный тромболизис;
- выполнение стентирования или ангиопластики нездоровых артерий.
Катетеризация сердца может выполняться больным любого возраста при отсутствии противопоказаний к проведению такого метода диагностики или лечения.
В некоторых случаях выполнение катетеризации сердца не может выполняться при наличии следующих относительных противопоказаний:
- острые инфекционные заболевания;
- лихорадка;
- системная инфекция;
- не устраненная дигиталисная интоксикация или гипокалиемия;
- отек легких;
- тяжелый периферический атеросклероз;
- неконтролируемая гипертензия или аритмия;
- декомпенсированное течение сердечной недостаточности;
- тяжелая анемия;
- выраженная коагулопатия;
- аллергическая реакция на применяемый контрастный препарат;
- желудочно-кишечное кровотечение;
- тяжелые формы почечной недостаточности;
- беременность и кормление грудью.
Необходимость выполнения катетеризации в таких случаях устанавливается для каждого больного индивидуально и всецело зависит от клинического случая. Обычно процедура может проводиться после устранения противопоказания или после специальной подготовки больного.
Иногда специалистам приходится обходиться без назначения такой диагностической процедуры по причине отказа пациента от ее выполнения.
При назначении катетеризации сердца больной обязательно должен сообщить врачу о таких состояниях:
- возможная беременность;
- прием лекарственных препаратов или БАДов;
- прием сахароснижающих препаратов;
- наличие аллергической реакции в прошлом на йод, рентгеноконтрастные средства или морепродукты, латекс или резину;
- прием Виагры или других препаратов для устранения эректильной дисфункции.
Особенно тщательная подготовка больного к исследованию рекомендуется в следующих клинических случаях:
- наличие тяжелых сопутствующих патологий (инсулинзависимый диабет, тяжелая легочная недостаточность, почечная недостаточность, тяжелые поражения периферических или мозговых сосудов);
- принадлежность к IV функциональному классу сердечной недостаточности (по классификации NYHA);
- выраженная дисфункция левого желудочка;
- возраст пациента до 1 года или старше 70 лет.
В вышеописанных случаях катетеризация сердца выполняется с особой осторожностью, т. к. при наличии этих состояний риск наступления возможного летального исхода возрастает.
После назначения процедуры врач обязательно знакомит пациента с принципами техники выполнения исследования и возможными рисками и противопоказаниями. После этого больной подписывает документы о согласии на проведение катетеризации, и специалист дает ему детальные рекомендации о подготовке к предстоящему обследованию:
- За 14 дней до процедуры пациент сдает анализы крови, мочи и проходит ЭКГ, Эхо-КГ и рентгенографию грудной клетки. При необходимости врач может назначать дополнительные исследования.
- При необходимости может рекомендоваться изменение в режиме приема некоторых принимаемых лекарственных средств или прием препаратов (успокоительных, антикоагулянтов и пр.).
- Больной может прийти на процедуру в день исследования или госпитализироваться за 1-2 дня до катетеризации. При оформлении в стационар пациенту следует взять с собой необходимые вещи (тапочки, удобную одежду, средства гигиены и пр.). Эти же предметы могут понадобиться, если больной будет после процедуры оставаться под медицинским наблюдением. Поэтому их следует взять с собой из дома перед посещением диагностического центра.
- При необходимости может проводиться проба на местный анестетик, применяющийся для обезболивания, или контрастный препарат.
- Не забыть вовремя принять те лекарства, которые назначались врачом для подготовки к исследованию.
- Вечером перед исследованием принять душ и сбрить волосы с зоны предлагаемого введения катетера.
- За 6-8 часов до обследования необходимо отказаться от приема жидкостей и пищи.
- Если после процедуры пациент планирует отправиться домой, то у него должен быть сопровождающий.
- Перед процедурой оставить у близких или в палате зубные протезы, слуховой аппарат, очки, телефон и другие мешающие выполнению исследования предметы.
Больному следует помнить о том, что катетеризация сердца является безболезненной процедурой. Во время исследования он будет находиться в сознании, сможет общаться с врачом и выполнять те действия, которые ему будут рекомендованы специалистом.
Иногда во время процедуры может ощущаться сердцебиение, легкое жжение в месте введения катетера или чувство жара. Эти несколько дискомфортные ощущения не должны пугать больного, т. к. они не указывают на какие-либо осложнения и быстро устраняются самостоятельно после завершения исследования.
- За час до процедуры больному вводят седативное средство.
- После транспортировки в специально оборудованный кабинет ему предлагают переодеться в одноразовую одежду и укладывают на стол.
- Медицинская сестра пунктирует вену больного для вливания необходимых препаратов. При необходимости вводится катетер в мочевой пузырь.
- Врач обеззараживает место введения сердечного катетера (локтевой сгиб, запястье или паховую зону) и выполняет местную анестезию. После достижения обезболивающего эффекта специалист делает небольшой надрез для введения катетера или пунктирует сосуд толстой иглой.
- Врач начинает вводить катетер в выбранный кровеносный сосуд и под рентгеноскопическим контролем продвигает его к желудочкам сердца или коронарным сосудам.
- После достижения левого или правого желудочка к катетеру присоединяют манометр и измеряют давление. При необходимости выполняются другие необходимые процедуры (биопсия, аортограмма и пр.).
- Для выполнения ангиографии в катетер вводится рентгеноконтрастное средство, делающее видимыми желудочки и коронарные сосуды. Специалист изучает их состояние, выполняет снимки и делает необходимые заключения. При выполнении снимков врач может попросить пациента задержать дыхание, глубоко вдохнуть или покашлять.
- При введении контраста для исследования желудочков у больного на несколько секунд может появляться ощущение жара или тепла. Если же препарат вводится только для изучения состояния коронарных артерий, то такое ощущение не появляется, т. к. для этого используется меньшая доза йодсодержащего препарата. Если после введения контраста больной ощущает зуд, тошноту, комок в горле или стеснение в грудной клетке, то он должен незамедлительно сообщить о них врачу.
- При необходимости во время исследования могут рекомендоваться дозированные физические нагрузки или физиологические пробы. Для этого используется такое приспособление как эргометр.
- После завершения исследования врач удаляет сердечный катетер, при необходимости накладывает швы на место небольшого разреза или коллагеновый герметик. После этого выполняется давящая повязка, препятствующая кровотечению и образованию подкожных гематом.
- Медсестра удаляет иглу, вводящуюся для выполнения внутривенной инфузии, и катетер из мочевого пузыря (если он вводился).
После завершения катетеризации сердца больной может отправляться домой после полной стабилизации общего состояния (обычно это происходит через несколько часов) или остается под медицинским наблюдением до следующего утра.
Непосредственная подготовка больного к исследованию занимает от 1 до 2 часов, сама катетеризация сердца длится около 30-60 минут. При необходимости выполнения дополнительных диагностических или лечебных манипуляций процедура может продолжаться более 1 часа.
Во время катетеризации сердца могут проводиться такие методики обследования:
- ангиография – для визуализации камер сердца, коронарных сосудов, легочных артерий и аорты;
- исследование внутрисердечного шунтирования крови – для определения уровня содержания кислорода в разных отделах сердца и магистральных сосудах;
- внутрисосудистое УЗИ – выполняется при помощи миниатюрного УЗ-датчика, прикрепленного к концу сердечного катетера для изучения просвета сосуда, стенки венечной артерии и нелинейных потоков крови;
- эндомиокардиальная биопсия – выполняется при помощи специального катетера для биопсии, проводится для выявления состояний, спровоцированных инфильтративными и инфекционными заболеваниями, или реакции отторжения трансплантата;
- измерение сердечного кровотока или выброса – методика проводится при помощи способа термодилюции, индикаторной дилюции или метода Фика;
- измерение кровотока в коронарных артериях – выполняется при помощи специальных катетеров с допплеровскими датчиками потока или встроенными датчиками давления, которые оценивают степень стеноза сосудов.
После завершения катетеризации сердца пациенту рекомендуется:
- Несколько часов после исследования находиться под медицинским наблюдением. Врач может порекомендовать остаться в стационаре до следующего утра или разрешит отправиться домой в день катетеризации, но только после полной стабилизации общего состояния.
- Ели катетер вводился через паховую область, то для предупреждения кровотечения после процедуры следует полежать несколько часов на спине.
- Если катетер вводился в локтевую вену, то после исследования нельзя сгибать руку на протяжении нескольких часов.
- Принять обезболивающий препарат, если в месте введения катетера ощущается боль после окончания действия местного обезболивания.
- После процедуры нельзя садиться за руль. До дома больного должен кто-то сопровождать.
- После введения контрастного средства в течение последующих 24 часов выпить не менее 2 литров воды (для наиболее быстрого выведения препарата из организма).
- Вовремя выполнять обработку места введения катетера антисептическим раствором и менять повязку.
- Начать принимать душ только после разрешения врача.
- В течение недели ограничить физическую нагрузку.
- Если до процедуры врач отменил прием каких-то препаратов, то следует уточнить у специалиста, когда можно будет продолжить курс терапии.
- Повторно посетить врача в назначенный день.
При правильной подготовке пациента, выявлении всех возможных противопоказаний и высокой квалификации врача, выполняющего исследование, осложнения после катетеризации сердца развиваются редко. Возможные последствия процедуры во многом зависят от того, какие отделы сердца обследуются.
При выполнении катетеризации правого желудочка существует небольшой риск развития аритмии и отека легкого, а наиболее часто возникают желудочковые или предсердные аритмии. В крайне редких случаях может развиваться инфаркт легкого, перфорация правого желудочка или легочной артерии. При проведении исследования левых отделов сердца возможно скопление воздуха или крови в плевральной полости и поражение перикарда.
Иногда во время или после катетеризации сердца могут возникать и некоторые другие осложнения:
- резкое снижение артериального давления;
- инфаркт миокарда;
- инсульт;
- повреждение коронарного сосуда;
- тромбоэмболия;
- инфицирование места введения катетера;
- кровотечение в области введения катетера;
- аллергическая реакция на используемый контрастный препарат;
- поражение почек из-за применения контраста (обычно происходит при сахарном диабете или патологиях почек);
- летальный исход.
Следует отметить, что инсульт и инфаркт миокарда при катетеризации сердца могут наступать только в 0,1 % случаев, а летальный исход – у 0,1-0,2 % пациентов. Частота развития инсульта возрастает у пациентов, которым уже исполнилось 80 лет.
Катетеризация сердца является инвазивной, но высокоинформативной диагностической процедурой. В некоторых клинических случаях она не может заменяться другими, неинвазивными современными методиками обследования. При правильной подготовке к исследованию, соблюдении рекомендаций специалиста, высокой квалификации врача и выявлении всех возможных противопоказаний риск осложнений такой процедуры остается невысоким. В некоторых случаях катетеризация сердца проводится с лечебными целями.
источник
Катетер Ямик является устройством, благодаря которому уже большое количество пациентов различных лор клиник, успешно избавились от гайморита, не прибегая к хирургическим операциям. Примечательно то, что автором этой методики стал российский врач отоларинголог.
Эта процедура была изобретена доктором Козловым, смысл которой заключается в высасывании содержимого из больной пазухи без нарушения её целостности и травматизации слизистой. Единственной возможностью устранения патологической жидкости и гноя ранее являлась операция, при которой делался прокол (пункция).
Прокол — очень неприятная и болезненная процедура, которая, к тому же не всегда приводит к положительному результату, а также требует определённого времени для восстановления.
Поэтому возможность очищения синусов, без назначения сильнодействующих средств и проколов, при помощи такого устройства, как катетер стало совершенно новым словом в лечении гайморита.
Ямик-катетер сделан из мягкого латексного материала, поэтому он не травмирует слизистую носа.
Такой выбор даёт возможность для применения катетера при гайморите, не только у взрослых людей, но и у детей с пяти лет. А в основе действия этой процедуры лежит использование разности давления, создаваемого в носовой полости.
Система катетера очень проста в устройстве и состоит из двух основных деталей:
- (1) Задний баллон;
- (2) Гибкий стержень из металла;
- (3) Клапан для раздувания заднего балона.
- (4) Передний баллон;
- (5) Клапан для переднего баллона;
- (6) Рабочий канал;
- (7) Переходник для шприца.
- Для проведения процедуры, при помощи устройства ямик, пациенту необходимо находиться в сидячем положении;
- Перед началом ему проводят анестезию, это может быть лидокаин или новокаин в виде спрея. После чего, по нижней части носового канала вводят катетер;
- Пластиковая и гибкая трубка этого устройства хорошо подстраивается под особенности строения внутренней стенки носа у любого пациента.
- После введения задний баллон раздувают, тем самым закупоривая носоглотку от поступления воздуха;
- С другой стороны, баллон размещается в полости носа и таким же способом надувается;
- Герметично закрывая полость, к манжетке присоединяется шприц и с его помощью отсасывают воздух;
- Внутри носа создаётся вакуум, который открывает гайморовы пазухи. В результате гной самостоятельно переходит в носовую полость, а затем попадает в шприц.
Повторяется процедура до тех пор, пока в шприц не перестанет поступать гнойный патологический секрет.
При помощи катетера ямик можно не только удалять гнойное содержимое, когда проводится лечение гайморита, но также проводить диагностику и профилактику обострения заболевания.
Для этого больной из положения сидя ложится набок. А при помощи шприца ему прямо в пазуху нагнетается лекарственное средство или диагностическое вещество. После этого выпускается из баллонов воздух, а катетер вынимается.
Лечение воспаления пазух при помощи ямик-катетера требует от 3 до 6 процедур Только тогда, возможно достижение желаемого результата.
Длительность каждого сеанса по времени не превышает восьми минут.
Ямик метод – это простая и безболезненная процедура, которая не требует от пациента длительной подготовки.
Подходит для детей и беременных мам.
Кроме того, применение местного лечения особенно актуально у маленьких детей и беременных женщин с таким диагнозом, как гайморит.
Низкий уровень побочных действий.
Позволяет добиться наиболее максимального эффекта от вводимых препаратов, при минимальных побочных действиях.
На проведение такого лечения может согласиться даже пациент, который из-за боязни боли наотрез отказывался от пункции (прокола).
И к тому же многолетний опыт врачей, по использованию Ямик-катетера доказывает эффективность этого метода. Об этом можно прочесть множество отзывов не только от пациентов, но и от специалистов в отоларингологии.
Эффективность подобной процедуры и высокая её безопасность нашли широкое применение для устранения заболеваний, её можно использовать в следующих ситуациях:
- Лечение острого гайморита;
- Комплексная терапия хронического гайморита;
- При воспалении фронтальной, клиновидной пазухи и пазух решетчатой кости;
- Подготовка к операции на ЛОР-органах;
- Профилактика возникновения гнойного синусита после оперативного вмешательства.
В некоторых случаях применение такого метода противопоказано. Причиной отказа в проведении процедуры может быть:
Из-за опасности капиллярного кровотечения.
Так как при этом заболевании можно при катетеризации случайно нарушить целостность слизистой носа или спровоцировать отрыв полипа.
Ввиду наличия множества хронических патологий.
Для лечения гайморита у детей в возрасте до 5 лет, предусмотрены другие методы терапии и ямик процедура для них не подойдёт.
Использование катетера является качественной и безопасной альтернативой пункции носовой пазухи, на которую можно было решиться только в самых крайних случаях.
Теперь нет необходимости терпеть боль, а также есть возможность получения качественного лечения без побочных и нежелательных последствий.
источник
Слово «ангина» произошло от латинского слова «ango», что в переводе означает «сжимать, душить».
Интересные факты
Впервые упоминания об ангине встречаются еще в трудах Гиппократа (IV – V век до н. э.), а также в рукописях Абу Али Ибн Сины (Авиценны, XI век) в которых описываются случаи асфиксии (удушения) при ангине.
Глоточное лимфоидное кольцо расположено между ротовой полостью и глоткой. Оно представляет собой 6 миндалин и скопление лимфоидных гранул на задней стенке глотки.
Кольцо состоит из:
- двух небных миндалин;
- двух трубных миндалин;
- глоточной миндалины;
- язычной миндалины.
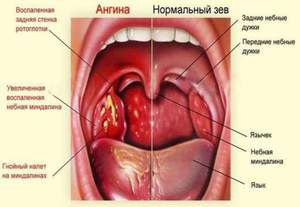
Наиболее часто поражаются именно небные миндалины, остальные поражаются в очень редких случаях. Именно воспаление небных миндалин принято считать ангиной.
Структура небных миндалин
Поверхность миндалин покрыта слизистой оболочкой розоватого цвета. Миндалина состоит из скопления лимфоидной ткани, в которой расположено множество лакун. Они представляют собой глубокие борозды внутри миндалин, открывающиеся на поверхности в виде отверстий. Также в толще миндалин располагаются лимфатические фолликулы, в которых вырабатываются и скапливаются лейкоциты (клетки иммунной защиты).
Причинами заболевания ангиной являются три большие группы возбудителей:
- Бактерии. В полости рта постоянно присутствуют бактерии, которые являются нормальной микрофлорой. Эти бактерии относятся к группе условно-патогенных возбудителей, которые могут вызывать заболевание только при определенных условиях. Другой группой являются патогенные бактерии. Попадая в организм, они задерживаются на поверхности миндалин, где при благоприятных условиях начинают размножаться. Возникает локальный иммунный ответ с воспалением и отеком миндалин, что проявляется в виде тонзиллита.
- Вирусы. Большая часть ангин, особенно в детском возрасте, обусловлена причиной заражения человека вирусом. Эти ангины отличаются от бактериальных ангин короткой продолжительностью и более легким течением. Также стоит отметить, что в случаях, когда причиной ангины являются вирусы, лечение антибиотиками является неэффективным.
- Грибки.Грибки присутствуют практически везде, и организм человека не является исключением. В небольшом количестве они всегда находятся на слизистых оболочках полости рта. Активный рост грибков сдерживает иммунная система и условно-патогенные бактерии. При сниженном иммунитете или при длительном приеме антибиотиков без использования противогрибковых препаратов грибки стремительно размножаются, поражают миндалины и, как следствие, развивается ангина.
Предрасполагающими факторами развития ангины являются:
- Патология носа и околоносовых пазух. При ринитах и гайморите (воспаление верхнечелюстных пазух) создаются благоприятные условия для развития и распространения инфекции. Длительное течение ринита или гайморита приводит к тому, что возбудитель инфекции попадает в ротоглотку и на поверхность слизистой оболочки миндалин, где размножается, вызывая развитие ангины.
- Общее и местное переохлаждение организма. При общем переохлаждении снижается иммунологическая защита организма, что приводит к созданию благоприятных условий для активизации условно-патогенной микрофлоры, постоянно находящейся в складках слизистой оболочки миндалин. При местном переохлаждении миндалин сосуды суживаются, снижается местное кровообращение. Вместе со снижением притока крови уменьшается количество лейкоцитов в миндалинах, что также приводит к активизации условно-патогенной микрофлоры и развитию ангины.
- Заболевания желудочно-кишечного тракта. При любых заболеваниях желудочно-кишечного тракта в зависимости от степени и тяжести поражения нарушается пищеварение и всасывание питательных веществ и витаминов. Нехватка этих компонентов ведет к нарушению создания организмом иммунных клеток и снижению общего иммунитета. Как следствие, резистентность (сопротивляемость) организма к заболеваниям снижается, что в первую очередь проявляется инфекционными заболеваниями верхних дыхательных путей, в том числе и ангиной.
- Злоупотребление алкоголем. Частое употребление алкоголя наряду с остальными вредными воздействиями на организм человека также снижает общий иммунитет. Кроме своего общего воздействия он оказывает и местное воздействие на миндалины. Это выражается в частом раздражающем воздействии алкоголя на слизистую оболочку миндалин и ее повреждении, что создает благоприятные условия для развития ангины.
- Неправильное питание. Однообразная пища с низким содержанием витаминов приводит к развитию анемии и снижению иммунитета. К витаминам, участвующим в формировании эритроцитов, относятся витамины группы В. Недостаточность витамина С приводит к повышению проницаемости стенки сосудов, что облегчает бактериям получение питательных веществ, циркулирующих в крови, и ускоряет проникновение токсинов в кровеносное русло.
- Курение. При курении сигаретный дым с примесью токсинов и смол воздействует на слизистую миндалин, меняя ее структуру. Также под воздействием никотина происходит спазм сосудов, что уменьшает приток крови к миндалинам и, как результат, снижается местный иммунитет.
По течению ангина делится на:
- острую;
- хроническую.
В зависимости от возбудителя различают:
- вирусную;
- бактериальную;
- грибковую.
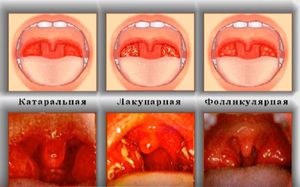
По клиническому течению ангина является:
- катаральной;
- фолликулярной;
- лакунарной.
Стойкое хроническое воспаление небных миндалин, характеризующееся часто повторяющимися эпизодами обострения с симптомами общей интоксикации. Частота хронической ангины среди взрослого населения составляет 4 – 10%, а среди детского достигает 12 – 15%.
Хронической считается ангина, которая возникает не реже 2 – 3 раз в год. В норме в миндалинах лимфоциты должны уничтожить всех возбудителей, вызвавших ангину. Но в ряде случаев при недостаточно длительном лечении ангины или вовсе отсутствии такового возбудитель заболевания не уничтожается полностью. Он впадает в состояние ожидания, при котором клетки иммунной защиты не могут распознать и уничтожить его. Затем при наступлении благоприятных условий возбудитель снова активизируется, вызывая очередной эпизод болезни.
Из-за часто возникающих ангин происходят структурные изменения в самих миндалинах. В норме на поверхности миндалин находится множество лакун, которые переходят в крипты, уходящие вглубь миндалин. Крипты дренируются в лимфатические сосуды. При хроническом тонзиллите происходит деформация и склероз крипт, что нарушает дренажную функцию. Образуется застой в лакунах и криптах, где и находятся возбудители ангины, до того момента, пока снова на миндалины или организм в целом не воздействуют факторы, снижающие иммунитет.
Ангина вирусного происхождения встречается в несколько раз чаще, чем бактериальная. Вирусная ангина отличается более легким течением и крайне редким развитием серьезных осложнений со стороны внутренних органов. Вирусная ангина в абсолютном большинстве случаев (более 90%) встречается у детей в возрасте от 1 до 3 лет. Вероятность заболевания данным недугом взрослого человека минимальна.
Возбудителями заболевания могут быть различные виды вирусов, которые чаще всего передаются от больного человека воздушно-капельным путем, реже – через грязные руки и прямой контакт.
Основными патогенными агентами, способными вызвать вирусную ангину, являются:
- вирус гриппа;
- вирус парагриппа;
- аденовирус;
- энтеровирус (ECHO и Коксаки);
- респираторно-синцитиальный вирус;
- ротавирус;
- риновирус;
- коронавирус;
- вирус простого герпеса;
- вирус кори;
- вирус Эпштейна-Барр.
Для всех вирусных ангин, вне зависимости от возбудителя, характерно наличие общих и местных признаков инфекционного процесса. Для детей младше 3 лет ввиду возрастных особенностей организма к основным группам признаков присоединяются симптомы поражения желудочно-кишечного тракта.
Общими симптомами вирусной ангины являются:
- повышение температуры тела;
- судороги на фоне повышенной температуры;
- головная боль;
- общая слабость и вялость;
- ломота в костях и мышцах.
Местными симптомами вирусной ангины являются:
- кашель;
- насморк;
- покраснение глаз и слезотечение;
- боль в горле;
- осиплость голоса;
- увеличение и болезненность подчелюстных лимфатических узлов;
- покраснение и увеличение небных миндалин;
- покраснение задней части глотки;
- появление мелких пузырьков и язвочек на миндалинах.
Симптомами поражения желудочно-кишечного тракта при вирусной ангине являются:
- отказ от приема пищи;
- рвота;
- боль в животе;
- вздутие живота;
- колики;
- диарея.
Отличительной особенностью бактериальной ангины от вирусной является наличие на поверхности миндалин белесоватого налета. Этот налет не что иное, как гнойные отложения — результат борьбы иммунной системы с инфекцией. Бактериальная ангина начинается с повышения температуры тела, покраснения небных миндалин, болевых ощущений в горле и признаков общей слабости. На второй, реже — третий день заболевания, на поверхности миндалин появляются гнойные отложения. В этот же период возникает боль при глотании. При надлежащем лечении гнойный налет исчезает на 2 – 5 день лечения.
Возбудителями бактериальной ангины являются:
- стрептококки;
- диплококки;
- пневмококки;
- стафилококки;
- энтеробактерии.
Наиболее частым возбудителем ангины является β-гемолитический стрептококк группы А. Из всех бактериальных ангин на его долю приходится 35 – 60% случаев. Еще одной важной отличительной чертой этого стрептококка от других возбудителей ангины является наличие осложнений с поражением так называемых органов-мишеней (сердечных клапанов, почек и суставов). Факт возможности таких осложнений вынуждает более серьезно посмотреть на такое простое заболевание как ангина. Для избегания возможности возникновения поражения органов-мишеней необходима своевременная диагностика бактериальной ангины, а также ее адекватное лечение.
Возбудителями грибковой ангины являются:
- candida albicans;
- candida tropicalis;
- candida glabrata;
- leptotrix bucalis.
Чаще всего грибковая ангина встречается у детей до года. Это обусловлено тем, что иммунная система новорожденных еще не функционирует в полную силу. Организм ребенка впервые встречается с враждебными грибками не в состоянии адекватно им противостоять. Грибки попадают на слизистую небных миндалин, где активно растут, вызывая тонзиллит.
Другой причиной грибковой ангины является дисбактериоз, который возникает на фоне длительного приема антибиотиков. В полости рта живут условно-патогенные бактерии и грибки, которые уживаются друг с другом. При снижении количества бактерий уменьшается сдерживающий фактор в их лице, и начинается активный рост грибков. Но для возникновения грибковой ангины кроме дисбактериоза необходимо также и снижение иммунитета организма.
К нарушениям баланса микрофлоры приводят:
- нарушение качества питания;
- изнуряющие организм диеты;
- длительный прием антибиотиков и кортикостероидов;
- нарушения метаболизма;
- хронические заболевания ротовой полости, глотки, миндалин;
- снижение иммунитета (прием иммунодепрессантов, ВИЧ-инфекция).
При грибковой ангине клиническая картина выражена слабо. Начинается она с покраснения небных миндалин и незначительного повышения температуры тела. Боль в горле также слабо выражена и в покое проявляется редко, усиливаясь при глотании. Возможно появление неприятного привкуса или запаха изо рта. При осмотре на поверхности небных миндалин отмечается наличие белого или желтоватого творожистого налета, который располагается в виде островков. Далее этот налет может распространяться на дужки и язычок. Лимфатические узлы увеличиваются незначительно или вовсе не увеличиваются. Длительность грибковой ангины составляет 6 – 10 дней. При отсутствии лечения в период клинических проявлений грибковой ангины она часто переходит в хроническую стадию.
Характеризуется односторонним или двухсторонним поражением только слизистой оболочки миндалин. Начинается остро с появления ощущения жжения или боли в горле, усиливающейся при глотании. Температура тела колеблется в пределах 38 градусов. При осмотре отмечается покраснение слизистой миндалин и небных дужек. Продолжительность заболевания составляет 3 – 5 дней.
В процесс вовлекается слизистая оболочка и фолликулы небных миндалин. Начинается остро с выраженных болей в горле. Температура тела достигает 39 градусов. Возникает интоксикационный синдром, проявляющийся слабостью, сонливостью, головной болью, у детей может проявляться рвотой. При осмотре видно покраснение слизистой миндалин и дужек. На поверхности миндалин видны белесоватые точки (нагноившиеся фолликулы) величиной 1 – 3 мм. Они вскрываются на 2 – 4 день, образуя быстро заживающие эрозии. Длительность заболевания составляет 6 – 8 дней.
Миндалины поражаются глубоко с вовлечением в процесс лакун, в которых скапливается гной. Поражаются, как правило, обе миндалины. Начало такое же, как и при фолликулярной ангине. Течение тяжелее с более выраженной интоксикацией организма. При осмотре отмечается отек и увеличение миндалин. На фоне гиперемированной слизистой оболочки в области устьев лакун видны участки некроза (мертвой ткани) и островки желтовато-белого налета. Миндалины могут быть частично или полностью покрыты фибринозным налетом, который легко удаляется с поверхности. Длится такая ангина 6 – 8 дней.

Симптомами ангины являются:
- повышение температуры;
- боль в горле;
- затруднение при глотании;
- общая слабость;
- налет на миндалинах;
- увеличение лимфатических узлов.
Как и при любом другом заболевании инфекционного характера с воспалением имеет место повышение температуры тела. Стоит отметить, что при разных видах ангины температура колеблется как по длительности, так и по своей высоте. При самой легкой, катаральной, ангине температура редко превышает 38 градусов и длится более 1 – 2 дней. При более тяжелых формах ангины, таких как лакунарная и фолликулярная, температура держится в пределах 38 – 40 градусов и по своей продолжительности может достигать шести дней.
Отдельно стоит упомянуть о вирусной ангине. Температура тела при вирусной ангине почти всегда держится в пределах 39 – 40 градусов. В случаях, когда к вирусной инфекции не присоединяется бактериальная, температура длится 2 – 4 дня.
При высокой температуре у детей могут возникать фебрильные судороги. Проявляется это сильным напряжением всех мышц тела, которое сменяется ритмичными вздрагиваниями и подергиваниями. Частота постепенно снижается до полного исчезновения. Возможен вариант судорог только с локальными проявлениями в виде подергивания конечностей или закатывания глаз.
В редких случаях ангина может протекать без повышения температуры. Такое течение вовсе не свидетельствует о легком течении ангины, наоборот, говорит о ее тяжести.
Такое бывает тогда, когда причиной ангины является сразу несколько бактерий, одновременно поразивших миндалины с последующим развитием гангрены миндалин. Также такое течение ангины зачастую наблюдается в случаях выраженной иммуносупрессии (снижении защиты организма), например, при лечении иммуносупрессивными препаратами или при заболевании СПИДом.
Болевые ощущения при ангине варьируют в зависимости от тяжести ее течения. При легком течении отмечается небольшой дискомфорт в горле, жжение или легкая болезненность, усиливающаяся при глотании. Болезненность в покое возникает при глубоком поражении небных миндалин. Боль ноющего характера, сильно усиливающаяся при глотании.
В процессе воспаления организм пытается избавиться от патогенных агентов в лице бактерий или вирусов, поразивших миндалины. В результате этой борьбы выделяется множество БАВ (биологические активные вещества), которые воздействуют на нервные окончания. Повышается чувствительность болевых рецепторов, которые раздражаются химическими веществами, образующимися в очаге воспаления. Кроме химического воздействия на рецепторы также осуществляется механическое раздражение в результате их сдавливания отекшими тканями. Механический аспект усиливается при осуществлении глотания.
Хорошо себя зарекомендовали в лечении боли в горле препараты для местного применения — спреи, причем более эффективными являются препараты комплексного состава. Например, препарат Анти-Ангин® Формула спрей, которые включает в состав хлоргексидин, оказывающий бактерицидное и бактериостатическое действие и тетракаин, оказывающий местноанестезирующий эффект. Удобная форма спрея позволяет обеспечить воздействие активных компонентов препарата именно там, где оно необходимо. За счет комплексного состава, Анти-Ангин® оказывает тройное действие: помогает бороться с бактериями, снимать боль и способствует уменьшению воспаления и отека. (3)
Анти-Ангин® представлен в широкой линейке лекарственных форм: компактный спрей, пастилки и таблетки для рассасывания. (1,2,3)
Анти-Ангин® показан при проявлениях тонзиллита, фарингита и начальной стадии ангины, это может быть раздражение, стянутость, сухость или першение в горле. (1,2,3)
Анти-Ангин® таблетки не содержат сахара (2)*
Ангины, возникающие на фоне выраженного иммунодефицита с обширным некрозом миндалин, могут протекать со слабовыраженным болевым синдромом или с полным отсутствием болей. Это обусловлено тем, что в процесс вовлекаются нервные окончания, которые также разрушаются. В результате этого снижается болевая чувствительность в области поражения миндалин.
Миндалины связаны с регионарными лимфатическими узлами посредством лимфатических сосудов, по которым медиаторы воспаления из миндалин достигают лимфатических узлов. В результате, в них возникает воспалительная реакция, что приводит к их отеку и увеличению в объеме. При пальпации лимфоузлов они не спаяны с окружающими тканями, подвижны под кожей. Отмечается болезненность лимфатических узлов, усиливающаяся при надавливании.
Регионарными лимфатическими узлами являются:
- поднижнечелюстные;
- околоушные;
- затылочные;
- передние шейные.
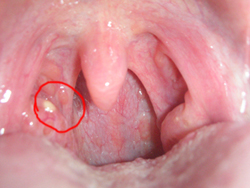
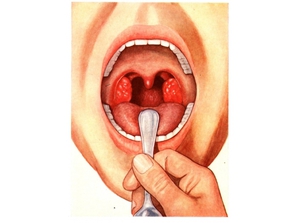
Осмотр врача – это наиболее важное звено в постановке верного диагноза. В первую очередь ЛОР-врач осматривает миндалины пациента с помощью одноразового шпателя.
При осмотре миндалин и ротоглотки обнаруживаются следующие изменения:
- покраснение небных дужек;
- наличие пузырьков и язвочек на мягком небе и дужках;
- увеличение миндалин;
- фибринозный или гнойный налет на миндалинах;
- наличие гнойных пробок в лакунах миндалин.
После осмотра ротоглотки врач прощупывает лимфатические узлы, которые находятся в непосредственной близости к миндалинам – это поднижнечелюстные, околоушные и затылочные группы лимфоузлов. При ангине они болезненные и увеличенные.
Общий анализ крови показывает повышение лейкоцитов за счет нейтрофилов, сдвиг лейкоцитарной формулы влево с перераспределением молодых и зрелых форм нейтрофилов, увеличение скорости оседания эритроцитов (СОЭ). Вышеперечисленные изменения характерны для бактериальной ангины.
Вирусная ангина отличается нормальным или немного сниженным количеством лейкоцитов. При этом может наблюдаться увеличение процентного соотношения лимфоцитов и моноцитов за счет уменьшения количества нейтрофилов. Скорость оседания эритроцитов при вирусной ангине повышается незначительно.
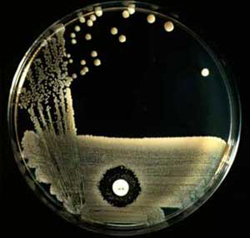
Следующий этап в диагностике ангины – это мазок из зева и полости носа. Мазок берется для бактериоскопического и бактериологического исследования до начала лечения антибиотиками.
Методами определения возбудителя ангины являются:
- Бактериоскопическое исследование. Под микроскопом можно ориентировочно определить возбудителя ангины. Этот способ позволяет выявить наличие стрептококков, которые окрашиваются по Граму в синий цвет и расположены в мазке цепочками. При грибковой ангине в мазке можно заметить ветвящиеся нити грибков – мицелий.
- Бактериологическое исследование. Перед взятием мазка из зева пациент не должен принимать пищу или жидкость в течение двух часов, не разрешается перед процедурой чистить зубы. Мазок из зева берется специальной проволочной петлей, которая обязательно должна быть стерильной. Врач проводит петлей поочередно по небным дужкам, миндалинам и задней стенке глотки, обходя участки скопления гноя. Затем петля помещается в стерильную пробирку и как можно скорее транспортируется в лабораторию, где производится посев на питательную среду. На питательной среде в благоприятных условиях начинается рост и размножение полученной из зева микрофлоры. Таким образом, через несколько дней можно определить возбудителя ангины. Во многих европейских странах последние несколько лет широко используются экспресс-тесты на выявление стрептококкового антигена в мазке из зева. С помощью этого метода диагностики в течение 5 – 7 минут можно определить наличие стрептококка.
- Серологический метод диагностики. Предназначен для выявления в крови пациента антител против ферментов β-гемолитического стрептококка группы А. Наличие большого количества этих антител, называемых Антистрептолизин-О, свидетельствует о наличии в организме стрептококковой инфекции и возможном риске развития осложнений.
К лабораторной диагностике вирусных ангин прибегают только в случаях тяжелого течения заболевания. Для этого используются ПЦР (полимеразная цепная реакция) и ИФА (иммуноферментный анализ), которые определяют наличие вирусных антигенов в мазках из зева. Эти методы предназначены для выявления вируса Эпштейна-Барр, энтеровируса, вируса герпеса и других возбудителей вирусного происхождения.
источник
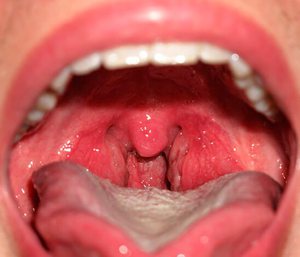
Катаральная форма наиболее легкая из всего разнообразия ангин, ведь поражения миндалин и горла развиваются в поверхностных слоях. Однако, как и другие формы ангин, она опасна возможными осложнениями. Период развития (инкубационный) заболевания составляет от двух часов до четырех дней.
Возбудителями болезни могут быть стрептококки, стафилококки, реже аденовирус или условно патогенные микроорганизмы, обитающие в глотке. Благодаря местному иммунитету активность их снижается, что препятствует развитию заболеваний. При снижении защитных сил организма в сочетании с переутомлением, переохлаждением, нарушением питания микроорганизмы становятся активными в результате чего и развивается катаральная ангина. Также пусковыми факторами могут стать гаймориты, отиты, кариес и аденоиды.
В общем анализе крови могут быть повышенны либо нормальные величины лейкоцитов и СОЭ, а в моче появиться белок (особенно при повышенной температуре).
При осмотре горла отмечаются: гиперемия и отек слизистой (дужек) глотки, а также увеличение размеров небных миндалин. Причем процесс двусторонний и не распространяется дальше дужек.
У детей и людей пожилого возраста при наличии высокой температуры может быть озноб или судороги.
Иногда катаральная ангина протекает без повышения температуры, однако даже при таком «легком» течении болезнь требует лечения и профилактики осложнений.
Утихание и полное исчезновение симптомов наблюдается на пятые — седьмые сутки болезни. Покраснение может сохраняться в области небных дужек в течение двух недель. Возможно сохранение в течение длительного времени после выздоровления субфебрильной температуры.
Переносить ангину «на ногах» для беременных крайне опасно, а потому больная женщина нуждается в строгом постельном режиме. Для лечения отлично подойдут народные методы: полоскания горла отварами ромашки, шалфея, календулы. Однако, в любом случае, прежде чем начинать лечение, необходимо обратиться к врачу, который назначит максимально щадящую и безопасную терапию и для будущего ребенка, и для матери.
Ангина — часто встречающееся заболевание у детей (особенно осенью и зимой), ведь переохлаждение в сочетании со сниженным иммунитетом — отличная база для развития заболевания. Спровоцировать появление симптомов ангины могут: плохое питание, мороженое или холодные напитки, плохая физическая подготовка и отсутствие свежего воздуха либо общение с больным ребенком в детском саду или школе (воздушно-капельное заражение).
Относиться к катаральной ангине у ребенка стоит очень серьезно, ведь при неправильном ее лечении может возникнуть хронический тонзиллит, а впоследствии заболевания почек, сердца и ревматоидный артрит.
В детском возрасте симптомы ангины проявляются гораздо ярче. Возможно появление легко снимающейся пленки на язычке (после снятия ее поверхность остается гладкой) и распространение воспалительного процесса на слизистую оболочку носоглотки.
Основным условием успешного лечения у детей является постельный режим и своевременное обращение к врачу.
Не рекомендуется смазывать различными растворами миндалины ребенка, так как это приводит к нарушению их защитного слоя.
Проникновение воспалительного процесса вглубь миндалин может привести к возникновению фолликулярной, фибринозной или лакунарной форме заболевания.
Одним из грозных осложнений катаральной ангины у малышей до трех лет является ложный круп, что сопровождается спазмом гортани и без лечения может привести к летальному исходу. Симптомы ложного крупа: учащенное дыхание, синеватый оттенок кожи, усиление слюноотделения, посинение губ. При обнаружении этих симптомов, ребенка необходимо немедленно показать врачу для оказания неотложной помощи.

При легком течении ангины без признаков интоксикации и невыраженных симптомах достаточно приема сульфаниламидных средств: сеприн, бисептол, бактрим.
При повышении температуры выше 38 назначаются жаропонижающие средства (парацетамол, цефекон, ибупрофен), антигистамины (снимают отечность): диазолин, тавегил, супрастин, лоратадин; поливитамины и иммуномодуляторы.
Назначать антибиотики может только врач, изучивший анамнез заболевания, жалобы больного, данные осмотра, клинику и результаты посева.
Антибиотики при катаральной ангине назначают, если:
- Больной жалуется на очень сильную боль в горле, не купирующаяся обычными средствами;
- В анамнезе присутствует ревматическая лихорадка;
- Наличие иммунодефицитных состояний у больного, что может привести к развитию осложнений.
Параллельно с приемом антибактериальных средств рекомендуют прием пробиотиков (бифиформ, лактобактерин и другие).
Для уменьшения воспаления, отечности и болезненных ощущений рекомендуется промывание (полоскание) горла настоями трав (ромашка, шалфей, кора дуба) и смягчающими растворами. Возможно использование перекиси водорода, спиртовых растворов календулы, софоры, борной кислоты, йодинола.
Запрещено применение любых согревающих компрессов, ведь они приводят к увеличению кровотока и распространению воспаления, в результате чего возможно развитие паратонзиллярного абсцесса.
Параллельно с основным лечением можно использовать народные средства: липовый или малиновый чаи, оказывающие противовоспалительный и жаропонижающий эффекты.
Ингаляции с травами или другими целебными настоями оказывают смягчающее и успокаивающее действие при катаральной ангине. Однако перед применением ингаляций рекомендуется посетить врача.
-
Строгий постельный режим;
- Обильное питье;
- Антибактериальные препараты (если возбудителем является бактерия);
- Полоскание горла раствором фурацилина, соды или перекиси водорода;
- Леденцы и таблетки с антисептиком (септолете, стрепсилс, декатилен и другие).
Антибиотики принимают семь-десять дней (исключением являются препараты группы Макролидов, курс приема которых составляет от трех до пяти дней). В зависимости от выявленного при посеве возбудителя ангины для лечения ребенка назначают следующие группы антибиотиков:
- Макролиды (сумамед, кларитромицин, азитромицин);
- Пенициллины (ампиокс, ампициллин, амоксиклав, аугментин);
- Цефалоспорины (цефалексин, цефуроксим, цефазолин).
При лечении ребенка до года нельзя использовать полоскания, спрей или таблетки, так как возможна передозировка или удушье. Разовая доза антибиотиков назначается исключительно врачом и зависит от массы ребенка.
Народные средства часто рекомендуются врачами в качестве дополнительного лечения.
Для полоскания горла используют отвары зверобоя, ромашки и шалфея. Воспаление и болезненные ощущения прекрасно снимает чай из малины и ежевики. Для приготовления такого чая в равных пропорциях смешивают ягоды, заливают кипятком и настаивают полчаса.
источник
Катаральная ангина — клиническая форма острого тонзиллита, вызванная бактериальной или вирусной инфекцией верхних дыхательных путей и характеризующаяся локальным воспалением лимфоидных тканей миндалин. Основные симптомы – першение в глотке и умеренная боль при глотании, субфебрильная температура, чувство слабости, разбитости, снижение работоспособности. При фарингоскопии выявляются гиперемированные и отечные миндалины, а также небные дужки. Регионарные лимфоузлы нередко увеличены и болезненны при пальпации, в анализе крови может быть небольшой лейкоцитоз и увеличение СОЭ. Лечение – исключение физических нагрузок, антибиотикотерапия, полоскания горла, физиотерапия.
Катаральная ангина является наиболее легкой формой первичного воспалительного процесса с поражением лимфоидного кольца глотки. При благоприятном течении заболевания изменения останавливаются на катаральной стадии, и выздоровление наступает через 5-7 дней. При снижении иммунитета и несвоевременном начале антибиотикотерапии развивается гнойное воспаление с поражением фолликулов или лакун. Следует отличать первичную ангину, проявляющуюся катаральными изменениями, и вторичную патологию при острых инфекциях (кори, скарлатине, герпесе, мононуклеозе и т. д.). Вспышки заболевания отмечаются в осенне-зимний период, чаще у детей и у лиц до 30-40 лет.
Главный причинный фактор, вызывающий развитие патологических изменений в миндалинах, – бактериальная или вирусная инфекция.
- Бактериальные возбудители. Чаще представлены бета-гемолитическим стрептококком группы A и другими видами стрептококков, стафилококками, реже — палочкой инфлюэнцы, моракселлой катаралис, менингококками и пневмококками.
- Вирусная инфекция. У детей до пяти лет в эпидемический период преобладают аденовирусы и энтеровирусы. У подростков и взрослых ангина может развиваться при проникновении вирусов гриппа и парагриппа, герпесвирусов.
Основной путь передачи инфекции – воздушно-капельный, хотя заражение может произойти и бытовым путем при пользовании предметами, на которых находятся возбудители инфекции. Острый тонзиллит чаще развивается на фоне снижения иммунной защиты, переохлаждения, хронических заболеваний носоглотки.
Характерным является острое начало болезни с преобладанием местных проявлений: сухости и першения в глотке, неприятных ощущений при глотании. Беспокоит чувство слабости, вялости, отмечается повышение температуры до 37-38°C. При осмотре глотки выявляется изолированное покраснение миндалин при отсутствии гнойного содержимого. При прощупывании углочелюстных лимфатических узлов отмечается их увеличение и болезненность.
Своевременное выявление катаральной ангины позволяет приступить к этиотропной терапии в самом начале болезни и предотвратить переход в следующие клинические формы: фолликулярную и лакунарную. При благоприятном течении симптоматика проходит в течение 3-5 суток. Позднее обращение к врачу и отказ от лечения нередко приводит к развитию осложнений. Это и формирование хронического тонзиллита, и поражение отдаленных органов с развитием миокардита и эндокардита, полиартрита, гломерулонефрита.
Клиническая картина катаральной ангины сходна с множеством других болезней горла, инфекционных заболеваний, поэтому требует проведения тщательной диагностики с участием врачей-специалистов различного профиля: педиатра и терапевта, отоларинголога и инфекциониста.
- Физикальный осмотр. При фарингоскопии можно обнаружить наличие разлитой гиперемии небных миндалин и краев дужек, их отечность и увеличение в размерах. При этом гнойное содержимое в лакунах и на поверхности отсутствует, не отмечается сопутствующих признаков воспаления задней стенки глотки. В части случаев можно обнаружить гипертрофию и болезненность регионарных лимфоузлов.
- Лабораторные исследования. Для выявления этиологического агента назначаются бактериологические или вирусологические анализы мазка из зева. Активность воспаления определяется при проведении общеклинического анализа крови (повышение СОЭ и количества лейкоцитов), признаки поражения почек – наличием изменений в анализе мочи (появление белка и эритроцитов, увеличение числа лейкоцитов). Развитие ревмокардита и полиартрита можно обнаружить при анализе биохимических показателей крови (повышение СРБ, РФ, АСЛ-О).
Дифференциальная диагностика проводится с другими заболеваниями горла и носа (ринофарингитом, синуситом, аденоидами), острыми респираторными инфекциями и гриппом, вторичными поражениями миндалин при дифтерии, скарлатине, мононуклеозе. При этом симптом тонзиллита является лишь одним из проявлений инфекции, наряду с которыми имеются признаки поражения носовых путей и стенки глотки, бронхов и легких, пищеварительного тракта и кожных покровов, системы крови.
Основная цель лечения – ликвидация возбудителя инфекции, скорейшее устранение активности воспаления, предупреждение осложнений. При бактериальной этиологии назначаются антибиотики пенициллинового ряда, макролиды или цефалоспорины, при вирусных ангинах – противовирусные средства. Показано назначение медикаментов с противовоспалительным, антиаллергическим и общеукрепляющим действием, витаминов. Широкое распространение получило местное лечение с использованием антисептиков для полоскания горла, а также симптоматических средств в виде аэрозолей и таблеток для рассасывания, устраняющих или уменьшающих неприятные симптомы.
Лечение тонзиллита с катаральными изменениями обычно проводится в домашних условиях при соблюдении постельного режима в первые дни болезни и максимальном ограничении физических нагрузок. Средняя продолжительность заболевания – 4-6 суток. Присоединение осложнений требует продолжения лечения в отделении отоларингологии с включением глюкокортикостероидных гормонов, медикаментов, поддерживающих функцию сердца, дыхания, почек, центральной нервной системы. При развитии гнойно-воспалительных процессов в окружающей клетчатке показано хирургическое вмешательство с вскрытием паратонзиллярного абсцесса.
источник

 Строгий постельный режим;
Строгий постельный режим;