Острые воспалительные заболевания горла типичны для холодного времени года. Особо распространены острые тонзиллиты, или ангины – заболевания горла, сопровождающиеся воспалением небных миндалин. Чаще вызываются бактериями – стрептококками, стафилококками, среди патогенных микроорганизмов также присутствуют вирусы, грибки. Заражение происходит воздушно-капельным путем от инфицированных, через грязные руки и посуду. Заболеванию подвержены дети и взрослые с ослабленной иммунной системой.
Ангину подразделяют на несколько видов, в зависимости от характера воспаления. Лакунарная и фолликулярная формы тонзиллита во многом похожи и зачастую наблюдаются у больного одновременно либо перетекают одна в другую.
Фолликулярная и лакунарная ангина имеют множество сходных симптомов:
- увеличенные лимфоузлы;
- температура тела поднимается до 39-40 градусов;
- острая боль при глотании;
- боли в горле, голове, пояснице, ушах, зубах;
- общая слабость и вялость в организме.
В результате интоксикации организма могут наблюдаться рвота, тошнота, расстройства стула. Развитие симптомов происходит стремительно.
При лакунарной ангине гнойный налет желто-белого цвета находится в лакунах (углублениях) миндалин. В отличие от лакунарной, у фолликулярной формы нагноения образуются на слизистой миндалин, они имеют форму пузырьков светло-желтого цвета. Гнойные фолликулы, сливаясь, образуют тонзиллярные абсцессы.
Деление ангин на фолликулярную и лакунарную носит поверхностный характер и основано на внешней картине заболевания. Случается, что одна миндалина носит признаки лакунарной, а на другой проявления фолликулярной. Либо на одной миндалине наблюдаются нагноения, характерные как для одной, так и для другой разновидности ангины. В любом случае обе ангины принято рассматривать как единое системное заболевание.
Лакунарным ангинам свойственно более серьезное течение. Ангины в легкой форме случаются реже, чем тяжелые формы заболеваний. Для тяжелых форм свойственно резкое и стремительное начало, с течением времени выраженность симптомов быстро нарастает. Ко второму дню болезни вся поверхность миндалин покрыта гнойным налетом, выходящим за пределы желез на глотку. Наблюдается отечность мягкого неба и язычка, что затрудняет дыхание и прием пищи. Острая резкая боль при глотании, вследствие чего обильное слюноотделение, слюна истекает наружу.
Общее состояние больного тяжелое, случаются судороги и бред, лихорадка, озноб, боли в мышцах. Дыхание поверхностное, пульс нитевидный, в результате чего наблюдается синюшность конечностей. Заболевание длится около 10 дней, но может затянуться, случаются рецидивы.
Ангины вызывают ряд осложнений: обезвоживание организма, почечная недостаточность, ревматизмы и пороки сердца, воспаления других органов (пневмония, воспаление среднего уха).
Ангина может перейти в более тяжелую флегмонозную ангину, в результате которой поражается головной мозг. Дети тяжело переносят острые тонзиллиты. Маленькому организму с неразвитой иммунной системой сложно противостоять болезнетворным микроорганизмам. К симптоматике у детей присоединяются плохой сон, вялость, отказ от еды.
Посещение отоларинголога – первое, что необходимо сделать при появлении первых симптомов заболевания тонзиллитом. Домашнее лечение может быть неэффективным и бесполезным, к тому же упускается время, которое можно использовать на правильное лечение. Для постановки точного диагноза – острый тонзиллит – врач должен исключить ОРВИ, дифтерию. При ОРВИ обычно лимфатические узлы не увеличены.
Симптомы фолликулярной ангины – воспаленные фолликулы на миндалинах с буро-желтым нагноением. Этим симптомом характеризуется и такое заболевание, как инфекционный мононуклеоз. Заболевания совершенно разные и требуют различного подхода к лечению, при мононуклеозе, например, запрещен прием антибиотиков. При ангинах антибиотик – основа терапевтического лечения.
Проводится ряд лабораторных исследований: анализ крови, бакпосев из слизи и гнойного содержимого с поверхности миндалин. Анализ на обнаружение патогенного ДНК поможет выявить возбудителя заболевания. Устанавливается его устойчивость к тем или иным антибиотикам. Благодаря этому назначаются наиболее эффективные лекарственные препараты для борьбы с острым тонзиллитом.
Терапия острых форм тонзиллита включает в себя несколько обязательных составляющих:
- Назначение антибиотика основано на результатах анализов, производится отоларингологом. Применяют антибиотики широкого спектра действия. Учитывается общее состояние больного, возраст, вес для подбора дозировки. Важно пройти полный курс антибиотикотерапии, даже после исчезновения симптомов острого заболевания, прием лекарства продолжается иногда до 10 дней.
- Применение местных противовоспалительных и антисептических средств. Это могут быть аптечные лекарства и рецепты народной медицины, основанные на лечебных травах. Воспаленное горло полощут, обрабатывают спреями.
- Постельный режим в течение всего заболевания, может длиться до 10-14 дней.
- Нестероидные противовоспалительные средства применяют для снятия температуры и головных болей, для снижения интоксикации организма. Температуру сбивают при отметке от 38,5 градуса. При более низких показателях организм борется с инфекцией сам.
- Особая щадящая диета, основанная на исключении жирной, острой, пряной пищи – всего того, что может раздражать воспаленную глотку.
- Теплое питье в большом количестве. Это могут быть компоты, чаи, морсы, отвары трав. Питье помогает вывести из организма токсины.
Лечение фолликулярной и лакунарной ангины имеет небольшое отличие. Лакунарную ангину сопровождает появление гноя в углублениях. Самостоятельное удаление нагноений в домашних условиях может привести к тому, что воспаление перейдет в более глубокие ткани, это усугубит течение заболевания. Удаление гноя должен производить врач. Специальным шприцем с антисептическим раствором промывается от гноя каждая лакуна. Современные методы промывания заключаются в вакуумной очистке поверхности миндалин.
Лечение детей должно проводиться более тщательно и только под наблюдением врача. Промывание миндалин должно проводиться в кабинете врача. Перед процедурой горло ребенку обезболивают, что позволит врачу безболезненно удалить нагноения и избежать механического повреждения миндалины, если ребенок дернется от боли.
Дети болеют ангинами чаще взрослых. Симптомы тонзиллитов проявляются более ярко. Болезнь протекает тяжело, сопровождается рядом осложнений. Вслед за ангиной у детей могут возникнуть другие воспаления в организме, в том числе менингит, ложный круп.
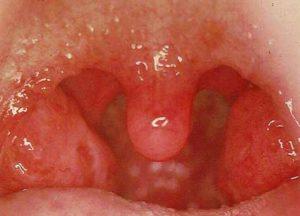
Внешние отличия между ангинами лакунарной, фолликулярной и катаральной заключаются в тяжести протекания этих форм болезни и внешних проявлениях их. Лакунарная ангина — самая тяжелая, вызывающая наибольшие поражения миндалин и обширные нагноения, катаральная — самая легкая, при ней вообще не развиваются гнойники, а во многих случаях даже не повышается температура.
Например, здесь на фото — ангина катаральная:
При этом диагностика всех трех форм может представлять определенные сложности. Дело в том, что фолликулярная ангина нередко может переходит в лакунарную с появлением промежуточных или смешанных форм. Катаральная форма, легко отличимая от гнойных, в то же время может быть спутана с вирусными фарингитами. Тем не менее, типичные лакунарная, фолликулярная и катаральная ангины имеют достаточно характерные симптоматические и клинические картины.
Наиболее явные отличия разных форм ангин заключаются во внешнем виде миндалин.
Так, при катаральной форме болезни на них не появляется гной, что является наиболее явным признаком. Сами миндалины воспалены и имеют выраженный красный цвет. Покраснение также распространяется на небные дужки, но задняя стенка горла и само мягкое небо оказываются неизмененными (что, кстати, позволяет отличить катаральную ангину от вирусных заболеваний — при них гиперемированным оказывается и задняя стенка горла в том числе).
Характерный вид горла при вирусном фарингите — гиперемия распространяется и на заднюю стенку горла
При фолликулярной ангине на поверхности миндалин появляется большое количество аккуратных и отграниченных друг от друга гнойничков в виде белых или беловато-желтых точек. Они имеют размер примерно с просяное семя и кажутся выступающими над поверхностью миндалин. На фото показана типичная фолликулярная ангина:
Лакунарная ангина отличается от фолликулярной тем, что гнойники на поверхности миндалин имеют большой размер и похожи на пятна неправильной формы. Они могут сливаться друг с другом и образовывать сетку из гноя.
На фото ниже — лакунарная ангина:
А здесь — редкий случай, когда на одной миндалине ангина протекает в явной лакунарной форме, а на другой — в фолликулярной:
Кроме того, лакунарная ангина отличается слущиванием значительных участков эпителия с поверхности миндалин. Сам этот отмирающий эпителий сливается по цвету и форме с гнойниками, что визуально увеличивает площадь поражения.
При всех формах на языке появляется характерный налет сероватого цвета. В то же время и катаральная ангина, и фолликулярная, и лакунарная не вызывают покраснений мягкого неба и задней стенки глотки, и тем более при них здесь не появляются гнойники. Все признаки заболевания локализуются исключительно на поверхности миндалин.
Ниже приведены иллюстрации из учебника по оториноларингологии. Здесь — катаральная ангина:
На следующей картинке — фолликулярная:
На этой — лакунарная:
Характерна и разница в протекании разных форм ангины.
Так, катаральная ангина у взрослых часто протекает вовсе без повышения температуры и ухудшения самочувствия. В других случаях больной ощущает слабость, разбитость, температура у него повышается до 37,5-38°С, но не выше. У детей при катаральной форме заболевания также обычно наблюдается в целом нормальное физическое состояние, но в целом у них чаще, чем у взрослых, повышается температура и появляется слабость и чувство разбитости. Именно легкостью протекания эта форма легче всего отличается от гнойных ангин.
Отличие фолликулярной и лакунарной ангины заключается в том, что они всегда протекают с повышением температуры и недомоганием. В разных случаях эти симптомы проявляются по-разному: иногда (чаще у взрослых) температура может оставаться субфебрильной и не подниматься выше 38°С, а недомогание оказывается не слишком тяжелым, а иногда температура может повышаться до 40-41°С, и больной ощущает боли в мышцах и в голове, головокружение, тошноту. В редких случаях начинается рвота, появляются признаки менингизма, случаются обмороки.
Симптоматически фолликулярная и лакунарная формы схожи, но болезнь в лакунарной форме обычно протекает тяжелее.
При всех трех формах ангины возникает боль в горле, усиливающаяся при глотании. Однако при фолликулярной и лакунарной ангинах эта боль особенно сильна и часто отдает в ухо.
Отличия между разными формами ангин связаны в первую очередь со спецификой поражения разных тканей при этой болезни.
Так, при катаральной ангине воспаление локализуется только в слизистой оболочке миндалин, но не затрагивает нижележащие ткани. По этой причине при болезни не появляется гной: остатки бактерий и клеток иммунной системы сразу выводятся со слизью и не скапливаются в виде гноя в тканях. А из-за того, что бактериальные токсины также быстро выводятся из тканей, попадают в желудок и расщепляются (либо нейтрализуются в печени), не наблюдается интоксикация организма.
Катаральная ангина при легком протекании
Фолликулярная ангина связана с поражением фолликулов — главных структурных компонентов миндалин. Каждый фолликул при воспалении становится очагом воспаления, в котором в дальнейшем накапливается гной и формируется сам заметный гнойник. Поскольку в самой миндалине в этом случае гной не растекается, все гнойники хорошо и четко отделены друг от друга.
При лакунарной ангине воспаляются как сами фолликулы, так и устья лакун — каналов в толще миндалин. Возле поверхности эти каналы расширяются, и потому при скоплении в них гноя он растекается под слизистой, образуя большие пятна.
Те самые растеки гноя на миндалинах
А вот причина всех трех форм типичной ангины одинакова — это заражение стрептококковой или стафилококковой инфекцией. Уже в зависимости от того, в каких тканях и участках миндалины бактерии будут размножаться, болезнь и развивается в различных формах.
Ошибочно полагать, что катаральная ангина вызывается, например, вирусами, а фолликулярная и лакунарная — бактериями. Все типичные ангины вызываются только бактериями, причем в большинстве случаев именно стрептококками.
Развивающаяся колония гемолитического стрептококка
Здесь — ещё одна картинка из учебника со всеми типами ангины одновременно:
Слева направо: катаральная ангина, фолликулярная ангина, лакунарная ангина.
Ангина может протекать без температуры, причем не только у взрослых, но и у детей, но случается такое крайне редко. Как правило, протекание без си …
Хроническая фолликулярная ангина, как и фолликулярная ангина без температуры — это ошибочный диагноз. Так в народе обычно называют хронический тон …
Далее вы узнаете: Что такое фолликулярная ангина; Какими симптомами эта болезнь проявляет себя; Как выглядит горло больного с фолликуля …
Основное отличие фолликулярной ангины от лакунарной состоит в месте локализации воспалительного процесса и гнойной слизи. Однако существует еще целый ряд сходств и отличий этих 2 однородных заболеваний.
Несмотря на различные инструкции, рекомендации и запреты, в медицине существуют сразу 2 названия одной и той же болезни. Диагноз ангина уже давно стал всего лишь данью многолетней привычки, поскольку официально такого термина не существует. Вместо него инструкциями предусмотрен термин тонзиллит.
Ангина или тонзиллит — это воспаление на миндалинах или гландах, происходящее с уплотнением лимфоидной ткани во рту и носоглотке. Тонзиллитом болеют люди всех возрастов, но чаще всего он поражает детей, причем обычно раннего возраста.
Ангина происходит от латинского понятия душить. Однако сильная боль и удушье локализуются на выростах tonsilla, что по-русски означает миндалины.
Это заболевание всегда носит инфекционный характер. Обычно возбудителями являются стрептококки и стафилококки. Иногда появляются смешанные формы, когда воспалительный процесс развивается под воздействием стрептококков и стафилококков совместно.
Ангина — заболевание всем знакомое, потому что именно миндалины выполняют функцию защитного барьера при входе воздуха в глотку. Они принимают первый удар всех болезнетворных микроорганизмов, которые проникают в организм через рот. Свои барьерные функции они выполняют за счет того, что целиком состоят из лимфоидной ткани.
Эта защитная система появляется у детей после первого года развития.
Данное заболевание легко диагностируется, поскольку воспаленные миндалины хорошо видны врачу и даже не специалисту. Труднее проводится дифференцированная диагностика по видам этого заболевания. Симптомы ангины проявляются следующим образом:
- Сначала человек чувствует першение, жжение и покалывание в горле. Вскоре к этим ощущениям добавляется боль, порой очень сильная. Характерной особенностью боли при тонзиллите является ее усиление при глотании.
- По мере развития заболевания глотать становится все трудней. Эти затруднения происходят из-за отеков, которые уменьшают просвет горла.
- Если на ранних стадиях развития вылечить ангину не удается, на миндалинах образуется налет белого или желтого цвета.
- Повышение температуры тела у каждого проявляется в разные сроки. У кого-то она поднимается сразу, при первых ощущениях в горле. Кто-то начинает ощущать жар только в период появления отечности и боли при глотании. Повышение температуры происходит в диапазоне от 37 до 38ºС. Иногда бывает и выше.
- Практически у всех, кто болеет любыми видами тонзиллита, изо рта идет неприятный запах, который формируется деятельностью болезнетворных микроорганизмов.
- Одним из признаков развивающейся ангины является обильное течение слюны. Это организм стремится с помощью повышенного количества слюны снизить последствия воспалительного процесса.
- У больного человека появляется слабость, головная боль, ощущение интоксикации.
- Меняется тембр и сила голоса, он становится сиплым и хриплым. Иногда случается временная потеря голоса.
- Боль может распространяться за пределы горла, даже в область ушей.
- При высокой температуре в особо острый период (чаще всего у детей) могут появиться боли в животе, рвота и судороги.
Описанные симптомы проявляются при острой форме заболевания. Хроническая ангина формируется как постоянное воспаление, выраженное в слабой форме. Если тонзиллит не долечен и он переходит в хроническую форму, то человек начинает часто болеть острой формой разных видов ангин.
Тонзиллит принято делить на следующие категории:
- Первичный. Воспалительное заболевание в острой форме с признаками поражения исключительно лимфаденоидного кольца глотки.
- Вторичный. Это заболевание, развивающееся как следствие других болезней (дифтерии, скарлатины, инфекционного мононуклеоза). Возможно также воспаление миндалин при болезнях кровеносной системы (при алиментарно-токсической алейкии, агранулоцитозе, лейкозе).
- Специфический. Название получено от необычного возбудителя заболевания. Ярким примером является грибковая ангина.
- Катаральный. Поверхностное поражение миндалин, при котором все симптомы выражены умеренно. Наблюдается субфебрильная температура тела. Изменения в крови отсутствуют, что говорит об умеренной интоксикации. Гиперемия яркая, разлитая, охватывающая мягкое и твердое небо, а также заднюю стенку глотки. Миндалины увеличены за счет инфильтрации и отеков. Это одна из легких форм заболевания. Однако катаральный тонзиллит может развиться в лакунарную или фолликулярную форму.
- Лакунарный и фолликулярный тонзиллиты развиваются с ярко выраженной симптоматикой. Появляются сильная слабость, головная боль, возможно появление боли в области сердца, суставов и мышц. Температура тела очень высокая (39-40ºС).
- Герпетический. Он развивается обычно у детей. Возбудителем этой ангины является вирус Коксаки А. Эта болезнь передается другим людям воздушно-капельным, иногда фекально-оральным способом. Развивается этот тонзиллит быстро и остро. Сначала появляется лихорадка, потом наблюдается резкий скачок температуры до 38-40ºC. Затем появляются боли в горле, усиливающиеся при глотании, мышечные боли в районе живота. Могут появиться рвота и диарея. Мягкое небо, язык, небные дужки, миндалины и задняя стенка глотки часто усеяны красноватыми пузырьками. После того как пузырьки лопаются, состояние слизистой оболочки нормализуется, человек начинает выздоравливать.
- Лакунарный. Характеризуется поражением миндалин в лакунах с формированием гнойного налета. При обследовании обнаруживаются покраснение, отеки, инфильтрация миндалин, расширение лакун. На поверхности лакун образуется рыхлый налет в виде пленки или небольших очагов. Налет локализуется только на миндалинах, быстро удаляется, после чего слизистая оболочка восстанавливается.
- Фибринозный. Эту категорию тонзиллита называют еще дифтероидной или фибринозно-пленчатой. На миндалинах появляется фибринозный налет светло-желтого цвета. Фибринозная ангина может развиваться из лакунарной, иметь самостоятельное происхождение. В последнем случае развивается быстро, начинаясь с сильной лихорадки и озноба. Появляется интоксикация, сопровождаемая иногда симптомами поражения ЦНС.
- Флегмонозный. Проявляется относительно редко. Развитие этого тонзиллита связано с гнойным расплавлением части миндалины. Обычно поражена только одна миндалина. Больная миндалина увеличивается, краснеет, становится напряженной. Протекает болезнь тяжело. Температура повышается до 40ºС, интоксикация сильно выражена. Наблюдается выраженная асимметрия органов рта с характерным положением головы.
- Некротический. Эта ангина отличается тяжестью протекания. У больного устойчивая и сильная лихорадка, частая рвота, бредовое состояние и т.п. Показатели крови сильно изменяются, что свидетельствует о воздействии возбудителей на весь организм. Свое название эта ангина получила от того, что участки ткани миндалин покрываются бугристым, тусклым зеленоватым, желтоватым или серым налетом. Такие некрозы могут разрастаться за пределы миндалин на соседние участки.
- Язвенно-пленчатый. Причиной такого тонзиллита является симбиоз веретенообразной палочки и спирохеты. Они всегда обитают во рту здоровых людей, но патологическую форму принимают в особых случаях. При этом развивается некроз зевной поверхности какой-нибудь одной миндалины с образованием язвы. При этом температура тела чаще всего не повышается.
Разнообразие поражений миндалин, как было сказано выше, связано с тем, что они принимают на себя роль микробиологического барьера.
Фолликулярная ангина получила свое название от того, что воспалительный процесс поражает преимущественно фолликулярный аппарат миндалин. Они сильно отекают, увеличиваются в размерах. Через эпителий просвечиваются фолликулы, находящиеся в стадии нагноения. Это выглядит как беловато-желтоватые образования размерами с булавочную головку. Эти образования через какое-то время вскрываются, в результате чего образуется гнойный налет, который локализуется только в пределах миндалин.
Фолликулярная ангина
Признаки лакунарной ангины описаны выше. Название этой ангины связано с лакунами миндалин, которые представляют собой глубокие извилистые каналы. По ним в нормальном состоянии выходят тела погибших микроорганизмов. Именно эти лакуны и становятся центром воспалительного процесса. Микроорганизмы здесь уже не устраняются, а размножаются, что и является причиной появления гнойного налета. После прочистки этих каналов их функционирование восстанавливается.
Лакунарная ангина
Лакунарная и фолликулярная ангины очень сходны. Однако их отличие заключается в локализации воспалительного процесса. При лакунарной ангине поражаются специальные каналы миндалин. При фолликулярной — скопления лимфатических клеток, которые и называются фолликулами. Функции фолликул сходны с таковыми у миндалин, оба образования призваны защищать организм. В фолликулах вырабатываются лимфоциты, моноциты, плазматические клетки, то есть здесь формируются силы самообороны организма.
Сходство этих ангин заключается в том, что они являются разными фазами одного инфекционного процесса. Так что деление тонзиллита на лакунарный и фолликулярный можно считать условным. У одного человека могут быть сразу 2 вида тонзиллита. Такое совместное протекание дает общую, во многом сходную картину симптомов.
Миндалины представляют собой скопления лимфоидной ткани, которые находятся в ротовой полости. Эти защитные ворота организма первыми встречают болезнетворные патогены, что делает их особенно уязвимыми во время снижения сопротивляемости организма.
При развитии болезни в миндалинах развивается гнойный воспалительный процесс, который и называется гнойным тонзиллитом. Фолликулярная и лакунарная ангина – формы одного заболевания, различающиеся локализаций воспаления.
Миндалины – центральный орган иммунитета, часть глоточного лифмаденоидного кольца. Они располагаются в слизистой оболочке между ротовой полостью и глоткой. Главная функция – фильтрация микробов, поступающих с воздухом, водой, пищей. Именно здесь организм «знакомится» с патогенами для того, чтобы выработать иммунитет от них. Глоточное кольцо состоит 6 миндалин:
- 4 парные (небные, трубные в слуховой трубе),
- 2 непарные (глоточная, язычная).
Поверхность гланд покрыта скоплениями лимфатических узлов, которые называются фолликулами. Они распознают и уничтожают чужеродные агенты, которые потенциально могут привести к заболеванию. Именно здесь вырабатываются лимфоциты, моноциты, макрофаги и плазматические клетки.
Отличительной особенностью строения гланд является пористая структура. Полые углубления, в которые попадают микробы, называются лакунами. Они пронизывают небные гланды. Количество варьируется от 10 до 20 у взрослого человека. Как и фолликулы, они вырабатывают клетки белой крови.
Внешние отличия различных форм ангины заключаются в тяжести и проявлениях. При фолликулярной ангине воспаление протекает на поверхности, в фолликулах гланд. Если гнойное воспаление затрагивает лакуны, а также значительную часть поверхности миндалин – это лакунарная ангина. Определение формы ангины может вызвать затруднения, ввиду того, что одна форма может переходить в другую, образуя смешанный тип. Редко встречаются случаи, когда миндалина с одной стороны поражена лакунарной ангиной, а с другой – фолликулярной.
Главное различие фолликулярной и лакунарной ангины – место протекания острого воспаления в миндалинах.
Объединяющим фактором всех форм гнойной ангины выступают возбудители, а такэе условия возникновения. Заболевания чаще всего развиваются после переохлаждения в холодную пору года, когда организм иммунитет существенно снижен, при контакте с больным или его вещами. Значительно снижают защитную функцию организма недосыпание, постоянные стрессы, авитаминоз и загрязненная окружающая среда.
Основными возбудителями гнойной ангины выступают различные микробы гноеродной группы, а именно:
- стрептококки (в большинстве случаев);
- стафилококки;
- пневмококки;
- адено-, риновирусы,
- спирохеты;
- дрожжеподобный грибок.
Болезни зубов, десен значительно повышают риск заболевания, особенно кариес. Пораженные ткани становятся источником развития патогенов, которые затем могут привести гнойной ангине.
Гнойный тонзиллит характеризуется быстрым развитием воспалительного процесса. Период от инкубационного периода (до 2-х дней) до полного выздоровления составляет от одной до двух недель. Клиническая картина проявляется полностью в течение первых суток. Кроме того, у больных фолликулярной и лакунарной ангиной наблюдаются:
- лихорадка, сильный озноб, температура тела до 40 градусов;
- интоксикация, которая проявляется слабостью, отсутствием аппетита, бессонницей, тошнотой, иногда рвотой;
- болевой синдром: выраженная боль в горле с иррадиацией в ухо, ломота суставов, мышц;
- воспаление подчелюстных лимфатических узлов, болевые ощущения при пальпации;
- серый налет на языке;
- гиперемия слизистой ротовой полости.
При фолликулярной ангине поверхность гланд покрывается бело-желтыми вкраплениями в виду бугорков. Края гнойников отделены друг от друга, ярко выражены.
Нагноившиеся фолликулы просвечивают через поверхность, не отделяются от поверхности гланд шпателем или ватным тампоном.
Другая картина наблюдается при лакунарной ангине. Гнойное воспаление протекает как в фолликулах, так и в более глубоких слоях миндалин – лакунах. Большое количество гноя скапливается у поверхности миндалин в виде больших белых пятен неправильной формы. Иногда налет покрывает всю поверхность гланд. Для врача-отоларинголога главной особенностью при постановке диагноза выступает тот факт, что пленчатые образования легко отделяются от поверхности. Под ними наблюдается гладкая, ровная поверхность без видимых повреждений.
При фолликулярной ангине в ослабленном организме отдельные ярко выраженные гнойные образования по мере созревания могут сливаться, увеличивая зону поражения. Так гнойное воспаление переходит в лакуны миндалин, фолликулярное течение ангины переходит в лакунарную стадию. Этот процесс значительно усугубляет течение болезни.
источник
Небные миндалины входят в лимфоидное глоточное кольцо, предохраняющее бронхи и легкие от проникновения инфекции. Вирусы и бактерии вызывают воспалительный процесс в гландах. Отличия фолликулярной и лакунарной ангины связаны с анатомическим строением миндалины. Фолликулы, клетки лимфоидной ткани, находятся в теле железы. Лакуны – каналы на поверхности миндалины из соединительной ткани, «разрезающие» миндалину на доли.
Ангина – поражение парных небных миндалин, выполняющих роль барьера для проникновения инфекции в нижние дыхательные пути. Фолликулы – это клетки лимфоидной ткани, скопления которых находятся внутри миндалины. Лакуны – каналы в соединительной ткани, покрывающей поверхность миндалины. Назначение складок – разделение гланды на доли.
Лакунарная и фолликулярная ангина диагностируются по внешнему виду поражения небных миндалин. При инфекционном поражении фолликул миндалина напоминает бугристый шарик, просвечивающий гнойным содержимым. Воспаление лакун вызывает образование бело-желтой пленки на поверхности гланды, не переходя на небо. В обоих случаях миндалины увеличены, воспалены.
Дети болеют острыми тонзиллитами чаще и тяжелее, чем взрослые. Иммунная система остро реагирует на атаку патогенных микроорганизмов. Ангина, независимо от формы, протекает остро: с высокой температурой, резкой болью при глотании, открывании рта.
Ребенок становится вялым, капризным, теряет аппетит, жалуется на сильную головную боль. Могут наблюдаться обморочные состояния, рвота, понос.
Полное излечение возможно только при применении комплексного лечения:
- антимикробного;
- противовоспалительного;
- местного.
Тяжелое течение болезни, ослабленный иммунитет могут стать причинами осложнений на мозг, сердце, почки, суставы.
Инфекция попадает в верхние дыхательные пути при контакте с бациллоносителем, воздушно-капельным путем или через зараженную посуду. Провоцирующими факторами являются переохлаждение организма в целом, мокрые ноги, прием охлажденных напитков, мороженого, пониженный иммунитет.
Патогены задерживаются в складках небных миндалин. В местах скопления микроорганизмов возникает воспалительный процесс, вызывающий нагноение и слущивание эпителиальной ткани, которой выстланы лакуны.
Фолликулы – это шаровидные скопления лимфоидных клеток диаметром до 1 миллиметра в слизистой ткани миндалины. Назначение фолликул – обеззараживание токсинов, попадающих в глотку из внешней среды. Фолликулярный тонзиллит начинается из-за инфицирования, с которым не может справиться иммунная система.
Лакунарная и фолликулярная форма имеют много сходных симптомов. Воспалительный процесс в горле начинается с общей интоксикации организма. Градусник показывает больше 38 градусов. Болит голова. Лихорадочное состояние сопровождается ознобом.
У одного больного могут одновременно наблюдаться оба вида ангины. Из-за особенностей строения миндалин лакуны и фолликулы находятся в соприкосновении, что способствует распространению инфекции от фолликул к лакунам и наоборот.
Диагностика лакунарного и фолликулярного тонзиллита основывается на внешнем отличии пораженных небных миндалин: пузырьки с гноем или гнойные пленки.
Лакунарная ангина вызывает более тяжелую интоксикацию организма. Симптомы проявляются быстрее, острее.
Возбудители острого лакунарного тонзиллита – вирусы и бактерии. Дети младше 10 лет чаще болеют из-за заражения аденовирусом, вирусом Коксаки, возбудителями скарлатины, кори. Причина заболевания детей постарше и взрослых – стафилококки, стрептококки.
Заболевание протекает стремительно: к концу вторых суток бело-желтым налетом покрывается вся железа.
Отек распространяется на мягкое небо и язычок, что мешает принимать пищу, сглатывать слюну, затрудняет дыхание. Подчелюстные и шейные лимфоузлы припухают, болезненны при пальпации и повороте головы.
Из-за интоксикации могут наблюдаться судороги, синюшность кожных покровов, нарушение дыхательной функции, мышечные боли. При осмотре отоларинголога пленки, если их задеть шпателем, легко отслаиваются, обнажая неповрежденную поверхность гланд.
Бактериальная инфекция с током крови может попасть в мозговые оболочки, сердечную мышцу, почки, суставные сумки и вызвать осложнения. Терапия ангины заключается в применении антибактериальных, противовирусных средств не менее 10 дней. Необходим постельный режим. Питание должно быть диетическим, с обильным питьем (компотов, морсов, воды в теплом виде).
Больной должен быть изолирован от здоровых детей, иметь отдельную посуду. Проветривание, влажная уборка – обязательные условия для выздоровления.
Возбудители фолликулярной ангины:
- Вирусы:
- риновирус;
- аденовирус;
- вирус гриппа.
- Бактерии:
- дифтерийная палочка;
- стрептококк;
- золотистый стафилококк;
- бледная трепонема;
- пневмококк.
Лейкоциты лимфоидной ткани атакуют патогенные микроорганизмы. Защитная реакция выражается в повышении температуры, воспалении миндалин, опухании близлежащих лимфоузлов.
Фолликулярный тонзиллит начинается с гипертермии до 39-40 градусов, озноба, лихорадки. Воспаленные гланды увеличены в размерах, имеют огненно-красный цвет. Опухают и меняют цвет прилегающие к ним участки неба и глотки. На миндалинах видны гнойные очаги в виде бляшек белого или желтого цвета.
Резкая боль затрудняет сглатывание. Интоксикация вызывает слабость, отсутствие аппетита, боли в суставах, пояснице. Для лечения назначают противовирусные, антибактериальные средства. Больному необходимо до снятия симптомов соблюдать щадящий режим: больше лежать в проветриваемом помещении, соблюдать диету, питьевой режим.
источник
Ангина (острый тонзиллит)— общее инфекционное заболевание с местными проявлениями в виде острого воспаления одного или нескольких компонентов лимфаденоидного глоточного кольца. В воспалительный процесс вовлекаются преимущественно небные миндалины, но может быть ангина глоточной, язычной миндалин и гортани.
Наиболее частыми возбудителями ангины являются стрептококки, стафилококки, диплококки, пневмококки, энтеровирусы.
Инфекция проникает в миндалины экзогенно- (преимущественно): воздушно-капельным, энтеральным (через молочные продукты) путями или после операций на задних отделах полости носа и носоглотке (так называемые травматические ангины), эндогенно- аутоинфекция при активизации микрофлоры лакун миндалин у больных хроническим тонзиллитом, при кариозных зубах, гнойном синусите, гастроэнтерите, гематогенно.
К ангине предрасполагают механические, химические, термические и другие воздействия: резкая смена температуры окружающей среды, общее и местное переохлаждение, сырость, запыленность, загазованность и бактериальная обсемененность воздуха, недостаточная инсоляция, экзогенные интоксикации, нерациональное питание, переутомление, неблагоприятные бытовые условия. При этом изменяется биоценоз ротоглотки и становится патогенной сапрофитная флора лакун миндалин.
Большую роль в патогенезе ангины играет снижение реактивности и сенсибилизация организма.
Острый воспалительный процесс в миндалинах сопровождается отеком тканей, лимфостазом и полнокровием.
По характеру и глубине поражения миндалин различают следующие формы ангины.
а. Катаральная (наиболее легкая форма ангины, в воспалительный процесс вовлекается главным образом слизистая оболочка миндалин).
б. Лакунарная (воспалительные изменения локализуются преимущественно в лакунах миндалин).
в. Фолликулярная (нагноение фолликулов миндалин).
Ангина может быть первичной (самостоятельное заболевание) и вторичной (симптом при инфекционных заболеваниях и при болезнях кроветворных органов).
Катаральная ангина начинается остро; температура обычно бывает субфебрильной, иногда повышается до 38 °С; беспокоят головная боль, недомогание, иногда ознобы. Вскоре появляется боль в горле, усиливающаяся при глотании, особенно при пустом глотке. Регионарные лимфатические узлы несколько увеличены и болезненны при пальпации. Гемограмма мало изменена.
Местные признаки: значительная гиперемия слизистой оболочки миндалин и прилегающих передних и задних дужек, частично мягкого неба, миндалины разрыхлены, несколько увеличены, язык обложенный, сухой. Продолжительность заболевания 3-5 дней.
В некоторых случаях катаральная ангина предшествует более глубоким поражениям миндалин — лакунарной и фолликулярной ангине.
Лакунарная ангина. В лакунах скапливается фибринозный экссудат. На фоне отека и гиперемии слизистой оболочки на свободной поверхности миндалин выявляются отдельные беловатые налеты. Они располагаются в устьях лакун, иногда сливаются и покрывают значительную часть поверхности миндалины, не распространяются за пределы миндалин и легко снимаются, так же легко возобновляясь на том же месте.
Фолликулярная ангина. На фоне воспаленной слизистой оболочки миндалин видны множественные беловато-желтоватые островки, нечетко оформленные или округлые, напоминающие по цвету, форме и величине просяные зерна и представляющие собой нагноившиеся фолликулы.
Свободная поверхность миндалин, по выражению Н.П. Симановского, приобретает вид «звездного неба*. В дальнейшем гнойнички, постепенно увеличиваясь, могут вскрыться в полость глотки.
Клиническое течение фолликулярной и лакунарной ангин почти одинаково. Выражены симптомы интоксикации организма, гипертермия, озноб. Дети жалуются на общую слабость, головную боль, резкую боль при глотании, нередко с иррадиацией в ухо. Наблюдаются усиленная саливация, потребность часто глотать. Из-за сильной боли при глотании ребенок старается не есть и не глотать слюну. Глотание происходит при неполном замыкании мягким небом носоглоточного пространства, вследствие чего жидкость и слюна попадают в нос и вытекают из него.
Выраженные воспалительные изменения приводят к дисфонии: голос приобретает характерный гнусавый оттенок. При больших миндалинах возможны затрудненное дыхание и некоторое временное понижение слуха. Иногда наблюдаются боли в области сердца и суставов. Регионарные шейные лимфатические узлы увеличены, болезненны при пальпации.
Картина крови при этих формах ангины типична для острого инфекционного процесса: лейкоцитоз, увеличение СОЭ, небольшой сдвиг формулы влево. В моче могут определяться следы белка.
Течение фолликулярной и лакунарной ангин бурное. Как правило, в течение 2—4 дней симптомы нарастают, а затем так же быстро исчезают. На 4-5-й день поверхность миндалин начинает очищаться от налетов, исчезают гнойные фолликулы, и только в лакунах остатки налетов могут оставаться несколько дольше. В некоторых случаях процесс может стать затяжным и перейти в хронический.
Фибринозная ангина может развиться из фолликулярной и лакунарной ангины. Образуется единый сплошной налет беловато-желтоватого цвета, который может выходить за пределы миндалин. Отмечаются острое начало, высокая температура, озноб, явления обшей интоксикации, иногда признаки менингизма.
Лечение. Применяют этиотропную, патогенетическую и симптоматическую терапию.
Назначают постельный режим; щадящую молочно-растительную, легкоусвояемую и нераздражающую диету, богатую витаминами; обильное питье (чай с малиной, лимоном и медом, отвар шиповника, фруктовые соки, минеральная вода).
Из этиотропных препаратов назначают сульфаниламиды, а при тяжелом течении заболевания — антибиотики; теплое полоскание слабо дезинфицирующими отварами шалфея, календулы, ромашки, раствором гидрокарбоната натрия, таннина, перекиси водорода (2 столовые ложки на стакан воды), фу-рацилина (1:5000), 1% раствором борной кислоты, перманганата калия, этак-ридина лактата.
Проводят симптоматическую терапию (жаропонижающие, обезболивающие средства); в качестве противоревматических средств назначают салицилаты и препараты пиразолоновой группы (амидопирин, анальгин, баралгин).
Рекомендуют согревающие компрессы и сухое тепло на регионарные лимфатические узлы. При резко выраженном регионарном лимфадените назначают микроволновую терапию или токи УВЧ. Проводят гипосенсибилизируюшее, общеукрепляющее лечение, витаминотерапию.
Больного изолируют, обеспечивают строгое соблюдение санитарного режима.
При выздоровлении проводят контрольные анализы крови и мочи, при первых признаках развития осложнений, обусловленных поражением внутренних органов, необходимо тщательное обследование и лечение у специалистов.
источник

К основной группе риска заболеваемости этим видом ангины относятся дети в возрасте от 5 до 12 лет. У взрослых этот тип ангины наиболее часто встречается в сочетании с другим вариантом болезни, то есть имеет место смешанный тип. Лечение лакунарной ангины у взрослых, как и у детей, проводится курсом антибиотиков, которые устраняют неприятные симптомы ангины.
Взрослые, как правило, легче переносят недуг, чем дети, но при отсутствии правильного и своевременного лечения даже у взрослых могут развиться нежелательные осложнения, в том числе миокардит, острое воспаление среднего уха, пиелонефрит, ревматизм, воспаление легких и т. д.
Почему возникает лакунарная ангина, и что это такое? Главным возбудителем являются стрептококки, но она может быть вызвана также аденовирусами и стафилококками. Именно потому это заболевание считается заразным. Передается воздушно-капельным путем при чихании, кашле больного человека или контактным путем у детей – через игрушки и прочие зараженные предметы.
Также ангину могут вызвать разнообразные хирургические вмешательства в ротовой полости и болезни зубов. Внешние факторы тоже могут вызвать заболевание. К ним относятся – переохлаждение организма, сквозняки, резкая смена температуры воздуха, сырость, загрязненность воздуха.
Свое название эта клиническая форма ангины получила из-за того, что при ней гнойно-воспалительный процесс локализуется в лакунах небных миндалин. В толще миндалин этих лакун достаточно много, поэтому когда продукты жизнедеятельности патогенных стрептококков вместе с некротическими массами и слущенным эпителием поднимаются наверх, на лимфатических образованиях появляются обширные участки, покрытые налетом.
Это и отличает лакунарную ангину от фолликулярной (еще одной клинической формы ангины), при которой воспаляются только некоторые фолликулы, размещенные в миндалинах, что выглядит как небольшие гнойнички на поверхности лимфатических образований.
Инкубационный период лакунарной ангины длиться 1-2 дня, а ее симптомы развиваются стремительно и могут проявиться за пару часов.
К основным признакам лакунарной ангины у взрослых и детей относятся:
- резкое повышение температуры тела до высоких цифр (38,5-40) с
- общие проявления инфекционного процесса в виде слабости, недомогания, быстрой утомляемости и головной боли;
- периодическими ознобами, что чаще бывает у детей;
- болевые ощущения в суставах;
- местные проявления в виде сильной боли в горле и увеличение подчелюстных лимфатических узлов.
При осмотре врач обнаружит типичные проявления воспалительного процесса в горле:
- краснота в области гортани;
- отёчность тканей в горле;
- желтовато-беловатый налёт, занимающий большую часть поверхности обеих нёбных миндалин, который легко удаляется шпателем.
Воспалительный процесс может затрагивать как одну, так и обе миндалины. Средняя продолжительность болезни составляет 5-9 дней, а полная работоспособность восстанавливается на 14-17 день. У детей лакунарная ангина имеет более тяжелое течение, сопровождается судорогами, приступами удушья, болями в животе, тошнотой, рвотой, диареей, болями в области желудка.
Дальнейшее распространение инфекции по дыхательным путям нередко вызывает присоединение бронхита и даже пневмонии. Неадекватное лечение может спровоцировать появление хронической формы заболевания, часто – с осложнением прочими видами тонзиллита, фарингитом.
Наличие очага инфекции и протекающие гнойные процессы вызывают разнесение бактерий по всему организму, оседающих на сердце, легких, костях. Последствия такого явления очень опасны – воспаления почек (пиелонефриты, гломерулонефниты), ревматизм, артриты, миокардит, стафилококковые менингиты, генерализованное поражение лимфоузлов, абсцессы, сепсис.
Как выглядит данная форма ангины, предлагаем к просмотру подробные фото.
В большинстве случаев показано консервативное лечение, а при отсутствии эффекта, в случае острого увеличения миндалин, при затруднении дыхания показано хирургическое удаление миндалин.
При появлении первых симптомов лакунарной ангины больного необходимо изолировать от окружающих и обеспечить ему постельный режим (ангину нельзя переносить на ногах, это часто приводит к осложнениям). Вопрос о госпитализации стоит в зависимости от тяжести патогенеза.
Курс лечения должен назначить специалист. Он проведет опрос больного, осмотрит его горло, при помощи анализов определит возбудителя заболевания и его чувствительность к антибиотикам, после чего назначит необходимые в данном случае лекарственные препараты.
Чтобы вылечить ангину в домашних условиях рекомендуется следующие:
- Прием назначенных доктором антибактериальных препаратов.
- Для облегчения общего состояния можно принять жаропонижающие или нестероидные противовоспалительные средства. Это всем известные Аспирин, Ибупрофен, Парацетамол. Суть этого назначения – облегчение состояния больного за счет снижения температуры, уменьшения отека гортани.
- Очень важно, особенно в первые 2 дня болезни ежечасное полоскание горла антисептическими растворами – Мирамистином, Хлорофилиптом, Йодинолом, фурацилином (2 табл. на стакан воды), слабым раствором марганцовки. На стадии выздоровления можно сменить их на настои и отвары лечебных трав – ромашки, календулы, коры дуба, шалфея. Для местного лечения можно использовать различные спреи – Ингалипт, Гексорал, Тантум Верде.
- Во время лечения важно уделять большое внимание питью, чтобы не было обезвоживания.
Важно также после окончания острого периода заболевания пройти курс витаминотерапии и пробиотиков, поскольку гнойные процессы, длительная интоксикация ослабляют иммунную систему, а лечение антибиотиками нарушает естественную микрофлору кишечника.
Антибактериальная терапия показана при микробной этиологии лакунарной ангины. В качестве лекарственных средств используют антибиотики, значительно реже сульфаниламидные препараты. Цель назначения препаратов – эрадикация (уничтожение возбудителя).
Правильный подбор антибиотика обеспечивает:
- полное уничтожение возбудителя;
- исключение побочных действий при различных сопутствующих ангине заболеваниях;
- баланс эффекта и безопасности антибиотика.
Препаратами первого ряда при гнойной ангине являются современные пенициллины, комбинированные с усиливающими их действие компонентами, так как они лучше всего справляются со стрептококками. К таким лекарствам относятся Аугментин, Флемоклав, Экоклав и многие другие. Допускается также прием пенициллинов в моноформе (Ампициллин, Амоксициллин).
При аллергии на пенициллины проводят лечение антибактериальными препаратами из группы макролидов (Сумамед, Азитромицин, Зитролид, Клацид). Антибиотики цефалоспорины назначают при повторяющихся ангинах или тяжелом течении болезни. К ним относятся Цефалексин, Цефтриаксон, Цефазолин, которые в стационаре нередко ставят в виде инъекций.
Необходимо пропить полный курс антибиотиков, назначенный врачом, во избежание рецидива болезни и развития осложнений. Курс приема антибиотиков при лакунарной ангине обычно составляет 7-10 дней. Если вам стало лучше по истечении 2-3 дней, и вы решаете что вылечились то ни в коем случае не отменяйте назначенный препарат.
источник
Лакунарная ангина по-другому называется лакунарный тонзиллит или дифтереподобная ангина. При лакунарной ангине идёт поражение нёбных миндалин. Только эти миндалины имеют особые углубления — лакуны (отсюда и название). Одна нёбная миндалина может насчитывать до 20 лакун, но обычно их 12-14. Лакуны в норме являются резервуарами для накоплений попавшего в организм бактериального или вирусного патогена. С условием, что «воротами» инфекции стали нос, рот или ушные отверстия, а сам возбудитель может поражать их слизистые оболочки.
Попавшие в лакуны болезнетворные бактерии захватываются макрофагами, но полностью не уничтожаются, а «распаковываются». Т.е. происходит репрезентация патогенного антигена для того, чтобы Т-лимфоциты «поняли», как уничтожить данный конкретный возбудитель. Так происходит в норме.
Патологическое состояние обусловлено:
- чрезмерным накоплением возбудителя в лакунах (хуже, когда видов болезнетворных бактерий несколько) — иммунная система может просто не успеть «изучить» «гостей» и подготовить Т-лимфоциты для атаки;
- если иммунитет уже борется с чем-то другим , то типичные возбудители лакунарной ангины могут запустить воспалительный процесс (поэтому ангина нередко возникает на фоне ОРЗ, гриппа и т.п. вещей);
- при хронически слабом иммунитете в миндаликовых лакунах всегда остаётся определённое количество патогенных бактерий и вирусов, которые имеют свойство периодически накапливаться, провоцируя рецидивирующие обострения ангины.
Лакунарная ангина чаще возникает у детей, но и взрослые страдают этим недугом. Соотношение заболевших примерно 60% и 40% соответственно.
Сама по себе лакунарная ангина относится к банальным формам ангины.
- лакунарная ангина становится смешанной, если в воспалительный процесс вовлекаются фолликулы миндалин (дополнительно возникает фолликулярная ангина);
- лакунарная ангина считается атипичной, если вызвана вирусной инфекцией (например, вирусом герпеса) или каким-то другим нетипичным для ангины возбудителем (корь, сифилис, ВИЧ, дифтерия и пр.).
Главная и основная причина — слабый иммунитет. Возникло ли его ослабление эпизодически или это хроническое явление, для развития лакунарного тонзиллита это неважно. Либо произошло единовременное попадание большого количества возбудителей внутрь организма. Например, при близком и длительном общении с человеком, который болеет ангиной. Причём, совсем необязательно, чтобы именно лакунарной формой, т.к. у основных форм этой болезни одна и та же бактериологическая картина.
Иммунитет угнетается большим набором факторов:
- недавно перенесённые другие инфекционные заболевания;
- лекарственная терапия, оказывающая иммунодепрессивный эффект в качестве основного или побочного действия (в основном, это гормональные препараты и иммуносупрессоры, применяющиеся, например, при аутоиммунных заболеваниях);
- химиотерапия и лучевая терапия при онкологии;
- травмы любого рода (риск возникновения ангины особенно повышают обильные кровопотери и переохлаждения);
- особенности строения лимфоидной ткани гланд (повышенная рыхлость, что создаёт полости, где может оседать патогенная микрофлора);
- негативные факторы внешней среды (неблагоприятная экологическая обстановка);
- нездоровый образ жизни, постоянные стрессы, плохое питание, вредные привычки.
Нарушенная иммунная защита делает организм более уязвимым к возбудителям лакунарного и иного тонзиллита.
К таким возбудителям относят:
- стрептококки (особенно бета гемолитический стрептококк группы А);
- стафилококки (особенно золотистый стафилококк и гемолитический стафилококк);
- гемофильная палочка;
- пневмококки и менингококки (достаточно редко);
- условно-патогенная грамотрицательная энтеробактерия — клебсиелла (тоже довольно редко);
- возбудители брюшного тифа и сибирской язвы (исключительно редко).
Лакунарный тонзиллит может быть спровоцирован и вирусной инфекцией:
- аденовирусы,
- энтеровирусы,
- герпесвирусы (например, цитомегаловирусы).
Многие из перечисленных возбудителей годами могут обитать в организме в небольшом количестве.
Необходимо уточнить, что ярко выраженная симптоматика в некоторых случаях может не наблюдаться: при хроническом течении болезни и у многих взрослых людей. Гарантированно наиболее полный набор признаков обнаружится у ребёнка при острой первичной атаке заболевания.
Вся основная клиническая картина проявляется в первые сутки болезни, что демонстрирует скоротечность её развития.
На начальной стадии (первые несколько часов) лакунарный тонзиллит можно спутать с гриппом или остро-респираторной инфекцией:
- резкое повышение температуры тела до фебрильных (38 градусов) и пиретических (выше 39 градусов) значений (хотя стремительность повышения температуры сразу даёт подозрение на ангину);
- горло начинает першить и болеть, при визуальном осмотре отмечается гиперемия мягкого и твёрдого нёба, нёбных миндалин (возможны мелкие, точечные, эпителиальные кровоизлияния);
- головная боль, слабость, разбитость, снижение аппетита;
- часто отмечается миалгия и артралгия, ломота в области поясницы и икроножных мышцах (частый симптом начинающегося гриппа).
Затем к концу суток появляются:
- высокая температура превращается в лихорадку гектического типа, когда субфебрильная или даже нормальная температура утром (после сна) к вечеру поднимается до 39-40 градусов;
- характерные кожные изменения на лице: нездоровый, яркий румянец на щеках и скулах при сильной бледности носа и губ;
- самый главный и характерный признак — на поверхности нёбных миндалин обнаруживаются гнойные образования, визуализирующиеся как бляшки грязно-жёлтого или белого цвета, позднее бляшки с высокой степенью вероятности затянут гнойной плёнкой всю поверхность миндалин;
- боль в горле усиливается, что в сочетании с отёком делает проблемным процесс глотания;
- несмотря на болевой синдром, голос, как правило, остаётся нормальным, не осипшим и не охрипшим, разве что человек вынужден говорить гораздо тише (осиплость — симптом ларингита);
- шейные лимфатические узлы увеличиваются в объёме и становятся болезненными при пальпации;
- на фоне общей головной боли может появляться боль специфическая, например, за глазными яблоками, в челюстном суставе и пр.;
- в грудине и за грудиной, в области сердца может возникнуть ощущение жжения, неприятной тяжести, пульс при замере даже в спокойном состоянии пациента повышен (тахикардия, доходящая до 100 ударов в минуту).
На первом фото показана характерная для лакунарного тонзиллита клиническая картина в зеве.
На втором фото демонстрируется сравнение лакунарной ангины с другими видами ангины по изменениям в зеве.
Вся диагностика при данной форме ангины сводится к трём пунктам:
- мазок из зева — главная составляющая диагностики, делается не только для определения возбудителя (возбудителей) болезни, но и чтобы исключить другие инфекции, например, дифтерию, которая по симптоматике бывает очень похожа на лакунарную ангину (отсюда и альтернативное название данной ангины). Также ангину можно спутать с начальной фазой скарлатины или инфекционного мононуклеоза;
- осмотр пациента , принятие к сведению его жалоб, простая фарингоскопия;
- анализ крови — позволяет уточнить диагноз благодаря характерным изменениям (количество лейкоцитов может доходить до 35*109/л, а скорость оседания эритроцитов до 60 мм/ч).
Не следует недооценивать важность простого визуального осмотра. Например, дифтерия на миндалинах даёт налёт сероватого цвета, который практически всегда выходит за пределы миндаликовой зоны. При лакунарной ангине гнойные бляшки легко смываются, а при дифтерии заметно хуже. При лакунарной ангине слизистая миндалин под гнойным слоем не повреждена, а при дифтерии обнаруживаются эрозии.
Отдельно стоит упомянуть антибиотикограмму, которая уточняет уже не диагноз, а чувствительность возбудителя к тем или иным антибиотикам. Когда на питательную среду с выделенным возбудителем накладывают бумажные кружки, пропитанные различными антибиотиками. И по степени избегания бактериями той или иной бумажки определяют нужный препарат.
В диагностике надо определить природу ангины — бактериологическую или вирусную. Поскольку антибиотики не действуют на большинство вирусов. Разница между вирусной и бактериологической ангиной наглядно определяется по анализу крови. При вирусной ангине лейкоциты почти не повышаются, палочкоядерные нейтрофилы не повышаются, зато очень высок уровень лимфоцитов. При бактериологической ангине все перечисленные пункты прямо противоположные.
Лечение лакунарного тонзиллита представлено следующими пунктами:
- антибактериальные (системные и иногда местные антибиотики);
- противовоспалительные и антисептические (полоскания, орошения, смазывания и ингаляции);
- жаропонижающие и обезболивающие;
- противовирусные препараты (возможно, особенно, если имеет место вирусный тонзиллит);
- антигистаминного действия (возможно, особенно, когда болеет ребёнок).
Стандартный курс лечения составляет 10 дней, но в зависимости от возраста и состояния пациента варьируется. Рекомендован полупостельный режим. Лакунарный тонзиллит лечится консервативно. В советской медицине лакунарная ангина часто считалась показанием к тонзиллэктомии, но позднее от такого подхода отказались. Вреда от удаления миндалин гораздо больше, чем пользы. Сегодня к такому прибегают только при рецидивирующих абсцессах.
Данный вид терапии всегда считается вспомогательным, дополнительным. И применяется он уже после пикового периода, когда самое тяжёлое состояние позади.
Однако его лечебный эффект неоспорим:
-
Ультрафиолетовое облучение миндалин (кварцевание миндалин). Лечащим фактором здесь выступают короткие электромагнитные волны: обеззараживают и угнетают воспаление (например, замедляют миграцию лейкоцитов).
- Сантиметроволновое облучением (СМВ). Здесь также используются электромагнитные волны, но гораздо большей длины (в районе 1 см). Керамические излучатели прикладывают к зоне ближайшего воздействия на миндалины (обычно, подчелюстная область). Доказано, что СМВ оказывает прогревающее, регенеративное и противовоспалительное действие на миндалины.
- Инфракрасное излучение (ИК). Проникает глубже всех остальных, применяемых в физиотерапии, но лечебный эффект аналогичен СМВ.
- Электрофорез. Метод, при котором небольшое количество лекарственных веществ вводят в организм прямо через кожные покровы или слизистую оболочку с помощью электромагнитного поля.
Это основной набор физиотерапевтических методик. Но есть и множество дополнительных, не входящих на прочих основаниях в официальную медицину. Например, лечение рефлектором Минина, более известного как синяя лампа.
При лакунарном тонзиллите не последнюю роль играют полоскания разнообразными растворами, отварами и настоями. Не только благодаря антисептическому и противовоспалительному действию, но и потому, что полоскание само по себе помогает удалить с миндалин гнойные выделения.
Средств для полоскания существует огромное количество. Вот лишь некоторые:
- морская вода — пожалуй, самое известное, очень простое в приготовлении, и при этом весьма эффективное средство (на 200 мл кипячёной тепловатой воды 1 ч. ложку пищевой соды без горки, щепотку соли и 1-2 капля 5%-го раствора йода);
- слабый раствор марганцовки — несколько крупинок перманганата калия тщательно (это важно) растворить в 200 мл кипячёной тепловатой воды, кристаллики вещества должны полностью раствориться, иначе есть немалый риск получить химический ожог слизистой;
- таблетку нитрофурала (фурацилин) аналогично растворить в 200 мл воды;
- чесночный настой — 2 зубчика чеснока залить 200 мл кипятка и настоять 60 минут, после чего полученным настоем можно полоскать горло;
- раствор календулы — 1 ч. ложку календулы на спирту развести в 200 мл кипячёной воды, средство для полоскания готово;
- любую траву (ромашку, зверобой, шалфей или смесь трав) заварить (инструкция есть на упаковке), полученную «заварку» можно дополнительно развести водой, а можно использовать готовой — для полоскания или для приёма внутрь.
Полоскания необходимо осуществлять не менее 4-5 раз в день, а после процедуры ничего не есть и не пить минимум 20 минут.
Есть отоларингологи, которые утверждают, что при лакунарном тонзиллите смазывания гланд и удаления гнойных плёнок с их поверхности, наоборот, противопоказаны. Поскольку это может привести к генерализации инфекционного процесса на всё горло. Немало достоверных клинических подтверждений такому заявлению. Вероятно, в индивидуальных случаях при мощных атаках ангины нарушение гнойной плёнки приводит к резкому высвобождению в горло большого количества патогенной микрофлоры. Но это не дискредитирует в однозначном порядке сам способ лечения.
Для перестраховки к смазыванию рекомендуется прибегать уже на этапе спада заболевания. И, разумеется, после консультации с врачом. Особенно, если речь идёт об ангине у ребёнка. Для смазывания используют длинную палочку с ватным или марлевым тампоном на конце (всё это можно приобрести в аптеке).
Смазывать поверхность миндалин можно ротоканом, хлоргексидин, мирамистином (очень хорошо справляется с грибковой инфекцией). Способы разведения и дозы указаны в инструкциях, но обычно речь идёт о слабых водных растворах, которыми и смачивают тампон. К раствору Люголя если и прибегать, то только на завершающей стадии лечения, поскольку йод может обжечь и без того воспалённую слизистую.
Ингаляции не удаляют с миндалин гнойные бляшки, но могут оказывать заметный противовоспалительный, антисептический и анальгезирующий эффект. Особенность ингаляции заключается в том, что здесь лекарственный препарат попадает на ткани в виде мелкодисперсной среды — аэрозоля. Что обуславливает очень быстрое впитывание. Выбор ингаляций тоже немаленький: Ингалипт, Каметон, Гексорал и пр. Недавно большую популярность у потребителей завоевал аппарат для домашней ингаляции — небулайзер. Огромный плюс в том, что в его рабочий контейнер можно загрузить любую лечащую смесь. И прибор превратит раствор в аэрозоль.
Антибиотики при тонзиллитах почти всегда применяются системно, т.е. внутрь организма. И на самом деле в плане лечебного эффекта нет особой разницы между пероральным приёмом (глотание таблеток) и внутримышечными инъекциями. Просто пероральный приём может быть затруднён сильным болевым синдромом в горле. Либо тяжёлым заболеванием желудка (язва).
Сразу стоит отметить, что самостоятельный выбор антибиотиков не рекомендуется. Такие назначения должен осуществлять лечащий врач. Надо помнить, что антибиотики наносят удар и по полезной микрофлоре. В определённых случаях (при вирусном тонзиллите) стандартные антибиотики не подойдут.
При лакунарном тонзиллите применяют следующий ряд антибактериальных препаратов:
- Ампициллин, Амоксициллин и другие производные пенициллина — успешно уничтожают широчайший спектр грамположительных и грамотрицательных бактерий, включая все кокки, дифтерийную, гемофильную палочку и т.д., но есть серьёзный минус — у бактерий может возникнуть устойчивость (часто при хронических тонзиллитах).
- Антибиотики цефалоспоринового ряда , особенно представители первого и третьего поколений (Цефалексин, Цефадроксил, Цефотаксим, Цефоперазон, Цефтибутен, Цефиксим) считаются второй линейкой после пенициллинового ряда, когда производные пенициллина обнаруживают недостаточную антибактериальную активность против конкретных возбудителей.
- Макролиды (Спирамицин, Амоксиклав, Флемоксин, Сумамед) — третья линейка в антибактериальной терапии при лакунарной ангине, отличается низким уровнем токсичности и гипоаллергенностью (так, исключаются риски перекрёстной аллергии с бета-лактамами).
Кроме антибиотиков «таблеточная» терапия включает жаропонижающие и обезболивающие средства. Как правило, это НПВС: Анальгин, Нурофен, Пенталгин, Ибупрофен, Парацетамол и пр. Если имеет место вирусная ангина, то основными становятся противовирусные средства — Циклоферон, Арбидол, Ингавирин, Флуконазол, Ацикловир и др.
Наконец, антигистаминные, противоаллергические препараты: Супрастин, Лоратадин, Эриус (Дезлоратадин). Противоаллергические препараты нужны для предупреждения возможной лекарственной аллергии, особенно часто наблюдающейся у детей. Ангина — воспаление, аллергия — воспаление. Одно усиливает другое.
При лакунарной ангине ни одна из перечисленных хирургических процедур не применяется и не нужна. А вот лакунотомия (хирургическая или лазерная) при рецидивирующих формах может быть показана: ткани около лакун рассекают так, чтобы при дальнейшем срастании глубина лакун заметно уменьшилась. Это предотвращает скопление гноя.
Специальной диеты при данном заболевании нет. Пища должна быть такова, чтобы слизистая не подвергалась механическому, термическому или химическому раздражению. Показано обильное тёплое питьё.
Лечение народными средствами в домашних условиях
Надо учитывать, что народные средства — это просто дополнение, а костяк лечения включает приём антибиотиков и консультации лечащего врача.
Несколько «народных рецептов»:
- свежую свёклу (1-2 шт.) натереть на крупной тёрке, отжать, чтобы получилось не менее 150 мл свекловичного сока (можно чуть-чуть разбавить тёплой кипячёной водой), этим соком необходимо полоскать горло (минимум 3 раза в день, неделю);
- против отёка гланд неплохо помогает спиртовой или водочный компресс (смочить бинт или марлю, приложить вокруг шеи и обмотать сверху сухим бинтом на час-два);
- обложить шею листьями свежей капусты, обмотать шарфом на пару часов;
- 4 свежих листа подорожника залить 200 мл крутого кипятка, настаивать час, после чего полоскать (каждые 3 часа до завершающей фазы выздоровления);
- любое употребление в пищу листьев и сока алоэ — в перемолотом виде, с чаем, с мёдом, с молоком, в день достаточно 30 мл сока или одного перемолотого листика (но аллергикам и детям до 3-х лет алоэ не рекомендуется);
- 4 г корня родиолы розовой залить 500 мл водки, выдерживать в тёмном месте минимум 4 дня, 10 мл полученной настойки разводят 100 мл кипячёной воды — ещё одно народное средство для полоскания готово (из-за длительности подобную настойку лучше готовить превентивно).
Специальных рекомендаций здесь дать сложно. Разве только то, что лакунарная ангина требует привлечения профессиональных докторов: педиатра, отоларинголога, терапевта, инфекциониста, иногда ревматолога. Пускать болезнь на самотёк, или заниматься самолечением недопустимо. Приём антибиотиков требует поддерживающей терапии для восстановления полезной микрофлоры. Поэтому параллельно надо принимать пробиотики и пребиотики (Энтерол, Эубикор, Бифиформ, Линекс, Инулин и пр.). Особую опасность ангина представляет для лиц, младше 13 лет.
Специфической профилактики не существует, есть только общая:
- полноценное питание;
- здоровый и достаточный сон;
- регулярные умеренные физические нагрузки на свежем воздухе;
- периодический приём поливитаминных комплексов;
- избегание вредных привычек;
- приём иммуностимуляторов и иммуномодуляторов в стрессовые и уязвимые периоды;
- своевременное и качественное лечение воспалённого горла.
Здесь следует отметить два пункта:
- Флегмонозный паратонзиллит — весьма грозное заболевание, поскольку само может дать новые, ещё более грозные осложнения (возникает на фоне хронического, рецидивирующего течения лакунарной ангины), последствия могут быть самые печальные, вплоть до инвалидности и летального исхода (например, если паратонзиллит спровоцировал гнойный менингит или заражение крови).
- У детей может произойти отёк гортани и, как следствие, удушье (такое состояние называется ложный круп), здесь требуется срочно снять воспаление (нередко приходится прибегать к гормональным капельницам), чтобы не произошло гипоксии.
Т.к. лакунарный тонзиллит имеет инфекционную природу в 99% всех случаев (не считая уникальных аутоиммунных реакций), естественно, он заразен. Заразным человек становится ещё на стадии инкубационного периода (1-2 дня перед появлением первых симптомов) и остаётся таковым до полного выздоровления.
- воздушно-капельным — если достаточное время просто находиться рядом с больным;
- через общую посуду;
- через еду (поэтому нельзя что-то доедать или допивать за больным).
В особенности недопустимы контакты пациента с детьми и людьми, уже чем-то болеющими (тем же ОРЗ).
Кроме уже упоминавшегося ложного крупа и более высокой чувствительности к возбудителям, у детей нет никаких специфических особенностей касательно лакунарной ангины.
Не считая того, что организм беременной женщины и так находится в состоянии повышенного стресса и напряжения, здесь следует отметить противопоказание антибактериальной терапии в первый триместр беременности. Большинство антибиотиков нельзя принимать в этот период. Но в последние 10 лет появился ряд препаратов, обладающих свойствами антибиотиков, но допустимых к приёму на любых этапах беременности. Между прочим, макролиды как раз относятся к таковым.
Данное видео рассказывает о тех мерах и способах лечения, которые человек может применить в рамках доврачебной помощи самостоятельно. При сильном иммунитете они могут помочь даже без подключения антибиотиков.
Прогноз при лакунарном тонзиллите благоприятный. Заболевание не считается опасным для жизни и здоровья, если лечение грамотное и своевременное и если отсутствуют какие-то дополнительные, отягчающие факторы (например, ангина на фоне другой серьёзной инфекции).
источник


 Ультрафиолетовое облучение миндалин (кварцевание миндалин). Лечащим фактором здесь выступают короткие электромагнитные волны: обеззараживают и угнетают воспаление (например, замедляют миграцию лейкоцитов).
Ультрафиолетовое облучение миндалин (кварцевание миндалин). Лечащим фактором здесь выступают короткие электромагнитные волны: обеззараживают и угнетают воспаление (например, замедляют миграцию лейкоцитов).