Нагноительные заболевания (абсцессы и флегмоны) – это грозные осложнения многих воспалительных процессов, происходящих в организме. Особенно опасны такие осложнения в области лица и головы, так как возможно распространение гноя из очага на головной мозг и развитие жизнеугрожающих осложнений.
Абсцессы и флегмоны при заболеваниях ЛОР органов по частоте находятся на втором месте после одонтогенных нагноительных осложнений.
Абсцесс – это гнойный воспалительный процесс ограниченного характера. При проникновении вирулентной инфекции вглубь тканей происходит гнойное воспаление с некрозом , образованием полости, наполненной гноем и ограниченим ее от окружающих тканей капсулой. Образование капсулы – это защитная реакция организма для предотвращения распространения нагноения.
Флегмона – это более грозное осложнение, которое характеризуется диффузным распространением гнойного воспаления, неограниченным от окружающих тканей.
Абсцессы и флегмоны могут сформироваться практически при всех воспалительных заболеваниях ЛОР-органов, а также в результате травмы. Четкой классификации нагноительных процессов ЛОР-органов нет. Можно перечислить наиболее часто встречаемые в практике формы:
Паратонзиллярный абсцесс;
Развитие абсцессов и флегмон происходит чаще всего в подкожной или межтканевой клетчатке, которая богата кровеносными и лимфатическими сосудами.
Нагноившийся фурункул также относится к абсцессам. Это воспаление начинается с волосяного фолликула, распространяется на сальную железу и окружающие ткани. В ЛОР – патологии фурункулы встречаются в полости носа и в наружном слуховом проходе, где присутствует кожа с волосяными луковицами. Проникновению в них инфекции способствуют микротравмы, а также общее снижение защитных сил, тяжелые соматические заболевания – сахарный диабет, гиповитаминоз. Провоцирующим моментом может быть также переохлаждение.

Лечение в инфильтративной стадии: антибиотики – аминопенициллины, цефалоспорины, макролиды, фторхинолоны. Местно применяют полуспиртовые компрессы, УВЧ. При абсцедировании фурункула на фоне массивной антибиотикотерапии проводят хирургическое вскрытие гнойника, промывание раны антисептиками и налаживание дренажа.
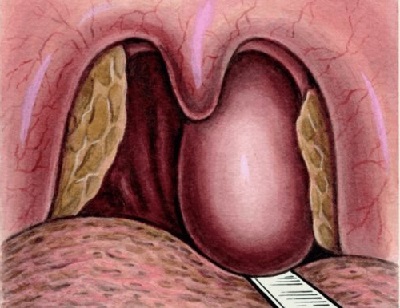
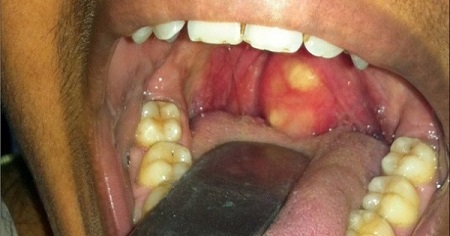
Паратонзиллярный абсцесс возникает в результате гнойного воспаления в паратонзиллярной клетчатке (она располагается между капсулой небной миндалины и фасцией глотки). Инфекция проникает сюда чаще всего непосредственно из небной миндалины по криптам – глубоким бороздкам, пронизывающим всю толщу миндалины. Возбудителями в основном являются стрептококки, стафилококки, синегнойная палочка, реже – анаэробная флора.
Паратонзиллярный абсцесс возникает обычно на исходе течения гнойной ангины или хронического тонзиллита. Воспаление до формирования абсцесса называется паратонзиллитом. Обычная локализация его (в 90% случаев) – это верхний полюс небной миндалины.
В течении паратонзиллита выделяют три стадии: отечную, инфильтративную и непосредственно абсцедирующую.
- На фоне течения тонзиллита после некоторого улучшения усиливается боль в горле с одной стороны.
-
Вновь повышается температура тела.
- Нарушается процесс глотания, часто пациенты вообще отказываются принимать пищу.
- В результате распространения воспаления на мышцы глотки и региональные лимфоузлы становятся болезненными движения головой, пациент держит голову наклоненной в больную сторону, при необходимости поворотов – поворачивается всем телом.
- При абсцедировании присоединяется тризм (болезненный спазм) жевательных мышц, становится трудно открыть рот.
Абсцедирование начинается обычно на 3-4 день от начала заболевания.
При осмотре определяется округлое выбухание в верхней части небной миндалины и небных дужек. При абсцедировании просвечивает гной. Мягкое небо смещается к средней линии. Отмечается отечность и болезненность мышц шеи и подкожной клетчатки.
Реже отмечается задняя или нижняя локализация абсцесса. Выбухание в таких случаях менее выражено, что может затруднять диагностику.
В общем анализе крови выявляются признаки бактериального воспаления – повышение количества лейкоцитов со сдвигом лейкоцитарной формулы до юных форм, повышение СОЭ.
Паратонзиллярный абсцесс может вскрыться самопроизвольно в полость глотки на 4-6 день развития, состояние при этом улучшается. Реже прорыв гноя происходит в окологлоточную клетчатку с развитием более тяжелых осложнений – парафарингита и медиастинита.

В стадии абсцедирования необходимо экстренное вскрытие тонзиллитного абсцесса, возможно с последующим удалением миндалины (абсцесстонзилэктомия). Операцию проводят под местной или аппликационной анестезией. Разрез проводится в месте наибольшего выпячивания. Края раны расширяют тупым инструментом для более полного опорожнения гнойника.
Это гнойное воспаление окологлоточной клетчатки. Возникает в результате осложненного течения ангины, хронического тонзиллита, прогрессирования паратонзиллита, гнойных синуситов (гайморита, этмоидита), одонтогенных воспалений.
- Резкая боль при глотании с одной стороны горла,
- Невозможность открыть рот,
- Болезненность по ходу боковой поверхности шеи,
- Припухание и уплотнение в этом месте,
- Боль при движениях головой,
- Увеличение лимфоузлов,
- Повышение температуры до 40.
Осложнениями парафарингеального нагноения могут быть тромбоз яремной вены, кровотечения из изъязвленных сосудов, а также распространение гноя в средостение.
При парафарингеальном абсцессе проводится срочная операция по вскрытию и опорожнению гнойной полости. Применяют при этом два подхода: наружный по боковой поверхности шеи и внутриротовой. После вскрытия и опорожнения абсцесса проводится дренирование его полости, назначаются антибиотики и дезинтоксикационная терапия.
Заглоточный абсцесс развивается в рыхлой клетчатке между фасциями задней стенки глотки и шейного отдела позвоночника. Встречается преимущественно у детей до 4-х лет, так как именно в этом возрасте данная клетчатка развита, далее она атрофируется.
Заглоточный абсцесс возникает в результате осложнений фарингита, ринофарингита, мелких травм глотки.
Заглоточный абсцесс может локализоваться как в носоглотке (тогда он бывает обычно односторонним в силу анатомических особенностей), так и в ротовой или гортанной частях глотки (тогда он занимает срединное положение).
Проявления заглоточного абсцесса:
- Боль в горле, ребенок не может глотать,
-
Отказывается от еды,
- Нарушается общее состояние,
- Резко повышается температура тела.
- При расположении абсцесса в носоглотке – нарушается носовое дыхание,
- Локализация в более нижних отделах может вызвать нарушения дыхания вплоть до удушья.
- При осмотре выявляется покраснение и выбухание задней стенки глотки, размягчение в центре выбухания.
- В крови выявляются воспалительные изменения.
Лечение заглоточного абсцесса заключается в немедленном его вскрытии. Перед разрезом проводят предварительное пунктирование с отсасыванием гноя в целях предупреждения его аспирации. В послеоперационном периоде назначаются антибиотики широкого спектра действия, полоскания горла растворами антисептиков.
Флегмона – это неограниченное диффузное гнойное воспаление тканей. При ЛОР-патологии флегмона может быть осложнением течения таких заболеваний, как фурункулы и абсцессы носа, гнойные ангины, хронический тонзиллит, абсцессы глотки, гнойный синусит, гнойный отит.
При флегмонах гнойное воспаление не ограничено капсулой, гной распространяется по клетчатке, переходя по сосудисто-нервным пучкам из одного фасциального кармана в другой, в процесс вовлекаются окружающие ткани-сосуды, мышцы, сухожилия, происходит гнойное расплавление тканей.
Возбудителями флегмоны обычно являются стрептококки и стафилококки, синегнойная палочка. В более тяжелых случаях флегмону вызывает анаэробная флора.
- Разлитой болезненностью,
- Покраснением,
- Выраженной отечностью окружающих тканей,
- Нарушением функции близлежащих органов.
-
Регионарным лимфаденитом.
- Общей интоксикацией организма – температура, слабость, головная боль, тошнота.
- Рразвитием осложнений:
- тромбоза сосудов,
- изъязвления сосудов с развитием кровотечения,
- прогрессированием тромбофлебита с тромбозом венозных синусов,
- распространением процесса на мозговые оболочки с развитием гнойного менингита.
- сепсиса.
При глубокорасположенных вялотекущих флегмонах шеи симптомы могут быть не так ярко выраженными, что затрудняет диагностику.
Флегмоны при ЛОР-патологии можно разделить на следующие группы:
При ЛОР-патологии флегмоны лица возникают как осложнение течения фурункулов носа, при попадании инфекции после операций на полости носа, а также при прогрессировании риноорбитальных осложнений.
Флегмоны лица чаще располагаются в области носа, в области нижней челюсти.
Этот вид флегмон является в основном осложнением гнойных синуситов (чаще всего воспаления клеток решетчатого лабиринта, реже – других придаточных пазух носа).
- С переходом на ретробульбарную клетчатку.
- Без перехода на ретробульбарную клетчатку.
- Подбородочная;
- Подчелюстная;
- Передней области шеи;
- Боковой области шеи.
- C переходом на околопищеводную клетчатку.
- Осложненная медиастенитом.
- С переходом на клетчаточные пространства спины.
Лечение флегмон лица и шеи проводится в сециализированном отделении гнойной хирургии. Необходима экстренная операция, цель которой:
- Вскрытие гнойной полости,
- Максимальное и щадящее удаление некротизированных тканей,
- Промывание раны растворами антисептиков и антибиотиков,
- Налаживание дренажа для оттока воспалительного экссудата.
- В послеоперационном периоде назначается массивная антибиотикотерапия, дезинтоксикационные мероприятия.

Клиническая картина всех орбитальных осложнений схожа. Отмечается :
- Отек век и окружающих глаз тканей,
- Выпячивание глазного яблока,
- Гиперемия коньюнктивы,
- Болезненность при переводе взгляда,
- Гнойные выделения,
- Быстропрогрессирующеее снижение зрения вплоть до слепоты.
- При парезе нервов и мышц глаз становится неподвижным, веко не закрывается, отмечается двоение в глазах.
- Выражены и общие симптомы: головная боль, слабость, рвота, повышение температуры.
Диагноз подтверждается проведением КТ орбиты. Лечение гнойных осложнений глазницы заключается в экстренной операции на пораженной пазухе носа – радикальный широкий доступ к пораженной пазухе, санация ее с удалением некротизированных тканей. Кроме этого, проводят декомпрессию и дренирование глазницы через наружные разрезы или эндоназальным эндоскопическим методом.
Иногда при распространении инфекции из полости носа или придаточных пазух по слезно-носовому каналу происходит нагноение слезного мешка и окружающей его клетчатки. В этом случае говорят о флегмоне слезного мешка. Чаще всего она является осложнением этмоидита или гайморита.
В области внутреннего угла нижнего века возникает покраснение, припухлость, боль, слезотечение. Отек быстро распространяется на оба века, щеку, нос. Повышается температура. Через несколько дней в центре уплотнения появляется размягчение, становится видно гнойное содержимое.
Абсцесс может вскрыться наружу, иногда как последствие этого может образоваться свищ. Прорыв гноя через носо-слезный канал в полость носа может осложниться внутренней фистулой. Наиболее тяжелым осложнением является флегмона глазницы.
Лечение – антибиотикотерапия, хирургическое вскрытие очага, дренаж.
К сожалению, довольно часто пациенты попадают в стационары с уже сформировавшимися запущенными формами нагноительных осложнений. Это свидетельствует о позднем обращении к врачу для лечения основного заболевания. Необходимо помнить:
-
Все воспалительные, особенно гнойные процессы в области лица, носа и горла очень опасны.
- Не следует затягивать с обращением за медицинской помощью при ангинах, затянувшемся насморке, фурункулах, травмах носа и горла.
- Выполнять строго все рекомендации, являться к врачу для наблюдения, особенно при гнойных ангинах.
- Не заниматься самолечением.
- Желательно провести радикальное лечение при хронических заболеваниях ЛОР-органов (тонзилэктомия при хроническом тонзиллите, санирующие операции на пазухах носа при хроническом синусите).
источник
Источником инфицирования окологлоточного клетчаточного пространства служат в основном тонзиллит, ранения стенки глотки инородными телами, редко вторичное инфицирование из крыловидно-челюстного пространства, околоушной, поднижнечелюстной областей. В свою очередь абсцесс, флегмона окологлоточного пространства могут служить источником инфицирования переднего средостения по клетчатке сосудисто-нервного пучка шеи, заднего средостения по боковой и задней стенке глотки, а также прилежащих подъязычной и поднижнечелюстной областей.
Больные при окологлоточном абсцессе отмечают боли в глотке, резко усиливающиеся при глотании не только твердой, но и жидкой пиши, слюны. Из-за боли возможно ограничение открывания рта. При осмотре отмечают умеренную припухлость в области заднего края и под углом нижней челюсти, где при пальпации определяют болезненный инфильтрат. В глотке определяют выбухание соответствующей половины, гиперемию и отечность слизистой оболочки. Инструментальная пальпация припухлости в области боковой стенки глотки болезненна.
Окологлоточный абсцесс становится следствием распространения процесса с соседних областей, как и инфицирование этих областей из окологлоточного пространства. Наружный поднижнечелюстной оперативный доступ позволяет осуществить адекватное дренирование не только окологлоточного пространства, но и смежных клетчаточных пространств, вовлеченных в гнойно-воспалительный процесс.
Вскрытие окологлоточных абсцессов производят разрезом по переднему краю грудино-ключично-сосцевидной мышцы кзади и на 1—1,5 см выше угла нижней челюсти. Отыскивают заднее брюшко двубрюшной мышцы и шилоподъязычную мышцу, которые оттягивают кзади, и расслаивают мягкие ткани; пальцем по направлению кпереди и кверху проникают в окологлоточное пространство, удаляют гной, полость дренируют.
Окологлоточный абсцесс развивается вторично, поэтому его вскрытию должно предшествовать устранение источника инфицирования — удаление зуба (чаще всего зуб мудрости), тонзиллэктомия при паратонзиллярных абсцессах, трепанация сосцевидного отростка при гнойном мастоидите, оперативное лечение гнойного среднего отита. Вскрытие парафарингеальных флегмон по Войно-Ясенецкому осуществляют через фасциальное ложе поднижнечелюстной железы и поднижнечелюстной фасциальный узел.
Дугообразный разрез кожи начинают сразу же за углом нижней челюсти и проводят кпереди по нижнему краю до места перегиба лицевой артерии через край челюсти. Рассекают кожу, подкожную клетчатку и наружный листок капсулы подчелюстной железы в ее задней части. Далее по заднему краю т. mylohyoideus проникают через дно рта в парафарингеальное пространство, продвигая палец кнутри, вскрывают окологлоточную флегмону, абсцесс. Гной удаляют, полость обследуют пальцем, определяют гнойные затеки.
Преимущества доступа Войно-Ясенецкого — безопасность и кратчайший путь к гнойнику. Кроме того, доступ позволяет дренировать клетчаточные пространства дна полости рта, ложе околоушной железы — места распространения гнойного процесса из окологлоточного пространства. При расслаивании рыхлой ткани подчелюстного фасциального узла тупым путем исключаются повреждение сосудов и инфицирование соседних клетчаточных пространств.
Окологлоточный тонзиллогенный абсцесс вскрывают ротовым доступом через ложе удаленной миндалины. Для этого расширяют инструментом прободное отверстие в глоточной фасции, мышце, сжимающей глотку, и удаляют гной.
Абсцесс можно вскрыть также разрезом слизистой оболочки рта по крыловидно-челюстной складке: рассекают слизистый и подслизистый слои тканей и тупым путем с помощью сомкнутого кровоостанавливающего зажима, расслаивая глоточный апоневроз, проникают в окологлоточное пространство. Расположение в области окологлоточного пространства внутренней сонной артерии, внутренней яремной вены, подъязычного, блуждающего нервов требует большой осторожности.
Чтобы избежать ошибок в диагностике паратонзиллярного абсцесса (например, артериовенозная аневризма), до начала лечения производят диагностическую пункцию. При получении гноя показана абсцессотонзиллэктомия, что позволяет ликвидировать очаг воспаления. Если не представляется возможным удалить миндалину, абсцесс вскрывают по игле. Осторожно делают прокол тканей скальпелем на глубину не более 1 см.
Клетчаточное пространство корня языка расположено между фиксирующими его мышцами (подъязычная и подбородочно-язычная). Сзади это пространство сообщается с подъязычным пространством. Сосуды (язычные артерия и вены) и нервы (язычный и подъязычный) проходят в продольном направлении по нижней поверхности языка.
Источником инфицирования языка служат раны, эрозии, воспаление язычной миндалины.
Абсцесс, флегмона тела языка проявляются болями в языке, которые усиливаются при приеме пищи, глотании, а при флегмоне и абсцессе корня языка боли усиливаются при разговоре и глотании, дыхание затруднено. При локализации процесса ближе к кончику языка он асимметричен, одна из его половин увеличена, язык смещен в здоровую сторону, ощущается гнилостный запах изо рта.
Слизистая оболочка языка над припухлостью отечна, синюшна. При пальпации определяют плотный болезненный инфильтрат. В неясных случаях пункция разрешает сомнения. При абсцессе тела языка он увеличен, может не помещаться во рту, рот полуоткрыт. Пальпацией определяют инфильтрат в теле языка.
Абсцесс, флегмона корня языка протекают тяжело. Больной занимает вынужденное сидячее положение, его лицо одутловатое, отмечается одышка. Рот приоткрыт, из него вытекает слюна, ощущается гнойный запах. Язык вздут, не помещается во рту. Слизистая оболочка языка, дна полости рта отечна, синюшна, пальпация языка болезненна. При надавливании на язык больной ощущает боли в горле. Обращает на себя внимание припухлость тканей в подподъязычной области. Кожа над ней не изменена, а при пальпации определяют болезненный инфильтрат. Кожа над инфильтратом подвижна, легко смещается.
Инфильтрат с выраженной болезненностью четко определяется при его ощупывании между указательным пальцем, введенным в полость рта, и большим пальцем, расположенным в подподбородочной области. Пальпируемый при этом инфильтрат не имеет четких границ, расположен выше подъязычной кости снаружи и книзу от корня языка в полости рта.
Абсцесс языка, расположенный ближе к его поверхности, выбухает, имеется размягчение или изъязвление спинки языка. Такой абсцесс вскрывают разрезом по тыльной или боковой поверхности. Предварительно пунктируют гнойник и разрез производят по игле. Вскрыв гнойник, удаляют гной.
Вскрыть и дренировать глубокий абсцесс или флегмону корня языка можно через срединный подподбородочный разрез. Операцию выполняют под общим обезболиванием, в тяжелых случаях при выраженной дыхательной недостаточности предварительно накладывают трахеостому, через которую выполняют интубационный наркоз.
Больного укладывают на спину с валиком под плечами и запрокинутой головой. Налаживают общее внутривенное обезболивание. Разрез кожи проводят по средней линии от подбородка до подъязычной кости.
источник
Окологлоточное или парафарингеальное пространство (spatium peripharyngeum) располагается сзади и сбоку от глотки. В нем различают боковой отдел — spatium lateropharyngeum (его называют собственно парафарингеальным или окологлоточным) и задний отдел — spatium retropharyngeum (его называют ретрофарингеальным или позади глоточным пространством). Границу между ними образует соединительнотканный листок, натянутый между предпозвоночной фасцией и собственной фасцией глотки — aponeurosis pharyngopraevertebralis. Собственно парафарингеальное пространство имеет следующие границы (рис. 70): внутренняя — стенка глотки с покрывающей ее фасцией, мышцы, поднимающие и натягивающие мягкое нёбо; наружная — глубокий листок капсулы околоушной слюнной железы и медиальная крыловидная мышца (m. pterygoideus medialis); верхняя — основание черепа; нижняя — m. hyoglossus; передняя — межкрыловидная, щечно-глоточная фасция и латеральная крыловидная мышца (m. pterygoideus lateralis); задняя — глоточно-предпоззоночный апоневроз. К парафарингеальному пространству медиально примыкает нёбная миндалина, латерально — глоточный отросток околоушной слюнной железы (в промежутке между внутренней крыловидной мышцей и шиловидным отростком). На этом участке наблюдается истончение, а иногда и дефект капсулы околоушной железы. По латеральной границе парафарингеального пространства, ближе к предпозвоноч-ной фасции, располагаются сосуды и нервы. Наиболее латеральное положение занимает внутренняя яремная вена. Кнутри от нее проходит внутренняя сонная артерия, а также нервы: n. glossopharyngeus. n. vagus, n. accessorius, n. hypoglossus, а на предпозвоночной фасции — truncus sympathicus. Здесь же располагается верхняя группа глубоких шейных лимфатических узлов. В переднем отделе парафарингеального пространства находятся ветви восходящей небной артерии с одноименными венами.
Очаги тонзиллогенной инфекции, инфицированные раны стенки глотки. Вторичное поражение в результате распространения инфекции из крыловидно-челюстного пространства, поднижнечелюстной и околоушно-жевательной областей.
Жалобы на боль при глотании, резко затрудняющую или исключающую прием пищи, жидкости, проглатывание слюны.
Объективно. Умеренно выраженная припухлость тканей верхнезаднего отдела поднижнечелюстной области. Кожные покровы обычной окраски. При глубокой пальпации под углом нижней челюсти определяется инфильтрат, давление на который вызывает боль. Может быть умеренное ограничение открывания рта за счет воспалительной контрактуры медиальной крыловидной мышцы. Боковая стенка глотки смещена к средней линии («выпячивается»), покрывающая ее слизистая оболочка гиперемирована.
Во влагалище основного сосудисто-нервного пучка шеи и далее по периваскулярной клетчатке в переднее средостение; вдоль боковой и задней стенок глотки в заднее средостение; в подъязычную и поднижнечелюстную области.
Абсцессы окологлоточного пространства часто являются тонзиллогенными или их возникновение связано с ранением стенки глотки и внедрением в нее инородного тела. В связи с ограниченностью воспалительного процесса и локализацией в подслизистом слое операция по их дренированию чаще выполняется доступом со стороны глотки с привлечением ЛОР-специалиста. При одонтогенных воспалительных процессах обычно имеет место вторичное поражение окологлоточного пространства в результате распространения инфекции из соседних анатомических областей, т. е. инфекционно-воспалительный процесс носит разлитой (флегмонозный) характер. Наружный поднижнечелюстной оперативный доступ позволяет в таких случаях осуществить хорошее дренирование не только окологлоточного пространства, но и пораженных смежных областей. При флегмоне окологлоточного пространства (рис. 71, А):
— обезболивание — наркоз (ингаляционный, внутривенный) или местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, В.М.Уварову, А.В. Вишневскому на фоне премедикации.
— разрез кожи и подкожной клетчатки длиной 4-5 см вдоль края нижней челюсти, отступя от него книзу на 2 см (рис. 71, Б, В).
— отслойка верхнего края раны от подкожной шейной мышцы (m. platysma) и покрывающей ее поверхностной фасции шеи (fascia colli superficialis) с помощью кровоостанавливающего зажима, куперовских ножниц или марлевого тампона до появления в ране края нижней челюсти (рис. 71, Г). При этом вместе с подкожножировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.— пересечение подкожной мышцы шеи (m. platysma) в месте прикрепления ее к краю нижней челюсти (рис. 71, Д). Гемостаз (может потребоваться перевязка лицевой вены, а в тех случаях, когда для ревизии поднижнечелюстного пространства необходимо продлить разрез тканей кпереди, вскрыть капсулу поднижнечелюстнои слюнной железы,— лицевой артерии), отведение верхнего полюса поднижнечелюстной слюнной железы от края нижней челюсти книзу (рис. 71, Е).
— вскрытие гнойно-воспалительного очага в окологлоточном пространстве рас-слоением, клетчатки вдоль внутренне.и поверхности внутренней крыловидной мышцы (m. pterygoideus medial is) с помощью кровоостанавливающего зажима, эвакуация гноя (рис. 71, Ж, З).
— окончательный гемостаз. — введение через операционную рану в окологлоточное пространство ленточного или трубчатого дренажа (рис. 71, И, К).
— наложение асептической ватномарлевой повязки с гипертоническим раствором, антисептиками, а при использовании трубчатого дренажа — подключение его к аппарату, системеобеспечивающей возможность диализа и вакуумного дренирования раны без снятия повязки.
Инфицированные раны задней, боковой стенки глотки (часто с внедрением инород-ных тел), в результате распространения гнойно-воспалительного процесса по протяжению с глоточной или небных миндалин.
Жалобы на боль в горле при глотании, особенно, при проглатывании слюны и, так называемой, пустой глотке.
Объективно. Может наблюдаться слюнотечение изо рта в связи с нарушением естественного процесса проглатывания слюны. Бтотание затруднено или невозможно, во вре-мя глотания напрягаются мышцы дна полости рта и шеи. При осмотре глотки с использованием лобного рефлектора или ларингоскопа обнаруживается «выпячивание» в области задней или боковой стенки глотки. Слизистая оболочка над «выпячиванием» гиперемирована, отечна. В центре «выпячивания» может выявляться нарушение целостности эпителиального покрова слизистой оболочки, как результат травмы стенки глотки, предшествовавшей возникновению абсцесса, а иногда и торчащее инородное тело (например, рыбная кость).
При абсцессе стенки глотки наиболее вероятно распространение инфекционно-воспалительного процесса на клетчатку окологлоточного пространства (spatium peripharyngeum), а далее вдоль пищевода — в заднее средостение и по периваскулярной клетчатке основного сосудисто-нервного пучка шеи — в переднее средостение (рис. 72).
Вскрытие абсцесса стенки глотки производят внутриротовым доступом, используя для освещения операционного поля лобный рефлектор или ларингоскоп.
1. Обезболивание — местная сочетанная аппликационная и инфильтрационная анестезия на фоне премедикации (аппликационная анестезия 1-2%-м раствором дикаина слизистой оболочки зева, корня языка и стенки глотки необходима для подавления рвотного рефлекса) или ингаляционный эндотрахеальный наркоз.
2. Освещая операционное поле с помощью лобного рефлектора или ларингоскопа, проводят вертикальный разрез слизистой оболочки через центр воспалительного инфильтрата на глубину не более 2-3 мм во избежание повреждения кровеносных сосудов стенки глотки (для этого лезвие скальпеля обворачивают несколькими слоями марли таким образом, чтобы свободным оставался конец лезвия длиной около 3 мм).
3. С помощью кровоостанавливающего зажима тупо раздвигают края раны и, расслаивая клетчатку, продвигаются к центру гнойно-воспалительного очага, вскрывают его, эвакуируют гной. Дренажи не используют из-за плохой фиксации их в ране.
Инфицированные раны задней стенки глотки (часто с внедрением инородных тел), вторичное поражение в результате распространения инфекционно-воспалительного процесса по протяжению из соседних анатомических областей (бокового окологлоточного пространства, перитонзиллярного клетчаточного пространства), а также при распространении инфекции лимфогенным путем в заглоточные лимфатические узлы (nodi lymphatici retropharyngeales).
Жалобы на боль в горле при глотании, усиливающуюся при разгибании шеи, кашле, повороте головы.
Объективно. Положение больного часто вынужденное — голова наклонена вперед. Из-за невозможности глотания, слюна вытекает изо рта. Давление на гортань и смещение ее в боковых направлениях вызывает боль. При вторичном поражении позадиглоточного пространства в результате распространения инфекционно-воспалитёльного процесса из смежных анатомических областей появляются дополнительные симптомы, характерные для воспалительного процесса соответствующей локализации. Например, при флегмоне бокового окологлоточного пространства — наличие глубоко расположенного инфильтрата в верхней части бокового отдела шеи, пальпация которого вызывает боль. При осмотре глотки с использованием ларингоскопа выявляется деформация ее задней стенки и сужение просвета за счет отграниченной (при абсцессе) или «разлитой» припухлости (при флегмоне позадиглоточного пространства). Слизистая оболочка гиперемирована.
Так как spatium retropharyngeum не является замкнутым клетчаточным пространством, при флегмоне позадиглоточного пространства наиболее опасным осложнением является развитие заднего медиастинита в результате распространения гнойно-воспалительного процесса вдоль пищевода.
При локализации воспалительного очага в позадиглоточном пространстве (рис. 73, А):
— обезболивание — наркоз ингаляционный эндотрахеальный.
— для вскрытия изолированной флегмоны позадиглоточного пространства при-меняется наружный доступ. Разрез кожи длиной 5-6 см проводят вдоль перед-него края грудино-ключично-сосцевидной мышцы соответствующей стороны от верхнего края щитовидного хряща вниз (рис. 73, Б, В).
— послойно рассекают на всю длину кожной раны подкожножировую клетчатку, поверхностную фасцию шеи (fascia colli seperficialis) (рис. 73, г, д), вторую и третью фасции шеи, образующие влагалища для m. sternocleidomastoideus, m. omohyoideus, m. thyrohyoideus, m. sternothyroideus (рис. 73, Е).
— тупо расслаивая кровоостанавливающим зажимом клетчатку и отводя ее крючками в стороны, обнажают поверхность париетального листка четвертой фасции шеи (fascia endocervicalis).
— надсекают на протяжении 4-5 мм париетальный листок fascia endocervicalis, а затем, подведя через этот разрез под нее кровоостанавливающий зажим, под контролем зрения рассекают фасциальный листок над разведенными браншами зажима на всем протяжении раны (рис. 73, Ж, З).
— отодвигают крючком m. slernocleidomastoideus в латеральном направлении, смещают кзади сосудисто-нервный пучок шеи (a. carotis communts, v. jugularis interna, n. vagus). Трахею вместе со щитовидной железой отодвигают в медиальном направлении, после чего, тупо расслаивая околопищеводную и ретровисцеральную клетчатку корнцангом, вскрывают гнойно-воспалительный очаг, эвакуируют гной (рис. 73, И). — с целью создания лучших условий для дренирования гнойно-воспалительного очага операцию можно завершить отсечением медиальной ножки m. sternocleidomastoideus от места прикрепления ее к грудино-ключичному сочленению, как это рекомендует Н.А. Груздев.
— после окончательного гемостаза в позадичелюстное пространство вводят трубчатые дренажи из эластичной пластмассы, подключаемые к тому или иному устройству, позволяющему осуществлять длительное активное (вакуумное) дренирование spatium retroviscerale, промывать его антисептическими растворами, вводить лекарственные препараты (рис. 73, К), наложение асептической ватно-марлевой повязки.
источник
Окологлоточный абсцесс – воспаление в полости рта с гнойным содержимым. Возникает, как осложнение сопутствующих заболеваний. Может привести к последствиям угрожающим жизни.
Причиной заболевания всегда является инфекция. Привести к окологлоточному абсцессу могут травмы мягких тканей, например, косточкой от рыбы, грубая пища и инородный предмет. Иногда абсцесс следствие сифилиса или туберкулеза. Быстро развивается на фоне сниженного иммунитета у ВИЧ-инфицированных, а также людей больных сахарным диабетом.
У детей причиной выступают сопутствующие заболевания:
Даже после лечения абсцесс может развиться повторно. Происходит это после удаления зубов мудрости или гнойного мастоидита.
Наиболее частой неодонтогенной причиной для развития окологлоточного абсцесса является травма щеки.
Окологлоточный абсцесс сопровождается выраженной болью. Иногда бывает вынужденное положение головы, когда человек не может держать голову прямо из-за резкой боли.
Наблюдается спазм жевательной мышцы, затрудненное глотание, отек горла. Температура повышается до 40°С.
Если инфекция начнет быстро распространяться в черепное пространство, есть риск развития гнойного менингита. А если через нижеглазничную вену – тромбоз, с последующим сепсисом.
- сдвиг лейкоцитарной формулы влево;
- лейкоцитоз;
- ускорена реакция оседания эритроцитов.
Окологлоточный абсцесс серьезная патология, если вовремя не обратиться за хирургической помощью, возможен летальный исход, причина которого сепсис или менингит.
Самопроизвольное вскрытие гнойного воспаления, может привести к асфиксии. Нередко наблюдаются поражения дыхательной системы, например, пневмония .
Самое опасное осложнение – попадание гноя в кровоток, так инфекция быстро разноситься по всему организму и приводит к сепсису.
Во время приема врач проводит визуальный осмотр и пальпацию для выявления болезненности и припухлости около челюсти. После прохождения рентгена, хорошо видно смешение трахеи кпереди.
Иногда слуховой проход может наполняться гноем. Дополнительно могут назначить ларингоскопию, риноскопию, фарингоскопию.
Если окологлоточный абсцесс сложно определить при помощи этих исследований или у доктора остаются сомнения, то назначают МРТ.
Не пытайтесь самостоятельно вскрыть абсцесс окологлоточного пространства, лечиться народными средствами и принимать антибиотики, без назначения врача.
Основная терапия – хирургическое вскрытие. Лечение проводится только в стационаре. При первых признаках нагноения, а лучше всего на стадии боли или легкого дискомфорта следует сразу обращаться к доктору.
Окологлоточный абсцесс сопровождается высокой температурой. Таблетированные формы имею замедленный принцип действия. Принимать парацетамол, а также другие жаропонижающие необходимо при температуре 38-39°С.
Через рот вводиться игла, которой делают прокол, затем с помощью специального отсоса убирают выступающий гной. Иногда используют местное обезболивание или наркоз, зависит от возраста, а также общего здоровья организма. После хирургического вскрытия назначают лекарственную терапию.
Необходимо убить очаг инфекции, для этого назначают антибиотики широкого спектра действия (Юнидокс Солютаб, Цефтриаксон). Курс составляет 5-10 дней. Дополнительно при окологлоточном абсцессе могут прописать противовоспалительные средства Ибупрофен, Флурбипрофен.
До и после операции необходимо тщательно полоскать ротовую полость антисептиками (Фурацилин, Хлоргексидин), не менее двух раз за день.
Если сохраняется боль при глотании, можно принимать обезволивающие препараты: таблетки Кеторолак или спрей Лидокаин.
Народную медицину можно использовать только после вскрытия окологлоточного абсцесса. Для профилактики развития осложнения и быстрого заживления готовят растворы для полоскания:
- Аптечная ромашка. Заварить 2-3 пакетика на литр кипятка, остудить, полоскать горло до пяти раз за сутки.
- Теплой водой растворить морскую соль из расчета 1 ст.л. на 200 мл воды.
- Взять 200 г лука, мелко порубить, добавить стакан сахара и поставить томиться на водяную баню. Затем положить 3-5 ст.л. меда. Употреблять по 2 ст.л. до четырех раз. Напиток обладает антисептическим действием и усиливает иммунитет.
До операции, во время нагноения, пациенту больно и тяжело совершать глотательные движения. В этот период можно употреблять полужидкую, жидкую пищу. Удобнее всего кушать через трубочку. Продукты должны быть комфортной температуры, не горячими и не холодными.
После вскрытия окологлоточного абсцесса, не рекомендуется травмировать слизистую грубой, твердой пищей.
Продукты, которым стоит отдать предпочтение:
- печень птицы;
- нежирные сорта рыбы;
- геркулес;
- свежие сезонные овощи, фрукты;
- перепелиные, а также куриные яйца;
- хлеб с отрубями;
- кисели, компоты из сухофруктов, отвары из шиповника.
Пищу лучше готовить наподобие пюре, измельчать на терке (в блендере). Есть небольшими порциями до 4-5 раз за сутки.
Елена Малышева рассказывает чем опасен и как лечить похожий виде абсцесса — заглоточный.
Беременным женщинам и кормящим мамам запрещается самостоятельно принимать лекарственные средства, и использовать народную медицину. При любом изменении организма, необходимо показываться доктору.
Существует ряд антибиотиков, которые безопасны для плода, поэтому их может применять беременная женщина, но препараты назначает только специалист.
В основной концепции лечение заболевания у беременных не отличается от других людей, болеющих окологлоточным абсцессом.
При вскрытии окологлоточного абсцесса обязателен общий наркоз. Детей могут дольше держать под наблюдением, до 2-3 недель. Противопоказаны некоторые антибиотики. В остальном же лечение детей такое же, как у взрослых.
Вовремя замеченные и вылеченные абсцессы, а также флегмоны не несут никакой опасности. Только нарушение предписаний врача и халатное отношение к своему здоровью могут привести к осложнениям.
Вовремя пройденные диагностические процедуры и постоянное наблюдение поможет быстрее, без последствий вылечить окологлоточное скопление гноя.
Меры профилактики окологлоточного абсцесса:
- Лечить все заболевания полости рта, начиная от кариесов и заканчивая тонзиллитами.
- Укреплять иммунитет.
- Аккуратно есть пищу с содержанием костей и других твердых частиц.
При первых ноющих болях необходимо обратиться к стоматологу. При необходимости направляют к хирургу или лор-врачу.
Если окологлоточный абсцесс уже развился и поднялась температура, необходимо вызывать скорую помощь.
источник
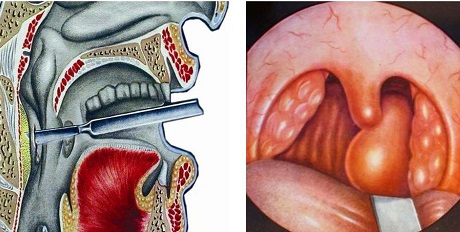
ОКОЛОГЛОТОЧНЫЙ АБСЦЕСС (син. парафарингеальный абсцесс) — ограниченное скопление гноя в соединительнотканной клетчатке бокового окологлоточного пространства. О. а. развивается чаще у взрослых.
В большинстве случаев О. а. является осложнением острого наратонзиллярного абсцесса. Может возникнуть в результате прорыва гноя из абсцесса самой миндалины в паратонзиллярное, а затем и окологлоточное пространство (рис.), иногда О. а. развивается в результате травмы глотки или после тонзиллэк-томин. Причиной О. а. могут быть нек-рые формы мастоидита, напр, мастоидит Бецольда (см. Мастоидит).
Возбудителями О. а. чаще являются стрептококки, веретенообразная палочка, кишечная палочка, золотистый стафилококк и др. Инфекция распространяется по лимфатическим, венозным путям и контактным способом. Сначала процесс имеет разлитой характер, затем формируется гнойник.
Общее состояние больного тяжелое: температура тела повышена до 40— 41°, отмечается сильная боль в горле, иррадиирующая в ухо, дисфагия (см.), тризм (см.), резкая болезненность при попытках открыть рот.
Может наблюдаться вынужденное положение головы с наклоном в больную сторону, движения головой резко болезненны.
В крови определяется лейкоцитоз (до 20 000 и выше), сдвиг лейкоцитарной формулы влево, ускоренная РОЭ.
Если инфекция распространяется через внутреннее венозное крыловидное сплетение в полость черепа, возможно развитие гнойного менингита (см).Распространение инфекции через нижнеглазничную вену может вызвать тромбоз как этого сосуда, так и кавернозного синуса с последующим развитием сепсиса (см.). Сепсис может развиться и в результате тромбоза яремной вены. Возможен отек гортани с явлениями ларингостеноза (см.). Распространение инфекции по ходу сосудистого пучка шеи может обусловить развитие гнойного медиастинита (см.), чаще заднего. Описаны случаи возникновения ангины Людвига (см. Людвига ангина), остеомиелита нижней челюсти и шейных позвонков.
При осмотре и пальпации определяется болезненная припухлость позади и книзу от угла нижней челюсти, болезненность по ходу сосудистого пучка. Угол нижней челюсти прощупать не удается. При фарингоскопии (см.) определяется выпячивание (смещение к средней линии) боковой стенки глотки, миндалины и небных дужек.
При рентгенол, исследовании шеи на боковой рентгенограмме выявляется смещение трахеи кпереди, особенно если инфекция распространилась из пшофаринкса. Иногда определяются пузырьки газа в мягких тканях.
При О. а. обязательна госпитализация. Назначают антибиотики широкого спектра действия, проводят лечение основного заболевания. Как правило, показано оперативное вмешательство.
О. а. вскрывают со стороны глотки (чаще после произведенной тонзиллэктомии) или наружным разрезом. Если имеется свищ в миндаликовой нише, его расширяют. При вскрытии О. а. со стороны рта разрез проводят латерально от крыловидного крючка сверху вниз. После рассечения слизистой оболочки обнаруживают сухожилия медиальной крыловидной мышцы. Тупым путем проникают между этой мышцей и стенкой глотки в окологлоточное пространство, при этом следует учитывать опасность повреждения язычного нерва.
При операции с наружным разрезом рассекают кожу и поверхностную фасцию шеи вдоль переднего края грудино-ключично-сосцевидной мышцы так, чтобы середина его соответствовала углу нижней челюсти. Несколько ниже этого угла находят участок, где сухожилие двубрюшной мышцы прободает мышечные волокна шилоподъязычной мышцы. Над этими мышцами тупым путем проходят в направлении воображаемой линии, идущей от угла челюсти к кончику носа, и разделяют ткани окологлоточного пространства, обследуя область, соответствующую положению небной миндалины, область шиловидного отростка и шилоподъязычной мышцы.
В окологлоточном пространстве обнаруживают в зависимости от характера воспаления серозные, гнойные, гнилостные или некротические изменения. Иногда гнилостное воспаление протекает с образованием газа и неприятным запахом. В части случаев возможен некроз не только клетчатки, но и фасции. Иногда гнойник отграничен грануляционной тканью.
При подозрении на тромбоз внутренней яремной вены производят разрез кожи вдоль переднего края грудино-ключично-сосцевидной мышцы, вскрывают ее ложе и влагалище сосудистого пучка шеи. Тупым путем разделяют ткани, окружающие сосудистый пучок и боковую стенку глотки. В случае необходимости перевязывают яремную вену, проникают в соединительную ткань позади ключичного и грудинного прикреплений грудино-ключично-сосцевидной мышцы.
Операцию заканчивают дренированием окологлоточного пространства. В послеоперационном периоде назначают антибиотики, сульфаниламиды, по показаниям вводят про-тивогангренозную сыворотку.
При своевременном вскрытии О. а. и применении активной антибактериальной терапии прогноз в большинстве случаев благоприятный.
источник
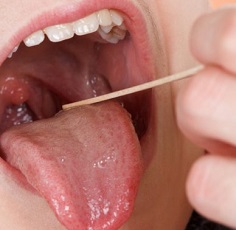
Склонны к возникновению заглоточного абсцесса дети в возрасте до 4 лет. Чаще всего заглоточный абсцесс встречается у малышей первого года жизни, что обусловлено физиологической особенностью клетчатки, которая в этом возрасте очень рыхлая и состоит из большого количества лимфатических узлов. К школьному возрасту заглоточные миндалины атрофируются и проблема исчезает сама по себе.
У взрослых людей это заболевание может возникать только в результате травмирования слизистой оболочки носоглотки.
Заглоточный абсцесс — образуется в результате нагноений лимфатических узлов и клетчатки заглоточного пространства. Возбудители инфекции проникают по лимфатическим путям со стороны полости носа, носоглотки, слуховой трубы и среднего уха. Иногда абсцесс является осложнением гриппа, кори, скарлатины, а также может развиться при ранениях слизистой оболочки задней стенки глотки инородным телом, твердой пищей.
Наблюдается, как правило, в раннем детском возрасте у истощённых и ослабленных детей.
Гнойник классифицируется по месту расположения. Абсцесс может локализоваться в нижней, центральной, верхней области глотки.
- эпифарингеальный абсцесс – воспаление происходит чуть выше небной занавески;
- гипофарингеальный абсцесс – патологический процесс размещается в подкорневой области языка;
- мезофарингеальный абсцесс – нарыв происходит между корнем языка и краем небной дужки;
- смешанный абсцесс – охватывает заглоточное пространство в нескольких зонах и является самым тяжелым видом данной патологии.
Воспалительный процесс появляется на протяжении 5–6 дней развивающей инфекционной болезни либо тогда, когда симптоматика немного утихла.
Причиной возникновения заглоточного абсцесса в взрослом возрасте на первое место среди причин формирования заглоточного абсцесса выходит травматический фактор. Повреждение глотки может произойти рыбной костью, грубой пищей, инородным предметом. Травматизация глотки возможна при проведении гастроскопии, бронхоскопии, установке назогастральной трубки и эндотрахеальном наркозе.
Заглоточный абсцесс у взрослых может возникать как осложнение тяжелой ангины. В некоторых случаях он оказывается вызван специфической микрофлорой и является следствием туберкулеза или сифилиса, протекающих с поражением шейного отдела позвоночника. В таких случаях говорят о «холодном» заглоточном абсцессе. Риск развития заглоточного абсцесса повышен у пациентов с хроническими заболеваниями и сниженным иммунитетом, при наличие сахарного диабета, злокачественной опухоли, ВИЧ-инфекции.
В детском возрасте чаще всего является инфекция. Первичным очагом инфекции может быть гнойный отит, мастоидит, осложнившийся паротит, фарингит, ринит, синусит, тонзиллит. Распространение инфекционного процесса в заглоточное пространство происходит по лимфатическим путям с поражением заглоточных лимфатических узлов. Благоприятствующим этому фактором является ослабленное состояние организма ребенка, сниженный иммунитет, наличие диатеза или рахита.
У детей заглоточный абсцесс может развиваться на фоне острых инфекционных заболеваний: ОРВИ, кори, скарлатины, дифтерии, гриппа. В редких случаях он является осложнением аденотомии или тонзиллэктомии.
Симптомы заглоточного абсцесса (см. фото) отличаются в зависимости от возраста пациента:
- лихорадка;
- отек шеи;
- отказ от кормления;
- насморк;
- сонливость;
- кашель.
- боль в горле;
- лихорадка;
- скованность в шее;
- нарушение глотания;
- кашель.
- боль в горле;
- лихорадка;
- нарушение глотания;
- боль в шее;
- одышка.
- Обычно больные жалуются на поперхивание пищей при глотании, при этом она попадает в нос.
- Если абсцесс расположен относительно высоко, появляется гнусавость и затруднение носового дыхания.
- Если гнойник проникает вниз вдоль глотки, нарушается процесс вдоха, появляются хрипы.
- Голова больного запрокинута назад и наклонена в сторону поражения.
- Температура повышается до 39-40 ˚С.
- Может отмечаться отечность за углом нижней челюсти и по передней поверхности шеи, слюнотечение.
У части больных отмечаются признаки непроходимости дыхательных путей , и это сразу дает возможность распознать заглоточный абсцесс. Кроме того, у взрослых отмечаются такие внешние проявления болезни:
- отек задней стенки глотки;
- ригидность (напряжение) затылочных мышц, невозможность наклонить голову вперед;
- увеличение и болезненность лимфоузлов на шее;
- повышенная температура тела;
- слюнотечение;
- шумное, хриплое дыхание;
- наклон головы в сторону;
- спазм жевательных мышц.
У детей чаще отмечаются такие признаки заглоточного абсцесса:
- болезненность и увеличение лимфоузлов на шее;
- припухлость, вздутие на задней стенке глотки (только у половины больных);
- лихорадка;
- шумное дыхание;
- нарушение движений в шее;
- слюнотечение;
- возбуждение, постоянный плач;
- отек шеи;
- заторможенность;
- нарушение дыхания;
- связанные заболевания – тонзиллит, фарингит, отит.
При подозрении на заглоточный абсцесс врач выполняет фарингоскопию – осмотр задней стенки глотки с помощью специального небольшого зеркала. Обнаруживается припухлость с флюктуацией, то есть колебанием стенок под действием жидкого содержимого. В первые дни шарообразное выпячивание расположено с одной стороны, а затем перемещается посередине глотки. При сомнениях в диагнозе через стенку полости вводят шприц и получают гнойное содержимое.
Осложнения могут возникнуть вследствие распространения инфекции по дыхательным путям. В данном случае заболевание может спровоцировать развитие пневмонии, других воспалительных заболеваний легких. Также есть опасность попадания инфекции с током крови в мозг, тогда вероятно появление гнойного менингита. В целом появление заглоточного абсцесса может ухудшить течение заболевания, которое послужило причиной развития данного состояния.
Более опасное, но достаточно редкое последствие, — асфиксия, удушье, возникающее, если абсцесс перекрывает дыхательные пути. К этому может привести отек гортани или самопроизвольное вскрытие воспалительного очага, вследствие чего разливается гной и закрывает просвет. В данном случае может возникнуть поражение сосудов при проникновении гноя сквозь клетчатку, это может привести к тромбозу яремной вены, флебиту, сепсису.
Для установления диагноза врач-отоларинголог проводит ряд исследований наряду с опросом. Используются следующие мероприятия:
- фарингоскопия (осмотр горла) – определяет покраснение и выпирание слизистой оболочки, покрывающей заднюю стенку глотки;
- рентгенография и КТ – обнаруживают гнойные очаги;
- пальпаторное исследование органов – выявляет расширение лимфоузлов, затвердения, припухлости, температуру тела пациента;
- общий анализ тела – свидетельствует о существовании воспаления, а мазок из зева способен обнаружить некоторых раздражителей заболевания;
- диагностика на сифилис, туберкулез – выполняется при помощи рентгенографии и исследования крови;
- оценка жалоб пациента;
- при необходимости – консультация терапевта.
Может потребоваться произведение диагностической пункции – в случае на допущение опухолевых образований или при переходе заболевания в хроническую форму с размытой клинической картиной для установления возбудителя абсцесса.
При этом заглоточный абсцесс следует отличать от некоторых других патологий, схожих по симптоматике:
- от паратонзиллярного абсцесса (гнойник вокруг миндалин) – при заглоточном абсцессе не наблюдается изменений миндалин, характерных для паратонзиллярного абсцесса;
- от отечного ларингита – при нем слизистая гортани поражена на более широком протяжении, нет флюктуации гноя;
- от новообразования задней стенки глотки – при нем нет признаков воспаления в виде резкой болезненности, покраснения, повышенной температуры;
- от аневризмы восходящей глоточной артерии – при ней процесс ограниченный, нет стремительного увеличения припухлости и признаков воспаления (боли, покраснения, гипертермии).
Для лечения больной должен в экстренном порядке быть госпитализирован в хирургическое или отоларингологическое отделение. Заниматься самолечением противопоказано, т. к. возможны осложнения – острый отек входа в гортань или самопроизвольное вскрытие абсцесса с последующим удушьем из-за попадания гноя в полость гортани; гной может распространиться на область больших сосудов шеи или спуститься по предпозвоночной фасции в грудную полость и вызвать гнойный медиастинит (воспаление средостения) или сдавление трахеи, тромбоз внутренней яремной вены, кровотечение, пневмонию (воспаление легких), сепсис (заражение крови микробами).
При самопроизвольном вскрытии гной внезапно вытекает изо рта и носа. Описаны случаи прорыва абсцесса через наружный слуховой проход. При наличии признаков сдавления верхних дыхательных путей и затруднении дыхания необходимо произвести крикотомию (создание отверстия в хряще гортани со стороны передней поверхности шеи).
Лечение хирургическое – незамедлительное вскрытие гнойника. На 2–3 день нужно развести края раны и опорожнить накопившийся в полости абсцесса гной. После чего назначаются антибиотики в высоких дозах, проводится дезинтоксикационная терапия, поливитамины, иммуностимуляторы, при необходимости назначают жаропонижающие средства.
С целью не допустить развития заглоточного абсцесса можно рекомендовать своевременное и адекватное лечение инфекционного заболевания, осторожность при употреблении в пищу рыбы с костями.
Сразу после проведения операции человеку запрещено есть, поскольку это может стать причиной инфицирования раны. Спустя несколько часов после вмешательства можно в небольших количествах употреблять воду.
На протяжении 3-5 суток после вскрытия следует выполнять полоскания рта и горла раствором соли или соды. Делать это необходимо 4-6 раз в день. Также обязательно проводят полоскания после еды. Благодаря этой несложной манипуляции удастся снизить угрозу появления инфекционных патологий.
После операции человека обычно выписывают через 1-3 суток. Однако на протяжении месяца каждую неделю нужно посещать отоларинголога. Врач будет контролировать заживление раны и вовремя выявит осложнения.
Если абсцесс был удален наружным способом, пациента выписывают лишь через 10 дней и даже больше. Все зависит от степени тяжести состояния человека.
Заглоточный абсцесс – это серьезное заболевание, которое требует квалифицированного медицинского вмешательства. Некоторые народные рецепты могут временно устранить симптомы болезни и приостановить прогрессирование инфекции, однако крайне не рекомендуется начинать самолечение без консультации врача.
При заглоточном абсцессе можно использовать:
- Полоскание горла антисептическими растворами. Солевые и содовые растворы обладают свойством повреждать бактериальные клетки, вызывая их гибель. Для приготовления раствора нужно 1 столовую ложку соли или пищевой соды растворить в стакане (200 мл) теплой кипяченой воды и полоскать горло по 5 – 6 раз в сутки в течение 2 – 3 минут. После полоскания нужно избегать приема пищи или жидкости в течение минимум 1 часа.
- Травяной настой для полоскания горла. Чтобы приготовить настой необходимо смешать по 1 столовой ложке цветков ромашки, липы и листьев эвкалипта. Полученный сбор нужно залить кипятком и настаивать в течение 1 – 2 часов, после чего применять для полоскания горла 2 – 3 раза в день (перед применением нужно подогреть до температуры тела). Улучшает работу иммунной системы, обладает антибактериальным и общеукрепляющим действием.
- Сок каланхоэ. Обладает местным противовоспалительным и антибактериальным действием. Способствует удалению гнойного налета со стенок глотки и ускоряет заживление раны после операции. Для приготовления раствора для полоскания горла 50 – 100 мл сока каланхоэ нужно разбавить в таком же количестве теплой кипяченой воды. Применять 2 – 3 раза в день за 2 часа до или через час после еды.
- Отвар из коры ивы. В коре ивы содержатся дубильные вещества, флавоноиды и смолы, которые обладают противовоспалительным, жаропонижающим и болеутоляющим действием. Для приготовления раствора 1 столовую ложку измельченного сырья нужно залить 200 мл воды, довести до кипения и кипятить в течение 30 минут. Охладить при комнатной температуре, процедить и применять 3 – 4 раза в день.
Если вовремя поставить точный диагноз и подобрать терапию, прогноз является положительным. Оперативное вмешательство и лекарственная терапия помогают предотвратить развитие опасных осложнений.
Профилактика появления абсцессов у детей младшего возраста заключается в следующем:
- своевременное лечение воспалительных заболеваний ЛОР-органов;
- санация кариозных зубов;
- лечение очагов хронической инфекции в организме;
- закаливание;
- массаж и воздушные ванны грудничкам и занятия легкими физическими нагрузками детей дошкольного возраста.
Профилактика абсцессов у взрослых заключается в осторожности при употреблении в пищу продуктов, содержащих мелкие кости и своевременная санация кариозных зубов.
источник
 Вновь повышается температура тела.
Вновь повышается температура тела. Отказывается от еды,
Отказывается от еды, Регионарным лимфаденитом.
Регионарным лимфаденитом. Все воспалительные, особенно гнойные процессы в области лица, носа и горла очень опасны.
Все воспалительные, особенно гнойные процессы в области лица, носа и горла очень опасны.