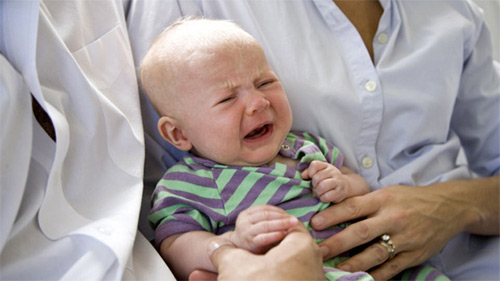
Острые респираторные вирусные инфекции (простуда, ОРВИ) – это самая распространенная группа заболеваемости среди всех людей. Основные симптомы – интоксикация (вялость, сонливость, плохой аппетит), повышение температуры, кашель, насморк, першение и боли в горле. Лечить простуду надо всем, особенно ребенку грудного возраста, ведь на первом году жизни болезнь протекает сложнее, чаще развиваются осложнения. Не секрет, что больше простудным заболеваниям подвержены недоношенные дети и находящиеся на искусственном вскармливании.
Отпаивание новорожденного является важным моментом в лечении любой вирусной инфекции. Молоко состоит на 75% из воды, поэтому для снижения интоксикации прикладывайте ребенка к груди чаще обычного. Имеет смысл делать это каждые 10 мин в период бодрствования. У матери быстрее вырабатываются антитела к вирусу, малыш получает их вместе с грудным молоком и выздоравливает быстрее. В период болезни ребенка можно допаивать кипяченой водой, особенно если он находится на искусственном вскармливании.
Если это жидкие выделения, то нос нужно промывать соленым раствором. Лучше покупать дорогие препараты из очищенной океанской воды. Они щадят слизистую, не пересушивают ее, надежно очищают носовые ходы. Нельзя для промывания носа маленьким детям использовать физиологический раствор, особенно, приготовленный в домашних условиях. Он пересушит слизистую.
При затянувшемся насморке, когда выделения из носа становятся густыми и трудно отделяются, хорошо помогает морковный и свекольный свежевыжатый сок. Закапывать нужно по 2 капельки до 5 раз в сутки. Можно попробовать однопроцентный протаргол. Это капли с содержанием йода, которые аптека готовит сама. Они имеют короткий срок хранения, хорошо выводят густые выделения.
Жидкие выделения необходимо отсасывать спринцовкой (маленькой грушей), густые – выкручивать с помощью тоненькой ватной турунды. Ее следует обязательно смочить в растительном масле, поскольку у ребенка очень нежная и тонкая слизистая, которую легко можно повредить.
При заложенности носа после обработки соленым раствором можно закапать сосудосуживающие капли (0, 025% ксилометазолин). Использовать не более 3 дней.
Кашель может быть из-за обильного выделения слизи из носа, которая раздражает рецепторы, расположенные в верхних дыхательных путях. Он может пройти бесследно, если убрать насморк.
Из отхаркивающих предпочтение лучше отдать растительным препаратам (геделикс, гелисал, линкас, доктор Мом, туссамаг и т. д.). Давать надо полную возрастную дозировку. При самовольном уменьшении дозировки препарата, например, при небольшом кашле, эффективность препарата снижается и процесс выздоровления затягивается.
Из-за большой вероятности развития побочных эффектов нежелательно детям до 2-х лет использовать препараты на основе амброксола, карбоцистеина, ацетилцистеина.
Интересно знать! Во Франции эти препараты запрещены детям до 2-х лет с 2010 г., а к нам они поступают с инструкцией, в которой нет этого возрастного ограничения.
Все препараты для обработки горла имеют строгие возрастные ограничения и запрещены для использования у новорожденных. Строго противопоказано обрабатывать горло спреями – они могут вызвать спазм верхних дыхательных путей.
Безопасным и проверенным препаратом для обрабатывания больного горла является обычный йодинол. Его не надо разводить, достаточно пропитать им ватный тампон на палочке и обработать миндалины. Хорошо зарекомендовало себя заживляющее масло хлорофиллипта. Оно разводится 1:1 с подсолнечным маслом. Маслом хлорофиллипта можно обработать миндалины, а можно закапать в нос. Стекая, оно смажет заднюю стенку глотки. Также можно давать малышу после кормления отвар из ромашки (антисептик), достаточно 2-3 ч. л. в день.
Лечение лекарственными препаратами в раннем возрасте должно проводиться с большой осторожностью. Разрешаеся применять только препараты с доказанной безопасностью и эффективностью. У грудничков лучше всех себя зарекомендовали интерфероновые свечи (генферон, виферон и прочие), которые вставляются в попу. Но, как педиатр, не рекомендую вставлять свечи при первых же симптомах простуды с нетяжелым течением, если это первый случай простуды и температура не поднимается выше 38 градусов. С легко протекающей болезнью организм малыша может вполне справиться и сам, а использование противовирусных препаратов не даст его иммунной системе применить все защитные силы в полной мере.
Использование противовирусных препаратов оправдано в таких случаях:
- температура около 40 градусов;
- лихорадка держится более 3-х суток;
- болезнь имеет тяжелое течение с сильной интоксикацией;
- это не первый случай вирусной инфекции, и ранее лечение проходило только с использованием данных препаратов.
Назначается в следующих случаях:
- Тяжелая форма заболевания и имеется подозрение на бактериальную инфекцию.
- Есть бактериальные осложнения (отит, бронхит, пневмония).
Внимание! Лечение простуды антибиотиками самостоятельно запрещено, назначать их может только детский врач.
У грудничка в первые 2 месяца жизни применять жаропонижающие препараты следует при температуре 38 градусов и выше. Если имеются тяжелые заболевания сердца, то при 37,8 градусов и выше. С 3-го месяца жизни температуру ниже 38, 5 градусов можно не снижать.
До шестимесячного возраста самым безопасным препаратом является парацетамол. Реже может быть использован ибупрофен.
Поскольку эта группа препаратов плохо влияет на слизистую желудка, то и применять их безопаснее в виде свечей, которые вставляются в задний проход. В сутки пользоваться свечой можно не более 3 раз с перерывом не менее, чем 4 часа, так как у ребенка маленького возраста противовоспалительные средства чаще вызывают нежелательные явления. Последствия передозировки могут быть тяжелыми. Дополнительно при лихорадке можно обтирать ребенка разведенным уксусом, делать обертывания из пеленки, смоченной в теплой воде. Эффекта хватит минут на 30.
- От простуды хорошо помогает расставленный по комнатам мелко порубленный чеснок. Его фитонциды распространятся по дому и помогут справиться с вирусом. Не можем порекомендовать кормящей маме чеснок есть. Это хоть и эффективное средство, но чеснок меняет запах молока, может вызвать реакции у маленького ребенка.
- Кормящей маме можно пить отвар из плодов шиповника, он не вызывает аллергии и снабжает организм витамином С, который с молоком попадет к ребенку. Можно попробовать клюквенный морс, если он не вызывает у ребенка колики, аллергические реакции.
- Важным моментом при лечении простуды является согревание нижних конечностей. Надевайте ребенку теплые носки. На ночь очень хорошо надеть на ножки махровые носки с горчичным порошком. Этот метод быстрее избавит ребенка от насморка, может предотвратить повышение температуры.
- Если ребенок не ест.
- После еды появляется рвота.
- Ребенок сонлив, с трудом просыпается.
- Стойкая лихорадка (температура выше 38,5 градусов) или стойкая гипотермия (температура 35,5 градусов и ниже).
- Трудное, шумное, учащенное дыхание (до 60 и более раз в минуту).
- Появилась сыпь.
- Появились гнойные выделения из уха.
- Судороги.
- Резкое ухудшение самочувствия малыша.
Чтобы ваши дети не болели, кормите дольше их грудью и закаляйте: совершайте ежедневные прогулки на свежем воздухе, начиная с 10-х суток жизни, если нет возможности гулять на улице (дождь, мороз -15 градусов и выше), оставляйте спать малыша на застекленном балконе. Ежедневно устраивайте воздушные ванны, делайте легкий поглаживающий массаж, гимнастику. Важным моментом в закаливании является купание. При добросовестном выполнении перечисленных рекомендаций крепкое здоровье Вашему малышу гарантировано!
источник
Как маме грудничка определить, что малыш простыл? Основные признаки заболевания. Способы лечения. Правила ухода за заболевшим ребенком до года
Здоровье малыша вызывает опасения у родителей. Сложнее всего уберечь ребенка от простуды: его легко заразить, он тяжело выздоравливает, зачастую появляются осложнения. Важно знать о признаках, течении заболевания, как лечить простуду у грудничка, чтобы своевременно оказать ему помощь.
В медицине простуда носит название ОРВИ или ОРЗ (острая респираторная вирусная инфекция или острое респираторное заболевание). Первая распространяется в период вирусных эпидемий: малыш может заразиться от родных, если у него ослаблен иммунитет.
ОРЗ чаще возникает из-за переохлаждения грудничка, которое вызывает ослабление местного иммунитета на слизистых и активное размножение бактерий, вирусов, постоянно присутствующих у человека в небольших количествах.
Малышей до года стараются не брать в общественные места для предотвращения заражения. Если заболел близкий родственник, общение ограничивается, чтобы не заразить ребенка.
Грудничок реже заболевает благодаря иммунитету, полученному от матери при рождении. Действует он у новорожденного ребенка до 3-4 месяцев, потом организм самостоятельно формирует защитную систему и дополнительно получает антитела из материнского молока, если малыш находится на грудном вскармливании. У детей на ИВ вероятность заразиться выше.
Большие сложности вызывает заболевание кормящей мамы, которая может заразить грудничка. Инфицированный человек не сразу узнает о болезни: первые признаки простуды проявляются через несколько дней после заражения.
Вирус от матери может попасть в организм малыша через слизистую носоглотки, грудное молоко, но бросать кормление нельзя: малыш лишится основного лекарства.
Ограничить воздействие болезнетворных организмов поможет частое мытье рук с мылом и марлевая маска, которую нужно менять несколько раз в день.
Ребенок еще не способен объяснить, что начал заболевать, поэтому родители чаще обращают внимание на явные признаки простуды у грудничка:
- Выделение слизи из носика;
- Глаза становятся мутными;
- Затруднение дыхания, малыш чаще открывает рот, бросает грудь или соску во время кормления, плачет и отказывается от еды, хотя явно голоден;
- Повышение температуры, может сопровождаться лихорадочным состоянием, ознобом – малыш дрожит при нормальной комнатной температуре;
- Голос становится хриплым;
- Появляется частое чихание и кашель.
До этих симптомов должны насторожить изменения в поведении ребенка. Он становится вялым или слишком возбудимым. Грудной ребенок плохо спит, наоборот, спит часто и подолгу, капризничает. Признаки простуды у новорожденного – повод незамедлительно обратиться к врачу.
Кашель и насморк при отсутствии высокой температуры может быть причиной аллергической реакции или индивидуальной особенностью течения болезни. Такие симптомы простуды у грудничка требуют выяснения причин и лечения. Дети грудного возраста не умеют сморкаться, откашливаться, слизь из носа стекает в горло, попадает в ушные проходы. Могут возникнуть отит, ангина, пневмония. Более серьезное осложнение – воспаление головного мозга.
У грудничков старше 6 месяцев насморк и температура появляются при прорезывании молочных зубов. Как понять, что они начали расти? При этом у детей:
- Повышается слюноотделение;
- Появляется желание тянуть в рот пальцы и предметы, пытаться их жевать;
- Десна в месте появления зубика отекает, краснеет.
И при таких симптомах нужна консультация педиатра: он даст рекомендации, как помочь ребенку при прорезывании зубов.
Если возникает простуда у грудничка, Комаровский рекомендует незамедлительный визит к врачу. Только он правильно решит, чем лечить простуду. Желательно использовать меньше разных медикаментов, категорически запрещается самостоятельное лечение простуды у малыша. Для него могут быть опасны лекарства, помогающие взрослым при схожих симптомах.
При вирусном возникновении простуды бесполезно использование антибиотиков, которые используются при осложнениях воспалительного характера.
При насморке педиатр может назначить капли в нос, сосудосужающие или лечебные на основе солевого раствора, при воспалении – содержащие антибиотики. Можно закапывать в каждую ноздрю две-три капли физраствора. Он разжижает слизь, обладает антисептическим действием. Для облегчения дыхания нужно очищать носик грушей, назальным аспиратором, в крайнем случае – ртом.
Малыши не могут глотать таблетки. Для лечения вирусного заболевания назначают свечи от простуды с содержанием интерферона, которые вводятся в анальное отверстие. Лекарство всасывается в кишечнике, действует быстрее и не наносит вреда пищеварению ребенка. Заменить свечи можно каплями или сиропом, но они могут вызвать рвоту.
Есть положительные отзывы о применении Анаферона при простуде у грудничка. Но он относится к гомеопатическим препаратам, для лечения вирусного заболевания нужны средства с большей концентрацией действующего вещества.
Противопоказаны для лечения простуды у грудничка:
- Отвары, чай с медом, малиной, сиропы от кашля – способны вызвать аллергию;
- Закапывание в нос грудного молока. Оно изначально не предназначено для лечения насморка, способствует размножению бактерий, ускоряет воспалительные процессы;
- Растирания и ингаляции с эфирными маслами – могут вызвать высыпания и зуд;
- Паровые ингаляции приводят к ожогу слизистой носоглотки;
- Применение горчичников – недопустимо для кожи младенца;
- Клизма без согласования с врачом.
Народные средства эффективны при простуде, но использовать их для лечения новорожденного не рекомендуется. Лечебные процедуры назначает врач, самолечение может привести к осложнениям, опасным для жизни ребенка.
Температура у малыша до 38° способствует выработке организмом противовирусных веществ, не следует её сбивать. Если понижать ее уже при 37°, грудничок будет дольше выздоравливать. При температуре выше 38° у детей до 3 месяцев, или 38,5° в старшем возрасте – срочно вызвать скорую, лекарства лучше давать под присмотром медика, т. к. возможна аллергическая реакция.
Не всегда скорая приезжает быстро, а повышение температуры угрожает жизни ребенка. В подобной ситуации можно самостоятельно дать ему жаропонижающее средство, предназначенное для младенческого возраста.
При отсутствии детских лекарств в экстренных случаях можно использовать парацетамол, который быстро снизит температуру. Раньше его часто назначали при лечении детей до года, но сегодня доказано его токсическое воздействие на почки и печень.
Он противопоказан, если малышу 1 месяц или меньше. Для ребенка в 2 месяца и больше доза разового использования – 15 мг на 1 кг веса, не больше 60 мг на кг веса в сутки. Действие начинается через 30 мин. и продолжается 4 часа. Таблетки нужно растворить в воде и дать попить малышу. Нельзя использовать больше 3 дней, лучше заменить парацетамол адаптированными для грудничков жаропонижающими препаратами.
Запрещено давать аспирин, обтирать младенца раствором воды с уксусом, спиртом, водкой. Химические вещества попадают через кожу в организм ребенка, вызывают отравление. Месячный малыш может получить ожог слизистой при вдыхании паров.
Терморегуляция в организме еще не налажена, резкие перепады опасны и могут вызвать судороги у ребенка. Для облегчения состояния допускается обтирание салфеткой, смоченной в теплой воде.
Опасно состояние белой лихорадки, которая проявляется высокой температурой и бледностью кожных покровов, при этом конечности холодные. Сбивать температуру нужно медленно, только под наблюдением врача.
Комаровский отмечает, что организм способен самостоятельно справиться с простудой, если создать благоприятные условия. Основные правила:
- Регулярные проветривания. Приток свежего воздуха позволяет избавиться от вирусов и бактерий в комнате, кислород облегчает дыхание малыша;
- Уровень влажности – в пределах 70%. Сухой воздух раздражает слизистую дыхательных путей. Можно применять увлажнитель, поставить емкость с водой возле батареи, повесить влажную ткань;
- Температура в комнате не должна быть выше 22°. Не нужно дополнительно включать обогревательные приборы, укутывать ребенка, накрывать теплее обычного. Ослабленный организм вынужден будет тратить силы на борьбу с перегревом, болеть дольше;
- В комнате проводить влажную уборку 1 – 2 раза в день, т. к. на поверхностях оседают микробы, а пыльный воздух раздражает слизистую малыша, затрудняет дыхание;
- Одежда должна быть легкой и удобной, из дышащих материалов (хлопка). Переодевать ребенка сразу после того, как вспотел, вытирая его насухо. Менять нужно и мокрое постельное белье. На время болезни лучше отказаться от памперсов – они способствуют перегреванию при высокой температуре;
- Голова ребенка должна находится выше тела, можно подложить под голову небольшую подушку и следить за позой малыша, когда он на руках у родителей;
- Важна спокойная обстановка в доме. Нельзя злиться на ребенка, что он болеет и капризничает. Младенец чувствует напряжение, начинает переживать. Двойной стресс усугубляет симптомы заболевания у грудничка.
Болезненное состояние приводит к истощению, усталости. Нужно отойти от привычного режима сна и давать ребенку спать больше для восстановления сил. Нужно избегать шума, яркого света, активных игр – больной малыш быстро утомляется и нуждается в отдыхе.
При небольшой простуде не стоит отказываться от ежедневных прогулок, если ребенок может дышать носом. Они должны быть непродолжительными. Противопоказанием является высокая температура, сильный насморк, кашель, ангина, слабость.
Питание необходимо малышу для выздоровления, содержит полезные вещества и витамины. При невозможности носового дыхания новорожденный часто отказывается от еды, при обострении заболевания и высокой температуре может быть рвота. Нельзя заставлять ребенка есть, лучше проводить кормление чаще, но уменьшить порцию.
Если в рацион малыша уже начали вводить прикорм, нужно отказаться от новых продуктов на время болезни. При появлении аппетита нужно дать те каши или пюре, которые хорошо переваривает его организм.
Малыша нужно допаивать кипяченой водичкой, даже если он на грудном вскармливании. Повышенное потоотделение вызывает обезвоживание, нужно восстанавливать водно-солевой баланс.
Считается, что нельзя мыть детей при простуде. Противопоказанием является сильный жар и плохое самочувствие. Следует воздержаться от процедуры, если температура спала менее 2 дней назад. В остальных случаях водные процедуры обязательны: они позволяют очистить кожу от токсинов, выходящих из организма вместе с потом, позволяют коже дышать. Температура должна быть на пару градусов выше обычной – 37-38°. Вернуться к привычной температуре можно после полного выздоровления ребенка.
Можно ли купать грудничка при простуде, решает лечащий врач. Педиатры запрещают процедуру из-за риска переохлаждения. Можно ежедневно обтирать его мягкой тканью, смоченной в теплой воде. Нужно поочередно протирать и высушивать полотенцем все части тела. Если намочить ребенка полностью, он может замерзнуть.
Врач может назначить ванночки с лекарственными травами. Это может быть ромашка, календула, оказывающие антибактериальный эффект. Хвойно-солевые ванны назначают для облегчения дыхания малыша. Не следует проводить купание с отваром без назначения врача, или использовать новые растения, реакция на которые у малыша неизвестна.
Можно ли делать массаж при простуде? В начале и активной фазе болезни нужно отказаться от процедуры. Она приводит к расширению сосудов, незначительному повышению температуры тела, что опасно, если у малыша жар. Вирусное заболевание вызывает головные боли, которые усиливает повышение давления при массаже. Воздействие на грудную клетку приводит к усилению образования мокроты. Она мешает дышать малышу, а правильно откашливаться он еще не умеет. Лучше вылечить простуду у младенца, потом возобновить курс массажа.
Простуда у грудного ребенка длится от 4 дней до недели. При первых признаках заболевания нужно обратиться к врачу, выполнять его инструкции в лечении. Это позволит ему быстрее выздороветь и избежать осложнений.
источник
Появление малыша в семье — не только счастье, но и серьезная ответственность. Здоровье детей — самое главное в жизни родителей. Не удивительно, что простуда у месячного ребенка вызывает панику и страх у большинства мам и пап. Болезни у грудничков имеют свои особенности и тонкости. Привычное лечение кашля и насморка для них не подходит, ведь крохи не умеют самостоятельно сморкаться, полоскать горло и рассасывать таблетки. Что делать в таком случае? Давайте попробуем разобраться.
ОРВИ у месячного ребенка — сложная проблема. Естественные защитные функции у младенцев несовершенны и работают не в полную силу. Инфекции опасны для грудничков. У ослабленных малышей вирусы, бактерии и грибки могут распространиться по всему организму. Иммунитету пока еще трудно сдерживать патогенные микроорганизмы в месте проникновения. Поэтому малышам требуются особые условия и правильный уход.
Простуда у месячного ребенка — явление редкое. Ведь вместе с грудным молоком малыш получает антитела, которые защищают от большинства инфекционных заболеваний. Если мама правильно питается и соблюдает питьевой режим, то и ее малыш получает все необходимые полезные вещества, укрепляющие иммунитет. Не зря многие педиатры утверждают, что продолжительное грудное вскармливание — залог крепкого здоровья младенца.
Если простуда настигла месячного ребенка, то, вероятнее всего, из-за переохлаждения. Сквозняк представляет опасность для малышей, ведь их организм еще не может контролировать теплоотдачу. Тщательно проветривать комнату, конечно, необходимо. Ведь застоявшийся сухой воздух тоже вреден. Если хотите освежить детскую, возьмите грудничка с собой в гостиную. Самая опасная комбинация — перегрев и сквозняк. Поэтому чрезмерно укутывать малыша не стоит. Он вспотеет, и даже легкий порыв ветра приведет к простуде.
К сожалению, маленькие дети не могут поведать родителям о своих проблемах. Маме остается лишь догадываться, что же беспокоит малыша. Понять, что ребенок простыл, можно по следующим симптомам:
- заложенности носа,
- кашлю,
- рыхлому горлу,
- затрудненному дыханию,
- чрезмерному слюноотделению,
- беспокойному сну,
- вялому состоянию,
- повышенной капризности,
- подъему температуры тела.
ОРВИ у грудничков начинается внезапно. Вечером малыш улыбается и чувствует себя хорошо, а с утра капризничает, потому что не может нормально дышать и сосать грудь из-за насморка. Чаще всего вирусы затрагивают горло и пазухи носа, что причиняет сильный дискомфорт маленькому ребенку.
При появлении первых симптомов простуды, необходимо сразу измерить температуру. Если отметка переходит черту 38 градусов, нужно срочно вызвать врача. Ни в коем случае нельзя растирать малыша уксусом. Так можно легко спечь нежную кожу. Как помочь ребенку до прихода педиатра?
- Подложить под голову небольшую подушку. Из-за сильного наклона повышается риск удушья.
- Прочистить носовые ходы. Заложенность и сопли мешают крохе нормально дышать. Освободить носик от слизи может обычная резиновая груша или современный аспиратор.
- Сделать влажную уборку. Сухой застоявшийся воздух и пыль раздражают слизистую оболочку носоглотки. Повысить влажность в комнате можно с помощью специального прибора, небольших емкостей с водой или влажных махровых полотенец.
Чаще всего детям до одного года врачи выписывают назальные капли. Они удобны в применении, их легко дозировать. Сегодня существует множество препаратов различной направленности. Но далеко не все подходят грудничкам.
Капли Деринат — безопасное и эффективное средство для лечения и профилактики простуды и ОРВИ. Разрешены к применению с первых дней жизни. Препарат действует сразу по нескольким направлениям:
- борется с возбудителями: вирусами, бактериями и грибками;
- восстанавливает поврежденную слизистую оболочку — первый естественный барьер на пути инфекций;
- укрепляет клеточный и гуморальный иммунитет.
Перед применением капель Деринат проконсультируйтесь с лечащим врачом.
источник
На вопрос о том, болел ли он когда-нибудь ОРВИ, каждый из нас ответит утвердительно. Действительно, острые респираторные вирусные инфекции являются наиболее распространенными инфекционными заболеваниями. Но когда этим недугом страдает грудной ребенок, его родители особенно беспокоятся и переживают.
То, что эти болезни, регистрируемые в периоды, свободные от массовых вспышек гриппа, вызываются разными вирусами, было доказано еще в 1987 году. Несмотря на многообразие возбудителей, острая респираторная вирусная инфекция, в общем, протекает всегда примерно одинаково. Одни из первых ее симптомов — повышение температуры, насморк, кашель. Различные возбудители как бы не распределили между собой (дыхательный) тракт человека, избрав для себя «излюбленное» место: риновирусы поражают нос; парагриппозные вирусы — гортань; анденовирусы — глотку; конъюнктивит — лимфоидную ткань; респираторно-синцитиальный вирус — нижние дыхательные пути. «Привязанность» вирусов к определенным отделам дыхательных путей и обуславливает различия в течении заболевания. Важно учитывать, что ОРВИ протекают не только в виде остро выраженных форм, но и скрыто.
Для всех ОРВИ характерны так называемые симптомы интоксикации:
- подъем температуры,
- беспокойство, плаксивость, отказ от еды,
- у детей первого года жизни могут возникать расстройства стула (чаще — понос),
- кашель, насморк.
Поскольку, как уже отмечалось, разные возбудители поражают дыхательную систему на разных уровнях, к перечисленным симптомам порой присоединяются поражения слизистых оболочек других органов, например глаз.
Так, для аденовирусной инфекции характерны:
- поражения слизистых оболочек носа, глотки, бронхов, что проявляется насморком и кашлем;
- увеличение лимфоузлов, селезенки;
- развитие конъюнктивита (воспаление конъюнктивы глаз), кератоконъюнктивита (воспаление роговицы и конъюнктивы), проявляющегося покраснением глаз и слезотечением;
- иногда наблюдается быстро исчезающая мелкая сыпь.
При парагриппе наблюдается выраженная картина ларингита (воспаление слизистой оболочки гортани, проявляющееся сухим кашлем с первых часов заболевания). У малышей до 1 года парагрипп может осложниться крупом. Круп — это состояние, при котором возникает воспалительный отек гортани, в частности — того участка гортани, который расположен под голосовыми связками. Такое проявление воспаления гортани у малышей обусловлено тем, что у них в этой области много рыхлой клетчатки, а также тем, что просвет гортани у них относительно мал. Это состояние чаще возникает ночью, проявляется лающим кашлем, затрудненным дыханием, переходящим в удушье с посинением губ, сопровождается беспокойством. Круп требует экстренной медицинской помощи.
- Вызовите бригаду «скорой помощи».
- Возьмите ребенка на руки, успокойте его.
- Внесите ребенка в ванную комнату, где включена горячая вода.
- Сделайте паровую ингаляцию, лучше щелочным раствором (раствором соды или минеральной водой).
- Дайте ребенку щелочное питье — теплую минеральную воду без газа или раствор пищевой соды (1/3 чайной ложки на 1 стакан воды).
Респираторно-синцитиальная инфекция поражает органы дыхания и часто способствует развитию бронхита, пневмонии. Чаще всего ею болеют дети до 1 года. У детей младшего возраста в течение 2-7 дней наряду с симптомами интоксикации появляются следующие признаки:
- за нескольких часов кожа ребенка становится синюшной;
- для детей старше 2 месяцев типична одышка с удлиненным свистящим выдохом — так называемый астматический синдром.
Коронаровирусная инфекция характеризуется поражением дыхательных путей, реже — желудочно-кишечного тракта, что проявляется симптомами острого гастроэнтерита (болями в животе, поносом).
Риновирусная инфекция — болезнь верхних дыхательных путей, поражающая полость носа и носовую часть глотки. Ее главный и постоянный симптом — насморк, сначала водянистый, позже — слизистый и слизисто-гнойный. Он длится до 14 дней. Температура обычно нормальная, возможно незначительное ее повышение в течение первых двух суток.
Сама острая респираторная вирусная инфекция неприятна, но не страшна. Для детей первого года жизни большую опасность представляют ее осложнения:
- фебрильные судороги, возникающие при высокой температуре;
- круп, пневмонии, бронхиты, развитие хронических заболеваний;
- при распространении воспалительного процесса в полости уха и околоносовых пазух возникают отит и синусит.
Специальные методы диагностики для определения разновидности вируса обычно не применяются. Для определения тяжести заболевания используют общие анализы крови и мочи.
Если у вашего малыша незначительно повысилась температура, появился небольшой насморк, то не стоит думать, что это просто простуда и что скоро все пройдет. Ведь при неправильном и несвоевременном лечении заболевание может осложниться. Поэтому ребенка непременно следует показать доктору, который внимательно осмотрит его, обращая внимание и на признаки, не замеченные родителями (цвет кожи, участие в дыхании вспомогательной мускулатуры и т. д.). Врач выслушает фонендоскопом легкие и определит, развивается ли воспалительный процесс в бронхах и легких.
Если у ребенка грудного возраста температура поднялась выше 38 градусов, то ее необходимо снижать. Лучше всего для этой цели применять жаропонижающие препараты (предпочтительно ректальные свечи, например Эффералган, Парацетамол), действующим веществом которых является парацетамол.
Температура в комнате не должна превышать 20-22°С;.
Ребенка нельзя укутывать, так как это способствует повышению температуры.
Если вы выполнили все предписания врача, а температура не снижается, то нужно вновь вызвать доктора.
Для устранения симптомов интоксикации необходимо выпаивать малыша достаточным количеством воды. В случаях диареи и рвоты вместе с водой теряются и соли; для восполнения жидкости и солей следует применять специальные растворы (Регидрон, Цитроглюкосолан). При заложенности носа, насморке применяются сосудосуживающие капли. Их закапывают перед кормлением, так как при нарушенном носовом дыхании ребенок не сможет сосать. Сосудосуживающие препараты (Тизин, Називин) помогают и в профилактике отита, но не следует злоупотреблять ими, так как длительное применение этих капель приводит к атрофии слизистой носа, что снижает ее защитные свойства.
Для того чтобы повысить иммунитет, доктор может назначить препараты повышающие защитные силы организма Виферон, Гриппферон, Афлубин и др.
Детям старше 6 месяцев дают также сиропы от кашля (Бронхикул, Доктор Тайсс, Доктор MOM). Эти средства способствуют разжижению мокроты (муколитики). Имейте в виду, что в аптеке вам могут предложить наряду с вышеперечисленными препаратами средства, подавляющие кашель, (т.к. фармацевт не знает об особенностях заболевания именно вашего малыша), которые ни в коем случае нельзя сочетать с муколитиками, т. к. это может привести к застою слизи, что в свою очередь может вызвать прогрессирование заболевания.
Так что не занимайтесь самолечением и помните, что вопрос о назначении ребенку тех или иных препаратов может решить только врач.
источник

- при переохлаждении;
- при сбоях функциональности тракта пищеварения;
- при череде эмоциональных всплесков негативной окраски;
- при наличии недугов хронических в период обострения.
Простудная симптоматика не проявляется так стремительно как признаки поражения гриппом, и может обнаружить себя лишь через пару дней с момента заболевания.
- В виде заложенности носовых ходов и насморка. В основном это самые первые признаки простуды, в то время как грипп отличается лишь часто повторяющимся чиханием и незначительным заложением носа.
- В виде резкого/сухого кашлевого синдрома, который сопутствует насморку. Обычно грипп не сразу проявляется кашлем, а лишь на второй день после прочих проявлений гриппозного характера.
- В виде высокой температуры, которая не так сильно поднимается как при заражении гриппом, но все же может дойти до отметки 38 с половиной градусов.
- В виде покраснения горла, которое не отступает, пока простуда полностью не излечена, тогда как при поражении гриппом от красноты и припухлости в горле страдает только его задняя стеночка.
- В виде понижения температуры, что совершенно не типично для гриппа, но указывает на истощение организма ребенка в сильной степени.
- В виде нарушения стула (поноса), что свидетельствует о возникновении ОРВИ.
- В виде рвоты, когда ребенок подобным образом может отреагировать на резкое повышение температуры тела.
Определить у малыша самостоятельно развитие простудного заболевания можно по следующим проявлениям:
- дыхание у младенца может учащаться или замедляться;
- ребенок отказывается кушать;
- наблюдается повышенное потоотделение;
- малыш становится вялым;
- наблюдается повышение возбудимости;
- щеки малыша сильно розовеют/бледнеют;
- малыш беспокоится вплоть до вскрикивания во сне;
- кожные покровы становятся бледными;
- глаза мутнеют.
- При покраснении горла у новорожденного не рекомендуется использование лекарственных препаратов для лечения этой области, особенно в виде спрея, что может спазмировать верхние пути дыхания. Обработка больной зоны допускается пропитанным Йодинолом тампоном из ваты. Хорошо зарекомендовало себя масло хлорофиллипта в соотношении 1 к 1 с маслом подсолнечника. Смесь масел используется для непосредственной обработки горла или же путем закапывания в ноздри для того чтобы масло стекало в глотку. Также лечению красноты в горле способствует выпаивание младенцу по ложечке ромашкового отвара после каждого из кормлений.
- При интоксикации на почве инфекции вирусного характера малыша следует отпаивать водичкой (охлажденной, кипяченой) при кормлении смесями. Если же младенца кормят естественным путем тогда целесообразно проводить частое прикладывание ребенка к груди. Таким образом, мать передаст своему ребенку способность к выздоровлению в виде антител, что вырабатывает ее организм к простудному недугу.
- При кашле у маленького ребенка зачастую лечение следует начинать с насморка, чтобы кашель самоустранился. В лечении кашля крохам можно помочь, используя препараты растительной природы в виде сиропов (Геделикс, доктор МОМ). При дозировании лекарственного средства следует опираться на инструкцию по применению препарата.
- При насморке очень жидком, младенцам рекомендуют промывание носовых ходов солевыми растворами на основе воды морской. Самостоятельно приготовленные средства для этих целей крохам не подойдут, поскольку могут пересушить нежную оболочку в ноздре. Если же насморк является затянутым и выделения из носа у ребенка носят густой и тягучий характер допускается использование свежеотжатого сока моркови/свеклы (по 2к/до 5 раз за сутки). Можно заказать в аптеке изготовление капель протаргола 1%, которые эффективно справляются с густыми отделениями из носа. Также показана помощь младенцу в очистке носа механически, которая заключается в отсасывании сопелек грушей для спринцевания или ватными турундами, если выделения отличаются вязкостью.
До отметки тридцать восемь градусов температура у маленького ребенка не опасна и наоборот помогает организму вести борьбу с вирусом. Когда малышу начинают понижать температуру сразу, как только ее показатели превысили тридцать семь градусов выздоровление длиться дольше. Ведь организм лишается возможности выработки антител к вирусу. Вызов врача потребуется, если у грудничка при измерении температуры тела термометр зафиксирует больше чем 38 градусов. Снижать самостоятельно жар с использованием медикаментов младенцу опасно, поскольку они могут вызвать положительную аллергическую реакцию. Однако в экстренных случаях, когда медицинская помощь недоступна сразу, можно помочь малышу применением препаратом жаропонижающего действия для новорожденных. В крайних случаях допускается использование Парацетамола, который все же нежелательно давать деткам в первый месяц жизни.
Двухмесячному ребенку разовая доза данного препарата рассчитывается в соответствии с массой тела: по 15 миллиграмм на килограмм веса. Таблетку рекомендуется растворить в воде. Она, как правило, начинает воздействовать уже через тридцать минут и сдерживает подъем температуры до четырех часов. Длительность применения не более трех дней.
Не годятся для снижения жара у малыша и прочие методы для взрослых: Аспирин, обтирания с добавлением в воду водки/спирта или уксуса, что чревато отравлением при их проникновении через кожицу крохи или получением ожога оболочки слизистой, когда младенец вдыхает пары этих лечебных смесей. Чтобы избежать резких перепадов температуры и развития судорог можно облегчать состояние ребенка протирая кожу влажными салфетками, которые нужно смачивать в простой воде без добавлений. Разумеется, вода должна быть теплой.
Для лечения ОРВИ и исключения последующих осложнений практикуется назначение противовирусных препаратов с содержанием Интерферона. Для малышей их изготавливают в виде суппозиторий/капель и рекомендуют к приему с первых моментов поражения вирусом. К таким средствам следует отнести Назоферон, Лаферобион, Виферон, Арбидол.
Часто применяют для лечения младенцев при простуде вирусной природы иммуномодуляторы растительного происхождения, такие как Иммунофлазид, Имупрет. Однако эти средства часто вызывают реакции аллергии у малюток.
Во избежание нанесения вреда детскому организму зачастую врачи советуют использовать в лечении гомеопатию, где активные вещества содержатся в очень малых количествах. Но следует помнить что и лечебный эффект от их применения может быть очень слабым. Речь идет о приеме Эргоферона, Анаферона при развитии ОРВИ.
Помимо вирусной этиологии простуды существует еще и бактериальная, которая потребует более серьезной терапии с использованием антибиотиков. В большинстве случаев выбор при назначении лечения останавливают на препаратах Цефтриаксон, Офлоксацин, Амоксиклав. Данную терапию нельзя осуществлять в отношении простуды вирусного характера, поэтому самостоятельно принимать данные препараты запрещено. Только врач может правильно распознать природу поражения и прописать соответствующие медикаменты.
Часто спутником простуды является кашель, который требуется в целях очищения путей дыхания от скопления мокротных масс. Однако младенец не может еще откашливать скопления слизи и, для облегчения ему необходимы препараты, разжижающие и отхаркивающие. Хорошо подходят для этого сиропы растительного происхождения: Гербион, Геделикс, алтей, корень солодки и прочие. Могут быть назначены и препараты Мукосол, Амброксол, Туссин, АЦЦ синтетической природы.
Основными рекомендациями к приему таких средств является четкое соблюдение указаний врача относительно режима дозирования.
Антибиотики и противовирусные препараты, абсолютно разные по принципу действия виды лекарств, но многие родители по незнанию их путают, или не придают этому особого значения, так как и та и другая фармакологическая группа, используется для лечения похожих заболеваний. А ведь самолечение часто приводит к нежелательным результатам, особенно, если применяется лекарство с серьезными побочными эффектами.
При простуде особое внимание в лечении младенца уделяют насморку. Ведь обильные слизистые выделения из носа создают немалый дискомфорт для малыша, что вызывает у него беспокойство и плаксивость. В большинстве случаев педиатры в рекомендациях к устранению насморка советуют обратиться к народной медицине, находя эти терапевтические методы более щадящими для нежной слизистой носа грудничка.
- Масло оливы. Берут 50 миллилитров масла и прогревают на огне с последующим добавлением двух зубков рубленого чеснока. Настаивают двадцать четыре часа и используют по нескольку раз, за день, смазывая ноздри ребенка. Полученный состав хорошо справляется с насморком и подходит для его предупреждения.
- Сбор трав для изготовления капель. Берут равные части мать-и- мачехи, календулы, подорожника и шалфея. Перемешивают. Столовую ложку подготовленного лекарственного сырья заварить кипятком (стакан) и поместить на водяную баню для последующего кипячения. Через пять минут снять с огня и, накрыв отвар крышкой выдержать в течение часа. Затем полученный настой процедить и капать в каждый носовой ход по две капли.
- Сок свеклы/моркови смешанный напополам с охлажденным кипятком также можно использовать в качестве капель от насморка у младенца. Для их приготовления овощи хорошо моют, чистят, измельчают и отделяют сок. Полученное средство закапывают в каждую из ноздрей по две капельки. Сок овощей используется исключительно свежим.
- Эфирные масла пихты или эвкалипта помимо добавления в капли рекомендуют применять в качестве ингаляций. Для этого нужно налить кипяченую воду в емкость и капнуть несколько капель масла. Держа ребенка на руках накрыться полотенцем и подышать вместе с ним парами эфира не более пяти минут. Можно повторять процедуру дважды за сутки.
- Ингаляции с содой, отварами ромашки, шалфея, мяты, эвкалипта и листа лавра также отлично справляются с лечением насморка у детей. Процедура не должна длиться более десяти минут. При ее проведении следует избегать слишком горячего испарения, что может повредить слизистые ожоговым поражением.
Помимо лечения назначенного педиатром при простудном заболевании грудничку требуется правильный уход для полного и быстрого выздоровления.
Младенец должен находиться в чистом и хорошо проветриваемом помещении, где достаточно места для свободной циркуляции воздуха. Оптимальная температура воздушного пространства в детской комнате не должна превышать двадцати двух градусов. Влажная уборка обязательна не менее двух раз в день.
Требования к одежде новорожденного одинаково распространяются как на здорового, так и нуждающегося в лечении малютку. Вещи ребенка должны быть из х/б материи просторного кроя, которые одевают непосредственно на тело малыша и вторым слоем идет одеяние из байкового полотна, что отлично пропускает воздух и сохраняет младенца в тепле. Одежду и постельные принадлежности необходимо регулярно менять на сухие при чрезмерном потении и избегать излишнего перегрева укутывая кроху без надобности.
При простуде придется несколько корректировать режим дня ребенка. Необходимо больше времени отвести на восстановительный сон и особое внимание уделить прогулкам на открытом воздухе. Остальное зависит от общего самочувствия малютки.
Профилактика простуды и гриппы необходима именно зимой, так как в это время риск инфекции возрастает в несколько раз. Предупредить заболевание можно профилактикой специфического и не специфического типа.
Заболевший младенец нуждается в принятии ванны ничуть не меньше здорового. Это во многом способствует оздоровлению ребенка и насыщению организма кислородом ведь дышит малютка кожей. Разумеется, если нет особых указаний врача, кроху может ежедневно купать с добавлением лекарственных трав и прочими рекомендованными добавками. При температуре ванна ребенку тоже не повредит, а напротив, облегчит его состояние, однако следует не переохладить дитя и, вовремя извлечь из воды обсушив аккуратно мягким полотенцем. В некоторых случаях купание простуженному грудничку противопоказано. В подобной ситуации не стоит пренебрегать личной гигиеной младенца, поэтому рекомендуется проводить обтирания его тельца увлажненными мягкими салфетками.
Кормить простуженного младенца, который получает грудное вскармливание довольно просто – его советуют чаще прикладывать к груди. Искусственники нуждаются в дополнительном питье. Разумеется, снижение аппетита при болезни характерно для людей любого возраста и маленькие дети не исключение. Нужно стараться оставить режим приема пищи по возможности без особых изменений. И все же к вопросу кормления следует подойти деликатно. Нельзя заставлять малыша кушать, если он отказывается, иначе будет сформирован негатив в отношении еды. Уклонение от кормления зачастую объясняется тем, что организм все силы бросает на борьбу с болезнью, экономя резервы, в том числе и на переваривание еды. Малыш окрепнет и наверстает упущенное.
источник
Последнее обновление статьи: 10.05.2019
Болезнь ребенка – это всегда стресс для родителей. Не только для молодых, у которых первый ребенок, но для опытных семейных пар. Даже банальное ОРВИ или ОРЗ, которое принято называть простудой, может вызвать страх. Особенно, если болеет новорожденный. В возрасте до 1 месяца кроха не может самостоятельно откашляться, удалить слизь из носа (высморкаться) или пополоскать горло. Грудничку нельзя давать большинство из принятых при лечении респираторных заболеваний препаратов, поэтому возникает законный вопрос: что же делать? Как лечить малыша?
Прежде всего, необходимо разобраться – что такое простуда и как уберечь чадо от заболевания? И потом понять – что же делать, если недуг все же поразил его.
Простуда, или, как правильно говорить – респираторная инфекция, возникает из-за проникновения в организм вредоносного агента (вирус, бактерия), чаще всего заражение происходит при переохлаждении, когда иммунитет ослабевает. Считается, что новорожденные болеют простудой не часто, если грамотно ухаживать за малышом. Но это не значит, что малыш не может заболеть. Наоборот, незрелость иммунитета делает их весьма уязвимыми, поэтому от родителей требуется много внимания и наблюдательности.
Если у малыша появились один или несколько признаков заболевания, таких как: потеря аппетита, беспокойный сон, нарушение общего состояние (вялость и повышенная капризность), ринит, кашель и температура, нужно срочно обращаться к врачу.
Лечение нужно начинать при появлении первых же симптомов, однако, назначение медикаментозной терапии – это прерогатива педиатра.
Необходимость вызова неотложной медпомощи обоснована тем, что реакция организма ребенка на повышение температуры может быть непредсказуемой, вплоть до судорог и гибели. Нужно немедленно начать лечение: дать жаропонижающее, соответствующее возрастной категории ребенка и вызвать участкового педиатра.
Причины того, что кроха температурит, могут разными, в том числе и респираторные инфекции. В таком случае инфекционный агент внедряется в слизистую носоглотки, вызывая воспаление. Это приводит к кашлю, насморку и температуре. Если эти симптомы имеются, то вероятность того, что у крохи именно ОРВИ или ОРЗ, очень велика.
Основной путь передачи респираторных инфекций – воздушно-капельный. Это значит, что младенца нужно изолировать от больного человека (взрослого или другого ребенка). Если это невозможно, то свести контакты к минимуму. При этом больному рекомендуется носить маску.
Дополнительным путем, которым может передаваться подобная инфекция, является контактно-бытовой (через предметы обихода и личные вещи). Это значит, что вся посуда, игрушки и вещи крохи должны быть индивидуальными.
Для того, чтобы снизить риск заражения малютки, рекомендуется регулярное проветривание помещения (это снижает концентрацию вируса в воздухе) и влажная уборка (это позволит удалить вредоносный агент с предметов мебели).
Самым эффективным для месячного малыша средством профилактики простуды является материнское молоко. Оно содержит антитела, которые проникают в кровяное русло крошки и препятствуют развитию процесса.
Так как иммунная система месячного малыша еще недостаточно зрелая, опасность тяжелого течения заболевания и осложнений для новорожденного и младенца весьма велика. Именно поэтому очень важно распознать симптомы и начать лечение на самых ранних стадия процесса.
Ведущими симптомами при респираторном заболевании у малыша 1-го месяца жизни являются:
- Назальные симптомы (заложенность, обильное прозрачное отделяемое);
Степень выраженности симптомов разная и она меняется по мере развития процесса. По поводу медикаментозного лечения рекомендации даст педиатр.
Некоторые вещи по уходу за больным малышом должна знать каждая мама.
- Не нужно насильно кормить ребенка.
- Усиленный питьевой режим очень полезен. Если здоровых месячных детей педиатры не рекомендуют допаивать водой, считается, что достаточно грудного молока (если ребенок находиться на грудном вскармливании, «искусственников» допаивают), то больным деткам нужно давать детскую водичку без каких-либо добавок.
- При высокой температуре не нужно ребенка кутать, чтобы он пропотел. Функция терморегуляции у таких крох еще не совершенна, таким образом можно добиться температурного шока и судорог. Многие мамы знают, что сбить температуру можно физическими способами, например слабым раствором уксуса или спирта.
- Резкий перепад температуры, если удастся ее сбить таким образом, просто опасен для малыша и может вызвать судороги.
- Кожная адсорбция у детей весьма активна, и спирт с уксусом, всосавшись через расширенные поры, попадут в кровь и нанесут ущерб организму младенца.
В таком случае рекомендуются обтирания теплой (не холодной!) водой. Обтирают конечности, шею и животик. Контрольные измерения температуры проводят не реже чем через каждые 3 часа.
При температуре личико крохи становится пунцовым, кожа «горит». Сбивать температуру до 38°C при простуде не рекомендуют, это снижает защитные функции организма. Но при повышении ее до 38°C нужно обязательно сбить.
Если регулировать рост температуры не удается и симптомы проявляются достаточно сильно, от прогулок и купания придется временно отказаться.
Если же контролировать температуру получается, недлительные прогулки нужны, так как чистый воздух позитивно сказывается на носовом дыхании, уменьшается одышка и улучшается сон. Купать при температуре кроху не стоит, а вот ополоснуть можно.
Любое заболевание, в том числе простуда, истощает нервную систему малютки. Чтобы уменьшить истощение, нужно обеспечить особый уход: спокойную обстановку, которая будет способствовать полноценному отдыху, приглушенный свет, приток свежего воздуха и тишину (нужно исключить раздражающие шумы, в первую очередь, звук телевизора).
Лечение респираторной инфекции будет зависеть от ее течения и превалирующих симптомов.
При не осложненном течении к четвертому дню воспалительный процесс идет на убыль, температура снижается, общее самочувствие улучшается. Если улучшений нет, то, скорее всего, к уже имеющемуся заболеванию присоединилась вторичная инфекция бактериальной природы. В таком случае придется лечить ее антибиотиками.
При простуде носику малютки придется уделить особое внимание. Для разжижения слизи используют слабые солевые растворы, для ее удаление аспираторы, медицинскую грушу или ватные турунды (жгутики). Используют такие капли не более 5 дней и не чаще, чем 5 раз в сутки.
Врач может назначить сосудосуживающие капли, которые применяет не более 3 раз в сутки, антигистаминные препараты. При присоединении бактериальной инфекции – антибиотики, в тяжелых случаях – кортикостероиды.
При проникновении инфекционного агента в слизистую горла развивается фарингит. В этом случае в глотке также идет процесс образования слизи, малыш начинает покашливать.
Кашель – это своего рода защитная функция организма, позволяющая снизить количество мокроты и токсинов в ней путем откашливания. Врач по кашлю взрослого человека может определить силу процесса и степень поражения. Кашель новорожденного не информативен, так как кашлевой рефлекс развит не достаточно. Если ребенок начал кашлять, следует обязательно показать его врачу, не нужно лечить младенца самостоятельно!
Лечим первые признаки простуды у ребёнка
Ребёнок спит с открытым ртом
Причины красных глаз у ребёнка: конъюнктивит при простуде или другое заболевание?
источник
В этой статье мы поговорим о том, что такое простуда, каковы ее симптомы и методы лечения у детей, поскольку актуальность этой темы очевидна. Приходит осень, вместе с ней – неизбежный насморк, и каждый родитель, накупив в аптеке кучу сиропов, капель и таблеток задается вопросом: «правильно ли я лечу простуду у ребенка?».
Прежде, чем отвечать на этот вопрос, рассмотрим, что же такое простуда? С медицинской точки зрения «простуда» – термин некорректный, под этим широко распространенным в обыденной жизни словом в основном понимаются острые респираторные вирусные инфекции (ОРВИ).
Содержание статьи
Заболеваемость простудой растет в осеннее-зимний и весенний период, когда риск переохлаждения возрастает, а естественный иммунитет снижается. Передача вируса от больного человека к здоровому осуществляется воздушно-капельным путем, т. е. при вдыхании аэрозоля с частицами вируса, выделенного болеющим при кашле или чихании. Реже вирус передается контактным путем, при поцелуях или рукопожатии. Наибольшая заболеваемость отмечается среди детей первых лет жизни, посещающих детские дошкольные учреждения, что обусловлено особенностями контакта и поведения маленьких детей (кашляют, не прикрывая рот, не умеют правильно сморкаться, тянут в рот игрушки, чаще вступают в тактильный контакт и т. п.). Примечательно, что в первые месяцы жизни дети простудой (ОРВИ) практически не болеют: все дело в пассивном иммунитете, передающимся в виде готовых антител с молоком матери, и в относительной изоляции (ребенок находится преимущественно дома, контактируя только с членами семьи).
Первыми признаками простуды у ребенка, вызывающими вопрос «что делать?» у родителей обычно являются насморк, чихание и симптомы общей интоксикации. Насморк и чихание связаны с реакцией слизистой оболочки носа на внедрение вируса: увеличивая продукцию слизи и выбрасывая ее при чихании организм пытается механическим путем удалить вирус. К симптомам общей интоксикации относят повышение температуры, слабость, головную боль, снижение аппетита, мышечные боли. Чуть позже присоединяются першение или боли в горле, кашель.
Симптомы простуды могут несколько разниться в зависимости от типа вируса, вызвавшего болезнь. Так, при парагриппе насморк бывает редко, и в основном в патологический процесс вовлекается гортань с возникновением всех типичных признаков ларингита: лающего надсадного кашля, осиплости голоса, а в тяжелых случаях – затруднения дыхания. Аденовирус поражает слизистую глотки, небные и носоглоточные миндалины, вызывая фарингит, тонзиллит и хорошо знакомый всем аденоидит. Риновирусная инфекция течет легче, как правило, ограничивается насморком и редко дает серьезные осложнения.
При хорошем иммунном ответе организма, соблюдении щадящего охранительного режима и начале лечения ребенка при первых признаках простуды, она обычно проходит без последствий за 6-8 дней.
Но если организм по каким-то причинам не справился с вирусом, возможно развитие осложнений. Чаще всего это присоединение бактериальной инфекции, которая вызывает бактериальное (иногда даже гнойное) воспаление в органах верхних дыхательных путей и близлежащим к ним органам: если инфекция из глотки проникает в слуховую трубу – возникает отит (воспаление среднего уха), если в околоносовые пазухи – синусит (гайморит, фронтит, этмоидит), если оседает на миндалинах – тонзиллит или аденоидит, если «спускается вниз» – бронхит или даже пневмония (воспаление легких).
Респираторно-синцитиальный вирус может вызывать такое грозное осложнение, как острый бронхиолит – поражение самых мелких бронхиол в легких, приводящее к развитию прогрессирующей дыхательной недостаточности.
При парагриппе, поражающем гортань, в тяжелых случаях может возникнуть выраженный отек и сужение подскладочного пространства (функциональный стеноз гортани или «ложный круп»), делающий невозможным нормальный акт дыхания, и при несвоевременной медицинской помощи способный привести даже к гибели ребенка.
Когда появляются первые признаки простуды у ребенка, вопрос «чем лечить» может оказаться сложным для родителей. Как правило, лечить простуду у ребенка хочется быстро, чтобы на следующий день от нее не осталось и следа. Тут вспоминается известная фраза о том, что «без лечения простуда проходит за семь дней, а с лечением – за неделю». Безусловно, это не совсем так, ведь вовремя принятые лечебные мероприятия помогают облегчить течение болезни и снизить риск развития осложнений, но за пару дней поправиться конечно не получится – болезнь должна пройти определенные фазы.
Современная фармация предлагает массу средств от простуды, занимающих порой отдельный стеллаж в аптеке, пестрит ими и телевизионная реклама. И конечно рядовому потребителю сложно определить – какие из этих средств гарантируют эффективное лечение простуды у детей. Попробуем в этом разобраться.
Все противовирусные средства, используемые при ОРВИ, можно условно разделить на пять основных групп.
- Препараты, разрушающие вирус. На современном рынке медикаментов противовирусные препараты, действующие на вирусы парагриппа, рино- и аденовирусы практически отсутствуют. Из тех, что есть, большинство противопоказаны детям. В педиатрической практике широко назначается пожалуй только умифеновир. Но только детям с 3-х лет! Прием этих лекарств должен быть начат не позднее 3-х суток от момента проявления первых признаков заболевания: запустив каскад патологических реакций, вирус элиминируется (выводится) из организма через 48-72 часа, поэтому назначать препараты, разрушающие вирус, на 5-й день болезни нет смысла – отсутствует точка приложения.
- Препараты, содержащие интерферон. Выпускается великое множество аналоговых препаратов (в свечах, каплях, спреях, таблетках) названия их, как правило имеют окончание «-ферон». Несомненный плюс препаратов этой группы в том, что они могут применяться с рождения (кроме таблетированных форм), т.к. практически не имеют побочных эффектов.
- Препараты, способствующие выработке интерферона. Потенцируют образование в организме защитного белка – интерферона, снижающего восприимчивость клеток к вирусу. Большинство из них разрешены к приему только с трех лет, а некоторые – с шести или семи.
- Прочие синтетические средства, активирующие иммунный ответ. Доказали свою эффективность в лечении ОРВИ, широко применяются последние годы, но детям их можно принимать только с тринадцатилетнего возраста.
- Противовирусные препараты растительного происхождения, способствующие активации клеточного иммунитета и обладающие мощным фитонцидным (губительным для вирусов и бактерий) действием. Доказательная медицина ставит под сомнение эффективность этих средств при простуде, но, несмотря на это, они не теряют свою популярность с годами.
Говоря о медикаментах противовирусного действия, стоит упомянуть гомеопатические препараты (гомеопатия – лечение сверхмалыми дозами), оппозиционирующиеся
производителями как эффективные средства лечения ОРВИ. Но перед тем, как лечить ребенка при первых признаках простуды гомеопатическими средствами, следует учесть тот факт, что доказательная медицина в результате многочисленных исследований пришла к выводу о неэффективности данных препаратов при простуде. Некоторые из них (например широко известный препарат из печени утки) даже были включены Управлением по контролю качества продуктов и лекарств США в список мошеннических продуктов.
Лечение простуды у детей всегда сопровождается назначением сосудосуживающих капель и спреев для носа, ведь самым частым ее спутником является насморк. К сожалению, многие из них противопоказаны в возрасте младше 3 лет.
- Содержащие нафазолин – самые доступные по цене. Также их безусловным плюсом является возможность назначения маленьким детям (старше 1 года или 2х лет – в зависимости от производителя).
- Содержащие ксилометазолин. Могут применяться только у детей старше 6 лет.
- Содержащие оксиметазолин. Преимущество препаратов этой группы в их продолжительном действии – до 12 часов. Но так же, как и препараты ксилометазолина, их не назначают детям до 6 лет.
- Содержащие фенилэфрин. Противопоказаны детям до 4х лет.
Применяя при детской простуде для лечения сосудосуживающие капли и спреи, во избежание развития побочных эффектов и синдрома привыкания, следует строго соблюдать два главных правила:
- продолжительность приема – не более 7 дней;
- частота приема – не более 4х (для препаратов средней продолжительности действия) или не более 2х (для препаратов длительного действия) раз в день.
Конечно, если у ребенка простуда сопровождается лихорадкой, родители непременно прибегают к этим лекарствам. Главное помнить, что при лихорадке ниже 38 градусов С снижать не нужно – не стоит угнетать защитную реакцию организма, активно борющегося с вирусом путем создания неблагоприятной для него высокой температуры. С другой стороны опасно не дать ребенку жаропонижающий препарат, если температура поднялась выше 39 градусов С – это может грозить развитием фебрильных судорог.
Солевые растворы. Обладая прекрасным антисептическим и противоотечным действием, они могут служить хорошим дополнением к противовирусным сосудосуживающим препаратам, способствуя более быстрому лечению простуды у ребенка. Солевые растворы широко представлены в аптечной сети в виде различный капель, спреев, растворов для промывания и назальных душей. Следует помнить, что в аптечных препаратах содержится именно морская соль, и пытаться приготовить солевой раствор в домашних условиях из соли пищевой не стоит – она может «сжечь» нежную слизистую носа ребенка.
Отвечая на вопрос, «как вылечить начинающуюся простуду у ребенка?», стоит также упомянуть местные антисептики. Эти препараты обладают одновременно и антибактериальным, и противовирусным, и противогрибковым эффектом. Применяются они для локальной обработки слизистой, когда при простуде имеет место воспаление горла. Выпускаются в виде спреев, таблеток, леденцов. Можно также использовать спреи с растительным составом (на основе эвкалипта, шалфея и мяты перечной), но следует знать, что они могут вызвать сильную аллергическую реакцию с выраженным отеком слизистой, что еще больше усугубит патологический процесс.
Как лечить простуду у ребенка при возникновении осложнений? Если присоединяется бактериальная инфекция, возникает необходимость в приеме системных антибактериальных препаратов – антибиотиков. На сегодняшний день существует множество антибиотиков с разным спектром действия, некоторые из них противопоказаны детям, и какое именно лекарство нужно, может определить только врач. Если у ребенка на фоне простуды развивается бронхит, то помимо антибиотиков назначаются также противокашлевые средства. Если возникают такие грозные осложнения, как отек гортани, пневмония или бронхиолит, ребенок нуждается в экстренной госпитализации в стационар.
Отдельно хочется поговорить о таком аппарате, как небулайзер. Это прибор для ингаляций, превращающий с помощью ультразвука или механического воздействия раствор лекарства в аэрозоль, содержащий сверхмалые частицы препараты. Благодаря такому малому размеру частиц, лекарство лучше проникает в дыхательные пути, соответственно и эффект от его применения выше. Педиатры рекомендуют использовать небулайзер для ингаляции антисептиков и противокашлевых препаратов, когда простуда протекает с симптомами ларингита, синусита или бронхита. Рекомендация хорошая, но выполняя ее необходимо знать о небулайзерах следующее.
- Желательно использовать компрессорный небулайзер, а не ультразвуковой, т. к. ультразвук может разрушать молекулы лекарства.
- Желательно использовать прибор, способный создавать частицы разного размера: средние (при ларингите и синусите), малые (при бронхите) и сверхмалые (при пневмониях). Дело в том, что аэрозоль может нести с потоком воздуха не только частицы лекарства, но и микробы. Соответственно, если прибор укомплектован только элементом для создания сверхмалых частиц, поток воздуха донесет аэрозоль из верхних отделов дыхательных путей до нижних, а вместе с ним и инфекцию.
- Перед ингаляцией нужно подогреть лекарственный раствор на водяной бане. Необходимо это потому, что при распылении раствора происходит его охлаждение, а попадание холодного воздуха в дыхательные пути может усугубить воспалительный процесс. Нужно также иметь ввиду, что не все лекарства можно подогревать, поскольку они при этом могут разрушаться.
Многих интересует, как можно быстро вылечить простуду у ребенка, не прибегая к лекарствам? Конечно, совсем без них обойтись не придется, но сократить продолжительность приема лекарственных препаратов, облегчить симптомы болезни и снизить риск развития осложнений поможет применение физиотерапевтических методов лечения.
Люди старшего поколения хорошо помнят горчичники и банки. Смысл применения банок заключался в создании искусственных внутрикожных гематом (кровоподтёков), рассасывание которых активизирует процессы иммунитета, что позволяет уничтожить вирус, уменьшить отек и боль в зоне воспаления. Лечебный эффект от горчичников направлен на рефлекторное усиление кровотока, расширение бронхов, а также уничтожение вирусов под действием глубокого прогревания.
В настоящее время необходимость применения горчичников отпала благодаря применению современных физиотерапевтических аппаратов теплотерапии. Действие их основано на локальном прогревании заболевшего органа: если замучил насморк – прогревается нос, если возник отит – ухо, если бронхит – грудная клетка.
Сегодня на рынке медицинского оборудования представлены даже приборы теплотерапии, применять которые можно в домашних условиях. И это их безусловный плюс: не нужно вести больного ребенка в поликлинику, делать перерыв в процедурах на выходные дни. Некоторые из подобных приборов оснащены сразу несколькими насадками (для уха, носа, придаточных пазух, грудной клетки), накладывать которые можно одновременно, если страдают сразу два органа.
Помимо аппаратов теплотерапии существуют также портативные приборы для домашнего использования, в которых помимо нагревательных элементов есть элементы, излучающие магнитное поле и инфракрасный свет. Такая комбинация нескольких факторов физического воздействия позволяет добиться лучшего результата в лечении простуды. Единственное, о чем следует помнить, что при ринитах (насморке) физиолечение может проводиться и в острую фазу, но при синуситах, отитах, тонзиллитах и бронхитах, теплотерапию можно применять в фазе затухания острого процесса. Нельзя также проводить процедуры при лихорадке.
Безусловное преимущество аппаратов для теплотерапии заключается в возможности их применения в период повышенной заболеваемости ОРВИ для профилактики простуды. А профилактика, как известно – залог здоровья!
Задать вопрос врачу
Остались вопросы по теме «Лечение простуды у детей»?
Задайте их врачу и получите бесплатную консультацию.
источник