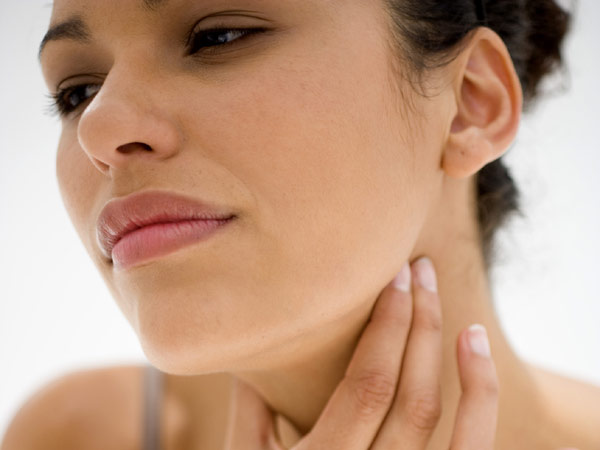
Вирус иммунодефицита человека или ВИЧ вызывает хроническую инфекцию, которая может иметь весьма длительное течение с преимущественным угнетением иммунных клеток.
ВИЧ за несколько лет жизни в человеке приводит к тому, что его иммунитет абсолютно не способен справиться с условно-патогенными организмами, живущими на слизистых оболочках и коже.
В терминальной стадии болезни, которая носит название СПИД, смерть наступает именно от оппортунистических инфекций, то есть таких, которые возникли из-за условно-патогенной микрофлоры.
ВИЧ-инфекция имеет несколько стадий. Характерных симптомов нет, однако есть определенные признаки и настораживающие моменты, позволяющие заподозрить инфицирование ВИЧ, обследовать человека и назначить на ранних стадиях патогенетическое лечение, что позволит затормозить развитие вируса.
От момента заражения до первого проявления болезни (период сероконверсии) проходит от двух недель до года. После этого наступает короткий продромальный период, в котором могут появиться симптомы, похожие на мононуклеоз. На фоне общей слабости, подъема температуры тела, лимфоаденопатии, увеличения печени и селезенки, будет наблюдаться боль в горле, боль при глотании.
Боль ничем не отличается от присущей болезненности при ангине или остром фарингите.
После стихания симптомов долгое время в анализе крови сохраняется снижение уровня лимфоцитов, что может служить косвенным указателем на наличие ВИЧ у человека.
Следом наступает латентный период. Он может длиться от 5 до 12 лет и проявляться лишь увеличением разных групп лимфатических узлов. Но уже в эту фазу в связи с все больше нарастающей активностью ВИЧ, и соответствующем угнетении иммунных комплексов, возможно развитие бактериальной, грибковой, вирусной, паразитарной инфекции горла.
Стадия пре-СПИД длится 1-2 года, характеризуется проявлением во рту и в горле повторяющихся герпетических высыпаний, тяжело заживающих язв, стойкого кандидоза (на фото), волосистой лейкоплакии языка и нёба.
На фото изображен свойственный грибковому поражению слизистой рта и глотки белый творожистый налет в виде хлопьев.
В терминальной стадии оппортунистические инфекции и различные опухоли приводят за 1-2 года к смерти человека. Боль в горле возникает из-за активизации:
- Вируса герпеса,
- Стрептококка, стафилококка, энтерококка,
- Микобактерий туберкулеза,
- Бледной трепонемы,
- Хламидий,
- Цитомегаловирусов и других.
Бактериальное поражение лор-органов – один из первых симптомов иммунодефицита. Поэтому частые синуситы, отиты, фарингиты, тонзиллиты, которые слабо реагируют на проводимое отоларингологом лечение, могут свидетельствовать о наличии ВИЧ в организме.
Кандидоз и другие микозы первыми атакуют человека с ВИЧ. При этом заболевание сопровождается увеличением шейных лимфоузлов.
Кандидоз протекает с поражением полости рта, глотки, синусов, может переходить на кожу лица, практически не поддается лечению. В сочетании с саркомой Капоши является признаком перехода болезни в завершающую стадию.
У больных активизируется вирус герпеса, проявляя себя как во рту (см. на фото выше), так и на коже. Характерные для герпетической инфекции высыпания в виде пузырьков с прозрачной жидкостью, как показано на фото, вызывают у человека боль. Располагаются чаще всего на слизистой губ, щек, десен, языка, мягком нёбе, небных дужках.
Бактериальные инфекции проявляют себя язвенными и некротическими поражениями слизистой оболочки рта и глотки. В горле также обостряются хронические инфекции, часто возникают гнойные осложнения, фурункулы.
Одним из неблагоприятных признаков является появление у больного волосистой лейкоплакии. На фото видны образования на небных дужках и мягком нёбе, присущие лейкоплакии. Также на фото немного заметно поражение этим недугом языка. Характерные образования и выступы в виде белых волосков или ворсинок могут полностью покрывать язык и зев. Боль в большинстве случаев не беспокоит.
Еще одним частым образованием во рту и в горле человека с ВИЧ является саркома Капоши. На начальных стадиях она характеризуется появлением красноватых или синих пятен, которые затем темнеют, увеличиваются в размерах, доставляют боль. Боль обычно проходит после перехода болезни в язвенную стадию.
Очень важно выявление ВИЧ-инфекции именно на ранней стадии.
Назначение специфического противоретровирусного лечения и наблюдение у инфекциониста позволит затормозить развитие вируса в клетке и прожить долгую полноценную жизнь.
источник
Основной причиной всех сопутствующих заболеваний при ВИЧ является ослабление иммунитета. Неспособный противостоять бактериям и вирусам, организм становится восприимчив к простуде или гриппу. Насморк, боль в горле, кашель – спутники при ВИЧ, которые довольно тяжело лечатся и имеют больший спектр осложнений, нежели у здорового человека.
Важно знать, что состояние, похожее на простуду или грипп (насморк, кашель, высокая температура, боль в горле) может быть первым признаком самой ВИЧ-инфекции. Так называемая моноцитарная ангина при ВИЧ или кандидоз ротовой полости обычно являются начальной стадией и первыми клиническими проявлениями иммунодефицита.
До 80% больных ВИЧ имеют осложнения со стороны уха, горла и носа, которые можно подразделить на несколько категорий:
- грибковые заболевания – кандидоз или гистоплазмоз с поражением ротовой полости, глотки, неба, наружного уха;
- заболевания, вызванные патогенными бактериями (стрептококки, стафилококки, клебсиелы, синегнойная палочка, кишечная палочка, сальмонеллы) – синусит, отит, тонзиллит, фарингит, абсцессы и некроз слизистых оболочек, кашель;
- вирусные инфекции – простой герпес, опоясывающий лишай, вирус папилломы человека, контагиозный моллюск;
- саркома Капоши – злокачественное новообразование с вовлечением в патологический процесс мягких тканей ротоглотки, неба, гортани.
Даже банальный насморк или кашель при ВИЧ свидетельствуют о прогрессировании иммунодефицита и возможном переходе ВИЧ в стадию СПИДа. Присоединение вторичной инфекции еще больше бьет по иммунитету, а необходимое лечение отзывается осложнениями и побочными эффектами.
Но если у больного ВИЧ болит горло, отмечается кашель, затруднение дыхания, налет на миндалинах, увеличение шейных лимфоузлов, незаживающие язвы в ротовой полости, изменение тембра голоса, шум в ушах, снижение слуха и обоняния, то стоит незамедлительно обратиться к лечащему врачу, так как вовремя начатая терапия определяет дальнейшее течение заболевания. Лечение заболеваний ЛОР-органов при иммунодефиците крайне важно, учитывая возможные осложнения:
- метастатические гнойные абсцессы – особенно опасны внутримозговые, которые приводят к неврологической симптоматике и часто – к летальному исходу;
- гнойное расплавление костных структур – перегородка носа, стенки пазух;
- флегмона шеи – гнойное воспаление мягких тканей;
- бактериальный менингит;
- тромбоз кавернозного синуса;
- стеноз гортани;
- сепсис;
- кровохарканье или легочное кровотечение, если имеется кашель.
Любые отклонения со стороны уха, горла и носа при ВИЧ требуют внимательного наблюдения и оценки динамики состояния больного. Если у здорового человека кашель или насморк при простуде обычно не несут угрозу жизни, то у ВИЧ-инфицированного они могут являться симптомами серьезных осложнений. Для диагностики используются следующие методы:
- в первую очередь – анализ крови для оценки уровня CD4-лимфоцитов – он покажет степень угнетения иммунитета: если это стадия СПИД, то, например, кашель может являться плохим прогностическим признаком;
- физикальные методы обследования ЛОР-практики – риноскопия, фарингоскопия, бронхоскопия, ольфактометрия, аудиоскопия;
- специальные методы – МРТ головного мозга, придаточных пазух носа, мягких тканей шеи; МСКТ лицевого скелета; УЗИ лимфатических узлов и сосудов головы и шеи;
- эндоскопическое исследование носа, носоглотки, ротоглотки, гортани, уха;
- лабораторная диагностика – общий и биохимический анализ крови, бактериологическое исследование отделяемого из ЛОР-органов для определения возбудителя.
Стоить заострить внимание, если у ВИЧ-больного наблюдается сухой и продолжительный кашель. Это может быть побочным признаком поражения гортани, что не так опасно по сравнению с возможным началом пневмонии или туберкулеза.
Лечение в первую очередь направлено на подавление активности ретровируса – возбудителя ВИЧ. Чем сильнее иммунитет и стабильнее состояние пациента, тем сложнее патогенным микробам и вирусам прижиться в его организме. Специфическое лечение зависит от этиологии и патогенеза:
- простуда при ВИЧ лечится тем же набором средств, что и у здорового человека, за исключением иммуномодулирующих препаратов, которые ВИЧ-инфицированный должен получать постоянно;
- при микробных поражениях – антибиотики широкого спектра действия, но желательно проводить бакпосев на чувствительность, так как чрезмерная антибактериальная терапия больше наносит вред, чем приносит пользу;
- противовирусные средства из группы ацикловира при герпесе или интерферона при папилломавирусе;
- антимикотические препараты – производные имидазола при грибковых поражениях;
- противовоспалительные, жаропонижающие и обезболивающие средства в зависимости от симптоматики;
- бронхорасширяющие и разжижающие мокроту средства, если больного мучает сухой кашель;
- дезинтоксикационная и противоаллергическая терапия при необходимости;
- общие меры для улучшения состояния пациента – прием витаминов, обильное питье, сбалансированное питание, соблюдение режима.
Успех лечения зависит от степени угнетенности иммунитета, наличия тяжелых сопутствующих заболеваний (злокачественные новообразования, гепатит, туберкулез) и ответа со стороны ЛОР-органов на подобранное лечение. Чаще всего удается перевести патологию горла, уха и носа при ВИЧ из острой в хроническую форму. Полное излечение возможно при ранней диагностике и высоком уровне CD4-лимфоцитов.
Поражение ЛОР-органов при ВИЧ Ссылка на основную публикацию
Вирус иммунодефицита человека или ВИЧ вызывает хроническую инфекцию, которая может иметь весьма длительное течение с преимущественным угнетением иммунных клеток.
ВИЧ за несколько лет жизни в человеке приводит к тому, что его иммунитет абсолютно не способен справиться с условно-патогенными организмами, живущими на слизистых оболочках и коже.
В терминальной стадии болезни, которая носит название СПИД, смерть наступает именно от оппортунистических инфекций, то есть таких, которые возникли из-за условно-патогенной микрофлоры.
ВИЧ-инфекция имеет несколько стадий. Характерных симптомов нет, однако есть определенные признаки и настораживающие моменты, позволяющие заподозрить инфицирование ВИЧ, обследовать человека и назначить на ранних стадиях патогенетическое лечение, что позволит затормозить развитие вируса.
От момента заражения до первого проявления болезни (период сероконверсии) проходит от двух недель до года. После этого наступает короткий продромальный период, в котором могут появиться симптомы, похожие на мононуклеоз. На фоне общей слабости, подъема температуры тела, лимфоаденопатии, увеличения печени и селезенки, будет наблюдаться боль в горле, боль при глотании.
Боль ничем не отличается от присущей болезненности при ангине или остром фарингите.
После стихания симптомов долгое время в анализе крови сохраняется снижение уровня лимфоцитов, что может служить косвенным указателем на наличие ВИЧ у человека.
Следом наступает латентный период. Он может длиться от 5 до 12 лет и проявляться лишь увеличением разных групп лимфатических узлов. Но уже в эту фазу в связи с все больше нарастающей активностью ВИЧ, и соответствующем угнетении иммунных комплексов, возможно развитие бактериальной, грибковой, вирусной, паразитарной инфекции горла.
Стадия пре-СПИД длится 1-2 года, характеризуется проявлением во рту и в горле повторяющихся герпетических высыпаний, тяжело заживающих язв, стойкого кандидоза (на фото), волосистой лейкоплакии языка и нёба.
На фото изображен свойственный грибковому поражению слизистой рта и глотки белый творожистый налет в виде хлопьев.
В терминальной стадии оппортунистические инфекции и различные опухоли приводят за 1-2 года к смерти человека. Боль в горле возникает из-за активизации:
- Вируса герпеса,
- Стрептококка, стафилококка, энтерококка,
- Микобактерий туберкулеза,
- Бледной трепонемы,
- Хламидий,
- Цитомегаловирусов и других.
Бактериальное поражение лор-органов – один из первых симптомов иммунодефицита. Поэтому частые синуситы, отиты, фарингиты, тонзиллиты, которые слабо реагируют на проводимое отоларингологом лечение, могут свидетельствовать о наличии ВИЧ в организме.
Кандидоз и другие микозы первыми атакуют человека с ВИЧ. При этом заболевание сопровождается увеличением шейных лимфоузлов.
Кандидоз протекает с поражением полости рта, глотки, синусов, может переходить на кожу лица, практически не поддается лечению. В сочетании с саркомой Капоши является признаком перехода болезни в завершающую стадию.
У больных активизируется вирус герпеса, проявляя себя как во рту (см. на фото выше), так и на коже. Характерные для герпетической инфекции высыпания в виде пузырьков с прозрачной жидкостью, как показано на фото, вызывают у человека боль. Располагаются чаще всего на слизистой губ, щек, десен, языка, мягком нёбе, небных дужках.
Бактериальные инфекции проявляют себя язвенными и некротическими поражениями слизистой оболочки рта и глотки. В горле также обостряются хронические инфекции, часто возникают гнойные осложнения, фурункулы.
Одним из неблагоприятных признаков является появление у больного волосистой лейкоплакии. На фото видны образования на небных дужках и мягком нёбе, присущие лейкоплакии. Также на фото немного заметно поражение этим недугом языка. Характерные образования и выступы в виде белых волосков или ворсинок могут полностью покрывать язык и зев. Боль в большинстве случаев не беспокоит.
Еще одним частым образованием во рту и в горле человека с ВИЧ является саркома Капоши. На начальных стадиях она характеризуется появлением красноватых или синих пятен, которые затем темнеют, увеличиваются в размерах, доставляют боль. Боль обычно проходит после перехода болезни в язвенную стадию.
Очень важно выявление ВИЧ-инфекции именно на ранней стадии.
Назначение специфического противоретровирусного лечения и наблюдение у инфекциониста позволит затормозить развитие вируса в клетке и прожить долгую полноценную жизнь.
Почитайте лучше, что говорит Елена Малышева, по этому поводу. Несколько лет мучилась от постоянных простуд, ангин — головные боли, сильные боли в горле даже при глотании слюны, ощущение кома, заложенность носа, упадок сил, потеря аппетита, разбитость и апатия.
Бесконечные анализы, походы к врачам, таблетки не решали мои проблемы. Врачи уже не знали, что со мной делать. НО благодаря простому рецепту, я престала болеть, проблемы с горлом ушли. Я здорова, полна сил и энергии. Теперь мой лечащий врач удивляется как это так.
\Даю умопомрачтельный рецепт. Жди чуток! Через 3 дня будешь здорова!
Будешь всегда так лечиться, ангин у тебя больше не будет!! !
1. Ополоснуть стакан крутым кипятком.
2 Насыпать в стакан 1 чайную ложку сухой заварки чая и залить крутым кипятком.
Не мешать!! ! Ждать, когда остынет настолько, что можно будет полоскать.
3. Насыпать неполную чайную ложку ложку соли.
4. Налить неполную чайную ложку СТОЛОВОГО уксуса, размешать.
Полоскать и видеть, как твои лагуны будут скрученными нитями гноя выходить, покидая и очищая твоегорло.
Повторяй полоскания через 2 часа и до тех пор, пока ты не увидишь, что выделений нет больше.
Не боись!! ! Вылечила полМосквы!! ! и полПроекта Ответы. Все живы!! ! И здоровы.
страхи одолевают — сделайте анализ на ВИЧ.
тогда в крови будет находиться вирус
СПИД (синдром приобретенного иммунодефицита человека) — это клиническое проявление, результат воздействия вируса (ВИЧ) на организм
Когда развивается СПИД, организм уже не может противостоят инфекции
А 7 дней для ангины- это не «долгая» ангина
Пневмония при ВИЧ является сопутствующим заболеванием практически у всех, чей организм поражен этой болезнью.
Такое состояние может прогрессировать довольно быстро, особенно в том случае, если человек не получает своевременную и квалифицированную помощь. Специалисты постоянно говорят о важности раннего обследования и не игнорировании проблемы вначале.
В этом случае можно назначить правильно лечение пневмонии у ВИЧ-инфицированных и улучшить качество и длительность их жизни.
Специалисты сегодня отдельно выделяют людей, вероятность заражения у которых выше всего. К таким относятся:
- люди преклонного возраста, проживающие в специализированных приютах;
- воспитанники детских домов;
- люди с онкологическими заболеваниями, которые регулярно получают сильнодействующее лечение;
- люди, которые уже больны смертельным вирусом и дополнительно инфицированы туберкулезом;
- пациенты, принимающие в качестве необходимого лечения глюкокортикостероиды.
Пневмония у ВИЧ-инфицированных развивается на фоне очень сильного ослабления иммунной системы. Организм просто не справляется даже с самыми простыми инфекциями и за довольно короткое время они прогрессируют, становясь причиной серьезных заболеваний и даже летального исхода.
Пневмоцистная пневмония у ВИЧ-инфицированных является одной из самых распространенных инфекций, что поражают дыхательные пути. Если провести своевременную профилактику и назначить лечение, то протекание болезни будет лёгким и вскоре можно достигнуть улучшения самочувствия.
Такое заболевание характеризуется довольно узнаваемой симптоматикой:
- появляется одышка;
- может наблюдаться продолжительная лихорадка;
- во время лабораторных исследований специалисты выявляют гипоксию тканей;
- рентген показывает довольно большое затемнение на легких со стороны поражения.
Симптомы пневмонии при ВИЧ очень часто не отличаются от обычного воспаления. В том случае, если сразу не будет оказана медицинская помощь, а тем боле не установлено, что человек инфицирован, распространение поражения легких произойдет очень быстро и потом будет довольно сложно избавиться от существующей проблемы даже с помощью сильнодействующих препаратов.
Признаки пневмонии при ВИЧ могут быть восприняты как очередное заболевание, потому что иммунитет и так сильно ослаблен.
У многих наблюдается после лечения пневмонии при ВИЧ кровь из носа, это может быть обусловлено тем, что сосуды в дыхательной системе истощаются и при малейшем перенапряжении просто лопаются.
В любом случае, о таком симптоме необходимо сразу же говорить врачу, а не лечить все самостоятельно.
Курс лечения пневмоцистной пневмонии при ВИЧ специалистом разрабатывается индивидуально в каждом случае.
После полного обследования, когда клиническая картина протекания воспалительного процесса будет полностью установлена, врачи назначают терапию специальными сильнодействующими препаратами.
задача на первом этапе – минимизировать воспаление и не позволить ему прогрессировать дальше. Лечение пневмонии при ВИЧ инфекции, осуществляется различными препаратами. Может быть назначен триметрексат, пентамидин, атоваквон, примахин, дапсон.
Дозировка в каждом случае будет индивидуальной. Применять такие средства самостоятельно противопоказано. Неправильное лечение не только не улучшит, но еще и усугубит ситуацию. Также следует быть готовым к тому, что после приема лекарств или даже во время будут проявляться побочные эффекты.
Если диагностирована пневмоцистная пневмония у ВИЧ-инфецированных, лечение должно быть правильным, с соблюдением всех рекомендаций специалистов.
При малейших признаках недомогания или изменения состояния обязательно следует консультироваться с врачом, возможно, нужно будет заменять препараты другими.
Пневмония у больных ВИЧ может быть приглушена и наступит стадия ремиссии, но чтобы удержать и продлить такое состояние как можно дольше, обязательно следует продолжать специальную терапию и выполнять все предписания врача.
Лечение пневмоцистной пневмонии при ВИЧ также заключается и в своевременном приеме профилактических препаратов. При пневмонии на фоне ВИЧ можно достигнуть длительной ремиссии только у 20% людей с этой болезнью, если одни раз в месяц принимать необходимую дозу препарата пентамидин. Чаще всего его назначают в форме аэрозоля.
Пневмония – это начальная стадия ВИЧ, именно об этом очень часто говорят врачи. Регулярное обследование у специалистов, внимательное отношение к своему здоровью помогут определить эту проблему в начале ее развития, что существенно повысит шансы не только нормализовать состояние, но еще и продлить жизнь.
Лечение бронхита при ВИЧ на поздних стадиях может оказаться неэффективным. В совокупности со многими другими факторами, примерно 20% всех пациентов с таким заболеванием умирают. На это может влиять даже возраст.
Когда организм разрушается не только под действием СПИДа, но еще из-за дополнительных, уже хронических болезней, то справиться с этим достаточно трудно.
Многих интересует вопрос, если развиваются паралельно ВИЧ и пневмония, то прогноз на выздоровление какой? Как правило, врачи не дают никаких прогнозов, но если правильные действия были начаты с момента инфицирования, то есть шансы на хороший исход даже такого серьезного заболевания. Его можно просто купировать в самом начале.
Пневмоцистная пневмония у ВИЧ-инфицированных (см. фото) передается воздушно-капельным путем и если иммунитет ослаблен, то вероятность инфицирования практически 100%. Именно поэтому пневмония при ВИЧ-инфекции – это один из основных симптомов заражения.
При пневмонии лечение также обязательно должны получать беременные инфицированные женщины, потому что есть вероятность родить больного малыша. Подтвердить или опровергнуть диагноз врачи могут уже в первый месяц жизни новорожденного. Внутриутробное заражение очень опасно для его жизни и в некоторых случаях оно приводит к летальному исходу уже на первых месяцах жизни.
Возникновение хронического тонзиллита, ВИЧ может провоцировать непосредственно и больные знают об этом. Лимфатические узлы и миндали постоянно находятся в увеличенном состоянии. Практически любая простая инфекция становится причиной обострения тонзиллита. Врачи могут выписать средства, которые будут снимать острые воспалительные процессы, но убрать их полностью получается очень редко.
Ангина при ВИЧ-инфекции проявляется уже спустядней после непосредственного инфицирования человека. Резко повышается температура. В некоторых случаях она может держаться на отметке 38,5-39 градусов.
Если не обратить на это внимание, то уже через несколько дней все симптомы немного успокоятся и пройдут, но это и будет первым сигналом к тому, что это ангина с подозрением на ВИЧ.
Если проигнорировать этот момент, начнутся воспалительные и необратимые процессы во внутренних органах. Увеличится печень и селезенка, и признаки через время снова повторятся.
После того, как увеличатся лимфоузлы и аденоиды, они уже не вернутся к нормальным размерам и это еще один основной признак того, что вирус уже есть в организме. Нужно срочно проходить обследование и сдавать все анализы.
СПИД и пневмония – это практически неразделимые заболевания. Если проигнорировать банальное воспаление можно и не понять, почему так быстро потом прогрессирует смертельный вирус. Врачи настоятельно рекомендуют проводить самоосмотры, приходить в больницы и не относиться к своему здоровью халатно.
На сегодняшний день туберкулёз и ВИЧ являются одними из наиболее.
ВИЧ и нервная система тесно взаимосвязаны. При вирусе иммунодефицита человека изменение химического состава определенных клеток, отвечающих за ЦНС, неизбежно. Этот процесс приводит к.
Одним из самых опасных заболеваний этого столетия считается ВИЧ, протекающий.
Отзывов и комментариев пока нет! Пожалуйста, высказывайте свое мнение или что-нибудь уточняйте и добавляйте!
Поражение ЛОР-органов при ВИЧ-инфекции – группа патологий, развивающихся на фоне иммунной недостаточности, спровоцированной вирусом иммунодефицита человека.
Самыми распространенными клиническими симптомами являются герпетическая сыпь, синюшные и багровые пятна, глубокие язвы кожи и слизистых оболочек, белые налеты, творожистые выделения изо рта, носа и слухового канала, синдром интоксикации.
Диагностика направлена на определение ВИЧ-инфекции с помощью иммуноблоттинга, ИФА, ПЦР. Лечение состоит из антиретровирусной, антибактериальной, противовирусной и антимикотической терапии, симптоматических мероприятий.
Поражение ЛОР-органов при ВИЧ-инфекции встречается в 75-85% случаев. В общей сложности в мире насчитывается порядка 35 млн. человек, инфицированных ВИЧ. Отоларингологические патологии на фоне иммунодефицита статистически чаще диагностируются среди представителей мужского пола в возрасте от 18 до 45 лет.
Наиболее распространенная форма – кандидоз ротовой полости, который в 50-90% становится первичным проявлением ВИЧ-инфекции. Среди бластоматозных патологий самым частым поражением ЛОР-органов является саркома Капоши. Общий показатель летальности при подобных заболеваниях составляет 45-60%.
Основные причины смерти – бактериальные внутричерепные осложнения и сепсис.
Причина развития этой категории поражений – вирусы иммунодефицита человека 1 или 2 типа, представители семейства Retroviridae. Наиболее распространены вирионы 1-го типа группы М. Возможные механизмы инфицирования – половой, вертикальный, парентеральный, инъекционный, грудное вскармливание.
Источником заражения является инфицированный человек. Самый частый путь передачи вируса – половой контакт, что обусловлено большим количеством вирусных РНК, содержащихся в семенной жидкости и вагинальном секрете.
К группе риска относятся гомосексуалисты, инъекционные наркоманы и лица, которым ранее проводилось переливание крови. Развитие оппортунистических патологий происходит при сопутствующем инфицировании бактериями, грибками, вирусами и их комбинациями.
При недостаточности иммунитета инфекционные агенты получают возможность бесконтрольного размножения с последующим проникновения вглубь тканей.
При инфицировании ВИЧ проникает в составляющие иммунной системы, имеющие специфический маркер CD4: Т-хелперы, моноциты, макрофаги, дендритные и микроглиальные клетки. В их цитоплазме вирус освобождает свою РНК, вживляя ее в клеточную ДНК. Изменившаяся ферментативная активность постепенно приводит к гибели клеток.
Снижение уровня CD4 становится причиной потери цитотоксической активности лимфоцитов CD8. В нормальных условиях последние отвечают за контроль над бактериальными, вирусными, грибковыми агентами и мутировавшими клетками.
Таким образом, патогенные и условно-патогенные агенты, проникая в полости ЛОР-органов, не встречают адекватного иммунного ответа и вызывают развитие заболевания.
В список основных поражений ЛОР-органов при ВИЧ-инфекции входят следующие патологии:
- Микотические поражения. К ним относятся кандидоз и гистоплазмоз. Кандидоз развивается при инфицировании грибом Cand >Симптомы поражения ЛОР-органов при ВИЧ
Длительное время персистенция ВИЧ в организме никак не проявляется. Симптомы иммунодефицита и заболевания ЛОР-органов развиваются примерно спустя 7-10 лет после инфицирования. Стадия первичных проявлений имеет две формы: гриппоподобную и мононуклеозоподобную.
Чаще встречается второй вариант, который характеризуется лихорадкой, тонзиллитом, гепатоспленомегалией, генерализованной лимфденопатией, болью в суставах и отдельных группах мышц, диареей, иногда – макулопапулезной сыпью на туловище.
При гриппоподобной форме наблюдается внезапное повышение температуры тела, озноб, ярко выраженная интоксикация, анорексия, полиаденопатия, экссудативный фарингит. Возникающие далее симптомы напрямую зависят от СПИД-ассоциированной патологии.
Наиболее частое заболевание при ВИЧ-инфекции – кандидоз носоглотки, наружного уха. Обычно они проявляются зудом в ухе, формированием ангулита, выделением бело-серых масс творожистой консистенции с неприятным запахом, иногда – с примесью крови, кондуктивной тугоухостью, выраженным увеличением шейных, поднижнечелюстных лимфоузлов, нарастанием общей интоксикации организма.
Патологические изменения ЛОР-органов при гистоплазмозе включают в себя глубокие эрозии в носоглотке, ротоглотке и на небе, сопровождающиеся выраженной болью при глотании. Реже язвы формируются на коже наружного носа или ушей. Визуально они имеют бугристую поверхность с приподнятыми краями.
Местные проявления сочетаются с резким повышением температуры до 39,0-40,5° C, признаками поражения легких, печени, селезенки.
Бактериальные поражения при ВИЧ-инфекции характеризуются быстрым развитием тяжелого интоксикационного синдрома и выраженных классических симптомов, типичных для поражения того или иного органа, чаще всего – носоглотки, придаточных пазух носа, слуховой трубы, среднего уха.
Наблюдаются тяжелые обострения уже имеющихся хронических форм ЛОР-заболеваний. Герпес-вирусная инфекция при СПИДе сопровождается появлением на слизистой оболочке полости рта, ротоглотки, зева, коже ушных раковин и наружного носа групп везикул.
Внешне они представляют собой небольшие пузырьки, заполненные серозной или серозно-гнойной жидкостью, проявляются зудом, умеренной болезненностью покалывающего характера. Спустя 2-5 дней везикулы высыхают, на их поверхности формируются сухие корки.
Иногда отдельные элементы сыпи сливаются в одну многокамерную структуру, которая после вскрытия оставляет глубокую эрозию.
При опоясывающем лишае обнаруживаются аналогичные высыпания, образующиеся по ходу верхнечелюстной и нижнечелюстной ветвей тройничного нерва, зачастую – только с одной стороны. Жалобы пациента при этом дополняются острой локальной болью невралгического характера, парестезиями.
Герпетическая лихорадка возникает внезапно. Первыми признаками являются озноб, повышение температуры до 40,0° C, разлитая головная боль с менингеальными симптомами, редко – бред.
Через 1,5-3 дня от начала заболевания общее состояние больного несколько улучшается, в области носа и вокруг рта появляется герпетическая сыпь.
При синдроме Ханта вирус герпеса поражает ганглий коленца, что сопровождается резким ухудшением слуха, болевым синдромом с эпицентром в области слухового канала, иррадиацией в затылочный и скуловой участки, герпетической сыпью на ушной раковине и в полости наружного уха.
Очаги саркомы Капоши располагаются асимметрично на поверхности глотки, гортани, ротовой полости, лица, раковин наружного уха и заушных складок. Первичные элементы на слизистых оболочках представляют собой узлы темно-синего, темно-красного цвета.
Далее образуются болезненные синюшные, бурые или черные пятна, которые быстро увеличиваются в диаметре, трансформируются в язвы. Возникает нарушение акта глотания, осиплость голоса.
На кожных покровах часто образуются папулы и бляшки коричневого цвета, склонные к слиянию и изъязвлению.
Бактериальные и грибковые поражения при ВИЧ-инфекции склонны к быстрому распространению из первичного очага в полости других ЛОР-органов с развитием абсцессов носовой перегородки, фронтитов, гайморитов, этмоидитов, сфеноидитов, евстахиитов, наружных и средних гнойных отитов, лабиринтитов, фарингитов и ларингитов.
При отсутствии адекватного лечения инфекция проникает в полость черепа, вызывая формирование внутричерепных и системных осложнений – гнойного менингита, энцефалита, абсцессов головного мозга, тромбофлебита кавернозного синуса, флегмоны орбиты, пневмоний, сепсиса и других.
Поражение гортани и глотки при саркоме Капоши может сопровождаться обильными кровотечениями из участков изъязвлений, присоединением вторичной инфекции.
Диагностика поражений ЛОР-органов при иммунодефиците требует комплексного анализа анамнеза, жалоб, данных физикального исследования, общих и специфических лабораторных тестов. Последние играют решающую роль при постановке диагноза. Полная программа обследования больного с подозрением на ВИЧ предусматривает:
- Опрос пациента. При беседе с больным отоларинголог акцентирует внимание на эпидемиологическом анамнезе, давности и характере парентеральных манипуляций, других потенциальных рисках инфицирования ВИЧ. При сборе жалоб устанавливается последовательность их возникновения, наличие беспричинных лихорадок, диарей, колебаний массы тела.
- Физикальное обследование. При общем осмотре определяется выраженное увеличение регионарных лимфатических узлов на фоне умеренной генерализованной лимфаденопатии. При герпес-инфекции на коже лица присутствует специфическая кожная сыпь, которая при опоясывающем лишае распространяется строго по ходу веток тройничного нерва.
- Осмотр ЛОР-органов. При подозрении на ВИЧ-инфекцию проводится полный отоларингологический осмотр, включающий отоскопию, переднюю и заднюю риноскопию, мезофарингоскопию, непрямую ларингоскопию. Эти методики позволяют визуализировать гиперемию и отечность слизистых оболочек, наличие специфических налетов, высыпаний или изъязвлений той или иной анатомической области.
- Рутинные лабораторные тесты. В ОАК при бактериальных и микозных инфекциях присутствует слабовыраженный нейтрофильный лейкоцитоз или лимфоцитопения, повышение СОЭ, при вирусных – лимфоцитоз и/или моноцитоз. На фоне ВИЧ-инфекции определяются атипичные мононуклеары, падение уровня тромбоцитов и гемоглобина.
- Специфические исследования крови. Для подтверждения СПИДа применяются серологические методы диагностики, позволяющие выявить специфические антитела к ВИЧ: иммуноблоттинг, иммуноферментный анализ. Также используется методика полимеразной цепной реакции, которая идентифицирует вирусную РНК, позволяет оценить ее количество в периферической крови.
Лечение нацелено на угнетение репликации ВИЧ и купирование оппортунистических инфекций. Комбинации препаратов подбираются с учетом состояния больного и развившихся патологий ЛОР-органов. Терапевтическая программа включает:
- Антиретровирусную терапию. Для подавления активности вируса используются нуклеозидные и ненуклеозидные ингибиторы обратной транскриптазы, ингибиторы протеазы, ингибиторы фузии в различных комбинациях.
- Этиотропную терапию. При герпетических поражениях назначаются противовирусные препараты из группы ацикловира. При бактериальных заболеваниях показаны высокие дозы антибиотиков широкого спектра действия – аминопенициллинов, цефалоспоринов 3-4 поколения, фторхинолонов, карбопенемов. При грибковых патологиях применяются антимикотические препараты – производные имидазола.
- Патогенетическое и симптоматическое лечение. Заключается в дезинтоксикационной терапии с использованием плазмозаменителей, введении внутривенных иммуноглобулинов, препаратов крови, общеукрепляющих средств, противовоспалительных, антигистаминных и обезболивающих медикаментов, витаминных комплексов.
Прогноз относительно поражений ЛОР-органов на фоне дефицита иммунитета – сомнительный. Ранняя диагностика и хороший ответ организма пациента на фармакотерапию позволяют купировать заболевания или перевести их в хроническую форму. Прогноз для непосредственно ВИЧ-инфекции – неблагоприятный.
В современных условиях заболевание неизлечимо, но антиретровирусные препараты дают возможность контролировать репликацию вируса, существенно увеличить продолжительность и улучшить качество жизни больного.
Первичная профилактика оппортунистических заболеваний ЛОР-органов основывается на предотвращении инфицировании ВИЧ, вторичная – на соблюдении принципов антиретровирусной терапии, регулярных профилактических осмотрах у лечащего врача.
: 10 мая 2016, 11:17
Пневмония при ВИЧ является сопутствующим заболеванием практически у всех, чей организм поражен этой болезнью.
Такое состояние может прогрессировать довольно быстро, особенно в том случае, если человек не получает своевременную и квалифицированную помощь. Специалисты постоянно говорят о важности раннего обследования и не игнорировании проблемы вначале.
В этом случае можно назначить правильно лечение пневмонии у ВИЧ-инфицированных и улучшить качество и длительность их жизни.
Специалисты сегодня отдельно выделяют людей, вероятность заражения у которых выше всего. К таким относятся:
- люди преклонного возраста, проживающие в специализированных приютах;
- воспитанники детских домов;
- люди с онкологическими заболеваниями, которые регулярно получают сильнодействующее лечение;
- люди, которые уже больны смертельным вирусом и дополнительно инфицированы туберкулезом;
- пациенты, принимающие в качестве необходимого лечения глюкокортикостероиды.
Пневмония у ВИЧ-инфицированных развивается на фоне очень сильного ослабления иммунной системы. Организм просто не справляется даже с самыми простыми инфекциями и за довольно короткое время они прогрессируют, становясь причиной серьезных заболеваний и даже летального исхода.
Пневмоцистная пневмония у ВИЧ-инфицированных является одной из самых распространенных инфекций, что поражают дыхательные пути. Если провести своевременную профилактику и назначить лечение, то протекание болезни будет лёгким и вскоре можно достигнуть улучшения самочувствия.
Такое заболевание характеризуется довольно узнаваемой симптоматикой:
- появляется одышка;
- может наблюдаться продолжительная лихорадка;
- во время лабораторных исследований специалисты выявляют гипоксию тканей;
- рентген показывает довольно большое затемнение на легких со стороны поражения.
Симптомы пневмонии при ВИЧ очень часто не отличаются от обычного воспаления. В том случае, если сразу не будет оказана медицинская помощь, а тем боле не установлено, что человек инфицирован, распространение поражения легких произойдет очень быстро и потом будет довольно сложно избавиться от существующей проблемы даже с помощью сильнодействующих препаратов.
Признаки пневмонии при ВИЧ могут быть восприняты как очередное заболевание, потому что иммунитет и так сильно ослаблен.
У многих наблюдается после лечения пневмонии при ВИЧ кровь из носа, это может быть обусловлено тем, что сосуды в дыхательной системе истощаются и при малейшем перенапряжении просто лопаются.
В любом случае, о таком симптоме необходимо сразу же говорить врачу, а не лечить все самостоятельно.
Курс лечения пневмоцистной пневмонии при ВИЧ специалистом разрабатывается индивидуально в каждом случае.
После полного обследования, когда клиническая картина протекания воспалительного процесса будет полностью установлена, врачи назначают терапию специальными сильнодействующими препаратами.
задача на первом этапе – минимизировать воспаление и не позволить ему прогрессировать дальше. Лечение пневмонии при ВИЧ инфекции, осуществляется различными препаратами. Может быть назначен триметрексат, пентамидин, атоваквон, примахин, дапсон.
Дозировка в каждом случае будет индивидуальной. Применять такие средства самостоятельно противопоказано. Неправильное лечение не только не улучшит, но еще и усугубит ситуацию. Также следует быть готовым к тому, что после приема лекарств или даже во время будут проявляться побочные эффекты.
Если диагностирована пневмоцистная пневмония у ВИЧ-инфецированных, лечение должно быть правильным, с соблюдением всех рекомендаций специалистов.
При малейших признаках недомогания или изменения состояния обязательно следует консультироваться с врачом, возможно, нужно будет заменять препараты другими.
Пневмония у больных ВИЧ может быть приглушена и наступит стадия ремиссии, но чтобы удержать и продлить такое состояние как можно дольше, обязательно следует продолжать специальную терапию и выполнять все предписания врача.
Лечение пневмоцистной пневмонии при ВИЧ также заключается и в своевременном приеме профилактических препаратов. При пневмонии на фоне ВИЧ можно достигнуть длительной ремиссии только у 20% людей с этой болезнью, если одни раз в месяц принимать необходимую дозу препарата пентамидин. Чаще всего его назначают в форме аэрозоля.
Пневмония – это начальная стадия ВИЧ, именно об этом очень часто говорят врачи. Регулярное обследование у специалистов, внимательное отношение к своему здоровью помогут определить эту проблему в начале ее развития, что существенно повысит шансы не только нормализовать состояние, но еще и продлить жизнь.
Лечение бронхита при ВИЧ на поздних стадиях может оказаться неэффективным. В совокупности со многими другими факторами, примерно 20% всех пациентов с таким заболеванием умирают. На это может влиять даже возраст.
Когда организм разрушается не только под действием СПИДа, но еще из-за дополнительных, уже хронических болезней, то справиться с этим достаточно трудно.
Многих интересует вопрос, если развиваются паралельно ВИЧ и пневмония, то прогноз на выздоровление какой? Как правило, врачи не дают никаких прогнозов, но если правильные действия были начаты с момента инфицирования, то есть шансы на хороший исход даже такого серьезного заболевания. Его можно просто купировать в самом начале.
Пневмоцистная пневмония у ВИЧ-инфицированных (см. фото) передается воздушно-капельным путем и если иммунитет ослаблен, то вероятность инфицирования практически 100%. Именно поэтому пневмония при ВИЧ-инфекции – это один из основных симптомов заражения.
При пневмонии лечение также обязательно должны получать беременные инфицированные женщины, потому что есть вероятность родить больного малыша. Подтвердить или опровергнуть диагноз врачи могут уже в первый месяц жизни новорожденного. Внутриутробное заражение очень опасно для его жизни и в некоторых случаях оно приводит к летальному исходу уже на первых месяцах жизни.
Возникновение хронического тонзиллита, ВИЧ может провоцировать непосредственно и больные знают об этом. Лимфатические узлы и миндали постоянно находятся в увеличенном состоянии. Практически любая простая инфекция становится причиной обострения тонзиллита. Врачи могут выписать средства, которые будут снимать острые воспалительные процессы, но убрать их полностью получается очень редко.
Ангина при ВИЧ-инфекции проявляется уже спустя 3 – 6 дней после непосредственного инфицирования человека. Резко повышается температура. В некоторых случаях она может держаться на отметке 38,5-39 градусов.
Если не обратить на это внимание, то уже через несколько дней все симптомы немного успокоятся и пройдут, но это и будет первым сигналом к тому, что это ангина с подозрением на ВИЧ.
Если проигнорировать этот момент, начнутся воспалительные и необратимые процессы во внутренних органах. Увеличится печень и селезенка, и признаки через время снова повторятся.
После того, как увеличатся лимфоузлы и аденоиды, они уже не вернутся к нормальным размерам и это еще один основной признак того, что вирус уже есть в организме. Нужно срочно проходить обследование и сдавать все анализы.
СПИД и пневмония – это практически неразделимые заболевания. Если проигнорировать банальное воспаление можно и не понять, почему так быстро потом прогрессирует смертельный вирус. Врачи настоятельно рекомендуют проводить самоосмотры, приходить в больницы и не относиться к своему здоровью халатно.
08 мая 2016, 20:52Какие могут быть последствия поражения ЦНС при ВИЧ?
ВИЧ и нервная система тесно взаимосвязаны.
При вирусе иммунодефицита человека изменение химического состава определенных клеток, отвечающих за ЦНС, неизбежно. Этот процесс приводит к…
11 мая 2016, 18:04Бывает ли понос при ВИЧ?
Одним из самых опасных заболеваний этого столетия считается ВИЧ, протекающий…
Михаил – 12 авг 2018, 22:09
Все болезни при ВИЧ опасны. Как бороться с ними? Очень тщательно нужно выбирать лекарства и методы лечения.
источник
[Тонзиллит] и [фарингит] считаются одними из самых распространенных заболеваний верхних дыхательных путей, сопровождающихся воспалением и болью в горле.
Оба этих недуга чаще всего развиваются на фоне [вирусных] или [бактериальных] инфекций и имеют схожие симптомы, которые без комплексной диагностики иногда очень легко спутать с другими болезнями.
В некоторых случаях фарингит может быть сопутствующей тонзиллиту патологией.
Несмотря на схожесть в симптоматике, тонзиллит имеет некоторые отличия от фарингита, прежде всего, в локализации поражения. В первом случае охватываются небные и глоточные миндалины, а во втором – полость глотки.
Основными причинами развития фарингита и тонзиллита являются вирусные и бактериальные возбудители.
Они попадают из окружающей среды или из инфекционных очагов, находящихся в соседних отделах дыхательной системы.
При остром течении тонзиллита воспалительный процесс охватывает лимфоидную ткань миндалин, в основном небных, вызывается чаще всего стрептококковыми и стафилококковыми инфекциями, реже – хламидиями, микоплазмой, вирусами и грибком Кандида.
Хронический тонзиллит сопровождается продолжительным воспалением миндалин и возникает как следствие перенесенной ангины, скарлатины, кори, дифтерии и т.д.К факторам, способствующим развитию тонзиллита, относятся:
- общее переохлаждение организма или местное охлаждение слизистой в результате приема холодной пищи или вдыхания морозного воздуха;
- ослабление локального и общего иммунитета;
- механическое воздействие на миндалины (травма, хирургическое вмешательство);
- нарушения деятельности нервной системы;
- нарушение носового дыхания;
- перенесенные простудные болезни;
- аллергия (может выступать причиной и следствием хронического тонзиллита).
Хронический тонзиллит может перетекать из острого типа недуга, поэтому самым важным методом предупреждения хронизации считается своевременное и корректное лечение обострений.
В отличие от тонзиллита, фарингит, как правило, провоцируется вирусными возбудителями, среди которых выделяются:
- риновирус;
- аденовирус;
- коронавирус;
- вирус гриппа;
- парагрипп.
Острый фарингит считается сезонной болезнью, возникающей преимущественно в осеннее-зимний период, когда отмечаются обострения ОРВИ.
Если на раннем этапе острого течения недуга не осуществлять адекватное лечение, к вирусному воспалению добавляется и бактериальная инфекция.
Провоцировать прогрессирование фарингита могут следующие факторы:
- индивидуальные особенности структуры слизистой оболочки глотки и пищеварительной системы;
- систематическое вдыхание пыльного, горячего, сухого или задымленного воздуха;
- постоянная работа с вредными химическими компонентами;
- зависимость от назальных сосудосуживающих препаратов;
- курение и алкоголь;
- аллергические реакции;
- эндокринные и обменные нарушения;
- патологии почек и сердечно-сосудистой системы.
Хроническая форма фарингита может возникать на фоне патологий пищеварительной системы, когда во время сна содержимое желудка попадает в пищевод и проникает в глотку.
Такие процессы могут происходить при гастрорефлюксной болезни или грыже пищевода.
В данном случае лечение фарингита должно сопровождаться устранением главной причины, иначе все методы терапии будут приносить временный и недостаточный результат.Очень часто хронический фарингит развивается на почве патологий носоглотки, когда слизистые выделения стекают по задней стенке глотки и инфицируют ее.
Тонзиллит и фарингит имеют схожие внешние проявления и симптомы, чтобы дифференцировать эти болезни и назначить корректное лечение, врач осуществляет комплексную диагностику.
Начальная стадия острого тонзиллита характеризуется повышением температуры от 38 °C, в течение болезни симптомы усиливаются:
- першение, сухость и сдавленность горла;
- болезненные глотания, неприятные ощущения во время употребления жидкости и пищи, в тяжелых случаях больной даже не может проглотить слюну;
- при фарингоскопии отмечается выраженный отек слизистой, гиперемия небных миндалин, сужение просвета глотки;
- язык покрывается серозным налетом;
- в зависимости от формы болезни миндалины могут покрываться слизистой белой пленкой, пузырьками желтоватого оттенка и серо-желтым налетом;
- отмечаются болезненные ощущения, ломота в мышцах всего тела и общее недомогание;
- увеличиваются подчелюстные лимфоузлы.
Отличительная черта острого тонзиллита заключатся в том, что с понижением температуры поражение слизистой поверхности горла становится более выраженным.
Несвоевременное лечение тонзиллита острой формы приводит к возникновению хронического воспаления миндалин, которое сопровождается следующими симптомами:
- уплотнение поверхности неба;
- болезненность и увеличение лимфоузлов;
- рыхлая структура миндалин с образованием нитевидных спаек на их поверхности;
- выделение гнойных образований на слизистой миндалин;
- нормальные показатели температуры.
Острый фарингит начинается с першения, сухости и дискомфорта в глотке при глотании, с течением болезни неприятные болезненные ощущения в горле сопровождают пациента постоянно.
В зависимости от этиологии воспаления могут возникать следующие симптомы:
- иррадиация боли в уши;
- увеличенные и болезненные шейные лимфоузлы;
- покраснение задней поверхности глотки, небных валиков, воспаление лимфоидных гранул. Но в отличие от тонзиллита воспаление в небных миндалинах не отмечается.
Зачастую причиной появления хронического фарингита становится несвоевременное лечение острой формы болезни, а также частые простудные недуги.
При развитии хронического фарингита пациента постоянно мучает сухость и ощущение кома в горле, он испытывает потребность откашляться, вынужден часто сглатывать слизь, которая выделяется на задней стенке глотки.
Из-за этих факторов у больного нарушается сон, и он становится раздражительным.
Хронический фарингит редко развивается, как самостоятельное заболевание, поэтому лечение его должно быть направлено не только на облегчение симптомов, но и на устранение основной причины.
Прежде чем назначить лечение тонзиллита или фарингита, врач-отоларинголог проводит комплексное диагностическое исследование, которое позволяет оценить степень тяжести болезни выявить сопутствующие патологии.
Чтобы диагностировать хронический тонзиллит назначается клинический анализ крови, который выявляет характерное увеличение или уменьшение лейкоцитов.
При токсико-аллергической форме тонзиллита назначается анализ крови на О-антистрептолизин, С-реактивный белок, ревматоидный фактор.
Также берется мазок на микрофлору со слизистой поверхности миндалин, в результате которого можно выявить наличие дифтерийной палочки, вызывающей формирование толстых пленок на миндалинах.
В некоторых случаях проводится ЭКГ и рентген околоносовых пазух. При фарингоскопии отмечаются следующие явления:
- воспаление небных валиков;
- при надавливании на миндалину выделяются пробки или гнойная слизь;
- миндалины у детей увеличены, имеют малиновый или красноватый оттенок и рыхлую структуру, у взрослых миндалины имеют средний размер и бледную поверхность.
Осмотр больного при фарингите может выявлять следующие признаки:
- гиперемия и отечность слизистой;
- зернистая структура глотки, выделение слизистого экссудата;
- гипертрофированность лимфоидных фолликулов.
Клинический анализ крови может показывать увеличение лимфоцитов, что указывает на вирусную природу воспаления, увеличенное содержание лейкоцитов и ускорение СОЭ говорят о бактериальной этиологии.
Фарингоскопия может выявить распространение воспаления на небные дужки и миндалины, при этом наблюдается отечность небного язычка.
При боковом фарингите на боковых стенках глотки отмечаются лимфоденоидные валики и гранулы, увеличенные в размерах, что больше характерно для обострений хронического воспаления.
Иногда диагностируются осложнения фарингита, распространяющиеся на органы слуха, гортань, полость носа или околоносовые пазухи.
Чтобы назначить правильное лечение тонзиллита или фарингита, важно четко дифференцировать их с другими заболеваниями верхних дыхательных путей, а также выявить истинную причину развития воспаления.
В обоих случаях предусматривается комплексная терапия, включающая в себя симптоматические и этиотропные методы лечения.
Терапевтическое воздействие при остром тонзиллите направлено, в первую очередь, на облегчение симптомов и основано на средствах местного характера:
- прием системных антибиотиков (Амоксициллин, Амоксикар);
- полоскание горла препаратами с антибактериальным и противовоспалительным эффектом (Фурацилин, Мирамистин, Элюдрил, Риваноль);
- использование локальных антисептических и обезболивающих средств (Фалиминт, Стрепсилс, Септолете);
- орошение миндалин антисептиками (Ингалипт, Каметон);
- жаропонижающие препараты для борьбы с температурой выше 38,5°С (Парацетамол, Терафлю, Ринза, Панадол);
- обработка миндалин средствами с содержтемпературой выше ащими йод (Люголь, Йодинол);
- иммуномодулирующие препараты (Анаферон, детям назначаются ректальные свечи Виферон, Генферон).
В качестве вспомогательного лечения острого тонзиллита высокую эффективность имеют народные средства.
Одним из самых распространенных продуктов, используемых в данном случае, является лимон, на начальной стадии недуга рекомендуется постепенно разжевывать половину фрукта вместе с цедрой, после чего не употреблять пищу в течение часа.Также свою действенность при тонзиллите доказали полоскания отварами из ромашки, листьев шалфея, мяты, календулы и мать-и-мачехи.
Лечение хронического тонзиллита заключается в следующем:
- промывание небных миндалин растворами антисептиков (Октенисепт, Хлоргексидин);
- регулярное полоскание полости рта медно-серебряным водным раствором;
- применение иммуномодуляторов местного действия (Рибомунил);
- добавление эфирных масел в растворы для ингаляций и полосканий;
- физиотерапевтические процедуры на область горла и лимфоузлов (ультразвук, лазеротерапия, магнитная терапия, ФЭФ);
- Ежедневная санация полости рта, носа и околоносовых пазух.
Терапия при остром фарингите не предусматривает использование антибиотиков, если не произошло наслоение бактериальной инфекции.
Стандартная схема лечения фарингита включает в себя следующие средства и методы:
- полоскание горла не менее 6 раз в день (Фурацилин, растворы соды и морской соли, отвары ромашки и календулы, минеральная вода);
- ингаляции и орошение горла антисептическими растворами (Хлорофиллипт, Ангилекс);
- таблетки и пастилки с содержанием сульфаниламидов (Фарингосепт, Септифрил);
- иммуностимулирующие противовирусные препараты (Виферон, Кагоцел, Арбидол);
- обильное теплое питье;
- сухие компрессы на область шеи;
- соблюдение диеты, исключающей жесткую, острую и жирную пищу;
- регулярная влажная уборка в комнате больного.
Лечение при хроническом фарингите предусматривает в первую очередь устранение факторов, послуживших причиной развития болезни, для этого необходимо произвести санацию инфекционных очагов в полости рта и носоглотки, исправить искривленную перегородку носа, заняться лечением пищеварительной системы.
Прием антибиотиков имеет показания только в случаях гипертермии и выраженного увеличения лимфоузлов. Самыми распространенными и эффективными препаратами широкого действия считаются Суммамед и Амоксиклав.
Лечение хронического фарингита предусматривает прием антигистаминных средств для уменьшения отечности глотки (Супрастин). Для облегчения интенсивного кашля применяются средства, снижающие кашлевой рефлекс (Коделак).
Обязательным методом при фарингите являются полоскания через каждые полчаса, для этого можно использовать аптечные антисептики (Люголь, Гексорал), щелочные растворы или травяные отвары.
источник
Основной причиной всех сопутствующих заболеваний при ВИЧ является ослабление иммунитета. Неспособный противостоять бактериям и вирусам, организм становится восприимчив к простуде или гриппу. Насморк, боль в горле, кашель – спутники при ВИЧ, которые довольно тяжело лечатся и имеют больший спектр осложнений, нежели у здорового человека.
Важно знать, что состояние, похожее на простуду или грипп (насморк, кашель, высокая температура, боль в горле) может быть первым признаком самой ВИЧ-инфекции. Так называемая моноцитарная ангина при ВИЧ или кандидоз ротовой полости обычно являются начальной стадией и первыми клиническими проявлениями иммунодефицита.
До 80% больных ВИЧ имеют осложнения со стороны уха, горла и носа, которые можно подразделить на несколько категорий:
- грибковые заболевания – кандидоз или гистоплазмоз с поражением ротовой полости, глотки, неба, наружного уха;
- заболевания, вызванные патогенными бактериями (стрептококки, стафилококки, клебсиелы, синегнойная палочка, кишечная палочка, сальмонеллы) – синусит, отит, тонзиллит, фарингит, абсцессы и некроз слизистых оболочек, кашель;
- вирусные инфекции – простой герпес, опоясывающий лишай, вирус папилломы человека, контагиозный моллюск;
- саркома Капоши – злокачественное новообразование с вовлечением в патологический процесс мягких тканей ротоглотки, неба, гортани.
Даже банальный насморк или кашель при ВИЧ свидетельствуют о прогрессировании иммунодефицита и возможном переходе ВИЧ в стадию СПИДа. Присоединение вторичной инфекции еще больше бьет по иммунитету, а необходимое лечение отзывается осложнениями и побочными эффектами.
Но если у больного ВИЧ болит горло, отмечается кашель, затруднение дыхания, налет на миндалинах, увеличение шейных лимфоузлов, незаживающие язвы в ротовой полости, изменение тембра голоса, шум в ушах, снижение слуха и обоняния, то стоит незамедлительно обратиться к лечащему врачу, так как вовремя начатая терапия определяет дальнейшее течение заболевания. Лечение заболеваний ЛОР-органов при иммунодефиците крайне важно, учитывая возможные осложнения:
- метастатические гнойные абсцессы – особенно опасны внутримозговые, которые приводят к неврологической симптоматике и часто – к летальному исходу;
- гнойное расплавление костных структур – перегородка носа, стенки пазух;
- флегмона шеи – гнойное воспаление мягких тканей;
- бактериальный менингит;
- тромбоз кавернозного синуса;
- стеноз гортани;
- сепсис;
- кровохарканье или легочное кровотечение, если имеется кашель.

- в первую очередь – анализ крови для оценки уровня CD4-лимфоцитов – он покажет степень угнетения иммунитета: если это стадия СПИД, то, например, кашель может являться плохим прогностическим признаком;
- физикальные методы обследования ЛОР-практики – риноскопия, фарингоскопия, бронхоскопия, ольфактометрия, аудиоскопия;
- специальные методы – МРТ головного мозга, придаточных пазух носа, мягких тканей шеи; МСКТ лицевого скелета; УЗИ лимфатических узлов и сосудов головы и шеи;
- эндоскопическое исследование носа, носоглотки, ротоглотки, гортани, уха;
- лабораторная диагностика – общий и биохимический анализ крови, бактериологическое исследование отделяемого из ЛОР-органов для определения возбудителя.
Стоить заострить внимание, если у ВИЧ-больного наблюдается сухой и продолжительный кашель. Это может быть побочным признаком поражения гортани, что не так опасно по сравнению с возможным началом пневмонии или туберкулеза.
Лечение в первую очередь направлено на подавление активности ретровируса – возбудителя ВИЧ. Чем сильнее иммунитет и стабильнее состояние пациента, тем сложнее патогенным микробам и вирусам прижиться в его организме. Специфическое лечение зависит от этиологии и патогенеза:
- простуда при ВИЧ лечится тем же набором средств, что и у здорового человека, за исключением иммуномодулирующих препаратов, которые ВИЧ-инфицированный должен получать постоянно;
- при микробных поражениях – антибиотики широкого спектра действия, но желательно проводить бакпосев на чувствительность, так как чрезмерная антибактериальная терапия больше наносит вред, чем приносит пользу;
- противовирусные средства из группы ацикловира при герпесе или интерферона при папилломавирусе;
- антимикотические препараты – производные имидазола при грибковых поражениях;
- противовоспалительные, жаропонижающие и обезболивающие средства в зависимости от симптоматики;
- бронхорасширяющие и разжижающие мокроту средства, если больного мучает сухой кашель;
- дезинтоксикационная и противоаллергическая терапия при необходимости;
- общие меры для улучшения состояния пациента – прием витаминов, обильное питье, сбалансированное питание, соблюдение режима.
Успех лечения зависит от степени угнетенности иммунитета, наличия тяжелых сопутствующих заболеваний (злокачественные новообразования, гепатит, туберкулез) и ответа со стороны ЛОР-органов на подобранное лечение. Чаще всего удается перевести патологию горла, уха и носа при ВИЧ из острой в хроническую форму. Полное излечение возможно при ранней диагностике и высоком уровне CD4-лимфоцитов.
источник