Ушные патологии во время вынашивания ребенка встречаются очень часто. Когда болит ухо у беременной женщины, к патологическому состоянию следует отнестись со всей серьёзностью. Любое заболевание, сопровождающееся болезненностью органа слуха, может нести серьёзную угрозу здоровью будущего малыша, поэтому если у беременной женщины болит ухо, необходима экстренная консультация специалиста и проведение адекватного курса терапии.
Болезненные ощущения в органе слуха чаще всего возникают на фоне воспалительного процесса, спровоцированного попаданием в полость уха патогенных микроорганизмов. Болезнетворная флора проникает двумя путями – из носоглотки или ушной раковины. В первом случае появление болей бывает спровоцировано средним отитом, который диагностируется чаще всего, а во втором наружным.
Также, если регулярно болят уши, следует иметь в виду, что причиной негативного явления могут стать следующие ЛОР-заболевания:
- Отомикоз. Воспалительное поражение наружного уха грибковой инфекцией.
- Перихондрит. Инфицирование бактериями хряща, надхрящницы и кожного покрова ушной раковины.
- Мастоидит. Воспаление пористого сосцевидного отростка височной кости, расположенного за ушной раковиной, возникающее вследствие проникновения в него во время отита патогенных микроорганизмов.
- Фурункулы (чирьи) уха. Воспалительные процессы гнойного характера, локализованные в полости сальной железы или волосяной луковицы. Чирей может появится в любой части органа слуха. Его созревание сопровождается острыми болями.
Помимо бактериальных, вирусных и грибковых поражений ЛОР-органов к появлению болей в ухе приводят травмы ушной раковины, шейный остеохондроз, аллергические реакции и стоматологические заболевания.
Стоит знать! При беременности появление в ухе болезненных ощущений чаще всего связано с воспалительными поражениями, что имеет непосредственную связь с резким снижением у будущих мам иммунной защиты. Из-за того, что падает местная и общая сопротивляемость организма, появление негативной мучительной симптоматики у беременной женщины может спровоцировать даже малейшее переохлаждение ног и головы или кратковременное пребывание на сквозняке.
Если женщина в положении почувствовала боли в ухе, ей необходимо срочно обратиться к опытному ЛОР-врачу. Именно отоларинголог сможет выявить у беременных пациенток воспалительное поражение органа слуха, поставить правильный диагноз и назначить адекватное лечение. О своём состоянии следует поставить в известность и участкового гинеколога. Он усилит наблюдение за развитием плода, что позволит своевременно выявить развитие внутриутробных патологий, которыми осложняется отит при беременности. Обращение к терапевту может потребоваться только в том случае, если причина ушных болей даже предположительно неизвестна. Врач общей практики сможет по присутствию определённых клинических признаков предположить возможный диагноз и даст направление к узкому специалисту.
Для правильной постановки диагноза отоларинголог в первую очередь учтёт наличие и интенсивность проявления специфических признаков (боли в ухе, наличие выделений из органа слуха, температура тела).
После сбора анамнеза беременным женщинам назначается ряд лабораторных и инструментальных исследований:
- общий и биохимический анализы крови;
- микроскопическое исследование мазка, взятого из слухового прохода;
- отоскопия. Осмотр наружного и внутреннего уха при помощи специальных воронок и отоскопа.
В случае необходимости выполняется эндоскопия носоглотки, проверка слуха с помощью аудиометрии и камертональных тестов и проверка функционирования слухового канала. По медицинским показаниям, при острой необходимости, может быть назначена магнитно-резонансная томография, но её проведение допустимо только со 2 триместра.
При беременности лечить отит очень сложно, ведь беременной женщине большинство лекарственных препаратов противопоказано. Особенно опасно устранять ушную боль самостоятельно, с помощью народных рецептов. В том случае, если болят уши у женщины в положении, ей необходима консультация специалиста. Только опытный отоларинголог сможет подобрать наиболее оптимальный курс терапевтических мероприятий, позволяющий лечить ЛОР-патологии без причинения вреда будущей мамочке и плоду. Обычно, если при беременности болят уши, женщинам назначаются ушные капли, но к их выбору следует подходить с осторожностью.
Выбирая эти местные препараты, устраняющие боль и купирующие воспаление, беременная женщина должна учитывать следующее:
- Только по медицинским показаниям и после предварительной консультации с отоларингологом, удостоверившимся, что у пациентки отсутствует прорыв барабанной перепонки, могут применяться Софрадекс, Полидекса или Отофора. Закапывать эти капли необходимо с точным соблюдением дозировки.
- Категорически запрещается использовать Ципромед, Нормакс и Аннауран, так как эти препараты оказывают негативное влияние на развитие у плода слуховой функции.
Единственные безоговорочно разрешённые ушные капли для беременных, это Отипакс. Они эффективно купируют боль и устраняют воспаление, не нанося при этом вреда находящемуся в утробе ребёночку.
В случае тяжёлого течения заболевания необходим приём антибиотиков. Назначение антибактериальных средств беременной женщине осложняется тем, что эти лекарства легко проникают через плацентарный барьер и наносят непоправимый вред плоду. Единственным допустимым для приёма будущими мамочками антибактериальным препаратом считается Амоксиклав, оказывающий комплексное воздействие.
В связи с тем, что большинство терапевтических мероприятий в период вынашивания ребенка недопустимы, женщинам следует знать, как правильно и безопасно устранить ушную боль, не нанеся при этом вреда своему здоровью и не спровоцировав преждевременные роды.
Будущим мамочкам при лечении отита необходимо придерживаться следующих правил:
- не греть уши при наличии выделений из слухового прохода;
- не использовать ушные или назальные капли без предварительной консультации со специалистом;
- антибактериальные препараты и жаропонижающие средства принимать только в случае крайней необходимости, выбирая разрешённые беременным женщинам лекарства.
Лучше всего, если женщина в положении весь курс лечения отита, продолжающийся обычно 2-3 недели, проведёт в постели. Очень важно обеспечение будущей мамочки полноценным питанием. Ежедневный рацион беременных при лечении ЛОР-заболеваний должен быть обогащён витаминами и необходимыми минералами, так как их недостаток способен усугубить протекание заболевания и замедлить процесс выздоровления.
Любые заболевания инфекционного генеза становятся для беременных женщин проблемой, так как вирусы и бактерии могут нанести значительный вред плоду. Полноценно лечить такие болезни в период вынашивания ребенка невозможно из-за недопустимости приёма большинства медикаментозных препаратов, поэтому будущие мамочки должны приложить все усилия, чтобы предупредить возникновение инфекционных заболеваний, поражающих ЛОР-органы или дающих на них осложнения.
К основным профилактическим мероприятиям у беременных относятся:
- избегание общественных мест во время эпидемий гриппа и респираторных недугов;
- своевременное и адекватное избавление от простудных заболеваний, вирусных, бактериальных и грибковых инфекций;
- максимальная защита ушей от сквозняков и переохлаждений (ношение в холодную ветреную погоду головных уборов, закрывающих слуховые проходы и повязывание шеи тёплым шарфом).
Также, чтобы предотвратить возникновение болей в ушах при беременности, будущим мамам необходимо регулярно делать промывание носовых ходов и соблюдать гигиену слухового прохода, избегать повышенных эмоциональных нагрузок и стрессов, правильно питаться и принимать порекомендованные врачом витаминные комплексы.
Если лечение патологического состояния проведено своевременно и правильно, никаких опасных для беременной женщины и вынашиваемого ей ребенка не возникнет. Но в случае отсутствия адекватной терапии или скоротечном характере заболевания у будущей мамочки могут развиться гнойные процессы, локализованные вне барабанной полости и наружного уха. Чаще всего происходит поражение мягкой оболочки мозга, способное привести к летальному исходу или слабоумию.
Для плода отсутствие адекватного лечения и возникшая по этой причине интоксикация организма женщины также несёт серьёзную угрозу:
- в первом триместре беременности, когда у ребенка происходит формирование жизненно важных систем и органов, особую опасность представляет неправильно проводимое медикаментозное лечение отита. Большинство лекарственных препаратов способно привести к развитию внутриутробных патологий.
- во втором и третьем триместре основную угрозу для плода представляет высокая температура матери. Если в течение трёх дней она держится на отметке 38,0 °C и более, у развивающегося в утробе ребёночка может отмечаться развитие пороков ЦНС, сердечно сосудистой системы, конечностей (отсутствие или недоразвитие стоп и кистей), лицевой части черепа (заячья губа, волчья пасть, недоразвитие глаз или носа).
Помимо этого, следует уточнить, что острая ушная боль на последних сроках беременности может негативно повлиять на предстоящие роды, вызвав преждевременное их начало, а на ранних болевой стресс практически всегда провоцирует выкидыш.
источник
Когда болит ухо, сложно думать о чем-то другом. Оно и стреляет, и дергает, и просто очень болит. Оказывается, во время беременности отиты встречаются несколько чаще из-за снижения активности иммунной системы будущей мамы. Как же лечить это неприятное заболевание во время ожидания малыша?
При отите возникает острая боль в ухе, чаще непроходящая, которая постепенно нарастает и особенно усиливается в вечернее время. Боли в ухе бывают пульсирующими, стреляющими или ноющими, разной интенсивности, могут отдавать в различные части головы, усиливаться при глотании, кашле или чихании. Также могут появиться признаки общей интоксикации:
- температура нередко поднимается до 38–39°С (но может оставаться и нормальной),
- отмечается слабость,
- снижение аппетита.
Если от воспаления повреждается барабанная перепонка, то из уха начинает выделяться воспалительная жидкость (серозная – бесцветная, кровянистая или гнойная). Обычно это возникает через 1–3 дня после начала болезни, после этого боль в ухе может уменьшиться, а температура снизиться. Для отита также характерны заложенность и шум в ухе, резкое снижение слуха.
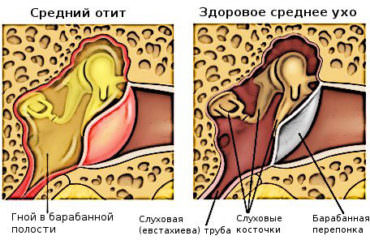
Ухо делится на наружное, среднее и внутреннее. Наружное ухо, видимое всем, состоит из ушной раковины и наружного слухового прохода. Ушная раковина выполняет функцию приемника звуковых волн, которые затем передаются во внутреннюю часть слухового аппарата по наружному слуховому проходу. Хрящевая часть слухового прохода переходит в костную. Этот проход отделен от среднего уха барабанной перепонкой. Большую часть среднего уха занимает барабанная полость. Это небольшое пространство объемом около 1см³ в височной кости. Здесь находятся три слуховые косточки: молоточек, наковальня и стремечко. Они по цепочке передают звуковые волны из наружного уха во внутреннее, одновременно усиливая их. Внутреннее ухо состоит из костного лабиринта и выполняет как функцию слуха, так и равновесия.
В зависимости от того, какую часть уха затронул воспалительный процесс, отиты бывают наружными, средними и внутренними.
Наружный отит – воспаление кожи ушной раковины и наружного слухового прохода, чаще протекает в виде фурункула. Инфекция чаще попадает в ухо при скоплении в нем воды, например, во время плавания. Обычно беспокоит боль в ухе, которая усиливается при нажатии на козелок (выступ снаружи уха) или оттягивании ушной раковины, зуд, припухлость, покраснение кожи, иногда появляются гнойные выделения с неприятным запахом.
Средний отит возникает чаще всех остальных. Проявляется он резкой, «стреляющей» болью в ухе, резким повышением температуры, головной болью, снижением слуха, ощущением переливания жидкости при движениях головой. Через пару дней боль стихает и, в результате разрыва барабанной перепонки, начинается выделение воспалительной жидкости (экссудата), бесцветной или желто-зеленой (гноя), что бывает чаще. Поврежденная барабанная перепонка после лечения зарастает, и слух, как правило, восстанавливается. Если инфекция остается в полости уха, полностью не вылечивается, то это может привести к развитию хронического отита с регулярным выделением гноя. Иногда гной наружу не может прорваться, и тогда воспалительный процесс переходит на височную кость, возникает мастоидит (воспаление сосцевидного отростка височной кости). В этом случае требуется экстренное хирургическое вмешательство, ведь промедление чревато распространением инфекции в полость черепа с развитием менингита или абсцесса мозга. Именно поэтому при появлении первых симптомов заболевания необходимо быстро обратиться к ЛОР-врачу, чтобы вовремя начать лечение.
Внутренний отит (лабиринтит) чаще всего является осложнением хронического воспаления среднего уха. Начало заболевания чаще всего сопровождается шумом в ушах, головокружением, тошнотой, рвотой, расстройством чувства равновесия, снижением слуха. При неблагоприятном течении с накоплением гноя во внутреннем ухе обычно наступает полная потеря слуха.
Какого-то специфического возбудителя отита нет. Его вызывают различные болезнетворные микроорганизмы – стафилококки, стрептококки, синегнойная и кишечная палочки, протей, аденовирус, грибковая флора, вирус гриппа.
Отит практически всегда является осложнением воспалительных процессов (главным образом ОРВИ), а не самостоятельным заболеванием. То есть, основной причиной этого недуга является проникновение инфекции из соседних ЛОР-органов в ухо (например, при насморке, воспалении горла и носоглотки и др.), в основном через евстахиеву трубу (она соединяет полость среднего уха с глоткой), реже с током крови.
При воспалительных заболеваниях носоглотки повышается образование слизи, и частые активные шмыганья носом (неважно при этом, в себя или из себя) способствуют попаданию слизи, вирусов и бактерий в просвет евстахиевой трубы, а затем в ухо. То же самое происходит при кашле, чихании или сморкании. Важно сказать, что воспаление с вовлечением евстахиевой трубы нарушает вентиляцию барабанной полости, и давление в ней становится отрицательным. В этих условиях клетки, которые ее выстилают, сами начинают выделять воспалительную жидкость (экссудат). В результате уже на этом этапе возникают симптомы отита.
В дальнейшем (иногда через несколько часов, но чаще через 2–3 суток) бактерии попадают в барабанную полость и начинают размножаться, и отит становится гнойным. Давление в барабанной полости часто возрастает настолько, что происходит разрыв барабанной перепонки, и через возникшее отверстие по слуховому проходу начинает выделяться гнойная (желтая или зеленая) жидкость. Предрасполагающим фактором к развитию отита могут быть переохлаждение, снижение активности иммунной системы у беременных женщин, разнообразные травмы.
В зависимости от формы поражения лечение отита может быть консервативным или оперативным. Сразу оговоримся, необходимость в оперативном лечении возникает редко и требуется в основном при возникновении мастоидита или при неэффективности лечения внутреннего отита, из-за большой вероятности внутричерепных осложнений. Лечить отит во время беременности сложно, так как терапия проводится в основном при помощи антибактериальных препаратов, что не очень желательно в период ожидания малыша. Лечение без назначения антибиотиков возможно чаще при наружном отите, когда инфекция не затронула барабанную перепонку, а также при среднем отите, если нет выделений из уха, общее состояние мамы не тяжелое, т.е. общая интоксикация выражена слабо или отсутствует, температура нормальная или повышена до 38°С, нет хронических заболеваний ЛОР- или других органов. Выжидательная тактика предполагает наблюдение за будущей мамой и лечение без назначения антибактериальных средств в течение 48–72 часов. Если состояние не ухудшается и отмечается положительная динамика, возможно продолжение такой терапии под наблюдением ЛОР-врача. Необходимо заметить, что решение о назначении или воздержании от приема антибактериальных средств может принять только ЛОР-врач после осмотра. Самолечение совершенно недопустимо.
Если воспаление затрагивает внутреннее ухо, то антибиотики назначаются сразу, так как велик риск внутричерепных осложнений. Поэтому при возникновении болей в ухе, повышении температуры и других проявлениях заболевания необходимо сразу же обратиться к ЛОР-врачу, сообщив ему о своем «интересном положении». В ходе лечения, пока сохраняется температура и явления интоксикации, при любой форме отита при беременности следует соблюдать постельный режим. Так же следует употреблять достаточное количество жидкости для «вымывания» из организма инфекции (если нет противопоказаний).
Во время беременности использование лекарственных средств очень ограничено. Однако доктор обязательно подберет вам препараты, разрешенные для такой особой категории пациентов (антибиотики, противовоспалительные капли, обезболивающие и жаропонижающие препараты и др.).
При наружных и средних отитах при беременности доктор может порекомендовать введение в наружный слуховой проход марлевых турундочек, смоченных борным или 70%-ным медицинским спиртом, согревающий спиртовой или водочный компресс, при острых болях можно закапать ушные капли. Если были назначены антибиотики, врач пропишет препараты для защиты кишечной микрофлоры. Для снятия отека возможно применение еще и антигистаминных (противоаллергических) средств.
При развитии евстахиита (воспаление евстахиевой трубы) врачом проводится катетеризация слуховой трубы или ее продувание, пневмомассаж барабанных перепонок, а также обработка околоносовых пазух, носа и носоглотки с целью устранения инфекции. Для уменьшения отека евстахиевой трубы и, соответственно, улучшения вентиляции барабанной полости доктор может назначить также сосудосуживающие капли в нос. Кроме того, при отитах показано и физиотерапевтическое лечение (УВЧ).
Если образовался абсцесс, то необходимо его вскрыть. Делается это только в условиях поликлиники. Абсцесс обычно возникает при наружном отите, в области наружного или внутреннего слухового прохода. После вскрытия слуховой проход обрабатывают дезинфицирующим раствором и смазывают антибактериальной мазью, для улучшения заживления назначают физиолечение.
Внутренний отит практически всегда требует госпитализации с назначением антибиотиков, введения препаратов с помощью капельниц, учитывая высокий риск распространения инфекции в полость черепа.
Несвоевременное обращение к врачу и отсутствие эффективного лечения могут привести к развитию хронического отита с формированием рубцов барабанной перепонки, спаек в ней и в дальнейшем к стойкому снижению слуха, а, возможно, и к развитию таких осложнений, как менингит или мастоидит.
Чтобы снизить риск развития отита при беременности, нужно придерживаться следующих рекомендаций:
- Учитывая, что специфического возбудителя отита нет, и он развивается чаще как осложнение перенесенных респираторных заболеваний, необходимо лечение всех очагов возможной инфекции (носа, носоглотки, полости рта, придаточных пазух носа, кариеса и др.). Конечно, лучше этим заняться еще во время планирования беременности.
- Также необходимо своевременно начинать лечение ОРВИ во время ожидания малыша.
- Не допускать переохлаждения, одеваясь по погоде (в холодные сезоны обязательно носите шапку).
- Избегать контакта с больными «простудными» заболеваниями.
- Принимать поливитаминные препараты, назначенные врачом.
Любые капли в ухо закапывают обязательно подогретыми до температуры тела. Холодные капли раздражают ушной лабиринт и могут вызвать головокружение и даже рвоту. Чтобы закапать капли, сначала нужно лечь, повернуть голову на бок так, чтобы ухо, в которое должно быть введено лекарство, было сверху. Ушную раковину для выпрямления наружного слухового прохода оттягивают назад и кверху. После закапывания несколько раз нажимают пальцем на козелок для лучшего проникновения капель в барабанную полость. Для удлинения контакта лекарственного вещества с барабанной перепонкой и слизистой оболочкой среднего уха после введения капель в ухо необходимо 10–15 мин полежать, оставив голову в том же положении. Затем нужно закрыть слуховой проход ваткой.
Помните, что капли можно закапывать только до появления гноетечения, так как при наличии гноя через поврежденную барабанную перепонку они проникают в полость среднего уха, вызывая ожог ее слизистой оболочки и слухового нерва.
источник
Лечение любого заболевания во время беременности требует особого подхода.
Поэтому даже появление боли в горле, которое для нас является обычным делом, и с которым мы можем эффективно бороться, нуждается в безопасных методах ее устранения.
В данной статье, мы разберем основные причины почему болит горло при беременности, расскажем какие необходимо сдать анализы и к какому врачу обращаться для постановки правильного диагноза.
Причиной возникновения боли в горле у женщин во время беременности чаще всего является инфекционно-воспалительный процесс, возникающий в области расположения миндалин и лимфатических узлов. Лимфатические узлы, как и миндалины, являются периферическими органами иммунной системы организма человека, играющие роль ее «охранников».
Они не только задерживают, но и уничтожают различные вирусы и бактерии пытающиеся проникнуть в организм. Но у женщин во время беременности происходит закономерное заметное ослабление всей иммунной системы.
Миндалины и лимфатические узлы не справляются с атакующими их вирусами и бактериями, что приводит к инфекционно-воспалительному процессу, который и выражается болью в горле. Инфекционно-воспалительный процесс может привести к возникновению и развитию таких заболеваний как фарингит, ангина либо тонзиллит. Основные симптомы заболевания горла:
- -боль в горле (першение либо легкое покалывание), которая усиливается при глотании и приеме пищи;
- высокая температура;
- ухудшение общего состояния;
- потеря аппетита.

То есть они должны оказывать свой положительный лечебный эффект на саму глотку. Это могут быть как медицинские препараты, так и средства народной медицины.
Такое местное лечение снизит попадание в кровь токсинов, а также окажет обезболивающее воздействие на гортаноглотку.
Кроме того, во время появление болей в горле беременным женщинам рекомендуется постельный режим, витаминизация организма, легкоусвояемая и калорийная пища. При обострении боли и ухудшения общего состояния могут понадобиться жаропонижающие средства и антибиотики.
Особо стоит подчеркнуть, что беременным женщинам ни в коем случае не стоит заниматься самолечением, так как это может нанести вред вынашиваемому плоду. Именно поэтому при появлении первых симптомах заболевания горла следует немедленно обратиться к лечащему врачу.
Ведь даже малина, столь популярная в лечении заболеваний горла, противопоказана беременным. Также не стоит забывать и об индивидуальной природной чувствительности своего организма к различным медицинским препаратам и к средствам народной медицине.
При назначении того либо иного медицинского препарата врач всегда учитывает то, что женщина беременна. И для нее нужно определить не только прием минимального количества медикаментов, а также продолжительность самого лечения. Это, в первую очередь, нужно для того, чтобы не нанести вред вынашиваемого ею плода.
Никто не будет спорить с тем, что заболевание лучше предупредить, чем лечить.
И поэтому для того, чтобы избежать появления боли в горле следует:
- регулярно проветривать помещение;
- как можно чаще бывать на свежем воздухе;
- одеваться по погоде, а в холодное время года дышать на улице только через нос;
- избегать любых контактов с болеющими людьми;
- полноценно питаться;
- употреблять в пищу чеснок, лук, овощи и фрукты;
- принимать витаминные комплексы, разработанные специально для беременных женщин (только по согласованию с лечащим врачом);
- периодически проводить промывание миндалин в амбулаторных условиях;
- вести здоровый образ жизни.
Соблюдение данных рекомендаций укрепит ваш иммунитет и не позволит распространиться инфекции и тем самым избавит вас от появления болей в горле.
Для того, чтобы ослабить и снять боль в горле при беременности следует прибегнуть к его полосканию, а также к обильному теплому питью. Чем полоскать горло? Для полоскания горла можно использовать раствор питьевой соды либо раствор фурацилина.
В качестве средства для полоскания горла некоторые врачи рекомендуют беременным женщинам использовать уже готовые лекарственные настойки. Полоскание горла, можно выполнять фурацилином, шалфеем, содой, как написано выше, ромашкой и отваром календулы.
В любом из этих случаев необходимо обратиться к врачу, дабы выявить возможные негативные последствия для организма или непереносимость именно в вашем случае.
К примеру, одной из таких настоек может быть Ромазулан. В своем составе он содержит экстракт азулен и ромашки. Он не только помогает бороться с болью, но и способен снимать воспаление. Для большего эффекта данным препаратом полоскать горло рекомендуется каждые два часа. Такая частота выполнения данной процедуры вполне допустима в период беременности.
Беспокоят суставы? Пожалуйста, воспользоватся данными рекомендациями, если у вас болят суставы больших пальцев рук.
Ощущаете боли под ребрами спереди? Вам обязательно стоит обратиться к доктору, подробнее о возможных причинах и симптомах.
С болью под левым ребром, шутить не стоит, такая шутка, может дорого стоить вашему здоровью, если у вас отмечаются симптомы описанные в этой статье https://med-atlas.ru/vnutrennie-organy/bol-pod-levym-rebrom.html обязательно обратитесь к доктору.
Среди медицинских препаратов, применяемых для снятия боли, можно рекомендовать следующие:
- Себедин;
- Стрепсилс;
- Фарингосепт.
Данные препараты содержатся в пастилках либо выполнены в идее леденцов. Помимо того, что они прекрасно борются с болью в горле, в них содержится витамин C, который для беременных женщин не будет лишним.
В борьбе с болью в горле отлично помогут и различные аэрозоли. Таким препаратом, к примеру, является Гексорал. Его инструкция не содержит никаких противопоказаний относительно его применения беременными женщинами.
Но в любом случае, если при использовании какого-либо препарата в борьбе с болью в горле вы замечаете негативное изменение в своем организме, следует немедленно отказаться от его применения и обратиться к врачу.
Беременным женщинам, для снятия боли в горле, следует полностью отказаться от применения следующих медицинских препаратов:
- Септолете;
- Стрепсилс плюс;
- Фалиминт.
Такие препараты как Ибупрофен и Аспирин принимать только по назначению врача.
источник
В статье обсуждаем, почему болит горло при беременности в 1, 2 и 3 триместре. Рассказываем, чем опасно такое состояние для плода, возможные последствия. Вы узнаете о способах лечения больного горла, разрешенных лекарствах и отзывах женщин о том, как они справились с дискомфортом.
Неприятные ощущения и першение в горле, боли при глотании могут возникнуть по разным причинам. Чаще всего патология развивается из-за определенных патогенных микроорганизмов:
- Вирусы — во время эпидемий гриппа и ОРВИ часто развивается фарингит, характеризующийся воспалением слизистой оболочки горла.
- Болезнетворные грибки — способны вызвать поражение миндалин.
- Бактерии — провоцируют возникновение тонзиллита, поражая ткань миндалин. Как правило, такое состояние вызывают стрептококк, золотистый стафилококк, а также возбудители инфекционных заболеваний (дифтерия, краснуха, корь и др.). При ангине наблюдается ухудшение общего самочувствия и повышение температуры.
Боль в горле во время беременности — повод обратиться к врачу
Иногда горло может болеть из-за повреждения слизистой задней стенки, миндалин. Причина этого заключена в употреблении слишком горячей или чересчур холодной пищи и напитков, а также в результате механического повреждения (рыбьи кости, слишком твердая еда).
Если недомогание сопровождается насморком, одышкой или покашливанием, то это может быть обусловлено аллергической реакцией на продукты, эфиры, цветение растений, неблагоприятную окружающую среду. Обычно при таком состоянии возникают высыпания на коже, возникает зуб. При наличии у себя подобных симптомов следует проконсультироваться с аллергологом.
К другим причинам болей в горле во время беременности относится:
- несоблюдение питьевого режима;
- проблемы с глотанием, например, из-за заболеваний щитовидной железы;
- регулярные стрессы;
- сухой воздух в помещении;
- продолжительное нахождение в прокуренном помещении;
- чрезмерная нагрузка на голосовые связки;
- обострение хронического тонзиллита.
Бытует мнение, что боль в горле является признаком беременности. Это утверждение неверно, так как при беременности наблюдаются гормональные изменения, а болезненные ощущения в горле вызваны воспалительными процессами.
Любая простуда во время беременности представляет опасность по причине угрозы плоду. Давайте подробнее рассмотрим, чем опасна болезнь на ранних и поздних сроках беременности.
Любые недомогания на ранних сроках беременности опасны для формирования эмбриона. При этом необходимо понимать, что самостоятельное лечение на этом сроке может больше навредить, чем сама болезнь. По этой причине при ощущении дискомфорта в горле сразу же обращайтесь к врачу.
Самолечение в первом триместре может стать причиной появления таких патологий:
- Выкидыш — вызвать его способны тепловые процедуры (ингаляции, согревающие компрессы, длительное нахождение в горячей ванне и т.д). Применение фитолечения также может стать причиной самопроизвольного аборта. Использование некоторых лекарственных трав усиливает маточный тонус. Также подобным эффектом обладают леденцы от кашля, которые продаются в аптеке.
- Образование внутриутробной инфекции — ранние сроки беременности характеризуются снижением иммунитета будущей мамочки. Проникшие в организм женщины возбудители инфекционных недугов способны преодолеть плацентарный барьер, после чего попасть в кровеносную систему плода. В результате этого возникает внутриутробная инфекция, нарушающая нормальное развитие эмбриона.
- Развитие врожденных пороков у ребенка — в первом триместре идет активная закладка органов плода, вследствие чего существует вероятность появления пороков развития. Ухудшение самочувствия беременной, токсины микроорганизмов нередко становятся причиной различных аномалий. Если во время беременности болит горло и возник насморк, будущая мамочка полагает, что непродолижительный курс приема противовирусных или антибактериальных препаратов поможет решить проблему. На самом деле, это может привести к развитию врожденных аномалий.
Лечить боль в горле на ранних сроках вынашивания ребенка должен только врач. Обычно терапия сводится к применению средств народной медицины, например, теплое молоко с медом.
Самолечение может привести к различным осложнениям
Нередки случаи возникновения боли в горле во втором триместре. Иногда причина этого заключена в замершей беременности.
Такое состояние может привести к:
- гипотрофии плода вследствие сбоя плацентарного кровообращения;
- внутриутробному инфицированию с появлением различных аномалий.
При повышении температуры тела и боли в горле опасность заключена в
- отслойке плаценты;
- родах раньше положенного срока.
Запрещено в лечебных целях использовать противовирусные и антибактериальные медикаменты, а также тепловые процедуры. Терапию должен назначить только специалист.
При постоянной боли в горле и соблюдении назначенной терапии, в случае отсутствия ее эффективности, следует вновь посетить ЛОРа для проведения полного лабораторного обследования и выявления истинной причиной такого состояния.
Предотвратить развитие заболевания легче, чем справиться с его последствиями. Для этого:
- спите не менее 8 часов в сутки;
- питайтесь сбалансированно, следите за тем, чтобы в рационе присутствовало достаточное количество свежих фруктов и овощей;
- совершайте ежедневные пешие прогулки на свежем воздухе;
- не контактируйте с больными людьми;
- выполняйте влажную уборку помещения каждый день;
- придерживайтесь правил личной гигиены, регулярно мойте руки;
- при отсутствии противопоказаний занимайтесь умеренной физической активностью;
- регулярно проветривайте квартиру.
Внимательно следите за своим самочувствием. Если возникли первые симптомы недомогания, сразу обращайтесь к врачу.
Что делать, если беспокоят боли в горле во время вынашивания ребенка? Для начала следует посетить доктора.
Срочно посетить врача нужно в следующих случаях:
- появление кашля и насморка;
- потеря аппетита;
- ухудшение самочувствия;
- возникновение дискомфорта внизу живота;
- появление кровянистых выделений;
- повышение температуры тела;
- сохранение боли в горле даже в случае применения полосканий и ингаляций в течение первых суток заболевания.
Если у вас сильно болит горло, несмотря на то, что вы строго следуете рекомендациям врача, это тоже является поводом для повторного визита к доктору.
Средства народной медицины активно применяются на сроке до 12 недель. При нормальном самочувствии будущей мамочки в первые сутки недомогания допустимо применять средства местного воздействия.
Для устранения боли в горле полезно использовать ингаляции с содой, целебными травами, которые обладают противовоспалительным эффектом (календула, ромашка, шалфей). Полезно применять ингаляции при наличии кашля. Главным плюсом таких процедур является полная безопасность для беременной и плода.
В некоторых случаях справиться с недомоганием помогает полоскание горла 2-3 раза в день теплыми отварами с ромашкой и шалфеем, морской солью. Также с этой целью можно применять настои на основе коры дуба или мать-и-мачехи.
Рекомендовано обильное питье (чай с лимоном, ягодные морсы). Также на время лечения следует исключить переохлаждение, нервные и физические нагрузки, особенно в 1-2 триместре беременности.
Нередки случаи, когда боль в горле во время вынашивания ребенка сопровождается кашлем, ринитом и другими признаками простуды. Если же при этом повышается температура, появляется астения, то без медикаментозного лечения точно не обойтись. Назначить лекарства может только врач, так как большая часть препаратов запрещена во время беременности.
Спреи и аэрозоли — эффективные средства от болезненных ощущений в горле
Что можно использовать будущим мамочкам от болезненных ощущений в горле? При сильной боли показано применение антисептических аэрозолей и средств для орошения миндалин. Такие препараты воздействуют только на воспаленные миндалины, почти не всасываясь в кровоток. Использовать эти медикаменты можно только после 12 недели беременности.
Эффективно применение таких средств:
- Хлоргексидин — это средство необходимо использовать только согласно инструкции по применению. Подходит для полоскания горла.
- Ингалипт — применяют только со 2 триместра в случае продолжительных болей в горле. В составе средства присутствуют химические компоненты и эфирные масла, способные негативно повлиять на плод. Поэтому использовать можно только строго по показаниям.
- Мирамистин — воздействует на воспаленные миндалины, не всасывается в кровоток и никак не влияет на плод.
Также эффективно применение аэрозолей Каметон, Биопарокс или полоскание горла раствором Фурацилина.
Активно применяются от болей в горле рассасывающиеся таблетки, например, Лизобакт или Фарингосепт. В некоторых случаях справиться с недомоганием способен Тантум Верде.
Что можно будущим мамочкам, если возникла лихорадка или катаральные явления, которые ухудшают самочувствие? При температуре выше 38 градусов можно принять Панадол или Эффералган. Эти средства синтезированы на основе парацетамола, который обладает жаропонижающим эффектом. Это средство считается сравнительно безопасным во время беременности, но применять его можно только после разрешения доктора и курсом.
Если болезненные ощущения в горле сопровождаются насморком, то допустимо применение капель Пиносол. Лекарство способствует смягчению слизистой носа, устраняет отечность.
Ниже представлены отзывы беременных о том, как они лечили боль в горле.
В первом триместре у меня сильно болело горло, даже появились проблемы с глотанием. Читала на одном форуме, что это могло быть причиной проблем с щитовидкой. Посетила эндокринолога, ничего не нашли. Врач сказал, что это обычная простуда. В терапевтических целях применяла различные отвары трав для полоскания.
Во второй половине беременности часто болело горло. Обычно для лечения использовала спрей Мирамистин. Нравилось удобство его применения и доступная цена.
Боль в горле при беременности — патология, встречающаяся у большинства будущих матерей. При правильном и своевременном лечении справиться с ней просто, при этом можно избежать ряда осложнений.
источник
Беременность сопровождается значительным снижением иммунной защиты. Это приводит к уязвимости организма женщины по отношению к различным патогенным факторам. Будущая мама может легко заболеть простудой, особенно часто болит горло при беременности. Такое состояние опасно в период вынашивания плода.
Лечение должно быть начато своевременно, промедление недопустимо, так как запущенные случаи часто требуют интенсивной лекарственной терапии, которая может быть опасна для будущего ребенка.
Дискомфорт, першение, боли в горле при глотании могут быть спровоцированы разными причинами. Они должны быть определены для правильного лечения.
Вызывают патологию следующие болезнетворные микроорганизмы:
- Вирусы. Легко заразиться в период эпидемий ОРВИ и гриппа. Развивается фарингит, при котором воспаляется слизистая оболочка глотки.
- Бактерии. Способствуют развитию тонзиллита, поражая ткань миндалин. Чаще всего это явление вызывают золотистый стафилококк, стрептококк, возбудители инфекционных болезней (корь, скарлатина, дифтерия, краснуха). При ангине повышается температура, нарушается общее состояние.
- Патогенные грибки. Могут вызывать поражение миндалин.
Болит горло во время беременности иногда вследствие травмирования слизистых оболочек задней стенки глотки и миндалин. К этому может привести горячая или слишком холодная пища, напитки, механическое повреждение, например, рыбной костью, твердой или плохо прожеванной пищей.
Появившиеся на фоне першения и жжения в горле при беременности насморк, подкашливание, одышка могут быть обусловлены аллергической реакцией на продукты, неблагоприятную экологию, эфирные масла, цветение растений.
Это часто сопровождается кожной сыпью, появлением зуда. Нужно проконсультироваться с аллергологом. Самостоятельно принимать антигистаминные препараты нельзя.
Иногда горло при беременности болит по следующим причинам:
- сухой воздух в квартире;
- недостаточный прием жидкости внутрь;
- хроническое нервное напряжение;
- затрудненное глотание (при патологии щитовидной железы, склонности к истерическим реакциям);
- длительное пребывание в прокуренном или душном помещении;
- рецидивы хронического тонзиллита;
- значительная нагрузка на голосовые связки.
Существует ошибочное мнение, что боль в горле — признак беременности. Но эти явления совершенно не взаимосвязаны, беременность сопровождается гормональным взрывом, а болезненность в горле обусловлена воспалением.
В период вынашивания плода простуда опасна, так как существует угроза будущему малышу.
Если на ранних сроках беременности болит горло, будущая мама должна понимать, что это недомогание может быть опасным для формирования эмбриона. Самолечение исключено, так как многие лекарства могут нанести плоду непоправимый вред. Поэтому лучше не рисковать и сразу посоветоваться с наблюдающим доктором.
При самолечении боль в горле в первом триместре беременности может привести к развитию следующих патологических состояний:
- Выкидыш. Его могут спровоцировать тепловые процедуры (ингаляции, ножные ванны, горчичники, согревающие компрессы). Также к самопроизвольному аборту может привести использование фитотерапии. Некоторые целебные травы усиливают тонус маточной мускулатуры, такой же нежелательный эффект могут вызвать аптечные леденцы от кашля. Подробнее о выкидыше →
- Появление пороков развития у эмбриона. В этот период происходит закладка органов, поэтому велика вероятность возникновение пороков развития. Нарушение самочувствия матери, токсины микроорганизмов могут привести к появлению различных аномалий. Если при беременности мучает насморк и болит горло, женщина думает, что короткий курс антибактериальных или противовирусных средств решит эту проблему. Такие неразумные действия вызывают формирование врожденных аномалий.
- Развитие внутриутробной инфекции. На ранних сроках беременности организм женщины ослаблен. Попавшие в организм возбудители инфекционных заболеваний могут преодолеть плацентарный барьер и попасть в кровь плода. Развивается внутриутробная инфекция, которая нарушает нормальное развитие эмбриона.
Если болит горло при беременности на ранних сроках, лечение должен назначать только специалист. Как правило, оно сводится к безобидным методам народной медицины.
Жалобы на то, что болит горло при беременности во 2 триместре, также являются нередкими.
Если народная медицина оказалась бессильной, доктор посоветует, какие лекарства могут использоваться во втором триместре, чтобы избежать следующих печальных последствий для плода:
- внутриутробное инфицирование с развитием различных аномалий;
- гипотрофия плода из-за нарушения плацентарного кровообращения.
Когда болит горло при беременности во время 2 триместра, нельзя исключить формирование даже такого тяжелого осложнения, как замершая беременность.
Если при беременности болит горло и поднялась температура, возможны такие опасности для плода, как:
Поэтому нельзя использовать тепловые процедуры, противовирусные и антибактериальные средства. Лечение назначит врач.
Если постоянно болит горло при беременности и ничего не помогает, нужна повторная консультация отоларинголога и проведение полного лабораторного обследования для выявления этиологии заболевания.
Что делать, если болит горло при беременности? В первую очередь, обратиться к врачу.
Поводы для срочного визита к специалисту:
- боль в горле сохраняется, несмотря на полоскания и ингаляции в течение первых суток недомогания;
- сильно болит горло при беременности, хотя женщина выполняет все рекомендации врача;
- поднялась температура;
- появились кашель и насморк;
- ухудшилось самочувствие, снизился аппетит;
- возник дискомфорт в нижней части живота, кровянистые выделения из половых путей.
Средства народной медицины широко применяются во время первых 12 недель беременности. Если самочувствие женщины нормальное, в первые сутки болезни могут использоваться средства местного воздействия.
Хороший эффект от боли в горле для беременных оказывают ингаляции с содой, лекарственными травами, обладающими противовоспалительным действием (шалфей, ромашка, календула). Ингаляции помогают, если при беременности болит горло и также беспокоит кашель. Большим преимуществом этих процедур является их безопасность для плода и быстрое облегчение состояния женщины.
Полоскание горла несколько раз в день теплыми отварами ромашки и шалфея, морской солью и содой является проверенным и безопасным способом лечения. Также можно использовать для этого настои коры дубы, мать-и-мачехи.
Показано обильное питье (можно добавлять в чай сок лимона, пить морсы из ягод, теплое молоко с медом). Важен охранительный режим с исключением переохлаждений, физических и нервных перегрузок, особенно на ранних сроках беременности.
Часто болит не только горло при беременности. Нередко появляется кашель, развивается ринит и другие симптомы простуды. Если при этом у беременной повышается температура, развивается астения, без медикаментозного лечения тут не обойтись. Но многие препараты при беременности исключены.
Что можно беременным от боли в горле? Если болит сильно, доктор может назначить орошение миндалин антисептическими аэрозолями и спреями. Они действуют непосредственно на воспаленные миндалины, практически не всасываясь в кровь. Эти антимикробные препараты врачи назначают после 12 недели.
Хорошо помогают следующие лекарства:
- Мирамистин — эффективно действует на воспаленные миндалины, не всасывается в кровь и не влияет на плод.
- Хлоргексидин — безопасный при правильном использовании препарат от боли в горле для беременных. Может применяться также для полоскания.
- Ингалипт — назначается только со второго триместра, если долго болит горло при беременности. Содержит химические вещества и эфирные масла, которые могут негативно повлиять на будущего ребенка, применяется строго по показаниям.
Также используются аэрозоли Каметон, Оросепт, Биопарокс, полоскания раствором Фурацилина.
Широко применяются при беременности рассасывающиеся таблетки от боли в горле. Например, Лизобакт. Они оказывают обеззараживающее действие, уменьшают боли и першение. Другие таблетки, неопасные при вынашивании плода,— Тантум Верде. Это лекарство от боли в горле, разрешенное при беременности, выпускается также в виде спрея, что очень удобно. Еще одно безопасное средство в таблетированной форме — Фарингосепт. Его применяют на любом сроке.
Что можно беременным от боли в горле при появлении лихорадки, катаральных явлений, нарушающих самочувствие? Если поднялась температура выше 38°С, допустимо применение Панадола и Эффералгана. Они синтезированы на основе парацетамола, обладающего жаропонижающим действием. Этот препарат считается относительно безопасным в период вынашивания плода, но может использоваться только по рекомендации доктора и коротким курсом.
Если при беременности наблюдаются боль в горле и насморк, можно использовать капли Пиносол. Это лекарство смягчает слизистую носовых ходов, снимает ее отечность.
Когда при беременности болит горло и появляется кашель, нужен срочный осмотр врача и решение вопроса о госпитализации.
Существуют меры, способные предотвратить возникновение боли в горле:
- соблюдение режима дня с достаточным ночным сном;
- полноценное сбалансированное питание, богатое витаминами;
- длительные прогулки на свежем воздухе;
- ограничение контактов с другими людьми, особенно в период эпидемий ОРВИ и гриппа;
- ежедневная влажная уборка в квартире;
- соблюдение правил личной гигиены, в том числе регулярное мытье рук;
- частое проветривание комнаты;
- физическая активность.
Во время периода вынашивания ребенка женщина должна быть особенно внимательна к себе и контролировать состояние своего здоровья. Боль в горле при беременности является серьезным симптомом неблагополучия. Начинать лечить это состояние нужно при самых первых признаках и желательно методами народной медицины. Лекарственные средства от боли в горле при беременности назначаются доктором, если идет прогрессирование процесса. Самолечение недопустимо, так как может спровоцировать серьезные последствия для матери и будущего ребенка.
Автор: Ольга Щепина, врач,
специально для Mama66.ru
источник
Что делать, когда болит горло во время беременности
На самом деле этот симптом может свидетельствовать о самых разных заболеваниях. Наиболее распространенные – это ОРЗ (или простуда, как привычно называют все непонятно откуда взявшиеся недомогания), грипп, тонзиллит (или ангина). Намного реже боль в горле при беременности может сообщать о начале инфекционных заболеваний, таких как скарлатина, дифтерия, корь и даже краснуха. Инфекционные заболевания необходимо лечить исключительно у специалиста, да и с ангиной и гриппом шутить не стоит. Поэтому при первых признаках любого недомогания необходимо обязательно проконсультироваться у врача. Только опытный специалист может оценить все симптомы, поставить диагноз и порекомендовать адекватное лечение.
Лечение горла можно разделить на местное – полоскание горла, рассасывание леденцов и таблеток, орошение спреями и нанесение лекарственных растворов на миндалины, и общее — проведение дезинтоксикационной терапии, симптоматическое лечение гипертермии и, в случае необходимости – противовирусные препараты и антибиотики.
Многие аптечные препараты противопоказаны при беременности, поэтому чаще всего при легких формах ОРЗ врач порекомендует постельный режим, обильное теплое питье и частое полоскание горла.
Из спреев и аэрозолей будущей мамочке можно применять Ингалипт, Гивалекс, Биопарокс, Каметон, Орасепт (все эти препараты назначаются с осторожностью и только врачом). Из таблетированных препаратов хорошо себя зарекомендовал в лечении горла во время беременности Фарингосепт. Следует помнить, что для эффективного действия медикаментов, все аэрозоли и местные препараты следует наносить после полоскания горла.
При боли в горле основой всего лечения являются частые полоскания различными растворами. Этим достигается сразу три эффекта:
- — удаление из ротовой полости и глотки скопившихся там колоний микроорганизмов и вирусов, вместе с продуктами их жизнедеятельности;
— смягчение и увлажнение пересохших и воспаленных слизистых оболочек носоглотки;
— нанесение на воспаленные миндалины и слизистые оболочки горла лекарственных веществ.
Для полоскания можно взять самые разнообразные средства: отвары, растворы и даже соки. Главное, соблюдать основное правило – все растворы для полоскания должны быть свежеприготовленными и теплыми (не горячими!), частота полосканий – 8-12 раз в сутки.
Несколько эффективных рецептов для полоскания, безопасных для беременной и будущего малыша.
Солевые растворы.
- — Половину чайной ложки соли – обычной кухонной, можно йодированной или морской, растворить в чашке теплой воды.
— В теплой воде (200 мл) растворить по 1/4 чайной ложки соды, соли и добавить 3-4 капли йода.
Настои и соки
- — Сок красной свеклы. Отжать сок из небольшой красной свеклы, перед процедурой нужно подогреть сок на водяной бане. Предварительно можно выполоскать горло подсоленной водой.
— Лимонный сок. Сок одного лимона растворить в ½ чашки теплой воды. Такой же эффект оказывает раствор лимонной кислоты или сосание дольки лимона вместе с цедрой после полоскания.
— Отвары лекарственных трав. Ромашка, шалфей, календула. Чайную ложку сырья залить стаканом кипятка, настоять 5-10 минут, перед применением процедить.
Аптечные препараты
Для полоскания горла беременным из аптечных препаратов можно использовать раствор фурацилина, Хлорофиллипт, Гивалекс, Ротокан.
источник
Беременность приносит не только радость, но и проблемы. Самым большим кошмаром каждой беременной женщины являются возможные проблемы со здоровьем, которые необходимо решать осторожно и, в то же время, тщательно. У вас никогда не было проблем с ушами, и вдруг – вы начинаете страдать от обычной заложенности, шума, боли или покалывания? Давайте попробуем разобраться, что делать когда болит ухо при беременности.
Возбудитель проблем с заложенность или болью в ушах может иметь более глубокий и менее серьёзный характер. Бактерии находят путь во внутреннее ухо легче во время беременности, когда женский организм более восприимчив к вирусным заболеваниям и лучше кровоснабжается. Таким образом, заболеть легче. За ушные инфекции могут быть ответственны, например, холод, пребывание в неотапливаемом помещении, сквозняки, аллергия, простуда или даже опухшие гланды. Из-за воспаления доходит к блокированию евстахиевой трубы, соединяющей среднее ухо с глоткой. Это может привести к инфекции, накапливанию ушной серы, созданию «пробки» и, в худшем случае, к потере слуха. У вас имеется подозрение на ушную инфекцию, вас беспокоит частая заложенность или боль в ушах? В таком случае, вы ответите утвердительно на следующие условия:
- пульсирующее ощущение внутри уха,
- ушной шум,
- сильная головная боль,
- жидкие выделения из уха,
- неприятное давление в ушах,
- отёчности.
Определённая отёчность может остаться без вашего внимания, но врач очень легко её определить благодаря своим специальным инструментам. У вас болит ухо во время беременности и вы хотите попробовать лечение в домашних условиях? Это возможно.
Прежде всего, помните, что, если боль в ухе вас значительно ограничивает, вы страдаете от лихорадки и сильной боли, обратитесь к врачу, как можно скорее! Тем не менее, если заложенность или болезненность в ушах умеренная, и возникает без каких-либо других сопутствующих проблем, вы можете использовать лечение в домашних условиях. Однако, эти методы являются индивидуальными и не обязательно помогут каждому.
Уксус способен вылечить почти всё, и уже наши бабушки пользовались его свойствами не только на кухне, но и в аптечке. Чайную ложку уксуса и чайную ложку воды хорошо перемешайте, и раствором осторожно протрите ухо. После этого 15 минут отдохните, уксус оставьте высохнуть полностью, не вытирайте и не смывайте. Применяйте 2 раза в день.
Соль также может помочь при заложенности и боли. Приготовьте горячий компресс: в мокрый носовой платок положите 3 чайные ложки подогретой соли. Приложите к уху в течение 10 минут.
Чеснок известен своими антибактериальными свойствами. Измельчите его или используйте домашнее чесночное масло. Из смеси можете сделать раствор, которым будете протирать ухо. Будьте осторожны, чтобы кусочки чеснока не попали глубже в ухо!
Во время беременности врачи не советуют излишне обременять организм лекарствами и антибиотиками. Действительно, они могут значительно ослабить иммунную систему. Любое воспаление уха, однако, не стоит недооценивать. Оно может привести к операции, которая способна поставить под угрозу здоровье больше, чем сам приём лекарств. Остерегайтесь неправильной очистки уха, попадания в ухо воды и не используйте беруши.
Воспаление среднего уха (лат.: otitis media) является очень распространённым заболеванием, которое, в первую очередь, поражает детей в возрасте, преимущественно, от 6 месяцев до 3 лет. Часто болезнь сопровождает многие другие инфекционные заболевания, в частности, инфекции верхних дыхательных путей.
Средний отит может быть вызван вирусами (аденовирусы, вирусы гриппа А и В) или бактериями (гемофильная палочка, стрептококк, золотистый стафилококк и др.), часто возбудителем является их комбинация.
У взрослых людей отит может возникнуть, например, когда при воспалении носовых пазух они не снизят свою активность и не отдохнут. Тем не менее, даже банальная простуда может привести к воспалению и отёку слухового прохода, которые его закрывают и создают благоприятную среду для роста бактерий. Другие причины отита могут быть представлены изменениями давления воздуха, например, во время полёта или дайвинга. Кроме того, заболевания зубов, миндалин, горла или дёсен могут быть основной причиной инфекции, которая, в свою очередь, также влияет на среднее ухо.
В качестве первой помощи при отите служат классические обезболивающие (в виде сиропов или суппозиториев, есть подходящие лекарства для беременных, кормящих женщин и детей) или холодные компрессы на больное ухо. На ранних стадиях воспаления, врач может прописать подходящие антибиотики. Средний отит, однако, часто требует срочного хирургического вмешательства и поэтому является очень распространённой причиной обращения в неотложную помощь. Если барабанная перепонка под давлением гнойной жидкости становится значительно выпуклой, врачом осуществляется парацентез – прокол барабанной перепонки. Врач прокалывает специальной тонкой иглой барабанную перепонку, что способствует вытеканию гноя, который находится в среднем ухе. Сам по себе парацентез является очень болезненным (поэтому может проводиться под местной анестезией), но после вытекания гноя происходит последующее немедленное облегчение боли.
По усмотрению врача после операции назначается курс антибиотиков, пригодных для лечения среднего отита в период беременности. После процедуры необходимо удерживать слуховой канал чистым, т.к. в течение нескольких дней из уха может вытекать остальная части гнойной жидкости.
В ухо также можно капать борную кислоту. После закапывания следует лечь на поражённое ухо с носовым платком, что позволит вытеканию выделений. Важно также поддерживать дыхательные пути, используя назальный капли для их освобождения.
Неприятным осложнением заболевания является повторяющееся воспаление, которое может произойти с гораздо большей интенсивностью. Поэтому отит не следует недооценивать, его необходимо долечить, чтобы избежать таких серьёзных осложнений, как постоянное ухудшение слуха.
Это – острое воспаление, поражающее кожу слухового прохода. Инфекция кожи может быть вирусной, бактериальной или грибковой. Воспаление часто происходит после пребывания в море (в ушной канал могут попасть песчинки), после купания в грязной воде или химически очищенной воде в бассейне, которая может проникать в ухо и не вытекать после пребывания в пыльной среде. Часто причиной заболеваний слухового прохода является засорение прохода ушной серой, например, из-за неправильной чистки с последующим развитием инфекции. Воспаление наружного слухового прохода отражается стойкой болью в ухе. Ухо становится чувствительным к прикосновению. Лихорадка встречается только спорадически.
Боль иногда сопровождается жжением, усиливающимся при прикосновении к поражённым участкам кожи при движении ушной раковины. Подозрение на воспаление наружного слухового прохода должна возникнуть в случае появления боли в ушах без предварительного ринита и с присутствием болезненного увеличения лимфатических узлов под ушами.
- Нарушение защитного барьера кожи;
- Отсутствие защитной ушной серы;
- Нарушение целостности кожи – физические или химические воздействия (мацерация кожи в условиях повышенной влажности, под воздействием хлорированной воды в бассейне, вследствие пребывания в сухих пыльных условиях), воспаление кожи слухового прохода в анамнезе или экзема кожи в ушном канале.
Различаются 2 формы отита:
- Диффузная форма – сопровождается воспалением кожи по всей наружной части слухового прохода. Кожа опухает, становится болезненной, происходит шелушение и просачивание. Просачивание может достичь такого уровня, что вместе с шелушением полностью закрывается слуховой канал, что приводит к потере слуха. Воспаление наружного слухового прохода может распространиться на окружающую кожу ушной раковины или лица, а также лимфатические узлы вокруг уха. Более тяжёлые формы сопровождаются высокой температурой.
Основа лечения диффузной формы заключается в применении ушных капель. Для более лёгких течений заболевания достаточного борной кислоты или её смеси со спиртом. В тяжёлых условиях врач назначит капли или мази, содержащие антибиотики, возможно, антибиотик в таблетках, допустимый в период беременности. Эффект лечения приходит только после 24-48 часов использования. Важно очищение слухового прохода от шелушащейся кожи, с интервалом 1-2 дня.
- Ограниченная форма – возникает болезненная, покрасневшая локализация, в центре которой, как правило, находится волосок (где и произошло проникновение инфекции). Постепенно доходит к образованию гнойного очага, который позже спонтанно прорывается.
Лечение ограниченной формы заключается в ограничении воспаления. Наносите на локализацию поражения полоску марли, смоченной в концентрированном спирте или мазь, содержащую антибиотики. При формировании гнойного очага, необходимо, чтобы врач его осторожно опорожнил путём создания разреза кожи. Как правило, необходимостью является приём общих антибиотиков, позволенных при беременности.
источник
 Беспокоят суставы? Пожалуйста, воспользоватся данными рекомендациями, если у вас болят суставы больших пальцев рук.
Беспокоят суставы? Пожалуйста, воспользоватся данными рекомендациями, если у вас болят суставы больших пальцев рук.