Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Добрый день. Возможно ли такое, чтобы хронический тонзиллит был причиной боли в суставах. Такой диагноз мне поставили три года назад, и вот в прошлом месяце помимо болей в горле беспокоят также боли в коленных суставах. С наступлением холодов боль усиливается.
Хронический тонзиллит – достаточно серьезное заболевание парных миндалин, которое может привести к ряду серьезных осложнений. Возникает он как следствие не вовремя пролеченной, либо не до конца вылеченной ангины (это может быть как фолликулярная, так и лакунарная ангины). Катализатором данного заболевания является слабый иммунитет, который может стать причиной нерационального питания, чрезмерного приема антибиотиков, неполадок в работе ЖКТ.
Опасность тонзиллита заключается в том, что его симптомы не столь заметны. Могут беспокоить боли в горле по утрам, но они быстро проходят. Также может быть неприятный запах изо рта, но многие связывают это не с кариесом, и занимаются лечением зубов. Такие боли и запах являются причиной образования гнойных пробок в гландах, которые в зеркале рассмотреть невозможно. На клеточном же уровне происходить интоксикация организма всевозможными бактериями, вирусами. Эти вредоносные микроорганизмы через кровь распространяются по всему организму и вызывают ряд заболеваний: сердечно сосудистой системы, суставов, почек, заболевания женских органов (что может привести не только к воспалениям, но и к нарушениям месячного цикла). У мужчин может развиться импотенция.
Если на фоне тонзиллита возникают проблемы с суставами, то нужно обращаться сразу к нескольким врачам: ревматологу, ЛОРу. Первый врач должен осмотреть суставы (пальпация, проведение различных тестов), опросить о симптомах, назначить ряд анализов на ревмопробы, а также ОАМ, ОАК. Кроме того, для исключения жидкости в суставах назначают УЗИ или МРТ. В случае подтверждения ревматизма заболевание лечится в комплексе. Кроме того, причиной болей в суставах может служить ревматоидный артрит, который может развиться из-за инфекции, что провоцирует ангину.
Что же касается ЛОР-врача, он должен назначит лечение тонзиллита. Путей решения данной проблемы несколько: консервативное лечение, которое предусматривает прием антибиотиков, физиопроцедуры, промывания, а также хирургическое вмешательство. При консервативном лечении обязательно нужно взять посев из миндалин, чтобы установить, какая именно инфекция провоцирует данное заболевание. Параллельно назначается обследование у гастроэнтеролога: если имеются заболевания ЖКТ медикаменты не будут усваиваться, а значит нужный эффект не будет достижим.
Организм человека является сложной и единой саморазвивающейся и саморегулируемой системой, который находится в постоянном взаимодействии с окружающим миром. Он способен к восприятию, хранению и передачи информации. Любые изменения психосоматического состояния человека сигнализируют о наличии какого-либо патологического процесса в организме. Вследствие этого могут возникнуть необратимые патологии.
Присутствие ощущения комка в горле и боли в грудине – это не романтический отрывок из сочинения, а начало абсолютно реального физиологического заболевания. Имеются несколько факторов для появления данной симптоматики, и, как правило, большинство из них диагностирует тяжелые соматические заболевания в организме.
Возникновению симптоматики боли в груди и кома в горле могут способствовать абсолютно разные причины заболеваний. Каждый отдельный случай требуется индивидуального комплексного диагностирования.
В основной перечень стереотипности патологических процессов при ярко выраженном анамнезе первичного обследования выделяются следующие патогенные развития:
- Заболевания системы кровообращения.
- Бронхолегочные болезни.
- Нарушение функций желудочно-кишечного тракта.
- Заболевания опорно-двигательного аппарата.
- Дисфункция эндокринологической железы.
- Инфекционные/бактериальные поражения верхних дыхательных путей.
- Психоэмоциональные потрясения.
Нередки случаи, когда ком в горле и боль в грудине являются следствием травматического повреждения органов грудной клетки:
- Перелом грудины/ребер.
- Повреждение или разрыв легких/бронхов.
Для точного диагностирования заболевания необходимы не только исследование симптоматических признаков, но и лабораторно инструментальные методы диагностики. В частности, потребуются биохимический анализ крови, ультразвуковые исследования, рентгенограмма и анализы мочи/кала.
Патологический процесс, обусловленный изменением состава, объема, кроветворения и кровотока также является причиной возникновения комка в горле, боли в груди. В основном считается следствием развития нескольких заболеваний кровеносной системы. Это может быть:
- Инфаркт миокарда.
- Инсульт.
- Гипертония.
- Атеросклероз.
- Тромбофлебит и иные подобные патологии.
Симптоматические проявления этих болезней выражаются разнообразно, в том числе:
- Ком в горле.
- Тяжесть и боль в грудине.
- Комок в грудной клетке.
- Озноб.
- Помутнение рассудка.
- Частичные или полные судороги.
- Слабость в конечностях.
- Важный психологический фактор – нарастающее чувство страха.
При данных проявлениях необходимо срочное вмешательство специалиста. Все вышесказанные заболевания имеют максимально негативные последствия в виде инвалидности, полной парализации организма и смертельного исхода.
До приезда скорой помощи необходимо соблюдать постельный режим и пить поменьше жидкости до выявления анамнеза.
Все эти патологии легко выяснить, если своевременно проводить профилактическую диагностику биохимического анализа крови.
При любых показателях, отклоняющихся от нормы в ту или иную сторону, следует соблюдать минимальные требования врачей по диетологии. А в некоторых случаях придется принимать препараты.
Патологические процессы, происходящие в бронхолегочной системе, которые провоцируют появление боли и кома в грудной клетке и горле, могут быть как хронического, так и острого характера. При любом воспалительном процессе дыхательных путей идет опухание тканей органов, что естественным путем давит на нервные окончания грудной клетки и трахеи. Именно поэтому и вызываются болезненные ощущения.
Все подобные заболевания имеют ярко выраженный симптом в виде кашлевого синдрома, поэтому спутать его достаточно сложно даже при минимальной осведомленности. Но, так как это может быть и легкой простудой и тяжелой болезнью, следует внимательно отнестись к симптоматике.
Такие симптомы, как ком в горле и боль в грудной клетке могут быть спровоцированы такими заболеваниями, как:
- Туберкулез легких.
- Вирусная и грибковая инфекция дыхательной системы.
- Онкология органов дыхательной системы и т. д.
Вирусная и грибковая инфекция (ОРВИ, грипп, бронхит) знакома каждому жителю земного шара. При надлежащем поведении, приеме распространенных медикаментов и витаминных комплексов болезнь чаще всего благополучно проходит, не оставляя после себя негативных осложнений.
Сложнее обстоит дело с пневмонией. Данное заболевание желательно лечить в специализированных учреждениях, так как процесс развития болезни довольно стремительный. При непрофессиональном лечении может быть крайне неблагополучный исход.
Онкологические заболевания диагностируются только специалистами. Но явные признаки наличия каких-либо новообразования в организме – это не проходящие опухоли, которые могут прощупываться при пальпации. Также появляется снижение голосового тембра (хриплый голос), снижение веса, серый цвет лица и постоянное чувство ноющей боли.
Отдельная тема – это туберкулез легких. Он протекает как в явной, так и скрытой форме. В ранний период заболевание может проявляться незначительными признаками, поэтому требуется обследование при минимальных намеках на дисфункции легочной системы.
Диагностика заболевания проводится через лабораторное исследования крови (на предмет присутствия палочки Коха), исследование мокроты и рентгенографию/томографию грудной клетки.
Болезнь опасная и чрезвычайно заразная, поэтому чтобы обезопасить окружающих людей и предотвратить развитие заболевания, рекомендуется обратиться в лечебное учреждение.
При заболеваниях бронхолегочной системы кроме симптомов кома в горле и затрудненном дыхании, есть вероятность выделения крови при харканье, частая рвота, повышенная температура и «холодный пот».
Пищеварительная система человека – это оплот всех жизнедеятельных функций организма. При абсолютно здоровых пищеварительных органах риск развития любых заболеваний значительно снижается.
Болезням сопутствуют следующие симптомы:
- Изжога.
- Непроизвольная отрыжка.
- Зависимость от приема и консистенции пищи (при приеме жирной пищи или газированных напитков болезненные ощущения возрастают).
- Неприятный (горький/соленый) вкус в ротовой полости.
- Необязательные факторы – тошнота, рвота, диарея.
Все эти симптомы также могут быть спровоцированы многими заболеваниями. Поэтому поставить диагноз только по нескольким признакам невозможно. Тут требуется тщательная проверка на ультразвуковом аппарате, процедура гастроскопии, биохимический анализ крови и консультация гастроэнтеролога.
Только после правильно проведенной диагностики можно назначать соответствующее лечение.
У патологий пищеварительной системы, вызывающие ком в грудине и горле, причины могут быть следующего характера:
- Патология нижнего пищеводного сфинктера (гастроэзофагеальный рефлюкс).
- Воспалительные дистрофические изменения слизистой желудка (язвенная болезнь, гастрит и т. д.).
Патологический сфинктер – это довольно распространенная врожденная патология. При активном образе жизни может никак не проявляться. Суть болезни заключается в неплотно закрывающемся клапане из пищевода в желудок. Из-за этого желудочный сок, не переваренная еда и прочее содержимое желудка выплескивается обратно в пищевод.
Главная рекомендация при данном заболевании – не ложиться/садиться после приема пищи, так как тело должно находиться в вертикальном положении минимум полтора часа. Зачастую врачами рекомендуется совершать пешие прогулки после еды.
Язвенная болезнь и другие подобные патологии требуют соблюдения диеты и обязательного медикаментозного лечения. При запущенном состоянии язвы или эрозии стенок желудка может произойти разрыв желудочной ткани, что приведет к перитониту.
Любые физиологические изменения в суставах и костной ткани человека всегда имеют ярко выраженный характер. При нарушении каких-либо проходящих процессов, изменениях, нарушениях, деформации позвоночника и грудной клетки боли появляются не только в грудине и горле, но и отражаются на всех участках тела.
Заболевания могут иметь как травматический характер, так и последствие нарушения обмена веществ, нехватки витаминов в организме и осложнения после ряда заболеваний.
Особенно распространенные в наше время патологии, связанные с заболеванием позвоночника и суставов – это:
Эти заболевания все чаще поражают современную молодежь в связи с неполноценным питанием, неактивным (сидячим) образом жизни и нарушением экологического фона в стране. Опасность данных болезней заключается в возможности появления грыжи позвоночника, дистрофии суставных хрящей и полной дегенерации клеток костной ткани.
Неправильная осанка провоцирует возникновение патологии желудочно-кишечного тракта, образование камней в желчном пузыре. Приводит к обеднению структуры печени и еще многочисленным процессам, на первый взгляд не связанных с позвоночником.
Симптоматика заключается в следующих проявлениях:
- Быстрая утомляемость.
- Боль в грудине, пояснице, руках, шейных позвонках.
- Затрудненное дыхание, пресловутый «ком в горле».
- Боль в горле и грудной клетке.
- Ощущение холода в руках и ногах.
- Частые головные боли.
- Ухудшение памяти.
- Онемение конечностей и т. д.
Для лечения и предотвращения болезней позвоночника требуется не только лечебная гимнастика, массаж и ношение корсета. Обязательная и консультация невролога.
Лечение заболевания имеет длительный характер. Только комплексное принятие мер может предотвратить развития необратимых процессов в организме, таких как паралич конечностей или полный паралич.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Нарушения функциональности эндокринной системы может спровоцировать многочисленные патологии и отклонения как в психическом, так и в физическом развитии.
Сама эндокринная система занимается выработкой жизненно необходимых гормонов. Эти гормоны синтезируются в эндокринных железах и регулируют (совершают) все процессы, происходящие в организме. Ощущение кома в горле и боли в грудине может быть спровоцировано как дисфункцией или гиперфункцией работы щитовидной железы, так и патологией в работе надпочечников.
Как правило, все гормональные нарушения в организме выявляются изменениями человеческого тела и общего состояния. Могут появляться панические атаки, повышенная раздражительность, агрессия или плаксивость. Также наблюдается постоянная смена настроения.
При патологии щитовидной железы происходят видимые обычному глазу изменения в шейном отделе человека:
- Щитовидная железа опухает.
- На ощупь становиться твердой.
- При гиперфункции (диффузный токсический зоб) наблюдается выпучивание глазных яблок (Базедова болезнь).
- Недостаток выработки гормонов (гипофункция) приводит к снижению памяти, умственных способностей и общему состоянию вялости и «заторможенности».
При любых нарушениях функциональности эндокринной системы необходимо срочное обращение к эндокринологу за консультацией.
Диагностирование системы происходит довольно длительное время, поэтому проверку наличия гормонов, стабильность их выработки и роста лучше производить при госпитализации.
Самостоятельное лечение данных патологий не рекомендуется, так как без тщательной диагностики выявить этиологию заболевания невозможно.
Также причиной появления комка в горле и боли в грудине могут являться инфекционные и бактериальные заражения органов верхних дыхательных путей. Это может быть как острый/хронический тонзиллит, ларингит, так и более тяжелые заболевания. К ним относятся:
Первичный анамнез перечисленных заболеваний может проявляться в виде неприятных ощущений, першения в горле, головной боли и в грудной клетке. Следующий этапом развития заболевания является озноб, повышение температуры, а при некоторых заболеваниях (корь, скарлатина) на теле появляется красная сыпь.
В данный момент времени эти патологические процессы легко излечиваются антибиотиками. Риск получить осложнения от заболевания крайне мал.
Кто не среагирует на появившийся дискомфорт, когда «не мочь» терпеть боль, вовремя, то на лечение потратит гораздо больше времени. Ведь в основном ком в горле, болезненность грудной клетки – признаки начавшегося заболевания. А лечение на первых этапах эффективней.
Лимфоузлы являются базовыми составляющими лимфатической системы, которые являются источниками продуцирования лимфоцитов. Эти иммунные клетки могут нейтрализовать вирусы, которые поступают в организм извне.
Воспаление лимфоузлов наблюдается при многих инфекционных заболеваниях и некоторых патологических состояниях. При попадании инфекционного агента внутрь организма происходит активизация лимфосистемы и усиленная выработка таких клеток, что провоцирует увеличение лимфоузлов.
Почему воспаляются лимфоузлы на шее? Этот вопрос волнует многих пострадавших. Причины на то разнообразные. Воспаление может быть как самостоятельным заболеванием, так и проявлением совсем иной патологии.
Лимфоузлы на шее являются следствием протекания многих процессов в таких областях, как лицо, шея, рот, ушные раковины. Именно поэтому можно выделить следующие причины их воспаления:
- Причины могут быть в инфекционных патологиях дыхательной системы и рта. Это может быть заражение ОРВИ, гриппом, ангиной, ветряной оспой, а также отит, кариес.
- Иммунные причины, а именно, недолеченные патологии, переохлаждение, нехватка в организме витаминов, сильный стресс.
- Травматические причины: получение случайных механических повреждений и травм узлов.
- Иные причины могут крыться в нарушенном обмене веществ, болезнях щитовидной железы, аллергии, хроническом алкоголизме.
Если лимфоузлы воспалились сзади и ощущается боль, это указывает на такие патологические процессы в организме:
- краснуха;
- возникновение токсоплазмоза;
- проявления острого фарингита;
- наличие системной красной волчанки;
- также воспаление лимфоузлов сзади говорит о присутствии туберкулеза.
Если боль и воспаление имеется только справа, это сигнализирует об имеющихся процессах в организме, таких, как воспаление в правой половине горла, увеличение и воспаление правой доли щитовидной железы или воспаление миндалины справа.
Если произошло воспаление и увеличение лимфоузлов, могут быть проявлены такие симптомы.
Боль – самый первый и частый симптом при воспалении. Сильно болит шея и горло при глотании, особенно после прохождения пищи по гортани. Этот симптом нередко может иррадиировать в подбородок.
В том месте, где наблюдается боль, прощупывается некая горошинка, которая является подвижной. Когда воспаление довольно выраженное, увеличение такой горошинки уже более заметно и может достигать 5 сантиметров в диаметре. В этом случае понадобится противовоспалительное лечение.
В ситуации, когда отмечается бугристость и нечеткость контуров горошинки, она неподвижна, это может говорить о наличии лимфоузла с аномальными клетками. В этом случае имеет место лимфаденопатия.
Область выше воспаления может покраснеть.
Также проявляются распространенные симптомы: общее недомогание, повышение температуры, головные боли.
Симптомы воспаления лимфоузлов возникают после провоцирующей их причины: синдрома боли в горле, ОРЗ, высыпаний при кори или краснухе и т д.
Симптомы такой патологии у ребенка могут быть следующими. В том случае, если воспаление – следствие вялотекущего воспаления в зоне головы и шеи или же иммунитет ребенка недостаточно силен для быстрого устранения инфекции, у него возникает шейный лимаденит хронической степени. При этом боль почти не ощущается, лимфоузлы слегка увеличены. Общее состояние ребенка без изменений, температура тела не повышается.
Если же воспаление и увеличение лимфоузлов – следствие бактериальной или вирусной инфекции, которая локализуется во рту, мягких тканях шеи или головы, возникают такие симптомы, как повышение температуры, отечность шейного отдела, потеря аппетита. У более старших детей возникают симптомы тошноты, вялости, слабости, нарушения сна и бодрствования.
Лечение такого явления, как увеличение и воспаление лимфоузлов на шее, врач определяет, исходя из того, каков возраст больного, его общее состояние, результаты проведенных обследований, причины возникновения патологии. Очень важно прислушиваться к рекомендациям врача и своевременно прибегать к его помощи, ведь такое заболевание является опасным.
В основном, когда наблюдается боль и воспаление лимфоузлов, назначают консервативное лечение. Такое лечение показано при отсутствии риска распространения инфекции. При этом человек должен соблюдать постельный режим, находиться на улице не длительное время, избегать жару, сильный ветер, не посещать спортивные секции.
Также, когда сильно болит воспаленный участок, врач назначает лечение антибиотиками, которые подбирает, исходя из того, какова чувствительность на них у человека. Усугубление течения болезни может наступить при сильных переживаниях, стрессе, нагрузках, несоблюдении диеты и режима дня.
Не менее действенно «лечение питанием». Иными словами, человек должен придерживаться такой диеты:
- Исключение из рациона приправ, пряностей, острой, жирной, жареной пищи, маринадов, алкоголя и газированной воды.
- Необходимо калорийное питание.
- Пища не должна раздражать горло.
- Потребляемая жидкость должна быть теплой.
- В пищу рекомендовано включить жидкие каши, супы.
- Также целесообразно потребление отварных овощей и фруктов, рыбы, котлет.
В том случае, если такое заболевание является следствием вирусной инфекции, лечение дополняется поливитаминными и иммуностимулирующими препаратами.
Если боль и увеличение лимфоузлов характеризуется гнойной формой болезни, врач назначает оперативное лечение, в ходе которого производят вскрытие очага и удаление его содержимого. Далее показано антибактериальное лечение.
Иногда боль и отек устраняются физиотерапией. Но такое лечение необходимо проводить осторожно.
Конечно, можно! Даже нужно! Каждому должно быть известно, что только комплексное лечение поможет избавиться от патологии.
Лечение в домашних условиях может быть следующим:
Применение отваров. Если болят и воспалились лимфоузлы, можно делать различные отвары для лечения. Пример: шишки хмеля, душицу и тысячелистник смешивают в одинаковом количестве и заливают кипятком. Оставить настаиваться средство на протяжении десяти минут. Употреблять полученный отвар перед едой в количестве 10 мл.
Также можно делать настой из хвоща полевого, свежих листьев мяты или листьев черной смородины.
Применение настоек. Устранить боль и отек можно настойкой женьшеня. Употреблять лекарство внутрь 3 раза за день в количестве десяти капель. Также, если болит и опух лимфоузел, можно делать настой из канадского желтокорня, который продается во многих аптеках. Средство помогает снять отек и обладает антисептическим эффектом.
Проведение полосканий. Такое лечение важно делать, если увеличение лимфоузлов произошло по причине попадания инфекции в ротовую полость (при ангине, стоматите). В этом случае рекомендовано делать настой из цветков ромашки, которым полоскают горло и ротовую полость. Также можно проводить полоскания разведенным в воде соком алоэ.
Использование компрессов. Когда болят лимфоузлы, можно делать такой компресс: листья мяты измельчают блендером и кладут на марлевый отрезок, свернутый в 2 раза. Прикладывать компресс на воспаленный участок 3 раза в день.
Лечение массажем. Когда болят лимфоузлы по причине их воспаления, можно делать легкий массаж. Массажные процедуры могут способствовать ускорению выздоровления, а эфирные масла, которые применяются при массаже, — уменьшению дискомфорта в зоне очага.
Когда воспаленные лимфоузлы болят, массаж нужно выполнять тщательно. Следует соблюдать аккуратность и плавность движений. Лимфоузлы могут болеть при выполнении массажа. В этом случае важно поменять движения на более легкие. Во время массажа человек должен лежать с немного приподнятым вверх подбородком. Длительность массажа не должна превышать десяти минут.
При выполнении массажа используют такие масла, как эвкалиптовое, лавандовое и чайного дерева.
С помощью мазей. Как только был проведен массаж, место воспаления рекомендовано смазать мазью с противовоспалительным эффектом. Это может быть мазь Вишневского, Ихтиоловая мазь. Такую мазь можно сделать и в домашних условиях: нутряной жир растапливают на водяной бане, добавляют ложку травы норичник и оставляют париться на протяжении одного часа. После этого жир отцеживают от травы и используют для растирания воспаленного участка.
Стоит отметить, что любое лечение должно быть согласовано с лечащим врачом. Иначе оно будет бездейственным!
2016-10-17
источник
С состоянием, когда болит горло, ломит тело, но нет температуры, сталкивался практически каждый человек.
Как правило, речь идет об инфекции бактериальной либо вирусной природы.
Ориентируясь на симптоматику, можно поставить один из нескольких диагнозов:
- ларингит,
- ОРЗ,
- острый тонзиллит и другие его разновидности.
В любом случае состояние, которое характеризуется перечисленными симптомами нельзя оставлять без должного внимания, поскольку это чревато серьезными вредом для здоровья.

Существует несколько причин, по которым может болеть горло. Например, когда в организм попадают вирусы, то чаще всего нет повышения температуры, поэтому можно обойтись обычными противовирусными средствами. В этом случае горло болит не очень сильно, но больно глотать.
При раздражении слизистой горла, что чаще всего бывает при аллергической реакции, происходит отек, поэтому горло начинает болеть, но температуры нет.
Если есть ларингит, у человека может полностью или частично пропадать голос. В начале развития заболевания, многие больные отмечают, что испытывали режущую боль, а затем резко сел голос.
Иногда перенапряжение мышц гортани или травма ведут не только к срыву голоса, но и к развитию болевых ощущений горла.
Практически каждый знает, что необходимо сделать в первое время после того, как заболело горло, а именно:
- Полоскать горло содовым раствором или ромашкой. Проводить процедуру около трех раз в день.
- Использовать спреи типа Тантум Верде или Гескорал,
- Употреблять рассасывающие таблетки, например, Стрепсилс или Лисобакт. Они смягчают горло и оказывают обеззараживающее воздействие.
Если делать вышеперечисленное, то в последующие двое суток боль должна снизиться или пройти. Если этого не произошло, необходимо обратиться к врачу.
Когда человек длительное время находился на холоде и почувствовал переохлаждение, вероятность заболевания существенно повышается. Как правило, это бывает в период межсезонья, когда люди часто одеваются не по погоде.
Простуда начинается поэтапно. В определенный момент человек начинает ощущать, что болит горло, закладывает нос и ломит тело. Через некоторое время нос закладывает полностью и дискомфорт усиливается.
Особое внимание следует уделять ликвидации симптомов простуды, поскольку она вызвана переохлаждением, а не попаданием микроорганизмов внутрь человека.
Когда вирус попадает внутрь организма, то сталкивается с преградой в виде горла и носовой полости. Если вирус преодолевает барьер носа, тогда он «оседает» в горле.
Кроме боли горла, попадание вирусной инфекции выражается в следующем:
- общее недомогание, проявляющееся желанием поспать и отдохнуть,
- ломит и болит тело,
- человек быстро утомляется.
В первое время симптоматика будет выраженной, но горло начинает болеть постепенно.
Если точно известно, что в организм попал вирус, необходимо:
- пить много воды, чтобы токсины выводились из организма,
- пользоваться лекарственными спреями,
- проводить регулярные полоскания горла.
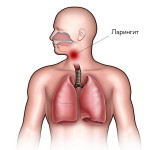
Некоторые люди отмечают, что сначала начинает болеть горло и становится сложно говорить, а спустя 2-3 часа голос пропадает либо становится хриплым.
При ларингите нет повышения температуры тела, несмотря на то, что гортань практически полностью воспалена. Это объясняется тем, что вирусы остаются в самом горле, не проникая далее. Если к ларингиту присоединится еще и бактериальная инфекция, то произойдет резкое повышение температуры.
Если выявлен ларингит, необходимо:
- употреблять большое количество горячего питья, чтобы расслаблять связки и способствовать отходу слизи,
- не напрягать связки разговором,
- использовать противовирусные и антибактериальные средства,
- применять антибиотики, если отек распространился дальше,
- делать согревающие компрессы, которые помогут слизи, накопившейся на связках, быстрее выходить,
- производить орошения,
- принимать витаминные комплексы и препараты, повышающие иммунитет.

Изначально больной думает, что боли возникли из-за простуды. Аллергию легко спутать с простудным заболеванием вследствие похожести симптомов, но лечение кардинально отличается.
Кроме этого, боли в горле при отсутствии температуры могут быть обусловлены:
- действием табачного дыма. Как правило, нормально воспринимать сигаретный дым могут только курильщики,
- загрязненный воздух. Жители крупных промышленных мегаполисов часто страдают от ощущения першения и боли в горле, что обусловлено постоянным присутствием в воздухе вредных элементов,
- сухой воздух. Во многих случаях, люди чувствуют дискомфортные ощущения гортани в начале отопительного сезона, поскольку слизистая оболочка страдает от просушивания,
- продукты питания. Часто аллергия на определенные продукты проявляется не кожными высыпаниями и зудом, а ощущением першения и боли в гортани,
- пыльца растений и цветы. Весной и в начале лета (то есть во время цветения), у аллергиков начинается время обострения недуга, во время которого у них закладывает нос и появляется дискомфорт в горле.
Если причина болевых ощущений состоит именно в воздействии аллергенов, то кроме боли горла будет наблюдаться насморк, сильный зуд и слезливость.
Чтобы облегчить патологические состояния, следует принять определенные меры:
- в срочном порядке ликвидировать аллерген. Необходимо быстро уйти от раздражителя либо исключить из рациона определенные продукты,
- промыть нос и хорошо прополоскать горло слабым соляным раствором, который удалит частички аллергена,
- увлажнить воздух в помещении. В жилом доме оптимальная влажность должна составлять 60%.
Не все люди успешно отличают простое раздражение слизистой оболочки от заболевания, поэтому начинают пользоваться спреями и сосудосуживающими каплями, что не приносит эффекта.
Мнение о том, что к врачу не нужно обращаться, если долго болит горло и одновременно ломит тело, является ошибочным и приводит к тому, что патологические состояния начинают быстро усугубляться.
Есть определенные ситуации, когда обращение к врачу должно быть незамедлительным, в частности:
- болевые ощущения в горле не проходят на протяжении двух суток интенсивного лечения в домашних условиях,
- несмотря на проводимую терапию, степень дискомфорта нарастает,
- степень боли очень сильная, трудно глотать и открывать рот,
- ломит тело и одновременно болит горло, при этом начинается сыпь на теле, которая не исчезает после употребления антигистаминных лекарств,
- мышцы тела и горло болят на протяжении длительного времени. Это может свидетельствовать об обострении хронических заболеваний, которые нужно лечить.
Во всех случаях, указанных выше, важно незамедлительно проконсультироваться с врачом, для того, чтобы он выявил истинную причину заболевания и назначил адекватное лечение.
Когда человек испытывает общее недомогание, сочетающееся с болями в горле и ломотой в теле, даже при отсутствии температуры, не следует заниматься самолечением, особенно длительное время. Что делать при болях в горло помогут понять специалисты в видео в этой статье.
источник
Подскажите, кто знает! У меня РА поставили год назад, и такая вещь происходит :
чем сильнее болят суставы тем сильнее болит горло при глотании, ну точно как при
ангине, что первично, что вторично непонятно, но боль в горле бывает такая сильная,
что приходиться не глатать, а сплёвывать слюну. Ну очень тяжко, когда у тебя болят все сутавы, вплоть до челюстных и шейных, да ещё и все симптомы ангины.
Врачи горло смотрят, вроде никакой ангины не видят.
Было ли у кого нибудь такое?? Какая тут может быть связь?
- Пол: Женщина
- Город: азань
- Пол: Женщина
- Город: Димитровград
- Пол: Мужчина
- Город: Донбасс
Подскажите, кто знает! У меня РА поставили год назад, и такая вещь происходит :
чем сильнее болят суставы тем сильнее болит горло при глотании, ну точно как при
ангине, что первично, что вторично непонятно, но боль в горле бывает такая сильная,
что приходиться не глатать, а сплёвывать слюну. Ну очень тяжко, когда у тебя болят все сутавы, вплоть до челюстных и шейных, да ещё и все симптомы ангины.
Врачи горло смотрят, вроде никакой ангины не видят.
Было ли у кого нибудь такое?? Какая тут может быть связь?
Неправильно, ты, дядя Федор, бутерброд ешь…
- Пол: Женщина
- Город: Москва
Сергей Владимирович (21.4.2010, 20:28) писал:
б-нь Шегрена+СКВ?
с 1993 г
лечение-гомеопатия
я буду счастливой не смотря ни на что
- Пол: Мужчина
- Город: Донбасс
Наталия (21.4.2010, 19:30) писал:
Неправильно, ты, дядя Федор, бутерброд ешь…
Наталия (21.4.2010, 20:30) писал:
температура есть 37.3- 37.4, если ну очень сильно болит — может подняться до 38.
- Пол: Женщина
- Город: Москва
- Пол: Женщина
- Город: Москва
Подскажите, кто знает! У меня РА поставили год назад, и такая вещь происходит :
чем сильнее болят суставы тем сильнее болит горло при глотании, ну точно как при
ангине, что первично, что вторично непонятно, но боль в горле бывает такая сильная,
что приходиться не глатать, а сплёвывать слюну. Ну очень тяжко, когда у тебя болят все сутавы, вплоть до челюстных и шейных, да ещё и все симптомы ангины.
Врачи горло смотрят, вроде никакой ангины не видят.
Было ли у кого нибудь такое?? Какая тут может быть связь?
Сообщение отредактировал Октябрина: 18 Июнь 2012 — 05:09
- Пол: Женщина
- Город: Москва
Лабораторные параметры для установления диагноза синдрома Стилла у взрослых до настоящего времени не определены. Лабораторные тесты отражают системную воспалительную природу патологического процесса и наблюдаются практически у всех больных, тем не менее лабораторные изменения являются важным ключом к установлению диагноза этого таинственного заболевания.
Наиболее часто лабораторные отклонения включают:
— значительное ускорение СОЭ
— лейкоцитоз, в большинстве случаев в пределах 15,0 – 30,0 х 109/л, обычно преобладают нейтрофилы
— повышение уровня ферритина
Хотя болезнь не имеет специфических серологических маркеров, в крови обнаруживаются высокие уровни белков острой фазы воспаления, таких как С-реактивный протеин, ферритин, сывороточный амилоид А, a-ацид-гликопротеин и a-анти-химотрипсин.
Повышение содержания ферритина является неспецифическим, но полезным для диагностики параметром. Могут наблюдаться очень высокие значения уровня сывороточного ферритина (> 10,000 mg/dl). Повышение уровня ферритина может быть результатом усиленного синтеза ферритина гепатоцитами, как реактанта острой фазы воспаления. Было также установлено, что гиперферритинемия связана с острым гемофагоцитозом. Последние исследования позволяют предположить, что интерлейкин-6 может индуцировать синтез ферритина полирибосомами печеночных клеток . Описаны несколько изоформ ферритина, одной из которых является гликолизированный ферритин. При синдроме Стилла у взрослых понижается уровень гликолизированного ферритина ( Большие критерии
1. Лихорадка 390С и выше продолжительностью не менее одной недели
2. Артралгия длительностью 2 недели и более
4. Лейкоцитоз (>10,0 х 109/л), > 80% гранулоцитов
2. Лимфаденопатия и/или спленомегалия
4. Негативный ревматоидный фактор и ANA
Для классификации болезни как синдрома Стилла у взрослых необходимо наличие 5 и более критериев, включая 3 и более больших критерия, и исключении других заболеваний.
С учетом наблюдения за больными и лабораторных исследований последних лет Fautrell B. и соавт. предложили новые критерии диагностики синдрома Стилла у взрослых.
Они включают:
Большие критерии:
-высокая лихорадка t->_39
-артралгии
-транзиторная эритема
-фарингит
-количество полиморфинонуклеарных клеток>_80%
-гликолизированный ферритин Малые критерии:
-макулопапулезная сыпь
-лейкоцитоз >_10,0
Для диагностике необходимо 4 и более больших критерия или 3 больших и 2 малых.
Сообщение отредактировал Наталия: 23 Апрель 2010 — 10:24
б-нь Шегрена+СКВ?
с 1993 г
лечение-гомеопатия
я буду счастливой не смотря ни на что
- Пол: Женщина
- Город: Москва
- Город: НН
Диагноз №1: синдром гипермобильности суставов
Диагноз №2: РА серонегативный 2010г. под вопросом, назначена консультация психо-невролога.
Диагноз №3: Смешанное заболевание соединительной ткани с признаками серонегативного ревматоидного артрита и системной красной волчанки (Антитела к ДНК+, антитела к кардиолепину+)
Метотрексат 10мг,
НПВП — аркоксия или кетанал симптоматически редко,
гепабене курс 3 недели раз в квартал.
алоэ курс 15 дней 1 раз в год,
паксил (антидипрессант) пью пока,
авамис (гормональный спрей в нос) симптоматически когда щиплет в носу,
вита шарм (витамины для волос) когда сильно лезут курс
кальций Д3 1 месяц — 1 раз в 3-4 месяца
.
Не прилагай столько усилий, все самое лучшее случается неожиданно!
источник
Часто ангину не считают серьезным заболеванием и относятся к ней несерьезно. Да, страдает общее состояние: температура может подниматься до очень высоких цифр, сильная боль в горле доставляет дополнительные неудобства, но эти симптомы довольно быстро проходят. Но многие даже не подозревают, что тонзиллит может иметь серьезные последствия. Возможны осложнения после ангины на суставы, сердце, почки. Казалось бы, как между собой связаны тонзиллит и суставы?
Почему после ангины болят суставы? Ангина — это острая форма тонзиллита. Вызывается подобная патология стрептококком. Воспалительные явления в горле развиваются стремительно: вечером человек может быть здоров, а утром он просыпается с болью при глотании и увеличенными миндалинами.
Стрептококки воздействуют на организм и вызывают сначала фарингит, ринит, ангину или скарлатину. Далее, при наличии предрасполагающих факторов, появляется ревматическая болезнь. Опасность тонзиллита заключается в том, что в некоторых случаях он может давать осложнения на миокард, почки и суставы. Так как антигены тканей сердца и суставов похожи на антигены стрептококка, то организм начинает поражать их, путая их со стрептококком.
То есть, организм начинает атаковать собственные ткани, вырабатывая специфические антитела. Поэтому тонзиллит и отеки суставов, боль в них имеют прямую связь. Даже после выведения стрептококка из организма поражение собственных органов и тканей не прекращается, так как продолжается выработка антител.
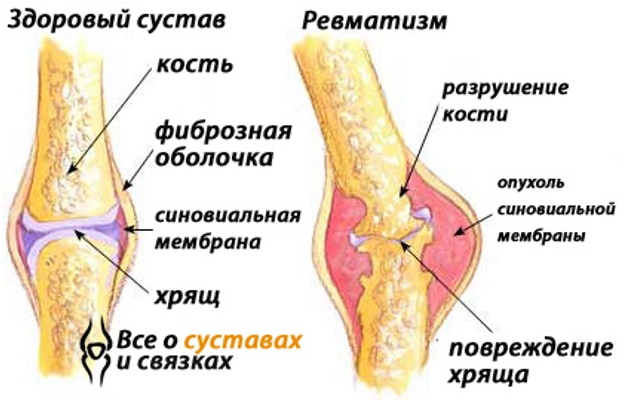
Один из признаков развивающегося ревматизма — при ангине ломит суставы. Их внешний вид также изменяется: появляется отек периартикулярных тканей, кожа в суставной области краснеет, становится горячей на ощупь. Больные становятся вялыми, жалуются на слабость и быструю утомляемость.
Ревматизм возникает вследствие следующих причин:
- При несвоевременном и неадекватном лечении острое заболевание переходит в хроническую форму. Если при хроническом тонзиллите ломит суставы, значит, развился ревматизм.
- После острой ангины суставы болят по причине развития аутоиммунных процессов, рассмотренных выше.
Обостряется ревматизм в холодное время года. В летний период симптомы болезни могут не проявляться.
Помимо ревматизма, после тонзиллита может развиться артрит. Эта патология характеризуется воспалительными процессами в сухожильно-связочном аппарате, хрящевой и костной тканях суставов, вызванными стрептококками. В результате происходит истончение хрящевых прослоек, деформация суставной области.
Чаще артрит затрагивает кисти рук, колено, локоть и стопы.
Причины ревматической патологии у ребенка и у взрослого одинаковы. К ним относятся:
- Наличие в организме стрептококка.
- Наследственная предрасположенность.
- Переутомление.
- Несбалансированное питание.
- Переохлаждение.
- Возраст от 7 до 15 лет.
- Женский пол.
Первые симптомы поражения суставной области появляются через 2 недели после начала стрептококковой инфекции. Процесс начинается с одного сочленения: возникает опухание, гиперемия и болезненность околосуставных тканей. Быстро формируется припухлость противоположного сочленения, то есть для данной патологии характерна симметричность поражения. Изменения затрагивают два или три суставных сочленения. В некоторых случаях за 2—3 суток патологический процесс распространяется быстро, затрагивая множество суставов (рук, ног, позвоночника, нижней челюсти). То есть, поражение при ревматизме носит летучий характер.
В процесс вовлекаются те суставные сочленения, которые подвержены большим нагрузкам, переохлаждениям, чаще травмируются. Но при своевременном лечении серьезных изменений в сочленении не будет. Возникающие поражения суставных структур являются обратимыми.
Ревматизм проявляется следующими симптомами:
- Лихорадка до 38 градусов и более либо повышение местной температуры в околосуставной области.
- Появление симптомов интоксикации: снижение аппетита, слабость, утомляемость.
- В это же время могут отечь и заболеть суставы. Кроме отечности, возникает покраснение кожи в околосуставной области. Все эти явления происходят симметрично на одном и другом сочленении. Если изменения появляются на одном коленном сочленении, то через полторы недели они будут заметны и на другом колене. Продолжаются атаки не более двух недель. В любой момент процесс может дать осложнение на сердце или почки.
- В случае локализации процесса в области плеча болевой синдром приводит к ограничению движений в верхней конечности. Если поражение затронуло колено, тазобедренное сочленение, голеностоп или стопу, то пациент не может ходить. В случае атаки на челюстно-лицевой сустав во время открывания рта, пережевывания пищи возникают затруднения из-за болезненных ощущений.
- С течением времени пациент отмечает, что совершать движения в суставе становится не так больно. Но это не означает, что заболевание прошло. Просто патология перешла в другую форму.
- В некоторых случаях болезнь протекает скрыто, не сопровождаясь болями и выраженной интоксикацией. Но при этом постоянно держится температура на уровне 37 градусов.
Осложнения на суставы после ангины у детей имеет следующие особенности:
- У ребенка осложнения на суставах появляются не ранее, чем через 3 недели после перенесенного тонзиллита.
- В короткие сроки поражается множество сочленений.
- Болезнь протекает на фоне высокой температуры.
- В суставной области заметен отек, начинают болеть и ломить локтевые и коленные суставы.
- При попытках движений боли резко возрастают.
- Кожные покровы в области суставов гиперемированые и горячие на ощупь.

Рассматриваемая патология относится к хроническим и рецидивирует под воздействием неблагоприятных факторов (переохлаждение, физические перегрузки, травмирование, весенне-осенний период).
На то, что развилось такое осложнение ревматизма, как артрит, укажут следующие симптомы:
- На кожных покровах в области суставов развивается гиперемия и отечность.
- После сна отмечается сильная боль и тугоподвижность в области больных суставов.
- Постоянная лихорадка при длительном течении процесса.
- Хруст в сочленениях при движениях, скованность движений. Если суставы начинают хрустеть, это свидетельствует об изменениях в хрящевой ткани.
- В общем анализе крови можно обнаружить признаки воспалительного процесса в организме.
- Подтвердить диагноз поможет иммунологическое исследование крови. В крови обнаруживаются антигены стрептококка.
- ЭКГ и ЭхоКГ зафиксируют наличие изменений в сердце.
- Чтобы оценить состояние суставных сочленений, нужно сделать их рентгенографическое исследование, пункцию, артроскопию, биопсию.
- В моче при вовлечении почечной ткани в патологический процесс обнаруживается белок, эритроциты, лейкоциты.
Так как рассматриваемый патологический процесс имеет хроническое течение, то он протекает с обострениями и ремиссиями.
В период обострения двигательная активность пациента должна быть ограничена для уменьшения нагрузки на пораженную суставную область.
Режим должен быть постельный (от двух недель до месяца), а при легком течении — полупостельный (сроком на 10 суток). По мере улучшения состояния двигательная активность пациента должна постепенно увеличиваться.
Полностью вылечить ревматизм нельзя, но активный процесс должен быть переведен в стадию ремиссии. Для терапии рассматриваемого осложнения стрептококковой инфекции используется медикаментозное, физиотерапевтическое лечение и диета.
Для устранения воспалительного процесса в суставной области применяются лекарственные препараты следующих групп:
- НПВС (нестероидные противовоспалительные средства) — устраняют болевой синдром, купируют воспалительный процесс в пораженной суставной области.
- Антибиотикотерапия. Для устранения патогенного влияния стрептококка в течение 15 дней назначаются инъекции антибактериальных препаратов из группы пенициллинов, цефалоспоринов или макролидов (ампициллин, цефазолин, эритромицин). Затем для профилактики кардиальных осложнений через каждые 20 дней пациент должен получать одну инъекцию данного препарата.
- Иммунодепрессанты назначают, чтобы повлиять на аутоиммунное воспаление. Эти препараты блокируют выработку антител организмом, тем самым купируя воспалительные процессы.
- Глюкокортикостероидные гормоны назначают при отсутствии эффекта от НПВС и антибактериальных препаратов. В течение нескольких дней гормоны помогут устранить все проявления ревматизма, но к их назначению нужно подходить очень осторожно.
Так как все лекарственные средства имеют свои противопоказания и побочные явления, назначает их врач в строго индивидуальном порядке.

Кроме того, во время обострения нельзя употреблять виноград, шпинат, щавель, бобовые, наваристый мясной бульон. Рыбу и мясо можно употреблять только в вареном виде.
Такая диета должна соблюдаться в течение всего периода атаки и в течение недели после ее прекращения.
При уменьшении активности процесса пациенту может быть назначена физиотерапия и лечебный массаж.
Что может дать лечебный массаж в данном случае? Он помогает устранить последствия постельного режима, вынужденной гиподинамии и улучшает кровоснабжение в пораженной суставной области.
Физиотерапевтическое лечение может проводиться как в поликлинике, так и в санатории.
В качестве физиотерапевтического лечения назначают следующие процедуры:
- УВЧ;
- аппликации парафина или озокерита;
- лекарственный электрофорез с растворами противовоспалительных и сосудистых препаратов;
- микроволновая терапия;
- прогревание суставов лампой инфракрасного света;
- электросон.
Чтобы избежать возникновения ревматической болезни, нужно вовремя лечить стрептококковую инфекцию, принимать курсами витаминные препараты, закалять организм, повышать иммунитет и соблюдать гигиенические нормы.
Профилактика осложнений на суставы после ангины включает следующие мероприятия:
- Профилактика инфекций респираторного тракта в осенне-зимний период.
- Своевременная санация очагов хронической инфекции.
- Исключение переохлаждений и перегрузок.
- Сбалансированное питание.
Осложнения после ангины на суставы наблюдаются часто. Поэтому так важно вовремя вылечить болезнь. После выздоровления нужно беречь организм, вести здоровый образ жизни, не переохлаждаться, принимать витамины и правильно питаться. Все это поможет избежать такой болезни, как ревматизм.
источник