Фарингит бывает разным; характер воспалительного процесса является определяющим при выборе лечения. Наличие гнойного экссудата говорит о том, что патологические изменения спровоцированы гноеродной бактериальной флорой — отсутствие правильной помощи грозит опасными осложнениями. К тому же гнойный фарингит сопровождается достаточно сильной болью в горле, и борьба с болевым синдромом — неотъемлемая часть схемы терапии. Какие признаки могут подтвердить диагноз и как действовать, если возникло гнойное воспаление слизистой оболочки глотки?
Содержание статьи

Наиболее распространенный возбудитель острого гнойного фарингита — пиогенный (бета-гемолитический) стрептококк.
Воспалительный процесс возникает, если первичные защитные мероприятия не сработали, и возбудитель все же проник в ткани. Физиологическая роль воспаления состоит в ограничении области поражения. В месте контакта возникает отек и боль — при нормальном функционировании защитных механизмов эти симптомы сохраняются некоторое время, затем постепенно стихают. Если воспаление носит острый характер, поврежденная слизистая оболочка скоро восстанавливается.
Также провокаторами воспаления могут стать:
- стрептококки других групп, в частности, группы G;
- стафилококки, ерсинии, нейссерии;
- палочка Пфайффера и др.
Гнойная форма фарингита может иметь течение:
Об изолированной форме заболевания говорят, если воспалительный процесс локализован исключительно в анатомических границах глотки. При его распространении на рядом расположенные анатомические области в названии указывают пораженный участок: например, ринофарингит предполагает вовлечение также полости носа, тонзиллофарингит — небных миндалин.
Поскольку доминирующим признаком воспаления глотки гнойного характера является боль в горле, не всегда можно сразу же отличить его от схожих патологий, например, тонзиллита. Также нельзя исключать вероятность сочетанного течения. Однако при этом важно понимать, какие симптомы свойственны именно изолированной форме фарингита.
-
Неприятные ощущения в горле.
Это покалывание, пощипывание, царапание, дискомфорт — как правило, пациента беспокоит также сухость слизистой оболочки.
- Болевой синдром с четкой локализацией.
У пациента возникает сильная боль в горле, в области задней стенки глотки, небных миндалин, особенно ярко выраженная при глотании. Нарушается глотание — это связано с интенсивными болевыми ощущениями. Некоторые больные отказываются от пищи или уменьшают ее количество, предпочитают ограничить голосовую нагрузку, поскольку это усиливает боль.
При гнойной форме воспаления интоксикация проявляется ярко; пациент жалуется на общую слабость, подъем значений температуры тела до фебрильных цифр (38-38,9 °С). Также беспокоит головная боль, чувствительность к световым и звуковым раздражителям, становятся сухими губы. В период нарастания лихорадки появляется озноб, исчезает аппетит.
- Иррадиация (отдача) боли в уши.
Боль может отдавать в уши, если воспалены тубофарингеальные валики.
Для фарингита характерно покашливание, но не сильный кашель. Мокрота при этом не выделяется, в слюне может обнаруживаться примесь слизи или гноя.
При поражении одновременно глотки и небных миндалин, а также очень мучительной боли в горле следует предполагать стрептококковую инфекцию.
При осмотре глотки можно видеть:
- выраженное покраснение, заметный отек; язычок также отечный;
- приподнятые в виде «зерен», покрасневшие лимфоидные фолликулы;
- наличие слизисто-гнойных наслоений на задней стенке глотки;
- белые гнойные налеты на поверхности лимфоидных фолликулов;
- возможна гнойная инфильтрация фолликулов (скопление гноя).
Слизисто-гнойные налеты могут быть обнаружены также на небных миндалинах — если они отечные, красные, есть иные патологические изменения, нужно предполагать наличие у пациента также тонзиллита.
Дети часто переносят фарингит в гнойной форме в результате инфицирования бета-гемолитическим стрептококком. Это обусловливает необходимость настороженности в отношении названной инфекции. Помимо ярко выраженной интоксикации и сильной боли в горле, существует высокий риск формирования осложнений: гнойного лимфаденита, заглоточных, паратонзиллярных абсцессов, поражения суставов, сердца, почек.

Гнойную форму фарингита нужно дифференцировать с грибковой инфекцией (микозом) глотки по причине появления бело-желтых, серых налетов в горле. Как отличить эти заболевания? Для микоза характерно умеренное нарушение общего состояния. Лихорадка, как правило, субфебрильная — или же температура тела остается в пределах нормы. Помочь может также оценка локальных изменений. При микозе слизистая оболочка глотки:
- гиперемирована слабо или умеренно;
- налеты имеют крошковатую, творожистую консистенцию;
- снять налет нетрудно, под ним обнаруживается неповрежденная, слегка красная слизистая оболочка.
Боль в горле при микозе также умеренная. Однако нельзя забывать, что грибковая инфекция может протекать в атипичной или тяжелой форме, в таком случае появляются плотно спаянные с подлежащей слизистой оболочкой налеты, снятие которых приводит к формированию дефекта.
Грибковая инфекция может появиться после перенесенного бактериального фарингита, а также длительной антибактериальной терапии.
За фарингит может быть ошибочно принят постназальный синдром — патологическое явление, при котором слизь из полости носа стекает в глотку, засыхает на поверхности слизистой оболочки, провоцирует избыточную сухость и раздражение, покашливание и болезненность. В то же самое время постаназальный синдром может создавать предпосылки для формирования хронического воспаления глотки. Поэтому нельзя ориентироваться только на единичные симптомы — нужно помнить, что гнойный фарингит проявляется:
- сильной болью в горле;
- высокой температурой тела;
- наличием характерных изменений в глотке.
При постназальном синдроме пациент страдает хроническими заболеваниями (ринит, синуситы); для установления диагноза нужен тщательный сбор анамнеза.
Как действовать, если выявлен гнойный фарингит — лечение может проводиться в домашних условиях или необходима госпитализация? Это зависит от тяжести состояния и возраста пациента. Необходимость в стационарном лечении определяет врач после очного осмотра. Взрослые пациенты обычно лечатся дома, при этом важно соблюдать все рекомендации касательно профилактики распространения инфекции. Ряд мероприятий, способствующих облегчению состояния, выполняется дома как до консультации врача, так и после нее. 
- Диета (отказ от блюд, которые могут раздражать воспаленное горло — острых приправ и др.).
- Обильное питье (чай, компот, чистая вода).
- Отказ от активной голосовой нагрузки, алкоголя, курения, слишком горячей или холодной пищи.
- Коррекция влажности и температуры в помещении, предотвращение резких колебаний вдыхаемого воздуха.
Если нет аллергии или иных причин для запрета, можно несколько раз в день пить теплое молоко с медом небольшими глотками. В период лихорадки следует соблюдать постельный режим. Пациенту выделяют отдельную посуду, другие члены семьи по возможности избегают близкого контакта с ним. После чихания, кашля нужно вымыть руки — полотенца также выделяются индивидуально.
Полоскание горла как популярный метод домашнего лечения может быть полезно, но при этом нельзя забывать, что главная цель процедуры — увлажнение слизистой оболочки. Интенсивная обработка растворами (особенно концентрированными) вредна — смывается защитный слой слизи, усугубляется тяжесть воспаления. Если пациент не может по каким-либо причинам полоскать горло, можно заменить процедуру обильным теплым частым питьем, дополнить терапию антисептиками в форме таблеток для рассасывания, спреев.
Для полоскания при гнойном фарингите подходят травяные настои, отвары, солевой раствор слабой концентрации. Свежие настои трав обладают противовоспалительным действием — используется эвкалипт, ромашка, календула. В аптеке можно приобрести спиртовую настойку календулы, Ротокан, Ромазулан — их растворяют в нужном соотношении. Солевой раствор содержит соль в концентрации 0,9-1%, применяется аптечное средство — изотонический раствор хлорида натрия, или физиологический раствор.
Повторять полоскание нужно от 5 до 10 раз в сутки, после еды — затем не есть и не пить в течение получаса.
В схеме лечения гнойного воспаления глотки применяются такие лекарственные препараты как:
- антибиотики;
- местные антисептики, анестетики;
- местные и системные нестероидные противовоспалительные средства (НПВС).
Лечение гнойного фарингита подразумевает комбинацию нескольких средств, среди которых обязательно присутствует антибактериальный препарат.
Фарингит в гнойной форме нельзя лечить самостоятельно, поскольку существует высокая вероятность осложнений. Кроме того, в связи с бактериальной этиологией заболевания требуются антибактериальные препараты — правильно подобрать их может только врач. Если спустя 48 часов после начала приема антибиотика температура тела не снижается, а боль в горле остается по-прежнему сильной, следует немедленно обратиться за медицинской помощью — возможно, препарат требуется заменить или возникло новое патологическое состояние.
Антибиотики широкого спектра действия (Аугментин, Амоксициллин, Кларитромицин) при гнойном фарингите используются в системной форме (таблетки, инъекции). Существует также топическая форма — местный антибиотик Фузафунгин (Биопарокс) в форме аэрозоля. Фузафунгин обладает, помимо антибактериальной активности, также противовоспалительными свойствами.
Местные антисептики (Гексетидин, Фарингосепт) и анестетики (Лидокаин, Тетракаин), то есть болеутоляющие препараты, применяют в форме изолированных либо комбинированных (Анти-Ангин, Декатилен) средств. Антисептик и анестетик сочетают также с противовоспалительными компонентами (Септолете).
Местные НПВС (Флурбипрофен, Бензидамин) выпускаются, как и другие местные средства, в форме таблеток для рассасывания, спреев, растворов для полоскания (Стрепсилс, Тантум Верде). Системные НПВС (Парацетамол, Ибупрофен) применяются симптоматически с целью снижения температуры тела при лихорадке, а также для купирования сильной боли в горле. Как противовоспалительное средство используется также Фенспирид (Эреспал), принадлежащий к группе Н1-антигистаминных препаратов.
источник
Ангина – это острое инфекционное воспаление небных миндалин (фото ниже). Причиной ангины в 90% случаев является бактерия — стрептококк.
«Ангина» — латинское слово, в переводе означает «сдавливание».
Медицинское название ангины – острый тонзиллит. Код по МКБ 10 — J03.
Чаще всего болеют дети от 5 до 15 лет.
Если ангины повторяются часто, значит у больного — хронический тонзиллит:
Запомните. Причина ангины – всегда инфекция.
В 90% — стрептококк.
В 5% — вирусы.
В 5% — остальные возбудители.
Пусковым фактором в развитии заболевания является снижение иммунитета в самой миндалине.
- переохлаждение общее (простыл, промочил ноги и т.д.),
- переохлаждение местное (поел мороженого),
- кариозные зубы,
- другие заболевания, вызвавшие снижение иммунитета (пневмония, тяжелая операция и т.д.)
На фото: строение миндалины в разрезе — видны складки (лакуны)
Напомню: миндалина – часть иммунной системы организма, которая постоянно борется с инфекцией.
инфекция может попасть в миндалину как из окружающей среды (с пищей, например), так и по лимфатическим сосудам (например, из кариозного зуба).
Если иммунитет в миндалине снижен, бактерия или вирус начинает активно размножаться, выделяя токсические вещества в окружающие ткани. Окружающие ткани начинают реагировать, возникает борьба между инфекцией и защитными клетками организма. В результате этого возникает отек тканей, покраснение, сдавливание, боль при глотании и повышение температуры.
Важно: если ваш иммунитет достаточно сильный, он может противостоять любой инфекции, в том числе стрептококку.
1) Боль в горле, усиливающаяся при глотании – главный симптом при ангине.
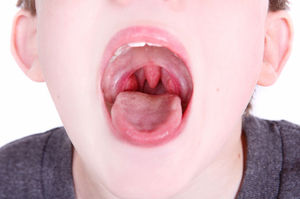
2) При осмотре миндалины красные на фоне окружающей розовой слизистой. Могут быть гнойные налеты. Увеличенные и красные миндалины – второй основной симптом ангины.
3) Увеличенные и болезненные подчелюстные лимфоузлы.
4) Температура – от 37 до 40 градусов.
Может ли быть ангина без температуры?
Да, при катаральной ангине температура часто нормальная (см ниже).
1) Катаральная ангина (фото ниже)
Самая легкая и быстропроходящая.
Все симптомы слабовыражены. Боль есть, но терпимая. Миндалины красные, но без белых (гнойных) точек. Лимфоузлы часто не увеличены и безболезненны. Катаральная ангина протекает часто без температуры.
Излечение быстрое.
Часто через катаральную ангину часто протекает обострение хронического тонзиллита: 2-3 дня горло поболит и проходит.
На фото: катаральная ангина — миндалины почти не увеличены, нет гнойных налетов
2) Фолликулярная ангина (фото ниже)
Что это такое?
В толще миндалин есть маленькие островки, где происходит борьба иммунных клеток и инфекции. Если эти островки воспаляются, гной начинает выходить на поверхность миндалин в виде капель (точек). Наличие таких гнойных выделений в виде точек на миндалинах и есть основной признак фолликулярной ангины.
Все симптомы присутствуют в средней степени.
На фото: фолликулярная ангина — видны гнойные точки на миндалинах
3) Лакунарная, или гнойная ангина. Фото ниже.
Миндалины имеют складки-углубления в слизистой (лакуны). Если в таких углублениях скапливается много гноя, это называется лакунарная ангина. То есть это более тяжелое состояние, чем фолликулярная ангина.
Миндалины при этом ярко-красные, увеличенные, с гнойными налетами неправильной формы.
Все симптомы присутствуют в более тяжелой степени.
На фото: на миндалиных гнойные налеты
4) Язвенно-некротическая ангина.
На миндалинах появляются язвы и участки омертвления, покрытые бело-серым гнойным налетом. Тяжелое течение всех симптомов. Нередко – осложнения.
1) Местные осложнения
Паратонзиллит и паратонзиллярный абсцесс. Окружающая ткань вокруг миндалины воспаляется, внутри скапливается гной. Требуется экстренная операция – вскрытие гнойника. После операции — обязательны антибиотики в уколах.
На фото: паратонзиллярный абсцесс, требующий срочной операции у ЛОР-врача.
2) Общие осложнения
Борьба между инфекцией (стрептококком) и защитными клетками организма может привести к образованию конгломератов из таких борющихся клеток.
Эти конгломераты могут осесть на клапанах сердца или в почках и вызвать тяжелые их поражения: ревматические пороки сердца или гломерулонефрит. Эти осложнения – очень грозные заболевания, которые очень плохо лечатся и могут остаться на всю жизнь.
Важно: именно поэтому необходимо лечить ангину у ЛОР-врача – чтобы не было общих осложнений.
Диагноз ставится ЛОР-врачом на основании симптомов. Самый главный признак – увеличение и покраснение миндалин, налеты на миндалинах.
Можно ли поставить диагноз самому?
Можно лишь заподозрить. Но если вы не врач, вы не сможете отдифференцировать ангину от других тяжелых заболеваниях, также сопровождающихся воспалением миндалин. Например, от дифтерии, при которой на миндалинах также есть белые налеты.
Поэтому не экономим на своем здоровье – обращаемся к ЛОР-врачу. Тем более, что в Москве их сейчас много.
Как только заболело горло – сразу идем к ЛОР-врачу. Каждый день без лечения способствует многократному росту бактерий и приводит к осложнениям.
1) Антибиотики – это обязательный элемент лечения, если ангина вызвана бактериями. Воздействуют на причину заболевания (на бактерии). На вирусы антибиотики не действуют. Назначаются врачом в зависимости от типа возбудителя. Не рекомендуется самостоятельное назначение антибиотиков без осмотра врача.
Из антибиотиков при ангине используют: группа пенициллинов и группа эритромицина.
Не забывайте: при приеме антибиотиков внутрь обязательно принимать линекс или другие препараты, нормализующие микрофлору кишечника. Иначе после лечения вы получите дисбактериоз кишечника.
2) Полоскания при ангине – обязательно!
Зачем нужно полоскать горло?
При ангине появляются гнойные выделения из миндалин. Гной засыхает, образуются налеты, которые являются также источником инфекции. Задача полоскания – удалить эти налеты и уменьшить само воспаление.
Используются антисептики (убивают и микробы, и вирусы), и противовоспалительные травы.
Антисептики: диоксидин, мирамистин и ряд других.
Отвары трав: ромашка, календула, шалфей.
В крайнем случае – по 1 чайной ложке соли и соды на 1 стакан воды.
Полоскать каждые 1-2 часа.
При гнойных налетах: 1 столовая ложка 3% перекиси водорода – на 1 стакан воды – полоскать каждые полчаса.
3) Аэрозольные антибиотики и антисептики. Биопарокс, ингалипт, мирамистин и гексорал. Но надо знать следующее: аэрозоли успешны только при катаральной, нетяжелой ангине. При тяжелых формах, при гнойной ангине – обязателен прием антибиотиков в таблетках или в уколах. Тогда и эффект от лечения наступит быстро, и не будет осложнений.
4) Физиопроцедуры: только на стадии выздоровления. Самая лучшая «физиопроцедура» — постельный режим и хороший сон. Чем тяжелее ангина, тем эта «физиопроцедура» должна более строго соблюдаться.
Что делать нельзя:
— нельзя самому снимать налеты с миндалин и ковыряться в миндалинах чем-либо,
— нельзя покупать антибиотики без осмотра врача.
Особняком стоит вирусная ангина.
Причина: вирусы герпеса (герпетическая ангина), аденовирусы и ряд других.
Боль может быть очень сильная. Миндалины увеличены не так сильно. Гнойных налетов нет. Лимфоузлы не увеличены. Температура при вирусной ангине может повышаться до 38-40 градусов. Иногда на мягком небе могут быть мелкоточечные кровоизлияния (см на фото).
Главный признак вирусной ангины – отсутствие эффекта от лечения антибиотиками.
Если антибиотики не помогают, врач вправе назначить противовирусные препараты. Например, кагоцел или арбидол. В лечении герпетической ангины используют изопринозин.
Запомните: любые народные средства в домашних условиях должны лишь дополнять медикаментозное лечение ангины, которое направлено на причину заболевания.
Рекомендуется в домашних условиях:
1) сразу бросить курить, хотя бы на время лечения. Если вы продолжите курить, вы создадите дополнительные сложности для своего же иммунитета в борьбе с инфекцией. При ангине курить нельзя.
2) полоскание горла (см. выше),
3) теплый травяной чай с медом (ромашка, чабрец, мята, шиповник, лист смородины),
4) жевание прополиса. Прополис – природный антибиотик. Он убивает как бактерии, так и вирусы. Пчелы им замуровывают погибших мышей, забравшихся в улей, чтобы не было гниения. Жевать прополис можно при любом виде ангины.
5) прогревание рук и ног (если нет температуры). Прогреваем руки и ноги в горячей воде в течение 3-5 минут до красного состояния. Затем на руки одеваем варежки. На ноги – шерстяные носки. Эффект – рефлекторное расширение сосудов в горле, приток крови и активизация иммунных клеток в борьбе с инфекцией.
6) су-джок терапия (фото ниже). Су-джок терапия при ангине — очень эффективное средство лечения. Особенно при вирусной, когда антибиотики неэффективны. На сгибе между верхней и средней фалангами большого пальца руки на ладонной его поверхности по бокам от средней линии находим болезненные точки (давим спичкой). Эти точки – проекция миндалин на кожу. Давим эти точки, пока есть терпение. Можно на них наклеить лейкопластырем семечки риса или гречки и давить постоянно.
На фото: проекция миндалин на большой палец человека
7) прием больших доз витамина С. Покупаем витамин С в драже и принимаем по 5 драже – 3 раза в день, запивая водой. Большие дозы аскорбинки стимулируют иммунные процессы в организме, тем самым помогая ему бороться с инфекцией.
Нельзя в домашних условиях:
1) ингаляции. На самом деле ингаляции – бесполезное лечение при ангине. При бронхите или фарингите – они помогают. А при ангине – нет. При этом полоскание горла намного эффективнее и менее трудозатратно, чем ингаляции. А если у больного фолликулярная или лакунарная ангина, то паровые ингаляции вообще противопоказаны, чтобы не было распространенности гнойного процесса.
2) компрессы. То же самое. От греха подальше не накладывайте компресс на шею. Иначе прогревание мягких тканей шеи может привести также к осложнениям ангины, к нагноению. Можно – надеть шерстяной шарф на шею и все.
3) лечить холодом. Некоторые «лекари» и «целители» рекомендуют лечить ангину ударной дозой холода. По принципу «клин клином вышибают». И советуют съесть две порции мороженого. Напомню, что любое воздействие холода вызывает сужение сосудов горла, уменьшение работы иммунных клеток в миндалинах. И как следствие – прогрессирование заболевания и возможное появление осложнений.
• Отдых у моря. Лечебные факторы: соленая вода, отсутствие стрессов, закаливание. Эффект: повышение общего и местного иммунитета в горле. Все ЛОР-врачи знают, что ежегодный отдых у моря снижает количество обострений хронического тонзиллита (то есть новые ангины) в два раза.
• Лечение хронических заболеваний в полости рта и носа (кариес зубов, гаймориты, синуситы).
• Закаливание. Метод, который повышает иммунитет и сопротивляемость инфекциям. Снижает количество «простудных» заболеваний в 3-5 раз.
1) Причины у детей те же самые — бактерии или вирусы
2) Симптомы ангины у детей – более выраженные. Боль в горле сильнее. Отечность сильнее. Возможно слюнотечение и отказ от пищи из-за сильной боли. Часто повышение температуры.
Внимание: точно такие же симптомы могут встречаться у детей и при других заболеваниях (стоматит, дифтерия, инфекционный мононуклеоз и др.)
3) Как только возникли симптомы ангины – сразу же ведем ребенка к ЛОР-врачу. Не экспериментируйте с народными средствами. И не тяните с обращением к врачу.
4) Лечение необходимо начать сразу же, как только появились симптомы. Методы лечения – все те же самые, что у взрослых: антибиотики, полоскание, аэрозоли .
На ранних стадиях процесса лечение очень эффективно и выздоровление наступает быстрее, чем у взрослых.
Разобраться в жалобах маленького ребенка и поставить верный диагноз может только врач. Не экономьте время, покажите ребенка ЛОР-врачу.
Если возникла ангина при беременности – немедленно к ЛОР-врачу. Врач знает, какие антибиотики можно беременной, а какие — нельзя ни в коем случае. При этом, схема лечения зависит также и от триместра беременности.
Как быстро вылечить ангину? Сроки лечения?
В среднем, 5-7 дней. Но все зависит от типа ангины и стадии процесса. Возможно – менее 5 дней, а возможно – больше.
источник
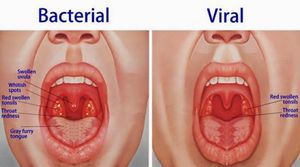
Заражение ангиной происходит чаще воздушно-капельным путём, однако, не стоит забывать и о возможности инфицирования через общие столовые приборы. Через другие предметы общего пользования (полотенца, мыло, игрушки или одежду) ангина не передаётся.
Возбудителями ангины являются различные кокки (стрептококки, стафилококки, пневмококки), а также острые вирусные инфекции, способные поражать лимфатическую систему.
Располагающими факторами для развития тонзиллита являются близкий контакт с заражённым человеком, слабая иммунная система и общее или местное переохлаждение организма.
У детей до шести лет, диагноз острый тонзиллит не выставляется в связи с отсутствием или недоразвитостью нёбных миндалин. Однако, при острой вирусной инфекции, заболевание может распространяться по глотке и вызывать сильные воспалительные процессы в слизистой оболочке и мягких тканях гортани.
Тонзиллит, вызванный вирусной инфекцией, протекает более агрессивно и с температурами, доходящими до критических показателей, нежели тонзиллит бактериального происхождения.
Ангина — это лишь общее понятие заболевания. И в зависимости от степени поражения и самого возбудителя заболевания, ангину делят на такие виды:
- катаральная ангина;
- лакунарная ангина;
- фолликулярная ангина;
- флегмозная ангина;
- хроническая ангина.
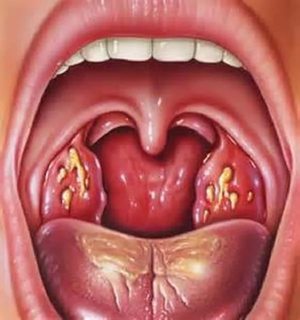
При лакунарной ангине в основании миндалин образуется белый налёт. Сами миндалины сильно увеличены и гиперемированны. Температура тела при лакунарной ангине может достигать 39 градусов.
Фолликулярная ангина сопровождается наличием на воспалённых миндалинах нагноившихся фолликулов. Эти фолликулы имеют беловато-желтоватый цвет. Базальная температура в острый период может подыматься выше 39 градусов. Как правило, фолликулярная и лакунарная ангина имеют бактериальное происхождение, что характеризуется появлением на нёбных миндалинах белого налёта или точек (воспалённых фолликулов).
Флегмозная ангина является осложнённой формой одного из видов ангин и отличается сильны воспалением и гиперемией нёбных миндалин и их структурным изменением. Сильно увеличенные миндалины приобретают рыхлый вид. А также отмечается отёчность и гиперемия мягкого нёба и задней стенки горла. Температура может достигать 40 градусов и выше. Боль при глотании и приёме пищи настолько острая, что больной может отказаться даже от жидких блюд. подчелюстные и ушные лимфоузлы сильно увеличены и болезненны.
Хроническая ангина отличается своим вялым течением. Симптомы слабо выражены и проявляются даже при незначительных простудных заболеваниях, которые и являются спусковым механизмом для начала её развития. Диагноз хронического тонзиллита выставляется при частых рецидивах заболевания. Постоянно воспалённые миндалины являются источником хронической инфекции и чтобы её устранить больному назначают хирургическое удаление нёбных миндалин или их обработку жидким азотом. А также широко применяется прижигание слабыми импульсами электротока.
У ребёнка же, способствовать развитию воспалительного процесса могут попавшие в организм болезнетворные микробы.
При фолликулярной ангине поражаются не только нёбные миндалины, но и воспаляются подчелюстные лимфатические узлы, также воспалительный процесс может распространяться по задней стенке глотки и по мягкому небу. Такое распространение свойственно герпетической фолликулярной ангине, вызванной вирусом герпеса.
На поражённых миндалинах появляются гнойные фолликулы желтовато-белого цвета. С виду они напоминают гнойные прыщи и располагаются диффузно не образуя отдельных очагов. При этом явно выражена гиперемия самих миндалин дужек и мягкого нёба.
Фолликулярная ангина: фото.
Начинается фолликулярная ангина с острой боли в горле и затруднённого глотания. И уже на следующие сутки, с резким повышением температуры до 38 градусов и выше, на миндалинах появляются гнойные образования. Температура при этом виде тонзиллита держится до тех пор, пока не уйдут нагноения. Как и любая другая ангина, фолликулярная опасна своими осложнениями на сердечно сосудистую систему. Поэтому так важно своевременно обращаться за врачебной помощью и не заниматься самолечением. Кроме того, кокки, вызывающие ангину, способны поражать мочеполовую систему и провоцировать воспаление слизистой оболочки почек и их придатков.
Основным источником заражения ангиной является больной человек, а возбудителями выступают вирусы или бактерии, вызывающие это заболевание. Однако, простого попадания микроба в организм недостаточно. На прогрессирование заболевания влияет ряд следующих причин:
-
наличие хронической инфекции дыхательных путей — при наличии хронических инфекций, в организме человека присутствуют условно-патогенные бактерии, которые, при снижении защитных функций иммунной системы или наступлении благоприятных условий, начинают атаковать организм, а присоединившаяся инфекция способствует развитию заболевания;
- общее и местное переохлаждение — при сильном переохлаждении, угнетаются защитные функции организма, и при наличии хронической инфекции, болезнетворные микробы начинают его атаковать;
- истощение иммунной системы — истощение иммунной системы может произойти в результате частых стрессов, сильного частого переутомления и частых инфекционных заболеваниях. Поэтому при попадании или наличие хронической инфекции, организм не в состоянии бороться с микробами и они начинают его активно атаковать;
- атмосферные условия — чаще всего ангинами в межсезонье, когда погода сырая и холодная. Такие атмосферные условия, считаются оптимальными для обострения и распространения вирусных и бактериальных инфекций. К тому же именно в эти временные периоды организм человека страдает от недостатка витаминов;
- резкая смена климата — при смене климатических условий, организм тратит все свои силы на акклиматизацию и его защитные функции значительно ослабевают. Поэтому хронические инфекции органов дыхания или попадание соответствующих болезнетворных микробов внутрь, способствуют развитию заболевания.

- Контактно-бытовой — бактерии или вирусы могут передаваться при общем использовании посуды. Таким путём могут заразиться люди с ослабленным иммунитетом или дети. Чаще всего ребёнок заражается при пользовании одной и той же кружкой с заражённым человеком;
- Орально-фекальный — распространён чаще среди детей грудного и раннего возраста. Микробы попадают в организм здорового ребёнка вместе со слюной заражённого ребёнка через игрушки;
- через продукты питания — распространён среди детей школьного возраста при использовании одной и той же воды с бутылки или других продуктах. То есть ребёнок может дать попить со своей бутылки, попробовать яблоко или булочку. Таким образом, микробы заражённого ребёнка, попадают в организм здорового ребёнка вместе с продуктами питания.
Взрослые болеют чаще при попадании инфекции в организм воздушно-капельным путём в момент посещения магазинов или пользования общественным транспортом. Однако основными причинами развития заболевания становятся в основном ослабление иммунитета или общее переохлаждение.
При ангине бактериального типа заболевание прогрессирует более медленно и постепенно. В горле сначала появляется неприятная сухость и першение, а затем присоединяется высокая температура и нагноение фолликул. Температура держится до тех пор, пока болезнетворные бактерии, поражающие, слизистую оболочку миндалин не начну гибнуть.
Инкубационный период заболевания довольно короткий и может длиться не более трёх дней. В этот период у человека может наблюдаться разбитость, сонливость, упадок сил, понижение аппетита.
В начале развития заболевания отмечаются первые симптомы:
- сухость и першение в горле;
- общая слабость;
- незначительное повышение температуры;
- боль в суставах;
- ломота в теле;
- озноб;
- иногда небольшая заложенность в носу или отделение из носовых ходов, жидкой прозрачной слизи.
У ребёнка начало развития заболевания может протекать с повышением температуры до 37,5 и выше. В горле появляется незначительная боль при глотании. При осмотре ротовой полости отмечается покраснение нёбных миндалин и дужек.
Буквально через несколько дней после первых симптомов начинается острый период в котором отмечаются следующие симптомы:
-
сильная боль в горле при глотании приёме пищи;
- увеличение нёбных миндалин;
- гиперемия миндалин и дужек;
- нагноение миндальных фолликулов;
- повышение температуры до 38 градусов и выше;
- увеличение периферических лимфоузлов;
- заложенности носа;
- появляется гнусавость и осиплость голоса;
- сильная интоксикация.
У детей острый период может протекать значительно тяжелее, чем у взрослого. Больной ребёнок может жаловаться на боль в животе и тошноту. Может отмечаться полное отсутствие аппетита и рвота.
При неправильном лечении заболевания в острый период, фолликулярная ангина может принимать флегмозную форму. При таком осложнение течения заболевания температура тела может достигать критических показателей, а само состояние ребёнка или взрослого человека значительно ухудшиться.
Острый период длится до тех пор, пока гнойные нарывы на миндалинах не начну уходить. При правильном лечении он длится не более пяти дней. После чего наступает период выздоровления.
В период выздоровления все симптомы начинают сходить на нет. Самочувствие постепенно улучшается, боль в горле проходит. Миндалины уменьшаются в размерах и приобретают нормальный вид. Температура тела нормализуется, появляется аппетит. Этот период длиться около трёх дней и заканчивается полным выздоровлением.
При лёгком течении заболевания лечение фолликулярной ангины производится в домашних условиях, однако, под строгим присмотром врача так, как любое отклонение от нормы течения заболевания может вызвать тяжёлые последствия, особенно у ребёнка.
Поэтому, как лечить фолликулярную ангину амбулаторно проконсультирует ведущий специалист, не стоит заниматься самолечением. Это может негативно сказаться на течении заболевания и усугубить его.
Так, для домашнего лечения фолликулярной ангины следует соблюдать некоторые правила:
- в острый период, больной нуждается в постельном режиме;
- на период высоких скачков температуры, личная гигиена должна обходиться протираниями, влажным мягким полотенцем;
- больному требуется обильное тёплое питье с большим содержанием витамина С;
- пища должна быть тёплой и протёртой (следует исключить продукты которые будут раздражать воспалённое горло);
- больной считается заразным на протяжении всего течения заболевания, поэтому должен находиться в отдельной комнате;
- комната должна регулярно проветриваться.
Доктор назначит приём таблетированных антибиотиков, и ряд вспомогательных препаратов, которые будут направлены на устранение симптомов.
Так, для устранения воспаления и боли в горле назначают полоскания антисептическими препаратами, также не исключено применение аэрозолей, в состав которых, входят противобактериальные и антисептические вещества. И то и другое отлично снимает воспаление и боль.
Для понижения температуры назначают жаропонижающее.
Но также во время лечения фолликулярной ангины, необходимо принимать иммуностимулирующие препараты. Они помогут ослабленному организму активно бороться с заболеванием.
Совместно с антибиотиком, больному назначаются пробиотики, которые будут защищать и лечить кишечник во время и после курса антибиотиков.
Если лечение фолликулярной ангины в домашних условиях не даёт положительных результатов, то больной продолжает лечение в стационаре. Стационарному лечению также подлегают больные с тяжёлым течением заболевания и сильной интоксикацией организма (температура тела 39 градусов и выше).
В стенах медицинского учреждения больному назначают лечение антибиотиками широкого спектра действия. Такие антибиотики вводятся внутримышечно или внутривенно капельным способом. Если после введения антибиотиков температура не снижается, то больному назначают препараты для выведения токсинов из организма. Это могут быть внутривенные инъекции или оральные жидкие препараты в виде суспензий или растворов. Для защиты форы кишечника применяют эубиотики в таблетках, порошках или капсулах. Для обработки горла назначают препараты местного действия (растворы для полоскания, аэрозоли, таблетки). Такие препараты обладают антисептическими, противобактериальными и успокаивающими действиями.
Прежде чем лечить фолликулярную ангину самостоятельно, следует помнить о риске осложнения заболевания. Поэтому если домашние консервативные методы не дают результатов, о них следует отказаться и обратиться за квалифицированной медицинской помощью.
Чтобы избежать заражения ангиной любого вида, следует меньше находиться в местах большого скопления людей и по возможности пользоваться одноразовыми медицинскими масками. И также не стоит забывать о личной гигиене. В период, благоприятный для распространения вирусов и бактерий, необходимо тщательно мыть руки и умываться после посещения общественных заведений или общественного транспорта. Исключить близкий контакт с людьми, у которых присутствуют симптомы присущие заболеванию.
Если в семье имеется болеющий человек, то ему необходимо выделить отдельную комнату и отдельную посуду.
В период влажных и холодных климатических условий необходимо поддерживать защитные функции организма. Для этого следует принимать иммунностимулирующие препараты и витамин С.
Фолликулярная ангина очень серьёзное инфекционное заболевание. И при неправильном лечении или несвоевременном обращении за медицинской помощью может вызывать серьёзные осложнения. Тяжёлое течение заболевания негативно отражается на работе многих систем в организме человека и может вызывать сильную интоксикацию.
Только своевременное и правильное лечение поможет быстро поднять больного человека на ноги и не причинить вред здоровью.
источник
Красное больное горло — признак не только ангины, но и множества других заболеваний — вирусных, грибковых, иногда — аутоиммунных. Все они требуют различных подходов к лечению, и потому корректная диагностика заболевания очень важна для назначения действительно эффективного лечения и защиты от возможных осложнений. Оценка же внешнего вида горла — лишь один, зачастую — не основной — способ идентификации патологии.
Например, ниже на фото — горло при ангине в лакунарной форме:
А здесь — фото глотки при инфекционном мононуклеозе:
Во многих случаях сложно только по внешним признакам отличить истинную бактериальную ангину от других заболеваний, вызывающих поражения горла, иногда это невозможно вовсе. Бывает, что даже врач без специальных анализов не может точно сказать, вызваны боли в горле стрептококком или стафилококком (типичными возбудителями ангины) или, например, грибками или вирусами (эти микробы истинную ангину не вызывают, но очень часто приводят к воспалениям и болям в горле).
По этой причине знать, как выглядит ангина в горле, и сравнивать вид миндалин с фото можно только в качестве своеобразного ликбеза. Для точной и надежной диагностики требуется осмотр у врача и (хоть и не всегда) сдача анализов. Цена ошибки здесь может быть очень высока: некоторые осложнения неправильно леченной ангины могут стать причиной инвалидности и даже смертельного исхода.
Собственно, горло при ангине никак не вовлекается в патологический процесс и никаких изменений в нём не происходит. При этом заболевании поражаются только миндалины и глотка, здесь же (в глубине рта, но не в самом горле) ощущаются боли. Однако поскольку в просторечии глотку также принято называть «горлом», говорят, что при ангине болит горло, что не верно. В действительности горло может болеть при различных ларингитах, которые не имеют к ангине никакого отношения.
Важно и то, что вид горла может значительно различаться в зависимости от формы самой ангины. Например, разница на фото между катаральной и лакунарной формами зачастую более разительна, чем разница, например, между той же лакунарной ангиной и тонзилломикозом (грибковым поражением миндалин). Но, тем не менее, имеются общие проявления всех форм истинной ангины.
- Краснеет глоточное кольцо — миндалины и нёбные дужки. На фото хорошо видна такая гиперемия при катаральной форме заболевания:
- Воспаляются и увеличиваются миндалины;
- Отсутствует воспаление и гнойники (в том числе гноеподобный налёт) за пределами миндалин. Весь патологический процесс протекает только в миндалинах, и лишь через неделю или больше при развитии осложнений могут развиваться абсцессы за пределами самих гланд. На фото — горло при ангине: А здесь — при наличии перитонзиллярного абсцесса:
У детей миндалины воспаляются обычно сильнее, чем у взрослых. Для них более характерен так называемый «синдром целующихся гланд», когда из-за значительного увеличения размеров миндалины соприкасаются в центре глотки. При этом возникают проблемы при глотании пищи. На фото — горло при ангине у ребенка с такими увеличенными миндалинами:
Важный нюанс: при истинной ангине всегда воспаляются обе миндалины. Если болезнь протекает в гнойной форме, то сами гнойники на разных гландах могут иметь разный вид и размеры, но воспалёнными будут обе миндалины. Одностороннее поражение миндалин является признаком нетипичной ангины, требующей специфического лечения.
Например, на фото — горло при ангине Симановского-Венсана у взрослого:
А здесь показано, как выглядит глотка при типичной лакунарной ангине:
В то же время, гной — не обязательный атрибут ангины. В некоторых случаях болезнь протекает без его появления, что вовсе не снижает её опасности. Такую форму болезни (её ещё называют катаральной) легче всего спутать с различными вирусными заболеваниями.
Горло при ангине в катаральной форме выглядит примерно так же, как при обычной ОРВИ — видно покраснение миндалин и нёбных дужек, сами гланды обычно бывают сильно увеличены, особенно у детей. Также хорошо заметен сероватый налёт на языке.
На фото — вид глотки при катаральной ангине:
У взрослого человека катаральная ангина может протекать достаточно мягко, без значительного повышения температуры и ухудшения общего состояния. В этом случае болезнь особенно коварна, поскольку больные не воспринимают её всерьез, не принимают надлежащего лечения и рискуют получить типичные осложнения её.
Само горло за глоткой при ангине в этой форме выглядит совершенно нормально. Его слизистые оболочки не изменяются, на них не распространяется гиперемия. Именно этот признак позволяет отличать катаральную ангину от вирусных фарингитов, при которых покраснение охватывает и глотку, и заднюю стенку горла.
Фолликулярная ангина характеризуется появлением на воспаленных миндалинах небольших (около 1-2 мм в диаметре) желтоватых или беловатых гнойничков, которые немного возвышаются над поверхностью слизистой оболочки миндалин. На фото показано, как выглядит горло при ангине в фолликулярной форме:
Именно из-за характерного вида гнойников фолликулярную ангину нередко путают с другими заболеваниями. Например, самая распространенная ошибка — принимать за эту болезнь хронический тонзиллит:
При нём глотка выглядит так же, как при фолликулярной ангине, но сами гнойники не проходят после спадения температуры и присутствуют на миндалинах постоянно, со временем затвердевая и превращаясь в пробки (их ещё называют камнями). При истинной ангине гнойники прорывают и заживают без следов на миндалинах на 5-6-й день.
Другие болезни, с которыми можно спутать фолликулярную ангину — это:
- Герпесная ангина (она же герпангина) — при ней на нёбе и миндалинах появляются небольшие пузырьки, которые иногда принимают за гнойники. Главное отличие при этом — наличие таких папул за пределами миндалин. При фолликулярной ангине они располагаются только на миндалинах. Например, на фото — горло при герпесной ангине:
- Корь, при которой на миндалинах появляются пятна Филатова-Коплика. Сам внешний вид миндалин при этой болезни очень напоминает фолликулярную ангину, но пятна при ней отличаются тем, что не возвышаются над поверхностью слизистой оболочки гланд и находятся также на внутренней поверхности щек и на деснах. Для кори же характерны генерализованные симптомы (например, обильная сыпь на теле), не проявляющиеся при бактериальных тонзиллитах.
Иногда при грибковых поражениях миндалин могут появляться типичные белые точки на гландах, похожие на гнойники при фолликулярной ангине. Однако тяжесть протекания тонзилломикозов значительно меньше, чем тяжесть ангины, да и сами эти случаи очень редки.
На фото — тонзилломикоз, который изначально был принят за ангину, у ребенка 5 лет:
Характерно, что гнойники при фолликулярной ангине удалить очень сложно. Налёт при грибковых поражениях горла снимается без усилий и практически безболезненно для больного.
При лакунарной ангине гнойники представляют собой большие разлитые пятна на поверхности миндалин, иногда — сетку обширных гнойников. Ниже приведено фото горла при лакунарной форме заболевания:
Опять же, эти гнойники находятся только на миндалинах. Выход их за пределы гланд означает, что речь идёт не об ангине. Налёт, похожий на гной при этой форме болезни, может появляться при таких патологиях:
- Инфекционный мононуклеоз. На фото показан вид миндалин при нём: Для этой болезни характерно также развитие насморка и сыпи на теле (она вызывается вирусом из группы герпесвирусов), её же легко диагностируют при анализе крови;
- Грибковый фарингит — при нём налёт обычно распространяется далеко за пределы миндалин;
- Дифтерия, при которой обычно на нёбе над миндалинами появляются плотный налёт. Здесь разница с ангиной кроется не только в расположении самого налёта, но и в его структуре. Если его положить в стакан с водой, он упадёт на дно и не растворится. Гной при ангине растворяется в воде;
- Ангина Симановского-Венсана (язвенно-пленчатая), при которой также случается появление язв на миндалинах с густым грязным налётом. Важно, что эта болезнь часто вызывает поражение только одной миндалины, что не характерно для лакунарного стрептококкового тонзиллита.
Бывают случаи, когда на одной миндалине ангина проявляется в типичной фолликулярной форме, на другой — в лакунарной. Например, на фото — горло при такой ангине у взрослого:
Однако ситуации, когда на одной миндалине гной присутствует, а на другой его нет, исключительно редки. Такое, с другой стороны, часто случается при хроническом тонзиллите.
На картинках ниже показано больное горло при разных видах ангины и клинически сходных заболеваниях:
Слева направо: вид глотки при катаральной форме ангины, при лакунарной ангине и при фолликулярной
Слева направо: грибковое поражение глотки (фарингомикоз), ангиина Симановского-Венсана, перитонзиллит
Слева — гиперкератоз глотки, справа — хронический тонзиллит
Дифтерия на ранней стадии (слева) и в кульминации своего развития (справа)
В результате, можно собрать вместе все признаки, наличие каждого из которых свидетельствует, что в данном случае у больного не ангина, а другая болезнь.
Главный признак того, что речь идёт не об ангине — это появление гноя или отдельных гнойничков, а также воспаления слизистых оболочек за пределами миндалин. Сама ангина — это именно тонзиллит, воспаление гланд, и если в патологический процесс вовлекаются не они, значит, это не ангина.
В частности, воспаление задней стенки горла — это не ангина. На фото показаны варианты вирусных фарингитов, которые нередко принимают за ангину:
- Воспаление только одной миндалины — при истинной ангине не наблюдается;
- Белый гноеподобный налёт, который достаточно легко снимается без боли и повреждений под ним — признак грибкового поражения миндалин или инфекционного мононуклеоза;
- Отек горла — признак ларингита. При ангине горло в процесс воспаления не вовлекается.
Важными диагностическими признаками являются насморк и кашель. При ангине они не возникают, но они же являются нормой для вирусных инфекций. Однако насморк и кашель не возникают также и при грибковых поражениях горла, а значит, они позволяют дифференцировать ОРВИ от ангины, но абсолютно надежными признаками не являются.
Кроме того, на ранних сроках болезни (в первые день-два), когда горло только начинает болеть, но значительного воспаления ещё нет, горло при ангине такое же, как и при типичных ОРВИ, а надёжно диагностировать болезнь только по внешним признакам практически невозможно.
Поскольку во многих случаях ангина сходна по своим проявления с вирусными и грибковыми заболеваниями, очень часто при некорректной диагностике назначается неправильное лечение. Например:
- Если у больного ангина, но её принимают за вирусную болезнь (есть даже такой термин — «вирусная ангина») и лечат средствами от ОРВИ, с большой вероятностью она осложнится поражениями сердца, суставов и почек, поскольку лекарства, которыми нужно лечить вирусные заболевания, никак не влияют на бактериальную инфекцию. Это актуально в том числе для герпесной ангины и инфекционного мононуклеоза — тоже вирусных заболеваний;
- Наоборот, если у больного ОРВИ, но её начинают лечить, как ангину, антибиотиками, это может привести к развитию побочных эффектов от приёма самих антибиотиков, что ухудшит состояние больного. Особенно актуально это у детей;
- Аналогично с грибковыми заболеваниями: если лечить фарингомикоз антибиотиками, он будет прогрессировать, поскольку на грибки сами антибиотики не действуют, но уничтожают сдерживающую их бактериальную микрофлору. Если лечить ангину средствами против грибка, болезнь может осложниться;
- И ангина, и дифтерия требуют применения разных лекарств и они же обе могут быть смертельно опасными. Ошибка в диагностике здесь влечет за собой ошибки в лечении и все связанные с этим риски;
- При попытках лечить хронический тонзиллит средствами от ангины высока вероятность неудачи, а через определенный срок — необходимости в удалении миндалин.
При этом нужно учитывать, что на фото миндалины можно рассмотреть значительно подробнее, чем в реальности. Особенно это критично у детей, которые не всегда позволяют долго рассматривать больное горло. Также часто встречаются разные нестандартные ситуации, когда при болезни горло выглядит не совсем так, как показано для типичных случаев на картинках и фото в учебника. Поэтому даже если подозрение на ангину велико, следует показаться врачу. Самый точный способ выяснить природу болезни — изучить анализ крови и мазок из зева.
После ангины горло может оставаться красным до нескольких дней. В редких случаях даже спустя неделю-две без дополнительных симптомов сохраняется гиперемия глотки. Сама по себе она не является признаком осложнения или патологии, и если больной чувствует себя хорошо, предпринимать меры по устранению покраснения не следует. В то же время, если после ангины горло продолжает болеть, либо сами миндалины остаются увеличенными, эти симптомы свидетельствуют о возможных осложнениях.
На фото видно, как выглядит горло после ангины, но с развивающимся абсцессом:
Выяснить, почему гиперемия сохраняется, нужно как можно скорее, чтобы предупредить развитие осложнений.
источник
Заболеть ангиной может практически каждый малыш. Знать, как выглядит ангина у ребенка, следует всем родителям. Своевременное обнаружение ангины позволит предотвратить развитие опасных осложнений болезни в дальнейшем.
Воспаление миндалин называется ангиной или острым тонзиллитом. К развитию этого состояния могут приводить различные причины. Наиболее часто детский острый тонзиллит вызывают вирусы, бактерии и грибы. При снижении иммунитета, а также сильном переохлаждении у ребенка могут появиться неблагоприятные симптомы болезни.
Ангина практически никогда не встречается у грудничков. Это обусловлено особенностью анатомического строения миндалин у малышей младше двух лет.
Детки получают большое количество материнских антител, которые защищают их организм от различных инфекций. Пик заболеваемости приходится на возраст от 3 до 10 лет.
Заражение наиболее часто происходит воздушно-капельным путем. Болезнетворные микробы попадают на слизистые оболочки верхних дыхательных путей и миндалины от больного ребенка к здоровому. Наиболее распространены вспышки острого тонзиллита среди малышей, посещающих образовательные учреждения. В более скученных коллективах риск заражения ангиной возрастает многократно.
Определить заболевание на начальной стадии очень сложно. Перед появлением специфических признаков болезни проходит достаточно много времени. Для вирусных ангин инкубационный период обычно составляет 3-5 дней, при бактериальных — от 7 до 10 суток. Грибковые инфекции проявляются только через пару недель с момента заражения.
Для ангины характерны:
- Сильная краснота в зеве. Он становится ярко-красным и воспаленным.
- Появление высыпаний и налета на миндалинах.
- Повышение температуры тела до 38-40 градусов. Она сохраняется на протяжении 2-4 суток. Снижение температуры происходит только под влиянием жаропонижающих средств.
- Набухание и воспаление миндалин. Они становятся ярко-красными, отечными. Если прикасается шпатель или ложка, усиливается кровоточивость, появляется также болевой синдром.
- Увеличение лимфатических узлов. В процесс вовлекаются шейные, околоушные и затылочные. Лимфоузлы становятся уплотненными, плотно спаянными с кожей. При тяжелом течении их видно со стороны.
- Резкое ухудшение самочувствия малыша. Ребенок становится более капризным, плохо кушает. В некоторых случаях малыши совсем отказываются от еды. Первые дни болезни сопровождаются усилением сонливости. Малыш находится в постели практически все время. Сон приносит кратковременное улучшение самочувствия.
В зависимости от причин, которые могут вызвать у малышей развитие острого тонзиллита, все ангины можно разделить на:
- бактериальные;
- вирусные;
- грибковые.
Симптомы и клинические проявления для каждой ангины разные. Обычно они зависят от того, какой возбудитель вызвал болезнь. Бактериальные ангины развиваются гораздо тяжелее и вызывают целый комплекс неблагоприятных симптомов. Вирусные инфекции вызывают острый тонзиллит гораздо реже и протекают намного легче. Самые длительные — грибковые варианты. Обычно они возникают у ослабленных и часто болеющих малышей.
По варианту развития воспалительного процесса и появлению симптомов все ангины можно разделить на несколько групп:
- лакунарные;
- катаральные;
- фолликулярные;
- флегмонозные;
- грибковые;
- герпесные;
- язвенно-пленчатые;
- гангренозные.
Для каждого вида острого тонзиллита характерны свои отличительные особенности. Они проявляются различиями, которые можно обнаружить при осмотре зева и ротоглотки. Каждая ангина протекает по-разному. Это зависит от уровня местного иммунитета, особенностей вызвавшего болезнь возбудителя, а также наличия хронических заболеваний у больного малыша.
Развивается в большинстве случаев. Характеризуется довольно легким течением. Хорошо поддается терапии. После проведенного лечения ребенок полностью восстанавливается и выздоравливает.
При катаральной ангине наблюдается выраженное покраснение миндалин. Обычно процесс бывает двухсторонним. Зев становится ярко-красным. Миндалины — отечны, воспалены. Небные дужки несколько увеличиваются в размерах и нависают над входом в зев. Во время глотания резко усиливается болезненность. Слишком горячие и холодные напитки или продукты могут вызывать усиление болевого синдрома.
Часто эта форма болезни начинается с появления общих симптомов интоксикации. У малыша возникает сильная головная боль. Ребенок чувствует себя разбитым, у него ухудшается аппетит. В течение дня малыш отмечает сильную сонливость. К концу первых суток присоединяются характерные симптомы воспаления в зеве, а также трудности и болезненность при глотании.
Катаральная ангина у малышей младше трех лет обычно сопровождается резким скачком температуры. Обычно она нарастает до 39-39,5 градусов. У детей более старшего возраста температура тела может остаться нормальной, только появляются характерные изменения во рту и на миндалинах.
Пик заболеваемости этой формой ангины приходится на дошкольный возраст. Наиболее часто малыши заражаются воздушно-капельным путем. При лакунарной ангине сильно увеличиваются небные миндалины. Они становятся отекшими, набухшими.
На поверхности миндалин появляется характерный светло-желтый налет. Он хорошо снимается шпателем. При лакунарной ангине температура тела поднимается до 39-40 градусов. Поднижнечелюстные узлы сильно увеличиваются в размерах, становятся плотными, болезненными при ощупывании. Уже в первые сутки появляется выраженная боль при глотании.
Лакунарная ангина опасна развитием осложнений. При неблагоприятном течении гнойное воспаление переходит на расположенные рядом ЛОР-органы. Это способствует развитию острого отита, синуситов и конъюнктивита. Малыш чувствует себя очень плохо. При высокой температуре появляется лихорадка, а также выраженный озноб.
Часто вызывается стрептококковой или стафилококковой флорой. Эта форма относится к гнойным ангинам. Для данного варианта болезни характерно появление многочисленных пузырьков желтого цвета, которые обильно покрывают все поверхности миндалин. Внутри данных высыпаний содержится гной. При его истечении наружу появляется неприятный запах.
Заболевание сопровождается повышением температуры более 39 градусов. В первые дни болезни она плохо поддается снижению, даже несмотря на применение жаропонижающих средств. Больной ребенок чувствует сильную болезненность в мышцах и суставах. Все симптомы напоминают грипп.
Для устранения неблагоприятных проявлений фолликулярной ангины требуется назначение высоких доз антибиотиков.
Данная форма болезни встречается в детском возрасте крайне редко. Обычно она появляется у взрослых. Характеризуется очень тяжелым течением и частым развитием осложнений. Во время флегмонозной ангины боль при глотании носит нестерпимый характер. У ребенка полностью отсутствует аппетит. Речь становится невнятной.
Чаще всего процесс односторонний. Пораженная миндалина значительно увеличивается в размере. Внутри она полностью заполнена гноем. При неблагоприятном течении болезни гнойное воспаление может перейти на другие органы, которые расположены рядом. Гной распространяется по лимфатическим сосудам, проникая в средостение.
Флегмонозная ангина считается крайне неблагоприятной формой заболевания. При тяжелом течении болезни даже требуется проведение хирургического лечения. Воспаленную миндалину в этом случае удаляют, после чего проводят полную антисептическую обработку зева.
Наиболее часто встречается у ослабленных малышей, а также у деток, страдающих сахарным диабетом или хроническими заболеваниями сердца и сосудов. В некоторых случаях является одним из проявлений вторичных иммунодефицитов, возникших в результате вирусных инфекций.
При грибковой ангине на миндалинах появляется творожистый белый налет. При касании ложкой или шпателем он легко крошится и отпадает. После отхождения налета на поверхности миндалин остаются кровоточащие ранки. Для лечения этой формы ангины требуется назначение противогрибковых и иммуностимулирующих препаратов.
Возникает при заражении вирусами герпеса. Характеризуется появлением на миндалинах многочисленных пузырьков. В них находится мутная кровянистая жидкость. При касании пузырьки могут лопаться. Вскрытие таких воспалительных элементов происходит на 5-6 день болезни. После этого на слизистой оболочке миндалин остаются многочисленные язвочки и эрозии.
Заболевание сопровождается повышением температуры тела. Обычно она нарастает до 38-39 градусов и сохраняется высокой на протяжении 3-4 дней. После заживления миндалины вновь приобретают обычный розовый оттенок. Весь острый период болезни сопровождается появлением сильной болезненности в горле.
Для лечения герпесной ангины применяются противовирусные средства, которые оказывают губительное действие на вирусы герпеса. Назначаются препараты обычно на 7-14 дней.
Для профилактики рецидивов герпесной ангины врачи рекомендуют проходить ежегодные курсы иммуностимулирующего лечения.
Встречается у часто болеющих малышей, а также у детей с различными иммунодефицитами. При этой форме ангины на миндалинах появляется сильный налет светло-желтого цвета, который очень плохо снимается. Небные дужки отекают и нависают над входом в зев. Ротоглотка имеет ярко-красный цвет. Наблюдается сильное слюнотечение.
При открывании рта появляется сильный запах. Воспалительный процесс также затрагивает шейные и поднижнечелюстные лимфоузлы. Они становятся плотными, увеличенными, болезненными при ощупывании. Несмотря на внешний вид, язвенно-пленчатая ангина не является самой опасной формой острого тонзиллита. Заболевание хорошо поддается лечению.
Эта форма ангины называется болезнью Симановского-Венсана. Часто при развитии заболевания температура тела остается нормальной, реже поднимается до субфебрильных значений. Вызывается такая ангина чаще всего условно-патогенной флорой, которая обитает в десневых карманах.
Наиболее часто процесс — односторонний. На поврежденной миндалине появляется большая язва. Внешне она напоминает кратер вулкана. Язва имеет серовато-желтый оттенок. Любые повреждения вызывают сильную кровоточивость. Размер образования – от 1 до 2 см. Болезнь сопровождается появлением сильной болезненности при употреблении пищи, особенно на поврежденной стороне.
По внешнему виду эта форма ангины напоминает дифтерию. Для проведения дифференциальной диагностики требуется осуществление дополнительных обследований и анализов. Лечение заболевания комплексное. Терапия этой формы болезни обязательно включает в себя назначение иммуностимулирующих препаратов.
Дополнительно вы можете посмотреть видео на тему «Ангина у детей» от доктора Комаровского.
источник
 Неприятные ощущения в горле.
Неприятные ощущения в горле.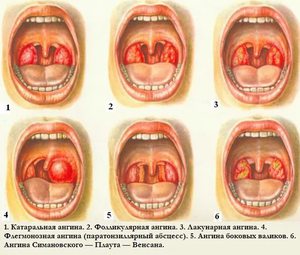 наличие хронической инфекции дыхательных путей — при наличии хронических инфекций, в организме человека присутствуют условно-патогенные бактерии, которые, при снижении защитных функций иммунной системы или наступлении благоприятных условий, начинают атаковать организм, а присоединившаяся инфекция способствует развитию заболевания;
наличие хронической инфекции дыхательных путей — при наличии хронических инфекций, в организме человека присутствуют условно-патогенные бактерии, которые, при снижении защитных функций иммунной системы или наступлении благоприятных условий, начинают атаковать организм, а присоединившаяся инфекция способствует развитию заболевания; сильная боль в горле при глотании приёме пищи;
сильная боль в горле при глотании приёме пищи;


























