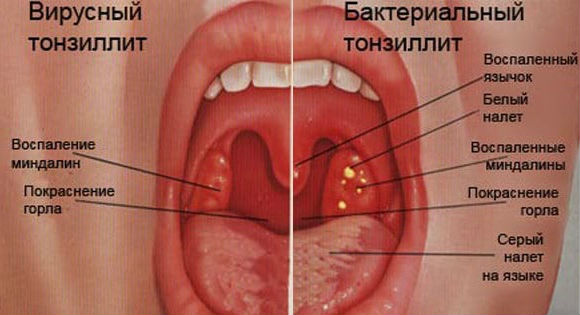
Многие пациенты считают, что ангина является безобидным заболеванием и не может причинить вред здоровью. Повышение температуры, болезненные ощущения в горле и общее недомогание — это признаки, которые встречаются у простудных болезней. Вроде страшного в этом ничего и нет. Но пациенты сильно в этом ошибаются. При несвоевременном лечении длительность болезни увеличивается при этом возникают непоправимые последствия.
Ангина относится к инфекционной болезни, которая возникает в результате проникания микробов в слизистую оболочку гортани и глотки. В результате этого миндалины подвергаются воспалительному процессу. С одной стороны, казалось бы, обычное заболевание, которое развивается в ротовой полости и ведет к болезненным ощущениям в горле. Повышение температуры говорит о борьбе организма с вирусами и бактериями. Но в результате кровообращения микробы разносятся по всему организму. Вследствие этого возникают осложнения после ангины в следующем виде.
- Заболевания сердца в виде миокардита и сердечной недостаточности.
- Болезни почек в виде пиелонефрита, гломерулонефрита и нефрита.
- Ревматическое лихорадочное состояние острого характера, что ведет к боли в суставах.
- Воспаление среднего уха.
- Стрептококковый шок. Этот вид осложнения является опасным и ведет к смертельному исходу.
- Сепсис и заражение крови.
- Абсцесс и флегмон.
- Отечность гортани.
- Возникновение тонзиллита хронического характера.
Такие осложнения при ангине могут стать множественными. Существует повышенная вероятность их развития при запоздалом лечении или несоблюдения рекомендаций доктора. Какие осложнения могут возникнуть у больного, никто не знает. Все зависит от реакции организма и иммунной системы. Зачастую ангина поражает самое больное место у человека. У некоторой части пациентов заболевание проходит без последствий. У других, наоборот, заканчивается все смертельным исходом.
Пожалуй, к самому распространенному осложнению принято относить заболевания сердечной мышцы. Возникнуть оно может как во время течения ангины, так и после ее завершения. В первом случае больному проводят ультразвуковое диагностирование и электрокардиографию сердца. А вот при возникновении второй ситуации многие пациенты даже не задумывается о наличии заболевания. Если у больного проявляются болезненные ощущения в сердце, то они грешат на плохую экологию, стрессовые ситуации или наличие вредных привычек.
Многих интересует почему проявляются осложнения на сердце после ангины. У современной медицины есть на это объяснение.
- Бактериальная инфекция напрямую поражает сердечную мышцу, ведь микробы разносятся через кровь. В результате этого к основному симптому ангины относят болевое чувство в сердце.
- Инфекция, возникшая в результате действия стрептококков, атакует сердечную мышцу со стороны иммунной системы. В медицине такое понятие называют аутоиммунным механизмом. Такой процесс связывают с тем, что белковая структура стрептококков имеет схожесть с белками сердца. Когда в силу вступает иммунная система, она начинает вырабатывать антитела к бактериям. В это время начинает страдать миокард, в результате чего пациент ощущает боли.
- Поражение миокарда ведет к ишемии, воспалению хронического характера и фиброзу. Такие процессы только ухудшают работу сердца и влияют на кровообращение.
В современное время создана программа, которая борется с возникновением ревматизма. Благодаря этому частота проявления лихорадочного состояния понижается. Специалисты считают, что если у больного возникло данное осложнение, то его халатное отношение к здоровью.
Зачастую осложнения ангины такого характера возникают в детском возрасте. Без соответствующего лечения заболевание прогрессирует.
К основным симптомам осложнений на сердце относят следующие проблемы.
- Болезненные ощущения в сердце.
- Проявление на теле красных или фиолетовых пятен небольшого размера.
- Возникновение ревматических узелков под кожным покровов, которые на вид напоминают небольшие уплотнения.
- Возникновение лихорадочного состояния с резким повышением температуры.
- Подергивания отдельных участков тела или непроизвольное сокращение мышечных структур.
- Проявление полиартрита.
Осложнения от ангины у взрослых принято разделять на две группы: местного и общего характера. Последствия местного типа характеризуются локальными нарушениями. Они не несут сильного вреда больному, но требует предельного внимания со стороны больного.
К осложнениям местного характера принято относить:
К общим осложнениям относятся.
- Заболевания сердца.
- Болезней почек.
- Болезней крови.
Чтобы избежать неблагоприятные последствия ангины, нужно соблюдать несколько важных правил.
- Соблюдение постельного режима.
- Прием антибиотиков, длительность которых составляет от пяти до десяти дней. Обычно улучшение уже наступает через два-три дня, но прекращать терапию не рекомендуется, иначе заболевание разовьется еще сильнее.
- Полоскание горла. Такие процедуры помогут вымыть все микробы из ротовой полости и убрать гнойный налет.
- Соблюдение питьевого режима. Больному нужно пить как можно жидкости и употреблять еду жидкого характера. Отличным средством для восстановления сил станет суп на курином бульоне.
- Укрепление иммунных сил организма.
Чем опасна ангина в детском возрасте? Считается, что дети очень тяжело переносят заболевания. У них повышается температура до сорока градусов, наблюдается головная боль при ангине и сильное чувство слабости.
Основные осложнения при ангине могут быть следующими.
- Отит. Заболевание возникает в результате проникания стрептококковой инфекции в полость среднего уха через Евстахиеву трубу. Если во время не начать лечение, у ребенка развивается тугоухость или полная глухота. К основным симптомам принято относить:
заложенность в ушах;
болезненное чувство. - Менингит. Если больной не заметил своевременно возникновение отита, то в дальнейшем происходит поражение головного мозга. Это заболевания считается очень опасным и может привести к парализации человека. Сперва у пациента постоянно болит голова при ангине. Затем боль переходит на уши и область лба. При этом может наблюдаться повышение температуры до тридцати восьми градусов.
- Тонзиллит хронического характера. Во многих ситуациях плохо вылеченная ангина ведет к проявлению хронического тонзиллита. Заболевание характеризуется регулярным присутствием бактериальной инфекции в миндалинах. Болезнь начинает проявляться только в тех случаях, когда иммунная система дает сбой. При ослаблении защитных сил происходит вспышка, вследствие чего бактерии начинают снова активно размножаться. К основным симптомам принято относить:
постоянно увеличенные миндалины;
наличие беловато-желтого налета на миндалинах;
неприятный запах из ротовой полости;
регулярные обострения. Считается, что в норме ангина может возникать лишь один раз в год. В редчайших случаях повторяться через несколько лет. При хроническом тонзиллите вспышки происходят больше двух раз за год.
Чтобы осложнения после ангины у детей не проявлялись, необходимо обязательно пропить антибиотик. Зачастую в детском возрасте назначают Амоксиклав или Аугментин. Эти средства являются безопасными и не вызывают дисбактериоза в кишечнике.
Осложнения могут быть в результате несоблюдения предписаний врача. Если у ребенка проявилась ангины, то необходимо обеспечить ему покой и правильное питание. При возникновении заболевания у грудничка, малышу нужно давать много пить. А, главное, неважно, что это будет: вода или морс. Жидкость не только вымывает все вредные вещества, но и помогает организму не обезвоживаться.
Также стоит отметить, что маленькие дети не умеют полоскать горло. Но такие процедуры относятся к обязательным условиям быстрого выздоровления. Малышам нужно орошать полость, использую при этом лекарственные препараты в виде Мирамистина или Хлоргексидина. После орошения аккуратно ватным диском, смоченным в облепиховом или миндальном масле, протереть верхнее небо и язык. Проводить данные манипуляции следует как можно чаще.
Зачастую осложнения от ангины возникают именно в детском возрасте. Проявиться они могут не сразу, а лишь через несколько лет.
После того, как ребенок полностью поправился, стоит подумать об укреплении организма. Для этого нужно.
- Уделить внимание на закаливающие процедуры и зарядку. Манипуляции можно проводить не только обтираниями, но и другими способами. В летнее время пусть малыш бегает босиком по песку, травке или камешкам. А зарядка должна проводиться с утра сразу после сна при открытом окне.
- Подумать о питании. Различные вирусы и бактерии боятся пробиотиков. Поэтому каждый день ребенок должен пить молоко или кисломолочные продукты. Не стоит забывать о натуральных витаминах, которые находятся в овощах и фруктах.
- В зимнее время организм испытывает нехватку витаминов. Поэтому дополнительной поддержкой станет употребление витамино-минеральных комплексом.
- В любое время года ребенок должен много гулять и при этом быть одетым по погоде. Витамин Д, который люди получают от солнца, препятствует развитию заболеваний. А свежий воздух убивает все вредные микробы.
источник
Осложнения после ангины у детей могут проявиться через несколько дней или недель после излечения. В 70% случаев причиной коварного заболевания являются стрептококки. Проникая в организм, стрептококковые бактерии выделяют ферменты, которые помогают им распространяться в тканях. Из-за действия ферментов возбудители инфекции способны проникать в кровь, мозг, сердце и в мочевыводящие пути, вызывая патологические процессы. В большинстве случаев ангина протекает легко. Уже через неделю ребенок может чувствовать себя совершенно здоровым. Но последствия поражения стрептококковой инфекцией он может ощущать всю жизнь.
Стрептококки оказывают на детский организм цитотоксические и иммуномодулирующие воздействия. Они вызывают повреждение соединительной ткани и запускают иммунопатологические процессы.
После заражения иммунная система ребенка начинает вырабатывать антитоксические противострептококковые антитела. Они атакуют возбудителей заболевания и нейтрализуют их. Однако в соединительной ткани и в сердечной мышце находятся молекулы, подобные тем, которые есть на поверхности клеточной стенки стрептококковой бактерии. Противострептококковые антитела поражают органы. Это для них своеобразные мишени, клетки которых содержат перекрестные антигены, вызывающие патологические изменения в детском организме.
Поверхностные структуры стрептококковых бактерий вырабатывают токсичное вещество стрептолизин. Оно разрушает эритроциты, оказывает лейкотоксическое и кардиотоксическое действия. Продуцируемый возбудителями заболевания фермент стрептокиназа активизирует фибринолизин крови и повышает инвазивные свойства (способность проникать в ткани) стрептококка.
Неуязвимость некоторых штаммов стрептококковых бактерий для антител иммунной системы обусловлена их способностью формировать капсулы, которые состоят из гиалуроновой кислоты, входящей в состав тканей организма. Агенты иммунной системы не считают гиалуроновую кислоту чужеродным объектом и не распознают спрятанные в капсуле возбудители заболевания.
Симптомы ревматизма могут проявиться в период от нескольких дней до 6 недель после перенесенной ангины, вызванной стрептококковыми бактериями. Характер осложнения зависит от формы ревматизма, которая развилась у ребенка после острого тонзиллита.
Ревмокардитом называют воспалительный процесс в сердечной мышце. В зависимости от того, какие оболочки сердца вовлечены в патологический процесс, диагностируют вид заболевания (ревмомиокардит, ревмоперикардит или ревмоэндокардит). Если поражены все оболочки, возникает ревмопанкардит.
При развитии ревмокардита появляются симптомы интоксикации. Ребенок быстро устает, плохо ест, жалуется на слабость и выглядит бледным. Его может беспокоить чувство стеснения и боль в груди ноющего или колющего характера. К признакам заболевания относится чрезмерная потливость, понижение артериального давления и нарушение ритма сердца. У малыша может появиться одышка, отек лица и шеи.
Иногда заболевание протекает легко и сопровождается слабо выраженными симптомами. Они могут оставаться незамеченными. В таком случае ребенок переносит ревмокардит на ногах. Однако в большинстве случаев сердечные атаки у малышей характеризуются высокой активностью.
При тяжелой форме заболевания симптомы проявляются внезапно и ярко. Резко подскакивает температура тела до фебрильных цифр (выше 38ºС). Одышка развивается даже во время движений в постели. В некоторых случаях наблюдаются обмороки, посинение кожи лица и кровохаркание. У подростков может развиться малокровие.
Ярко выраженные симптомы свидетельствуют об активном распространении ревматического процесса. У детей могут появиться характерные высыпания в области локтевого сустава и волосистой части головы, а также боли в животе.
Появлению сердечных атак нередко предшествует суставная атака. У ребенка возникают боли в крупных суставах (преимущественно в коленных).
Симптомы ревмокардита наблюдаются 1,5-2 месяца, постепенно затухая. Они полностью исчезают через 3 месяца. Для ревматизма характерны повторные атаки.
Уже во время первых приступов ревмокардит может вызвать необратимые изменения в сердечной мышце. При каждой повторной атаке вероятность патологических процессов увеличивается. Ревматическое воспаление может стать причиной недостаточности клапанов сердца, сужения отверстий между камерами, формирования тромбов и развития склеротических процессов.
При возникновении болей в суставах диагностируют ревмополиартрит (суставную форму ревматизма). Чаще всего дети жалуются на боли в коленном и голеностопном суставах. Иногда возле пораженного сочленения появляется отек. В таком случае сустав увеличивается в размерах. У ребенка поднимается температура тела до 39ºС. Ему трудно передвигаться, он быстро утомляется, чувствует слабость и старается прилечь. К признакам заболевания относится высокая потливость и носовые кровотечения. Могут также появляться боли в других суставах.
Болевые ощущения мигрируют из одного сустава в другой, с одной стороны тела на другую. Недуг характеризуется симметричностью поражения. Если воспалено одно колено, распухает и другое. В одном сочленении боль не держится дольше одной недели. Обычно через 2 или 3 дня болезненность исчезает и возникает в другом суставе. Она усиливается во время движения.
Через несколько недель болезненность утихает, а суставы возвращают свою подвижность и форму. В некоторых случаях после перенесенного заболевания могут наблюдаться длительное время умеренные ноющие боли в суставах. Они усиливаются при перемене погоды. Прогрессирующий ревмополиартрит опасен развитием ревмокардита.
Такая форма ревматизма возникает преимущественно у девочек. В результате осложнения ангины поражается нервная система ребенка. Он становится раздражительным и несобранным. У него ухудшается память и появляются дефекты разговорной речи. Больной малыш неправильно и невнятно выговаривает слова. У него меняется походка и возникают непроизвольные подергивания тела, конечностей и лица. Родители иногда ошибочно принимают симптомы заболевания за кривляния ребенка. Из-за нарушения координации он с трудом удерживает мелкие предметы в руках и постоянно ударяется о мебель. Почерк школьника становится неразборчивым. Могут возникать трудности с глотанием и справлением физиологических нужд.
Психическая неустойчивость проявляется в виде беспричинного плача или безудержной радости. Прогрессирование заболевания может вызвать паралич.
Ревмохорея иногда протекает с рецидивами, но к 16-17 годам она полностью утихает. Заболевание может вызывать незначительные поражения сердечной мышцы.
Кожная форма патологии чаще всего диагностируется у детей от 5 до 15 лет. Ее вызывает острый тонзиллит и другие заболевания, возбудителем которых является стрептококковая бактерия. Через 2 недели после перенесенного инфекционного недуга появляются первые подкожные узлы. Они локализуются на голенях, предплечьях, локтях, затылке, а также в области суставов, в которых развивается воспалительный процесс. Подкожные узлы представляют собой полусферические образования, напоминающие бородавки бордово-лилового цвета. Они располагаются группами по 6-8 штук. Подкожные узлы не вызывают неприятных ощущений и не беспокоят ребенка. Через небольшой период времени кожные дефекты исчезают, а затем появляются повторно.
Кожная форма ревматизма может проявиться в виде кольцевидной эритемы. На коже возникают округлые или овальные пятна. Их диаметр варьируется от нескольких мм до нескольких см. У колец четко очерчен наружный контур и размыта внутренняя граница. Они имеют розовую окраску, которая становится интенсивнее по мере приближения к внешнему краю. Пятна появляются в виде небольших розовых точек, которые постепенно разрастаются и пересекаются, образуя причудливый рисунок. Чаще всего сыпь появляется на груди, спине, плечах, животе и ногах. Крайне редко кожные дефекты возникают на лице. Эритема не вызывает неприятных ощущений и не доставляет беспокойства малышу.
Ревматический плеврит развивается через 2 недели после ангины. Заболевание возникает, когда воспалительный процесс проникает в плевральные листки. Плеврит сопровождается другими симптомами ревматизма. Он никогда не бывает первым и единственным признаком заболевания. Чаще диагностируется двусторонний ревмоплеврит.
В плевральной полости скапливается стерильный серозно-фибринозный экссудат. Ребенок жалуется на одышку и боли в грудной клетке, усиливающиеся во время вдоха. У него поднимается температура тела и появляется кашель, который не дает облегчения.
В некоторых случаях при ревматизме поражается печень (ревматический гепатит). Он длится от 4 месяцев до 2 лет и сопровождается медленным увеличением печени.
Острый постстрептококковый гломерулонефрит развивается через 10-12 дней после перенесенной ангины, преимущественно у детей 2-6 лет. При этом мальчики болеют чаще девочек.
У малыша появляется кровь в моче (гематурия) и отеки. Недуг сопровождается повышением артериального давления. Ребенок жалуется на жажду, при этом происходит уменьшение количества мочи. Малыш становится бледным, быстро утомляется, чувствует слабость. По мере прогрессирования патологии появляются головные боли. Возникает одышка, учащенное сердцебиение и тошнота. Некоторые дети страдают от болей в спине в области почек. Боли имеют ноющий и симметричный характер. Они вызваны растяжением капсулы почек, возникающим в результате отека почечной паренхимы.
Небольшое количество крови в моче может наблюдаться многие месяцы после обострения заболевания. Тяжелые формы недуга могут вызвать почечную эклампсию. Патологическое состояние возникает вследствие спазма артериол головного мозга и его отека. Последствия острого постстрептококкового гломерулонефрита могут выражаться в острой сердечной или почечной недостаточности. Иногда недуг осложняется отеком легких.
Воспалительный отек гортани развивается под действием токсинов, вырабатываемых стрептококковыми бактериями. Он является одним из самых опасных осложнений ангины. Патологический процесс возникает в рыхлом подслизистом слое соединительной ткани на язычной поверхности надгортанника через несколько дней после обнаружения ангины.
Воспалительный процесс распространяется на весь подслизистый слой преддверия гортани в течение нескольких часов или дней. Состояние ребенка быстро ухудшается. Его температура превышает 39ºС. Больной ребенок жалуется на наличие инородного тела в горле и боль при глотании. Сухой приступообразный кашель усиливает неприятные ощущения и вызывает распространение инфекции на здоровые части гортани. Боль в горле может отдавать в ухо.
При сильном отеке меняется тембр голоса или он полностью исчезает (афония). Появляются признаки критического сужения гортани (учащается пульс, кожа лица синеет, появляется одышка). Оно вызывает у детей удушение. В таких случаях срочно проводят трахеотомию (рассечение трахеи и введение в нее трубки для дыхания).
Неадекватная терапия ангины может стать причиной развития паратонзиллярного абсцесса. Абсцесс развивается в околоминдалиновой клетчатке, когда больной ребенок начинает выздоравливать после ангины. Его состояние снова начинает ухудшаться. У него резко повышается температура тела до 39ºС и выше, появляются сильные головные боли, беспокоит горло, увеличиваются лимфоузлы и возникает гнилостный запах изо рта. Может развиться тризм. Так называют тонический спазм жевательной мускулатуры, приводящий к ограничению движений в височно-нижнечелюстном суставе. Могут возникнуть боли в области уха. Абсцесс чаще всего развивается с одной стороны. При своевременно начатом лечении воспалительный процесс затухает. При отсутствии адекватной терапии в горле формируется нарыв. Его вскрывают хирургическим методом. Нередко абсцесс возникает повторно.
У маленьких детей от 5 до 7 лет после ангины может возникнуть заглоточный (ретрофарингеальный) абсцесс. Он возникает в результате нагноения лимфатических узлов и клетчатки в области заглоточного пространства. Ребенок жалуется на резкую боль при глотании, при этом пища может попадать в нос. При распространении патологического процесса на область носоглотки нарушается носовое дыхание. Если поражаются нижние отделы глотки, у малыша появляется инспираторная одышка (затруднения при вдохе), сопровождающаяся хрипением. Его температура тела повышается до 40ºС. Чтобы облегчить свое состояние, больной малыш держит голову слегка запрокинутой и отклоненной в больную сторону.
Если абсцесс самовольно вскроется, попавший в гортань гной может вызвать удушье ребенка. Гнойные массы могут спуститься в грудную полость и спровоцировать воспаление трахеи или медиастинит (воспаление средостения).
Инфекция, ставшая причиной развития ангины, нередко проникает у детей в полость среднего уха. Последствие болезни весьма неприятно. Когда гной скапливается в полости, у ребенка возникает резкая нестерпимая боль в слуховом проходе. Она может отдавать в темя или висок. Одновременно появляется заложенность и шум в ухе. Скопившийся гной оказывает давление на барабанную перепонку. У ребенка повышается температура тела до 40ºС градусов и ухудшается общее состояние. Если происходит прободение барабанной перепонки, гной вытекает и ребенок ощущает резкое облегчение. У грудных младенцев барабанная перепонка плотная. Поэтому ее приходится иногда вскрывать хирургическим методом, чтобы гной не проник во внутреннее ухо. В таком случае развивается лабиринтит.
У старших детей инфекция иногда проникает в носовые пазухи. В таких случаях развивается синусит или гайморит.
источник
Осложнения после ангины у взрослых и детей возникают очень часто, особенно это относится к случаям, когда курс приема антибиотиков был прерван. Главным возбудителем гнойной ангины (острого тонзиллита) является бета-гемолитический стрептококк группы А (пиогенный стрептококк). Это грамположительные бактерии, которые очень опасны для организма, поскольку могут разрушать красные кровяные тельца. В процессе своей жизнедеятельности эти микроорганизмы выделяют целый ряд ядов и токсинов, которые становятся причиной развития неприятных симптомов.
Миндалины – это лимфоидные органы с большим количеством кровеносных и лимфатических сосудов, поэтому при наличии в них воспалительного процесса патогенные микробы с током крови и лимфы очень быстро разносятся по всему организму и становятся причиной развития осложнений как у взрослых, так и у детей.
Лечение бактериальной ангины должно включать применение антибиотиков. Но если вовремя не начать их прием или прекратить терапию раньше срока, то заболевание переходит в хроническую форму. Вместе с током крови стрептококк перемещается, вызывая воспалительные процессы в других органах и тканях.
Выделяют следующие последствия ангины:
- ранние (гнойные): развиваются обычно во время болезни, на 4–6-й день после ее начала, они вызваны распространением воспалительного процесса на близлежащие органы и ткани;
- поздние (негнойные): проявляются через 10–30 дней после купирования заболевания; представляют серьезную опасность и могут привести к инвалидизации больного.
Относится к ранним осложнениям острого тонзиллита. При паратонзиллярном абсцессе воспалительный процесс затрагивает подкожно-жировую клетчатку глотки.
Это достаточно серьезное заболевание, при котором у пациента возникают такие симптомы, как:
- резко выраженная боль в горле, при которой невозможно не только принимать пищу, но и открывать рот;
- спазмы жевательных мышц;
- изменение рельефа шеи (больной все время наклоняет голову в сторону воспалительного процесса);
- неприятный запах изо рта;
- повышенное выделение слюны;
- лимфаденит;
- слабость, головная боль;
- повышенная температура тела.
В 30% случаев, несмотря на лечение, эндокардит приводит к летальному исходу, поскольку происходит поражение клапанов сердца.
Для лечения паратонзиллярного абсцесса используют антибиотики, кортикостероиды, нестероидные противовоспалительные средства, дополнительно может быть назначена местная терапия. В тяжелых случаях необходимо хирургическое вмешательство.
Отит также относится к ранним и наиболее распространенным осложнениям ангины у детей и взрослых. В этом случае инфекция попадает в среднее ухо, вызывая острый воспалительный процесс, который может переходить в слюнную железу или наружное ухо. При этом, кроме симптомов острого тонзиллита, у пациента возникает:
- сильная стреляющая боль в ухе (чаще всего – в одном), отдающая в висок, зубы или глотку;
- заложенность уха;
- гнойные выделения из уха.
При прогрессировании болезни происходит прорыв барабанной перепонки.
Лечение отита проводят с помощью антибиотиков в виде таблеток, суспензии, инъекций и ушных капель. Также принимают обезболивающие и жаропонижающие препараты.
При лимфадените происходит воспаление лимфатических узлов. Инфекция, проникающая из первичного очага, поражает лимфоузлы, в результате чего возникают такие симптомы, как:
- увеличение и болезненность лимфатического узла;
- повышение температуры тела;
- общая слабость и недомогание.
Заболевание лечат антибиотиками, при гнойном абсцессе необходимо хирургическое вмешательство.
Это осложнение встречается достаточно редко, но требует немедленного врачебного вмешательства, так как может привести к летальному исходу. Почему оно развивается? При этой патологии в кровь пациента попадают болезнетворные микроорганизмы, вызывая воспаление не в каком-либо отдельном органе, а во всем организме.
Для лечения паратонзиллярного абсцесса используют антибиотики, кортикостероиды, нестероидные противовоспалительные средства, дополнительно может быть назначена местная терапия.
При этом нарушается работа сердца, почек и дыхательной системы. Больной может находиться в бессознательном состоянии. Лечение проводят в отделении интенсивной терапии.
Первые признаки заболевания почек появляются через несколько дней после перенесенной ангины. Это достаточно частое осложнение болезни, возбудителем которой является стрептококк.
При пиелонефрите у пациента возможно возникновение следующих симптомов:
- сильные боли в пояснице;
- повышение температуры тела до 38–40 °C;
- сухость во рту, тошнота и рвота;
- общая слабость и потливость;
- помутнение мочи и нарушение мочеиспускания;
- кровь в моче (в некоторых случаях).
Лечение проводят в стационаре. В комплексной терапии заболевания используются антибиотики, кортикостероиды, диуретики, нестероидные противовоспалительные средства.
Гломерулонефрит относят к аутоиммунным заболеваниям, пусковым механизмом которого является инфекция. При этом иммунные клетки организма начинают атаку на паренхиму почек. Для болезни характерны такие признаки, как:
- интенсивные болевые ощущения в области почек;
- изменение цвета мочи (она становится бурого цвета);
- повышение артериального давления (в некоторых случаях – до критических отметок);
- повышение температуры тела до 38–39 °C;
- увеличение суточного количества мочи.
В лечении гломерулонефрита используют антибиотики, противовоспалительные средства, иммунодепрессанты, спазмолитики.
Это осложнение ангины может появляться через 2–4 недели после перенесенного тонзиллита. Оно встречается реже, чем поражение сердца и почек, но достаточно тяжело поддается лечению. В некоторых случаях человек становится инвалидом.
При ревматоидном артрите иммунная система атакует здоровые ткани и вызывает множество неприятных симптомов. Это аутоиммунное заболевание, избавиться от которого практически невозможно.
Для ревматоидного артрита характерны следующие симптомы:
- стреляющая боль в суставах ноги или руки;
- пораженный сустав ограничивается в движении;
- температура тела повышается;
- суставы деформируются (на поздних стадиях болезни).
Лечение ревматизма очень длительное и включает в себя применение нестероидных противовоспалительных препаратов, кортикостероидов и хондропротекторов.
Часто среди поздних осложнений тонзиллита встречаются сердечные заболевания, возбудителем которых является пиогенный стрептококк или стафилококк.
Миокардит представляет собой воспаление сердечной мышцы (миокарда) и характеризуется такими признаками, как:
- аритмия (нарушение нормального ритма сердца);
- одышка, усиливающаяся после физической нагрузки;
- посинение носогубного треугольника;
- тахикардия (учащенное сердцебиение);
- боль в области сердца;
- отеки конечностей, возникающие в результате застойных процессов.
Это достаточно серьезное заболевание, требующее лечения квалифицированными специалистами в условиях стационара.
Относится к числу опасных поздних осложнений ангины. В 30% случаев, несмотря на лечение, эндокардит приводит к летальному исходу, поскольку происходит поражение клапанов сердца. У пациента наблюдаются симптомы, напоминающие миокардит:
- одышка;
- нарушение нормального дыхания в результате застойных процессов, оно проявляется удушьем и может осложняться пневмонией;
- повышение температуры тела (этот симптом является специфическим признаком эндокардита и отличает его от миокардита);
- слабость;
- боль за грудиной, отдающая в левую руку;
- быстрое понижение массы тела.
Гломерулонефрит относят к аутоиммунным заболеваниям, пусковым механизмом которого является инфекция. При этом иммунные клетки организма начинают атаку на паренхиму почек.
Лечение заболевания проводят в стационаре. Кроме антибиотиков назначают гормональные препараты, диуретики, нестероидные противовоспалительные средства.
Ангина – очень серьезное заболевание, неправильное лечение которого может привести к серьезным последствиям. Но этого можно избежать, если при появлении боли в горле, трудностей при глотании, повышении температуры тела вовремя обратиться к врачу и четко выполнять все его рекомендации.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Постоянная забывчивость расстраивает Вас? Вот несколько простых способов, которые помогут Вам значительно улучшить память. .
источник
Ангина (острый тонзиллит) – это инфекционное воспаление зоны ротоглотки. Оно локализуется на миндалинах и задней стенке глотки. У ребенка тонзиллит развивается в возрасте 3 – 10 лет. До 1 года дети болеют ангиной редко, поскольку они получают с материнским молоком антимикробный иммунитет. Развивается патология вследствие авитаминоза, переохлаждения, слабости иммунитета.
Все осложнения при ангине бывают общими и местными. Их развитие у конкретного ребенка обусловлено общим состоянием организма, адекватностью терапии, наличием/ отсутствием сопутствующих патологий.
Наиболее опасные осложнения ангины у детей всегда развиваются с местных реакций. Поэтому в период выздоровления родители должны отслеживать состояние детского горлышка и соседних структур.
- Подчелюстные лимфоузлы всегда реагируют на любой тип тонзиллита увеличением. Но в воспалительный процесс также способны вовлекаться шейная и подключичная зоны лимфатической системы. В случае нагноения отдельных участков малыша ожидает операция.
- Отек гортани после болезни считается редким явлением, но с миндалин отечность распространяется на гортанную щель и голосовые связки.
- Развитие отита после острого тонзиллита является частым осложнением. Инфекция попадает в ухо во время сильного кашля, продвигаясь из зева по евстахиевой трубе. Средний отит развивается на разных этапах ангины. Однако боль, отдающая на уши, не всегда говорит о начале отита.
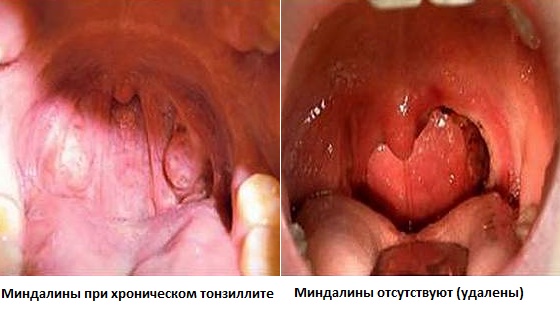
- Разрастание тканей миндалин случается от частых ангин или тяжелого течения единичного случая. Лечение хронического тонзиллита проводится консервативное или хирургическое.
- Абсцессы. Гнойные скопления на задней стороне ротоглотки часто наблюдаются у ребенка младше 6 лет. В случае развития медиастинита воспаление затрагивает глубинные отделы шеи. Гнойное содержимое опускается до межполостного пространства с внутренними органами.
- Кровоточивость миндалин. Если ребенок часто и сильно кашляет, сосудистые стенки его гортани лопаются и кровоточат. При дополнительном воспалении миндалин существует вероятность кровотечения различной интенсивности.
Под прицел острого тонзиллита, который не прошел серьезное лечение, попадают:
Редким осложнением тонзиллита у маленького ребенка является инфицирование головного мозга. Своевременно распознать менингит родители могут по отечности детской кожи, одышке крохи, высокой температуре, жалобам малыша на сильную слабость и головные боли. К специфическим признакам менингита относится синюшная граница губ. Симптоматика требует незамедлительного обращения к врачу.
Последствия тонзиллита для ребенка могут выражаться ранними признаками миокардита или воспаления сердечной мышцы. Если заболевание принимает затяжной оборот, оно характеризуется аритмией, превышением нормальных температурных показателей, шумами в органе. Ревматическое осложнение на сердце чревато пороками клапанов. Отклонение развивается за 3 – 12 месяцев.
В случае развития эндокардита изменяются внутренние структуры сердца. Тело ребенка становится отечным. Наблюдается утолщение фаланг пальцев верхних конечностей. Измерение температурных условий организма дает высокие отметки.
Спустя 7 – 14 дней от перенесенного тонзиллита почки малыша могут отреагировать на болезнь воспалением клубочков или ткани. В 1-ом случае нефрологи диагностируют гломерулонефрит, во 2-ом – пиелонефрит. Распознается воспалительный процесс, затронувший выделительную систему, по стабильно высоким температурным отметкам, спинным болям, признакам интоксикации. Самые страшные последствия – трансформация воспаления в гнойную разновидность и почечная недостаточность.
Ревматизм после ангины не ограничивается поражением сердечных тканей. На суставах болезнь также отражается и вызывает их ревматизм. Признаками суставной патологии являются блуждающие боли, лихорадка, повреждение симметрично расположенных суставов, покраснение и отечность кожных тканей, покрывающих костные соединения.
Рассматривая последствия ангины, нельзя пропустить тонзиллогенный сепсис. Риск его развития существует с самого первого дня болезни, в т. ч. и ее катарального типа. Когда инфекция разносится кровью по организму ребенка, его общее самочувствие резко ухудшается, а миндалины наполняются гноем.
Несмотря на опасность болезней, развитие которых может случиться после тонзиллита, их можно избежать путем соблюдения нескольких рекомендаций.
- Не разрешайте малышу проявлять активность во время болезни. 7-дневный постельный режим облегчит лечение и понизит риск осложнений.
- Не игнорируйте антибактериальную терапию. Давайте препараты крохе ровно столько дней, сколько предписал врач. Полоскания и народные средства эффективны только как симптоматическое лечение. С возбудителем ангины они не борются.
- Для профилактики осложнений сдайте общие анализы крови и мочи после ангины (через 2 недели со дня выздоровления). Ускорение СОЭ и избыток лейкоцитов требуют полного обследования малыша с УЗИ, ЭКГ, биохимическим анализом крови и пр. мероприятиями. Белок, выявленный в моче, говорит о почечных проблемах.
- Чтобы не было осложнений от перенесенной ангины, укрепляйте кроху закаливанием, легкими физическими нагрузками и витаминизированными средствами.
- При первых жалобах на боль в горле усадите ребенка над ёмкостью с теплым раствором Хлоргексидина. Ингаляция не допустит инфицирования всей дыхательной системы.
- Дополняйте медикаментозное лечение тонзиллита полосканиями горлышка отварами зверобоя, ромашки или календулы.
источник
Родители нередко путают ангину с ОРВИ. Самым известным проявлением обоих этих недугов является покраснение горла и боль при глотании. Однако ангина гораздо опаснее, так как может давать тяжелые осложнения, да и лечится она совсем по-другому. Важно понимать, чем она отличается от остальных болезней. При ангине у ребенка возникает гнойное воспаление горла. Лечиться полосканиями и спреями при этом бесполезно. Главное, не навредить, полагаясь только на домашние процедуры. Необходимо посетить врача, провести полный курс лечения антибиотиками.
Содержание:
- Что такое гнойная ангина
- Виды гнойного воспаления горла, характерные проявления
- Причины заболевания
- Особенности симптомов и лечения
- Отличие ангины от ОРВИ
- Диагностика гнойной ангины
- Лечение при ангине
- Медикаментозное лечение
- Хирургическое лечение
- Применение народных средств
- Рекомендации родителям
Гнойная ангина, или острый тонзиллит, представляет собой воспаление небных миндалин, расположенных вблизи корня языка. Миндалины (гланды) являются одним из органов иммунной системы организма, защищающей его от проникновения болезнетворных бактерий. Они состоят из так называемой лимфоидной ткани, клетки которой (лимфоциты) способны распознавать чужеродные микроорганизмы и вырабатывать убивающие их антитела.
При возникновении гнойной ангины у детей миндалины перестают функционировать, и инфекция беспрепятственно проникает в кровь и различные органы. Ослабление иммунитета может спровоцировать переохлаждение, поэтому гнойная ангина чаще возникает у ребенка после того, как он съест мороженое, выпьет холодную воду, замерзнет во время прогулки осенью или зимой.
Миндалины вырастают у ребенка обычно после 1 года, поэтому у грудных малышей гнойной ангины не бывает. Чаще всего она возникает у детей старше 2-3 лет.
Гнойная ангина – это болезнь, возбудителями которой являются бактерии (чаще всего это стрептококки, реже – стафилококки, хламидии). Заболевание может иметь различное происхождение.
Первичная ангина – это заболевание, которое возникает и развивается самостоятельно в результате попадания бактерий в организм здорового ребенка.
Вторичная гнойная ангина (симптоматическая) возникает как один из симптомов мононуклеоза, дифтерии, кори.
Специфическая – вызванная специфическими видами инфекции (гонококками, палочками). Такой тип заболевания (например, некротическая гнойная ангина) у детей встречается крайне редко. Возможно также возникновение грибкового и герпетического поражения.
В составе небных миндалин имеются так называемые фолликулы (в них вырабатываются лейкоциты) и лакуны (каналы, через которые выводятся погибшие микробы и лейкоциты). Начальной стадией заболевания является возникновение катаральной ангины (негнойного воспаления, которое проявляется покраснением и небольшим отеком небных миндалин). Если не провести лечения антибиотиками, то происходит поражение более глубоких тканей, у детей возникает гнойная ангина следующих видов:
- Фолликулярная. Воспаляются фолликулы. Миндалины отекают и краснеют, на их поверхности появляется желтоватый налет. Гнойные очаги могут сливаться, образуя пленки, которые невозможно удалить. Возможно возникновение абсцесса.
- Лакунарная. Гнойный воспалительный процесс возникает в лакунах. Миндалины краснеют и распухают. Воспаление не распространяется на соседние области.
- Фибринозная. Гнойный процесс распространяется на все ткани миндалины. Такой вид заболевания является осложненной формой фолликулярной и лакунарной ангины. Для него характерно появление на миндалинах желтовато-белой пленки, которая, в отличие от дифтерийной, легко снимается, при этом не остается язв.
- Флегмонозная (абсцесс). Происходит образование гнойника. На поверхности миндалины появляется желтое пятно, возникает неприятный запах изо рта. При увеличении гнойника может произойти его разрыв и попадание гноя в кровь (сепсис), а через нее – в различные органы (головной мозг, сердце, почки).
Заражение бактериями происходит как воздушно-капельным, так и бытовым путем. То есть ребенок может заразиться при вдыхании воздуха, содержащего бактерии. Они попадают туда при разговоре, чихании или кашле человека, больного ангиной. Заразиться можно также через посуду, банные принадлежности, игрушки и другие предметы, на которые попала слюна больного, а также при поцелуе.
Провоцируют гнойную ангину у детей другие воспалительные заболевания в полости рта (например, кариес, воспаление десен). Бактерии через кровь могут быть занесены в миндалины из воспаленных почек. Возможно попадание стрептококков и других возбудителей с поврежденных участков кожи.
Способствующими факторами являются ослабление иммунитета, переохлаждение, нарушение санитарных норм в помещении и правил личной гигиены. Возникновение гнойной ангины может произойти после травмирования миндалин (например, рыбной косточкой или горячей пищей).
Инкубационный период развития гнойного процесса составляет обычно 5-7 дней. У ослабленного ребенка симптомы могут проявиться раньше.
Болезнь начинается с резкого повышения температуры до 38.5°-39°. Возникают озноб, ломота в теле, слабость. Ребенку больно глотать и разговаривать. Постепенно боль усиливается и ощущается даже в состоянии покоя.
Тяжесть симптомов зависит от вида гнойной ангины у ребенка. Помимо основных, могут появиться также следующие симптомы:
- опухание подчелюстных лимфатических узлов;
- отечность гортани и шеи;
- головная боль;
- потеря голоса;
- боль в животе, рвота, понос;
- боль в ушах;
- храп во сне.
Кроме прочего, иногда появляются высыпания на коже из-за интоксикации организма.
В отличие от ОРВИ, при гнойном тонзиллите у ребенка не бывает насморка. Основными признаками заболевания являются высокая температура, боль в горле, боль в животе.
Примечание: Если у ребенка красное горло, при этом имеются насморк и кашель, – это не ангина, а вирусное инфекционное заболевание. Антибиотики против вирусов бессильны, поэтому при ОРВИ их не назначают, а применяют лишь средства для облегчения симптомов. Через 1 неделю вирус погибает, происходит самоизлечение.
Гнойная ангина у детей самостоятельно не проходит. Если не провести антибактериальное лечение, это ведет к возникновению таких тяжелых заболеваний, как менингит, миокардит, пиелонефрит. Нередко, особенно у малышей 2-5 лет, осложнением ангины является воспаление среднего уха (отит) и воспаление дыхательных путей. Даже простая катаральная ангина может перейти в хронический тонзиллит с последующими серьезными осложнениями.
Лечение антибиотиками позволяет быстро справиться с болезнью.
Отличить в домашних условиях ангину от других заболеваний, при которых у ребенка бывают похожие признаки (грипп, корь, дифтерия, скарлатина), невозможно. Поэтому, если у него подскочила температура, он жалуется на боль в горле, при этом нет насморка, то, прежде чем начинать лечение, необходимо обязательно вызвать врача. Ребенка должен осмотреть педиатр или отоларинголог. Для установления диагноза применяются визуальный осмотр горла и методы лабораторного анализа. Путем пальпации определяется состояние подчелюстных лимфоузлов.
Фарингоскопия. Осмотр горла с помощью лобного рефлектора. Позволяет изучить степень отечности и покраснения глотки и миндалин, наличие гнойных участков, признаков, характерных для различных видов гнойной ангины у детей (наличие пленок, абсцессов, поражения соседних участков полости рта).
Общий анализ мочи и крови. Проводится для определения количества лейкоцитов и степени развития воспалительного процесса в организме.
Микроскопическое исследование мазка с поверхности миндалин и глотки. Проводится для установления типа микробов, вызвавших заболевание.
Бактериологический посев содержимого мазка. Позволяет выяснить тип бактерий, подобрать антибиотик, к которому они наиболее чувствительны.
Пункция миндалин проводится при необходимости отличить острый тонзиллит от других бактериальных заболеваний горла.
Лечение проводится в основном в домашних условиях. Причем необходимо придерживаться постельного режима. Больной ребенок госпитализируется в том случае, когда ему меньше 3 лет, у него не спадает высокая температура (39°-40°), имеются затруднения при дыхании, глотании пищи и жидкости, обнаруживается абсцесс на миндалинах, существует реальная угроза возникновения осложнений.
Для того чтобы предотвратить появление осложнений гнойной ангины у ребенка, проводится лечение антибиотиками, средствами местного воздействия на воспаленные гланды, препаратами для устранения болезненных симптомов.
Применяются препараты на основе пенициллина (феноксиметилпенициллин, амоксициллин). При наличии аллергии на пенициллин или необходимости повторного лечения антибиотиками из-за возникновения рецидивов ангины используют антибактериальные средства другой группы (макролиды), такие как сумамед, азитромицин, эритромицин.
При тяжелых формах заболевания или возникновении осложнений для лечения используются еще более сильные антибиотики (цефалоспорины).
Для ускорения очищения поверхности миндалин от гноя проводится полоскание горла антисептическими растворами мирамистина или хлоргексидина. Используются спреи, оказывающие антисептическое действие, содержащие антибиотик: например, гексорал, биопарокс.
Для устранения болезненных ощущений и першения в горле при гнойной ангине у детей можно воспользоваться таблетками для рассасывания (стрепсилс, фалиминт). В них содержатся компоненты с обезболивающим, противовоспалительным и антисептическим действием.
Предупреждение: Если ребенок еще не умеет полоскать горло и сосать таблетки, лечение можно проводить только спреями. Рекомендуется для дезинфекции ротовой полости давать ему слегка теплый чай.
Маленьким детям, которым трудно проглотить пилюлю или таблетку, лекарства дают в виде сиропов или суспензий. Для снижения температуры и устранения головной боли детям дают парацетамол (панадол) или ибупрофен (нурофен).
Если у ребенка высокая температура, при этом холодные руки и ноги, это свидетельствует о нарушении кровообращения из-за спазма сосудов. В этом случае ему дают спазмолитики: но-шпу или дротаверин.
Накопление в крови продуктов жизнедеятельности бактерий приводит к интоксикации организма и появлению аллергической реакции на токсины, что выражается головной болью, тошнотой, рвотой, диареей. Поэтому ребенку дают противоаллергические препараты (супрастин, эриус).
Антибиотики, попадая в организм, уничтожают не только вредную, но и полезную микрофлору (лактобактерии). Если же курс лечения гнойной ангины у детей прервать раньше времени, то на фоне недостатка полезных бактерий болезнетворная флора быстро размножится вновь. Кроме того, может наступить привыкание к антибиотику, впоследствии придется лечиться более сильным препаратом. Поэтому, давая ребенку антибиотик, следует соблюдать основные правила:
- не прекращать его прием, даже если состояние пришло в норму (длительность курса определяет врач);
- параллельно принимать препараты для восстановления микрофлоры кишечника (линекс, бифидумбактерин);
- обязательно давать назначенные врачом антигрибковые препараты (нистатин и другие), так как в отсутствие лактобактерий в организме начинает быстро размножаться грибок Кандида.
Наряду с медикаментозной терапией назначаются физиотерапевтические процедуры (УВЧ, электрофорез и другие).
Поскольку гланды играют важную роль в работе иммунной системы организма, то удаление миндалин применяется в случае крайней необходимости:
- миндалины распухают так, что перекрывают дыхание и мешают приему пищи и жидкости;
- ребенок не может нормально спать, храпит, возможна остановка дыхания во сне;
- рецидивы возникают 4 раза в год и чаще;
- возникают осложнения (миокардит, ревматизм, заболевания почек и другие).
Народные средства позволяют в домашних условиях проводить лечение гнойной ангины, очищение и смягчение горла, устранение болезненных ощущений.
Для полоскания горла детям используются раствор соды (1 ч. л. на 1 стакан воды), а также настои ромашки, календулы, эвкалипта, шалфея. Можно полоскать горло свекольным соком, настойкой прополиса (на 100 мл воды берется 5 капель настойки).
Хорошо смягчает гнойное горло и оказывает дезинфицирующее действие теплое (не горячее) молоко с медом.
При лечении гнойной ангины необходимо кормить ребенка еле теплой жидкой или мягкой пищей. У него должна быть индивидуальная посуда, так же как и другие предметы быта, которыми он пользуется.
Из рациона надо полностью исключить соленую, кислую, острую, слишком сладкую пищу, в том числе и соки, раздражающие горло и усиливающие боль. В помещении необходимо делать частую влажную уборку, в нем должно быть достаточно прохладно, воздух не должен быть сухим.
При гнойной ангине категорически запрещается проводить такие тепловые процедуры, как ингаляции, или прикладывать согревающие компрессы. Это приведет к еще большему развитию гнойной инфекции, повысит риск бактериального поражения различных органов.
Нельзя счищать или выдавливать гной, самостоятельно смазывать раствором люголя, медом или другими средствами. Таким путем можно повредить слизистую, содрать образовавшиеся корочки, вызвать болезненное раздражение. Любые процедуры должны проводиться только в кабинете врача.
Нельзя заниматься самолечением и давать ребенку препараты без назначения специалиста. Для детей их подбирает врач с учетом противопоказаний, возраста и веса больного малыша.
В целях профилактики рекомендуется приучить ребенка полоскать горло прохладной водой, (постепенно понижая температуру до 20°). Необходимо следить, чтобы во время прогулки у него была непромокаемая обувь.
источник
Наиболее распространенным заболеванием, выявляемым у детей старше 3 лет, является острый тонзиллит, который в народе называют ангиной. С лечением этого инфекционного заболевания затягивать не нужно. К сожалению, это понимают не все родители. Ангина опасна тем, что может привести к серьезным осложнениям, серьезному ухудшению здоровья маленького ребенка.
Заболевание считается инфекционным. Причина ангины у детей – попадание в организм возбудителей. Основными из них являются стафилококки и стрептококки, хотя ангину могут вызвать и другие микроорганизмы:
- грибки рода Candida, находящиеся в симбиозе с патогенными кокками;
- различные вирусы (вирус герпеса, энтеровирус Коксаки и др.);
- спирохета Венсана, находящаяся в симбиозе с веретенообразной палочкой.
Однако на практике ангина, возникшая из-за этих микроорганизмов, встречается очень редко.
Ангина может появиться у ребенка из-за воздействия на его организм провоцирующих факторов. К ним относят воспалительные процессы, протекающие в полости носа, рта и имеющие хронический характер, переохлаждение, слабый иммунитет. Вероятность возникновения ангины повышается и при травме миндалин.
Ангина у детей всегда появляется внезапно. У больных поднимается температура тела до 39 градусов, а в некоторых случаях и до 40–41 градусов. Малыши старше 3 лет отказываются от пищи, жалуются на боль в горле. Насморка или кашля при ангине никогда не бывает. Оба эти симптома наблюдаются при острых респираторных вирусных инфекциях (ОРВИ).
При осмотре рта ребенка можно заметить покраснение, небольшую припухлость или сильное увеличение миндалин. Эти признаки свойственны ангине. Также можно увидеть, что миндалины ребенка покрылись высыпаниями. Они выглядят по-разному при различных видах ангины. К симптомам заболевания также можно отнести головную боль, слабость, потерю аппетита, увеличение лимфатических узлов, находящихся на шее и под нижней челюстью.
В медицинской литературе указывается несколько видов этого инфекционного заболевания, которые различаются между собой симптомами. Итак, ангина бывает:
- Катаральной.
- Лакунарной.
- Фолликулярной.
- Фибринозной.
- Флегмонозной.
- Герпетической.
При катаральной ангине температура тела держится в пределах 37–37,5 градусов. Миндалины немного увеличены в размерах и гиперемированы. На них при осмотре рта ребенка можно заметить тонкую пленку из слизи или гноя. Этот вид заболевания считается самым легким, так как поражение горла носит поверхностный характер.
Наиболее серьезной разновидностью ангины является лакунарная форма. При ней температура тела поднимается до 40 градусов. Основные признаки ангины у детей – увеличение миндалин, желто-белый или серовато-белый налет на них.
Для фолликулярной ангины характерно нагноение фолликулов миндалин, проявляющееся белыми точками на поверхности слизистой оболочки. У ребенка заболевание протекает тяжело. Температура тела поднимается до 38–39 градусов. В некоторых случаях наблюдаются поносы, рвота, расстройство сознания.
Еще одна разновидность недуга – фибринозная. В число главных симптомов ангины у детей относят желто-белый налет, покрывающий миндалины и очень часто выходящий за их пределы. В большинстве случаев заболевание является следствием лакунарной и фолликулярной ангины.
Флегмонозная ангина – вид недуга, который у детей очень редко диагностируется. Как правило, поражается только одна миндалина, на которой обнаруживается гнойное расплавление определенного ее участка. При флегмонозной ангине язычок и пораженная миндалина смещена в здоровую сторону.
Очень часто у детей возникает герпетическая ангина. Возбудителем заболевания является вирус Коксаки. Отличительная черта герпетической ангины – красноватые пузырьки, которые располагаются в полости рта на миндалинах, язычке, задней стенке глотки.
Осмотр маленького пациента и выявление у него вышеперечисленных симптомов позволяет врачу предположить, что у ребенка имеется ангина. Однако поставить точный диагноз только по одним признакам невозможно. Заболевание может быть вызвано различными возбудителями.
Как лечить ангину у детей врач может сказать после проведенного обследования, выявив её причину. Только специалист обладает необходимыми знаниями, позволяющими ему точно определить происхождение заболевания. С целью обнаружения чужеродных микроорганизмов назначаются специальные анализы. Возбудителей позволяет выявить мазок из горла . Верный результат возможен в том случае, когда соблюдаются следующие правила:
- нельзя перед сдачей анализа применять антибиотики, другие препараты и средства народной медицины;
- перед взятием мазка нельзя употреблять еду (минимальный промежуток между приемом пищи и сдачей анализа – 2 часа);
- нельзя полоскать горло.
Врач берет мазок стерильным и сухим тампоном. Специалист подводит его к миндалинам и собирает легкими движениями слизь, не касаясь при этом щек, языка и зубов. Затем тампон отправляется в лабораторию, в которой проводится посев материала на питательную среду, а через несколько дней выявляется возбудитель, из-за которого у ребенка возникла ангина.
Также для определения возбудителя может быть назначен анализ крови . Он полезен не только тем, что позволяет узнать причину возникновения ангины у ребенка. Благодаря анализу крови специалист выявляет некоторые осложнения, возникающие при заболевании.
Для устранения симптомов ангины у ребенка специалист выписывает необходимые препараты. Схема лечения выбирается врачом в зависимости от обнаруженного возбудителя, попавшего в организм ребенка и вызвавшего заболевание:
- Для лечения бактериальных ангин используются антибиотики.
- Для лечения грибковых ангин применяются противогрибковые лекарственные средства.
- Для лечения вирусных ангин используются противовоспалительные медикаменты.
Конкретный препарат и дозировку может определить также только лечащий врач.
При выборе антибиотиков предпочтение отдается пенициллинам, так как они очень эффективны и легко переносятся детьми. Чаще всего врачи назначают Флемоксин, Амоксиклав, Аугментин. При наличии у ребенка аллергии на антибиотики пенициллинового ряда выписываются макролиды (Эритромицин, Кларитромицин). Гораздо реже назначаются цефалоспорины (Цефалексин, Цефуроксим).
Для лечения грибковой ангины антибиотики не подходят. Их при этой разновидности заболевания принимать категорически нельзя. Врачи назначают больным детям противогрибковые препараты (например, Нистатин), общеукрепляющую терапию, витаминотерапию.
При вирусной ангине назначаются противовоспалительные препараты. Ни антибиотики, ни противогрибковые средства не способны помочь при этой форме заболевания.
Чем лечить ангину у ребенка, если у него держится высокая температура тела – извечный вопрос многих мам. При заболевании врач может назначить жаропонижающие препараты. Нельзя ими злоупотреблять. Эти лекарственные средства можно использовать только в тех случаях, когда у ребенка температура тела выше 38 градусов. До достижения этого порога организм может самостоятельно бороться с возбудителями. Основной жаропонижающий препарат, который можно принимать детям – это Парацетамол. В аптеке можно приобрести это лекарство в форме сиропа с фруктовым или ягодным вкусом.
Детям для сбивания температуры запрещено давать Ацетилсалициловую кислоту. которую еще называют Аспирином. Этот препарат могут принимать взрослые люди (от 18 лет). У детей аспирин способен вызвать синдром Рейе – серьезную болезнь. Ацетилсалициловую кислоту можно давать ребенку только тогда, когда другие жаропонижающие средства не помогли, и врач выписал аспирин.
Распространенным методом лечения ангины в домашних условиях являются полоскания горла. Народная медицина предлагает эффективные средства растительного происхождения:
- настой из цветков календулы (это средство разводят теплой водой и поласкают горло до 4 раз в сутки);
- настой из листьев шалфея лекарственного (средство, применяемое для полоскания горла, обладает противовоспалительным, дезинфицирующим и вяжущим свойствами);
- сода и соль (в стакан с теплой водой добавляют полчайной ложки соды, чайную ложку соли и получившимся средством регулярно поласкают горло).
При лечении ангины у детей в качестве жаропонижающих и общеукрепляющих средств можно использовать малину в виде варенья или отвара, приготовленного из ягод или веток. Очень полезен сок репчатого лука. Его рекомендуется пить по 1 ч. л. трижды в день. Хороший эффект может дать горячее молоко с медом. Однако родители должны учитывать, что детям, имеющим аллергию на продукты пчеловодства, не стоит давать это средство.
Лечить ангину можно и с помощью ингаляций. Благодаря им отек слизистой оболочки горла уменьшается, а самочувствие ребенка улучшается. Процедуры запрещены лишь при высокой температуре тела у больного, наличии доброкачественных или злокачественных новообразований, заболеваниях сердечно-сосудистой системы. Для проведения ингаляций рекомендуется использовать листья эвкалипта, листья шалфея, цветы ромашки.
При лечении ангины у ребенка родителям стоит придерживаться следующих важных правил:
- не давать лекарственные средства без предписаний медика;
- не злоупотреблять жаропонижающими средствами, принимать повторно такие препараты только при новом скачке температуры;
- для лечения ребенка давать специальные средства, разработанные для детей и выписанные врачом (не использовать препараты, которые предназначены для взрослых);
- при выдаче лекарств ребенку тщательно следовать указаниям специалиста и инструкции на упаковке;
- незамедлительно обращаться к врачу при ухудшении состояния ребенка или при отсутствии улучшений через несколько дней после того, как был начат прием назначенных препаратов.
Чтобы лечение ангины у детей народными средствами или лекарственными препаратами было успешным, необходимо соблюдать постельный режим. Также при заболевании рекомендован щадящий режим питания. Из рациона малышей исключаются те продукты, которые оказывают дополнительное раздражение на воспаленное горло.
При ангине, сопровождающейся высокой температурой, может произойти обезвоживание организма ребенка. Чтобы предотвратить этот процесс, нужно пить как можно больше жидкости. Очень полезны морсы, приготовленные из брусники, клюквы, калины. В этих ягодах содержится огромное количество витаминов и полезных веществ. Для снижения боли, возникающей при глотании, рекомендуется пить кисели из сладких ягод. Они обладают обволакивающими свойствами.
При неправильном лечении ангины или полном его отсутствии у ребенка могут появиться серьезные проблемы со здоровьем. Например, может быть выявлено после ангины осложнение на сердце. Проблемы, с которыми могут столкнуться дети, подразделяют на местные и общие. Местные осложнения можно обнаружить или почувствовать в определенной области. Они приносят неудобства ребенку, но с ними вполне можно справиться. Общие осложнения – это негативные последствия, сказывающиеся на состоянии всего организма.
- Кровотечения из миндалин. Оно появляется только в тех случаях, когда на миндалинах были язвы. При возникновении этого осложнения требуется незамедлительная помощь врача.
- Средний отит. Микроорганизмы, поразившие миндалины, могут проникнуть в полость среднего уха и спровоцировать воспалительный процесс. Ребенок может жаловаться на слабость, сильную боль в ушах. Средний отит опасен тем, что он при отсутствии лечения приводит к образованию спаек и полной или частичной потере слуха.
- Отек гортани. Это осложнение является очень серьезным и опасным. Если не будет вовремя оказана медицинская помощь, то больной умрет. При этом осложнении вдохи и выдохи затруднены. Отек с гортани переходит на трахею. Больные чувствуют удушье. Кожа приобретает синеватый оттенок, так как организм испытывает недостаток кислорода.
- Флегмона. Под этим осложнением понимается гнойное воспаление мягких тканей, которое не имеет определенных границ. Ткани кажутся пропитанными гноем. При флегмоне поражаются клетчатка, мышцы, сухожилия. Больные чувствуют слабость, боль в области шеи. Консервативное лечение может избавить от этого осложнения. При прогрессировании заболевания требуется вскрытие флегмоны.
- Абсцесс. При этом осложнении в околоминдальной клетчатке больного ребенка формируются гнойные полости. При абсцессе чувствуется боль в горле, температура тела держится на высоком уровне. Для избавления от абсцесса требуется хирургическое вмешательство.
- Острая ревматическая лихорадка. При этом осложнении в организме воспаляется соединительная ткань. Наиболее беззащитной является сердечно-сосудистая система, так как именно в ней обнаруживаются значительные поражения (выявляются различные осложнения после ангины на сердце: клапанные пороки органа, кардит, кожный, суставной и неврологический синдромы). В основном острая ревматическая лихорадка возникает у детей 7–15 лет.
- Сепсис. Ангина может привести к тяжелому состоянию, вызванному попаданием болезнетворных микроорганизмов в кровь. У больного воспалительный процесс начинается не в каком-то определенном органе, а во всем организме. При сепсисе резко поднимается температура тела, повышается давление, дыхание становится учащенным. При несвоевременном оказании медицинской помощи возможен летальный исход.
- Гломерулонефрит. Под этим термином понимается заболевание почек, которое характеризуется поражением клубочков почек (гломерул). Гломерулонефрит может привести к возникновению в будущем хронической почечной недостаточности, сопровождающейся нарушением сна, слабостью, анемией, электролитными нарушениями, уремией, азотемией.
- Осложнений можно избежать. Для этого родители должны при возникновении первых признаков заболевания обратиться за помощью к врачу и спросить его, как лечить ангину у ребенка, а не заниматься самостоятельным выбором лекарств. Препаратами, народными средствами можно причинить серьезный вред здоровью маленького ребенка.
Ангина – это то заболевание, которое переносится детьми очень тяжело. Чтобы маленький ребенок не испытал на себе неприятные симптомы этой болезни, необходимо подумать о профилактике. Она является очень простой, эффективной, не требующей больших материальных затрат. Благодаря регулярному выполнению профилактических мер вероятность возникновения ангины у ребенка значительно уменьшится.
Самое главное, к чему родители должны приучить своего ребенка – это закаливающие процедуры. Желательно, чтобы обливания, растирания проводились с самого рождения. Однако начинать закаливание никогда не поздно. Важно, чтобы малыш был абсолютно здоров. Закаливание даст положительный результат, если будут соблюдены следующие основные принципы:
- постепенность;
- последовательность;
- регулярность.
Начать закаливание для профилактики ангины у ребенка можно с воздушных ванн, регулярных длительных прогулок на свежем воздухе. Постепенно рекомендуется добавлять другие меры: умывание лица и ладоней прохладной водой, обтирание, обливание ног после гигиенических процедур водой на пару градусов ниже, чем в ванной. Желательно, чтобы все члены семьи выполняли закаливающие процедуры и показывали тем самым пример своему ребенку. Если малыш будет видеть, что его родители не соблюдают определенных правил, то он может начать себя вести точно так же.
Если ребенок заболеет, то все закаливающие процедуры придется отменить. В течение 2–3 недель его организм будет восстанавливаться. После данного промежутка времени можно будет снова приступить к закаливанию, начав с самых простых и щадящих процедур.
Еще одна важная профилактическая мера – это правильное питание. Ребенку необходимы витамины и минералы для роста и развития, укрепления иммунной системы, поэтому родителям стоит позаботиться о витаминизации питания. В рационе крохи должны присутствовать фрукты и овощи: яблоки, капуста, картофель, свекла, морковь. Продукты, содержащие жирорастворимые витамины (A, D, E, K), лучше всего готовить на растительных маслах (например, подсолнечном или оливковом). Желательно, чтобы каждый день ребенок съедал небольшой кусочек мяса, употреблял кисломолочные продукты (йогурт, кефир). Очень полезны каши, блюда из морской рыбы. Благодаря правильному питанию с вопросом, касающимся того, чем лечить ангину у детей, можно вообще не столкнуться.
Укрепить иммунную систему и предупредить возникновение ангины можно с помощью различных препаратов. Однако по поводу любого медикаментозного способа профилактики простуды нужно консультироваться у врача. Не следует самостоятельно принимать решение о приеме препаратов, укрепляющих иммунную систему. Даже синтетические витамины могут принести вред, ведь они хуже усваиваются по сравнению с естественными формами. Для малыша будет намного полезнее яблоко или пюре, приготовленное из свежих овощей, чем какая-то таблетка или сироп.
Итак, мы рассмотрели симптомы и лечение ангины у детей. Подводя итог, стоит отметить, что это заболевание не является таким уж безобидным. При появлении первых симптомов нужно незамедлительно обращаться к врачу. Самолечение недопустимо. Со специалистом нужно советоваться по любым вопросам, начиная от употребления лекарственных препаратов и заканчивая использованием средств народной медицины.
Если кому-то ангина кажется безобидным заболеванием, этот человек глубоко заблуждается. Осложнения ангина дает очень серьезные.
Повышение температуры, боль в горле, общая слабость организма – все это можно вытерпеть, тем более что все эти симптомы сохраняются не долго.
Гораздо опаснее осложнения от ангины и после ангины, и то количество иммунологических и биохимических процессов, происходящих в организме при этой болезни.
Спровоцировать болезнь могут стрептококки – патогенные микроорганизмы, появление которых в организме влечет самые негативные последствия, и приводит к тому, что есть сложности после ангины.
Осложнения после ангины – это аутоиммунная реакция человеческого организма. Иммунитет людей устроен так, что при попадании в организм агентов чужеродного происхождения, он начинает вырабатывать антитела.
Эти антитела являются белками, миссия которых – уничтожение антигенов микробов. В структуре стрептококка имеется целый комплекс антигенов, которые напоминают антигены сердечной мышцы, суставов, печени, почек и других органов.
Другими словами, человеческий иммунитет не способен отличить «чужих» от «своих» и начинает иногда атаковать собственные ткани. Таким образом, возникают осложнения при ангине. Какие могут быть трудности и осложнения после ангины?
Все осложнения от ангины делятся на две большие группы: местные и общие. Местные осложнения и проблемы после ангины обусловлены локальными изменениями в тканях носоглотки. Для пациента они обычно не несут серьезной угрозы, но лечения все же требуют.
Общие осложнения и проблемы от ангины у взрослых и детей провоцируют целый ряд иммунологических реакций, в которых принимают участие антитела и антигены.
Эти механизмы приводят к тому, что поражаются суставы (ревматизм, артрит), сердце, почки. Последствия могут быть самыми непредсказуемыми.
Ревматизм сердца – такое осложнение ангина провоцирует очень часто. Ревматизм сопровождается повреждением всех соединительных тканей в организме, но обычно локализация процесса происходит именно в сердце.
Поражение сердца после ангины – это очень опасная патология, поскольку, как правило, она приводит человека к инвалидности и развитию пороков сердечной мышцы.
Чаще всего ревматизм сердца, который возникает после ангины, поражает детей от 5-ти до 15-ти лет. Причем такое осложнение ангина может спровоцировать у человека, который ранее не испытывал проблем с сердцем.
Ревматизм сердца имеет следующие симптомы:
- ухудшение общего состояния;
- болят суставы и особенно ноги;
- резко повышается температура тела;
- появляется боль в сердце;
- изменяется частота сердечных сокращений (тахикардия);
- больной быстро слабеет.
Миокардит – это воспаление сердечной мышцы, которым сопровождается ревматизм после ангины. Однако температура тела иногда остается в пределах нормы, что мешает вовремя заподозрить осложнение ангины.
Последствия заболевания – образование в сосудах тромбов с дальнейшим развитием тромбоэмболии. Если ревматизм затрагивает внутренний листок сердечной мышцы, после ангины может возникнуть эндокардит.
Какие симптомы у этого заболевания?
- У больного часто возникают кровотечения.
- Суставы пальцев рук утолщаются.
- Отечность.
- Повышение температуры тела.
- Признаки сердечной недостаточности.
Намного позднее появляются боли в сердце, поэтому зачастую кардиологическая принадлежность заболевания устанавливается очень поздно. Если процесс прогрессирует, появляются и другие осложнения после ангины.
Нужно отметить, что ревматизм сердечной мышцы опасен быстрым формированием пороков клапанов сердца. Ревматизм может затронуть и околосердечную сумку и тогда уже развивается другое заболевание – перикардит.
В свою очередь перикардит может быть сухим или экссудативным. Симптомы сухого перикардита у взрослых и детей:
- Сильные боли в сердце, усиливающиеся при движении, кашле и глубоком вдохе.
- Высокая температура тела.
- Озноб.
- Боль отдает в левый бок.
Поскольку при экссудативном перикардите в сердечной сумке возникает избыток жидкости, больной ощущает сдавливание пищевода, сердца и других органов. Здесь важно подчеркнуть, что иногда ангина без температуры может развиваться, и этот момент необходимо учитывать.
По типу тонзиллита возникают боли при глотании, возможна одышка.
На почки осложнения ангина дает следующие: гломерулонефрит, пиелонефрит. Почка – это второй орган после сердца, который принимает на себя осложнения от ангины. Обычно последствия могут возникать уже через 1-2 недели после перенесенного тонзиллита.
Пиелонефрит характеризуется поражением почечной лоханки. Обычно страдает одна почка, однако и двустороннее воспаление тоже не исключено.
- резкое повышение температуры тела;
- лихорадка;
- боль в пояснице;
- частые позывы в туалет.
Гломерулонефрит сопровождается повышением артериального давления, присутствием в моче крови, отечностью. Оба заболевания требуют госпитализации больного в стационар и проведения комплексной терапии.
После тонзиллита нередко у взрослых и детей поражаются суставы. Артрит, как и ревматизм, имеет ревматический компонент. У больного наблюдаются следующие признаки:
- припухлость и увеличение суставов в размерах;
- боль при движении и в спокойном состоянии;
- гиперемия и отечность кожи над сочленениями.
Чаще всего достается суставам нижних конечностей (голеностопам, коленям). Вероятнее всего это и породило выражение «ангина, перенесенная на ногах». Между тем при ревматической атаке страдают и мелкие суставы рук, локти и другие группы сочленений.
Иногда после тонзиллита может воспалиться аппендикс, однако такое осложнение ангина дает очень редко.
Сепсис – грозное и опасное заболевание, тоже может развиться после тонзиллита.
Осложнения ангина может давать и местные, например отит. Обычно это состояние регистрируется после катарального тонзиллита. Однако и другие формы заболевания могут спровоцировать подобные последствия, как у взрослых, так и у детей.
Для отита типично воспаление среднего уха, причем в патологический процесс вовлекается и барабанная перепонка.
Для воспаления характерна следующая симптоматика:
- повышение температуры тела;
- сильная боль с прострелами в ухе;
- общее ухудшение самочувствия;
- снижение или даже полная потеря слуха.
Осложнение ангина может дать в виде мастоидита – воспаления сосцевидного отростка. Клиническая картина заболевания схожа с признаками отита, однако локализация боли происходит за ушной раковиной.
Какие еще осложнения ангина может спровоцировать?
- Абсцесс и флегмона клетчатки.
- Развитие пневмонии.
- Отек гортани.
И это далеко не все осложнения от ангины, которые могут возникать у взрослых и детей.
После гнойного или фолликулярного тонзиллита может возникнуть флегмона или абсцесс околоминдаликовой клетчатки.
Флегмона представляет собой разлитое гнойное воспаление. Абсцесс же характеризуется четкими границами. Тем не менее, клиническая картина у этих двух патологических состояний одинакова:
- Сильная боль в горле.
- Увеличение лимфатических узлов.
- Повышение температуры тела.
Процесс глотания становится настолько болезненным, что пациент при этом вынужден сильно сжимать челюсти. Лечение абсцесса и флегмоны только хирургическое. Иначе никак нельзя обеспечить выход гнойного содержимого.
Осложнения от ангины очень многочисленны, к ним относится отек гортани. На начальном этапе после перенесенного тонзиллита могут произойти изменения голоса. Пациент старается всеми силами откашляться, но у него это не получается.
Далее отечность усиливается и приводит к затруднениям дыхания. Сначала больному становится тяжело вдыхать, потом сложности наблюдаются и при выдохе.
Подобные осложнения при ангине очень опасны, поскольку нередко становятся причинами летального исхода.
Флегмонозное заболевание зачастую приводит к развитию кровотечений из миндалин. Они могут возникнуть при повреждении артерий, которые питают небные миндалины.
Такие осложнения при ангине требуют немедленной госпитализации пациента.
Осложнения ангина дает очень часто, однако их можно избежать, а для этого всем людям необходимо придерживаться следующих рекомендаций:
- Для предупреждения осложнения при ангине больному следует соблюдать постельный режим. Причем следовать этому правилу нужно даже тогда, когда температура тела нормализовалась, но еще остались некоторые изменения в ротоглотке.
- Лечить тонзиллит необходимо вовремя и адекватно. Местная терапия должна заключаться в частых полосканиях горла и применении аэрозольных антисептиков.
- Нужно регулярно смазывать пораженные миндалины.
- Препараты следует принимать в соответствии с причиной заболевания (противовирусные, антибактериальные).
- Больной должен пить как можно больше теплой или горячей жидкости.
- После того как болезнь отступила, какое-то время необходимо ограничивать физические нагрузки и избегать переохлаждений.
- В целях профилактики заболевания необходимо все время повышать свой иммунитет. Для этого требуется принимать природные иммуномодуляторы, коими являются отвары шиповника и фейхоа с медом.
Данных рекомендаций следует придерживаться около месяца после болезни, в противном случае осложнение ангина даст обязательно.
После перенесенного тонзиллита пациент некоторое время должен наблюдаться у своего лечащего врача и периодически сдавать кровь на анализ. Лабораторные исследования необходимы для контроля функциональности всех органов и систем. Обо всем этом красочно и подробно в видео в этой статье.
Ангина относится к наиболее распространенным инфекционным заболеваниям, главным симптомом которой является воспаление небных миндалин. Осложнения после ангины, как у взрослых, так и у детей приводят к очень серьезным последствиям.
Ангину считают коварным заболеванием, так как ее отголоски проявляются через пару недель после, вроде бы, полного вылечивания. Многие работающие легкую форму заболевания переносят на ногах, не подозревая, что тем самым наносят вред своему организму, подвергая его опасности возникающих от ангины осложнений. Поражения задевают соседние органы, почки, печень, проявляются в виде хронического тонзиллита, отражаются на сердце и других органах.
Во избежание проявления осложнений, при ангине требуется выдерживать постельный режим и следовать всему, что рекомендует доктор.
Возникающие последствия подразделяют на общие и местные (локальные). Их проявление зависит от проведенного лечения. Обычно осложнения после ангины затрагивают более уязвленные ослабленные органы.
К местным относят осложнения, распространяющиеся на соседние органы:
Отит – наиболее встречаемое осложнение от тонзиллита (ангины) у детей. Болезнетворные бактерии при кашле поступают в ухо по евстахиевой трубе, соединяющей глотку со средним ухом. Отит начинается как во время болезни, так и после нее.
Размеры подчелюстных лимфатических узлов всегда увеличиваются при всех проявлениях тонзиллита. Однако, воспаление может затронуть лимфоузлы подключичной и шейной областей. Возникший лимфадентит лечат обычно консервативно. Но в случае нагноения узлов прибегают к хирургической операции.
Данное осложнение после ангины бывает редко, но является очень опасным и требующим принятия срочных мер. Прогрессирующий отек миндалин может перейти на гортань и голосовые связки.
Важно! резко проявляющееся затруднение дыхания – главный признак отека гортани. Создает опасность для жизни пациента.
Постоянные ангины провоцируют формирование хронической формы тонзиллита с увеличением миндалин в размерах. В зависимости от того, насколько произошло разрастание ткани миндалин, выбирается медикаментозный либо хирургический методы лечения.
Тяжелое протекание болезни иногда приводит к образованию абсцесса.
- Паратонзиллит. Самый распространенный тип осложнений тонзиллита. Воспалительный процесс развивается в тканях вокруг миндалин. Проявляется болезненными ощущениями при движениях головы, открывании рта. Сильная боль в горле делает процесс глотания затруднительным. Миндалина отекает, а через 3-4 дня отек переходит в абсцесс – накопление гноя под слизистой. Лечение проводится антибиотиками. В особо сложных случаях прибегают к хирургическому вмешательству.
- Парафарингеальный (окологлоточный) абсцесс. Очень тяжелое и опасное состояние. Наблюдается образование гноя в тканях окологлоточного пространства. Развивается на фоне паратонзиллита. Появляется резкая боль с одной стороны. У больного возникают проблемы с открытием рта. Воспаление затрагивает мышцы шеи, лимфоузлы. Возможно поступление гноя в зону соседних сосудов и нервов. Показана незамедлительная (в течение 2-3 часов) операция и прописываются антибиотики.
- Ретрофарингеальный (заглоточный) абсцесс. Нагноение тканей задней стенки глотки. В основном это болезнь детей. Симптомы: отек слизистой, боль при глотании, может затрудниться дыхание. В таком состоянии показана срочная операция с назначением антибиотиков.
Местные осложнения от ангины кажутся не такими страшными, как общие, которые вредят всему организму. Под ударом оказываются:
Ревматизм и порок сердца не редко являются осложнениями, появившимися при перенесенной ангине. В процессе болезни у человека начинают продуцироваться антитела, которые временами поворачиваются против самого организма. Они убивают белки, вырабатывающие соединительную ткань. Этот аутоиммунный процесс называется ревматизмом.
В местах нарушения соединительной ткани образовываются ревматоидные узелки, которые позже рубцуются и способствуют сбоям в работе клапанов сердца. Результат – порок сердца. Он формируется 3-12 месяцев.
Кроме ревматизма, после тонзиллита может образоваться миокардит. Это воспаление сердечной мышцы.
- одышка;
- учащается сердцебиение;
- вены на шее набухают;
- отекают ноги;
- синеет кожа.
Признаки осложнения проявляются через 2-3 недели, после перенесенной на ногах ангины.
Очень важно во время обратиться к врачу и начать правильное своевременное лечение.
У детей аутоиммунный процесс может вызвать эндокардит, когда поражаются ткани внутри сердца. Наблюдается подъем температуры, отечность и появляются симптомы сердечной недостаточности.
Ревматизм – это болезнь, повреждающая соединительную ткань, из которой состоят клапаны сердца и суставы. Поэтому наряду с сердцем, под удар осложнений при ангине у взрослых и детей попадают суставы.
- поднимается температура;
- появляется озноб;
- болят суставы.
Боль имеет блуждающий характер. Наблюдается припухлость суставов, их покраснение, болезненность движений. Такое состояние может сохраняться несколько недель, потом все симптомы пропадают. Иногда повышается чувствительность суставов к изменению погоды.
Лечение при ревматизме медикаментозное совмещенное с принятием физиотерапевтических процедур.
Через 1-2 недели после выздоровления от ангины может появиться воспаление в почках – пиелонефрит (воспаление почечной ткани) или гломерулонефрит (воспаление почечных клубочков).
- повышение температуры, которое не снимается стандартными жаропонижающими препаратами;
- начинает болеть спина в районе почек;
- сильная интоксикация.
Опасно, когда начинается гнойная форма. Это может вызвать почечную недостаточность.
Изредка у детей и у взрослых с сильно истощенным иммунитетом местные осложнения типа паратонзиляторного абсцесса могут стать источником, из которого инфекция с кровью попадает в головной мозг.
Развивается менингит – воспаление оболочек головного мозга. Заболевание начинается поднятием температуры, слабостью. Отличительный признак заболевания — синюшная окантовка возле губ.
Как только возникает подозрение на менингит нужно срочно обратиться к специалисту.
Самое тяжелое осложнение, которое возникает от гнойной ангины и после любого гнойного заболевания. При сепсисе патогенная среда попадает в кровь и расходится по всему организму, поражая орган за органом.
- слабость;
- недомогание;
- постоянно повышенную температуру.
Иногда бывает очень сложно выявить это осложнение.
Больных с септическим диагнозом в обязательном порядке госпитализируют и применяют большие дозы антибиотиков. Но зачастую прогнозы неблагоприятные.
Реакции организма детей на болезни отличны от таковых у взрослых. У них могут проявляться свои специфические признаки.
Помимо описанных выше осложнений при ангине, у детей может развиться скарлатина, так как у них еще не выработаны антитела к стрептококку — возбудителю этого заболевания.
У детей осложнения после ангины могут наблюдаться в виде кровотечений на миндалинах.
У них очень тонкие стенки сосудов и воспаление миндалин иногда приводит к появлению кровотечения. При возникновении его необходимо незамедлительно обратиться к доктору.
Перечень болезней, возникающих как осложнение после перенесенной ангины, пугает и заставляет задуматься.
Но, чтобы избежать неприятных последствий, необходимо строго придерживаться нескольких правил:
- Нельзя надеяться на крепкий организм и сносить болезнь на ногах. При лечении ангины прописан постельный режим.
- Обязательно принятие антибиотиков полным курсом, выписанных доктором. Нельзя прекращать прием лекарств, при малейшем улучшении самочувствия.
- Полоскать горло необходимо до полного выздоровления, чтобы вымыть болезнетворные организмы, не дать им разойтись на другие органы.
- После перенесенного заболевания нельзя сразу нагружать ослабленный организм физическими нагрузками.
- Обязательно закаляйтесь и принимайте витаминные комплексы.
После излечения постарайтесь не простудиться, тепло одевайтесь, не употребляйте холодную воду и берегите горло. Относитесь с вниманием и заботой к своему организму и он будет вам благодарен.




Все статьи на ресурсе написаны дипломированными специалистами и практикующими врачами. Однако при всем при этом, они носят исключительно ознакомительный характер. В случае возникновения симптомов заболевания необходимо обратиться к врачу.
[an error occurred while processing the directive]Копирование материалов без проставления обратной активной ссылки запрещено. Карта сайта
источник