— Что это за болезнь? — спросила синьора графиня Старшая. Она очень любила лечиться, и стоило ей услышать название какой-нибудь новой, неизвестной болезни, как она сейчас же находила ее у себя. Ведь графиня была так богата, что расходы на докторов и лекарства ее ничуть не пугали.
Вирус инфекционного мононуклеоза распространен довольно широко. Эта болезнь совсем не редкая, но протекающая, как правило, в легких формах, а эти самые легкие формы весьма трудны для диагностики.
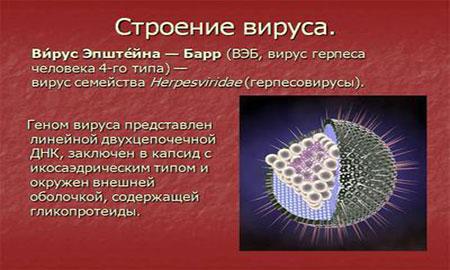
Принципиальная особенность вируса — «любовь» его к так называемой лимфоидной ткани[1]. Что такое лимфоидная ткань и где она находится? Да почти везде! Это все (!) лимфоузлы, миндалины, печень, селезенка. И все эти органы поражаются при мононуклеозе.
Дети в возрасте до 2-х лет нечасто болеют мононуклеозом, а если все-таки болеют, то, как правило, легко. Излюбленные «жертвы» мононуклеоза — дети старше 3-х лет и не очень старые взрослые (до 40).
Вирус выделяется во внешнюю среду со слюной больного. Заразиться легче всего при поцелуях или через игрушки, но можно и воздушно-капельным путем. Вирус не очень заразен и заболевания почти никогда не носят характер эпидемий — все больше единичные случаи. Зато у мальчиков эти «единичные случаи» почему-то встречаются чаще. Инкубационный период весьма изменчив и во многом определяется состоянием иммунитета зараженного: ориентировочный интервал — от 5 дней до 2 месяцев.
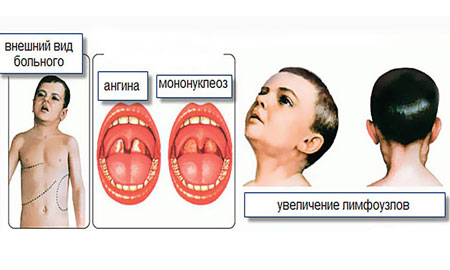
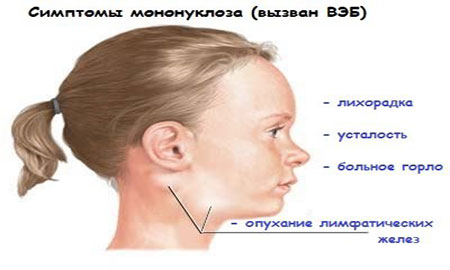
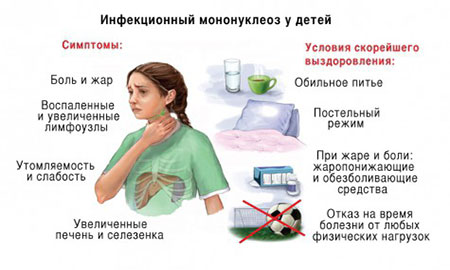
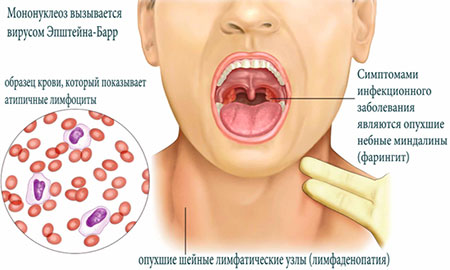
Симптомы мононуклеоза определяются воспалительными процессами в тех органах, которые поражает вирус: увеличиваются все группы лимфоузлов, одни больше, другие меньше, но увеличиваются все — больше всего шейные. В свою очередь, увеличиваются печень и селезенка. Появляется воспаление миндалин (ангина), отек аденоидной ткани (в носу) приводит к тому, что ребенок, во-первых, дышит ртом, а во-вторых, начинает просто-таки жутко храпеть. Помимо всех этих конкретных мононуклеозных признаков, имеются и общие не специфические признаки — и температура повышается, и есть не хочется, и глотать больно, и вялость, и т. п.
Установить диагноз инфекционного мононуклеоза во многом помогает клинический анализ крови. Дело в том, что мононуклеозный вирус специфически поражает клетки крови и при ее (крови) исследовании врачи обнаруживают особые клетки, которых в норме нет. Клетки эти называются «атипичные мононуклеары» — от слова «мононуклеары» и пошло, кстати, название самой болезни.
Таким образом, типичный мононуклеоз выглядит так: ангина + храп по ночам с затрудненным дыханием днем + увеличение печени, селезенки и лимфоузлов + изменения в крови.
Что необходимо знать:
— Острый период заболевания длится, в среднем, 2—3 недели и, как бы плохо ни было, все выздоравливают.
— Лимфоидная система — одно из важнейших звеньев системы иммунитета. Неудивительно, что ее поражение делает человека весьма уязвимым к другим инфекциям. Короче говоря, на фоне мононуклеоза «подцепить» другую болячку очень и очень легко. Отсюда частота осложнений, вызванных уже не вирусами, а бактериями — возможны и высоко вероятны ангина, отит, воспаление легких.
— Осложнения мононуклеоза лечатся, как правило, антибиотиками, при этом имеет место совершенно удивительный факт, не находящий до настоящего времени точного объяснения. Суть этого явления в том, что применение заслуженно популярных антибиотиков ампициллина и амоксициллина именно при мононуклеозе в 95% случаев сопровождается появлением сыпи. Еще раз подчеркну, почему это происходит, никто толком не знает.
— После острого периода болезни, когда все основные симптомы исчезают, ребенок остается весьма ослабленным — необходимо время для полного восстановления системы иммунитета. Такому ребенку на 6—12 месяцев прекращают прививки, следует, по возможности, максимально ограничивать контакты с людьми. Противопоказано пребывание на солнце, да и вообще любые дальние поездки на моря нежелательны.
— Само лечение мононуклеоза большей частью симптоматическое. В очень тяжелых случаях назначают гормональные противовоспалительные препараты, но, как правило, дело до этого не доходит. А так все по «стандартам» вирусных инфекций — покой, диета, свежий воздух, обильное питье, витамины, пополоскать горло, промывать нос, принимать парацетамол.
— При выявлении инфекционного мононуклеоза в детском коллективе никаких карантинов и особых дезинфекций не устраивают. Тщательной влажной уборки более чем достаточно.
— Вирус мононуклеоза, как это ни печально, обладает онкогенной[2] активностью. Все это встречается не особенно часто, просто следует знать, что если после перенесенного мононуклеоза долго не восстанавливается нормальная кровь (имеется в виду — не исчезают атипичные мононуклеары, да и другие изменения могут присутствовать), то такие дети в обязательном порядке должны состоять на учете и регулярно осматриваться врачом-гематологом[3].
[1] Про лимфоидную ткань читай также в главах «Ангина» и «Аденоиды». [2] Онкогенный — значит способствующий возникновению онкологических (раковых) заболеваний. [3] Гематолог — специалист по болезням крови.источник
Клиническое течение мононуклеоза и ангины имеет сходство. Самостоятельные попытки установить диагноз приводят к неправильным выводам. Квалифицированный врач без труда отличит вирусный мононуклеоз от инфекционной ангины. Дифференциации этих заболеваний важна для назначения правильной схемы лечения.
Мононуклеозом называется острое вирусное заболевание, возбудитель — вирус Эпштейна-Барра. Носителями возбудителя является около 75% населения планеты, заболевание проявляется у 10%. Передается от человека к человеку воздушно-капельным путем, через слюну при поцелуях. Клетки вируса поражают лимфоидную ткань, что вызывает дальнейшее ослабление иммунной функции организма. Поэтому провоцирует начало болезни ослабленный иммунитет.
Первые признаки схожи с простудным заболеванием. Больные жалуются на слабость и тошноту, затем присоединяется повышение температуры, заложенность носа без насморка, боль в горле. В течение недели нарастает отечность век и носа, пальпируются крупные лимфоузлы, появляются высыпания.
- повышение температуры тела до субфебрильных показателей (37,5 С);
- озноб и повышенная потливость;
- увеличение лимфатических узлов;
- увеличение размеров печени и селезенки;
- мелкая кожная сыпь красного цвета;
- вторичная ангина.
Заболевание мононуклеоз часто принимают за ангину, так как одним из его проявлений является воспалительный процесс горла. В данном случае ангина будет результатом основного диагноза, а не самостоятельным заболеванием.
При подозрении на мононуклеоз назначают тест на мононуклеары, для исследования берется кровь из вены. В клиническом анализе крови обнаруживают повышение уровня лейкоцитов и скорости оседания эритроцитов.
Осложнения — воспаление сердечной мышцы, менингит, воспаление легких, судороги, отит, заболевание печени.
Ангина, или тонзиллит, — острое инфекционно-воспалительное заболевание, возбудителями являются бактерии стрептококки и стафилококки. В организме человека всегда присутствуют эти возбудители, но спровоцировать болезнь может переохлаждение или употребление холодной пищи. Основное проявление — поражение лимфоидной ткани миндалин. Различают лакунарную и фолликулярную форму течения. Передача возбудителя происходит воздушно-капельным путем, при уходе за больным человеком или использовании общей посуды и личных предметов.
- общая слабость, головная боль;
- высокая температура тела до 40 градусов;
- боль в горле при глотании;
- увеличение подчелюстных лимфатических узлов;
- увеличение небных миндалин.
Важно! Ангина опасна множеством осложнений, особенно в детском возрасте. К ним относятся ревматизм, пиелонефрит, менингит, сепсис.
Диагноз ангина ставится, если после первых симптомов недомогания присоединяется боль в горле, затем увеличиваются миндалины, перекрывая проход, глотка становится ярко-красного цвета. Если не лечить на начальных стадиях, они покрываются белым мелкозернистым налетом. Больной не в состоянии употреблять грубую пищу, так как затруднен процесс глотания. У детей младшего возраста наблюдается слюноотделение, боли в ушах.
Оба диагноза связывает схожая клиническая картина, поэтому при самостоятельной попытке определить заболевание допускаются одни и те же ошибки. Симптомы мононуклеоза и ангины похожи общим началом развития болезни. Затем дальнейшие признаки у каждого из них имеют различие. Первое характеризуется вирусным поражением всего организма, одним из его вторичных признаков является ангина. Различить тонзиллит как самостоятельную нозологическую единицу не представляет труда квалифицированному специалисту.
- Этиология заболевания. Причиной заболеваний являются разные возбудители. При мононуклеозе — вирус, при тонзиллите — бактерии.
- Пути передачи. Заразиться ангиной возможно при контакте с больным, во время ухода за ним. Так как причиной инфекционного мононуклеоза выступает вирус Эпштейна-Барра, то для развития заболевания необходимо быть носителем данного вируса.
- Возрастные рамки. Болеют мононуклеозом чаще всего дети, так как их иммунитет еще слаб. Ангиной болеют как дети, так и взрослые.
- Симптомы. Главное отличие клинического течения заболеваний — температура тела. При мононуклеозе она не будет расти выше 38 градусов. Колебание показателей в среднем от 37 до 37,5 градусов. Течение ангины происходит при очень высокой температуре, больные жалуются на отсутствие сил и боли в мышцах. Максимальные цифры достигают 40 градусов и не снижаются при приеме жаропонижающих средств. Характерный отличительный симптом — увеличение печени и селезенки, он присутствует только при мононуклеозе. Изменение размеров органов происходит постепенно в течение месяца. При тонзиллите не бывает мелких высыпаний на коже при скачке температуры, особенно у детей.
- Анализы. Для дифференциального диагноза назначают анализы крови и мочи, с их помощью можно точно отличить ангину от мононуклеоза у детей. Специальный биохимический анализ крови выявляет атипичные клетки — мононуклеары, которые вырабатываются только при мононуклеозе. Их наличие в крови пациента подтверждает диагноз. При ангине в крови повышено содержание лейкоцитов, что является общим признаком для этих заболеваний. В обоих случаях берут бактериологические мазки из горла, подтверждающие или нет возбудителя заболевания.
Несмотря на множество общих проявлений, требуется как можно быстрее установить точный диагноз, так как лечение имеет существенные различия.
Для лечения тонзиллита, в первую очередь, необходимы антибиотики, которые подбираются больному индивидуально. Ребенку с ослабленным организмом потребуется госпитализация в инфекционное отделение. Там он пройдет 10-дневный курс антибиотикотерапии препаратами пенициллинового, амоксициллинового ряда. К вспомогательным средствам относятся антигистаминные, витамины и общеукрепляющие препараты. В качестве симптоматической терапии применяют жаропонижающие лекарства, иногда необходим инъекционный курс. Местно назначают полоскания горла антисептическими отварами ромашки или календулы.
Внимание! Обязателен постельный режим. Для тонзиллита характерно стремительное течение, опасное развитием осложнений. Необходимо обильное теплое питье, жидкая пища. При флегмонозной ангине клинические признаки тяжелее, необходимо хирургическое вмешательство — вскрытие гнойного абсцесса на миндалинах.
При мононуклеозе реакции на терапию антибиотиками не будет. Если диагноз удалось установить на начальной стадии заболевания, то помогут антигистаминные препараты. Основной метод лечения — курс противовирусных средств и устранение симптомов. Показаны полоскания горла, укрепление иммунитета, витаминные комплексы. Больной находится на постельном режиме в домашних условиях. При мононуклеоза организм ребенка хуже переносит болезнь, поэтому больной нуждается в госпитализации.
Мононуклеоз и ангина имеют много сходных симптомов, но отличить заболевания важно для дальнейшего курса терапии. Обе патологии опасны своими осложнениями.
источник
Инфекционный и хронический мононуклеоз — как избавиться от заболевания. Симптомы и лечение мононуклеоза у детей, советы комаровского, фото вируса.
Мононуклеоз — инфекционное заболевание, поражающее лимфатические ткани организма с характерными изменениями в крови. Вирусом мононуклеоза болеет каждый человек без исключения (по словам доктора Комаровского).
Ребенок, перенесший мононуклеоз, не имеет постоянного иммунитета. Возможно и повторное заражение.
Анализируя мононуклеоз у детей, симптомы и лечение, Комаровский советует сконцентрировать внимание на пути распространения заболевания:
- со слюной больного ребенка в среду выделяется вирус мононуклеоза;
- через поцелуй;
- воздушно-капельным путем
- предметы личной гигиены;
- игрушки;
- мобильный телефон.
Вирус выражается в единичных случаях и не перерастает в эпидемию. Связано это еще и с значительным инкубационным периодом (от 5 до 60 дней). Мальчики больше подвержены заболеванию, чем девочки.
Клинический анализ крови один из первых методов обнаружения мононуклеоза. Этот вирус оставляет характерные изменения в крови: наличие особого рода клеток, которых не должно быть — атипичные мононуклеары. Двойное исследование крови покажет наличие агглютинина и атипичных лимфоцитов.
Сложность диагностики заключается в схожести клинической картины вируса с другими заболеваниями. Присутствие устойчивой симптоматики на протяжении долгого времени и может стать подтверждением.
Мононуклеоз у детей, симптомы и лечение Комаровский раскрывает понятия заболевания — инфекционно-вирусное заболевание, вызываемое вирусом Эпштейна-Барр, реже цитомегаловирус. Заболевание относится к детским, оставляя небольшой процент на подростковый возраст. Иногда, в старшем возрасте дети тяжелее переносят вирус, и момент выздоровления оттягивается на несколько месяцев.
Пристальное внимание необходимо уделить признакам заболевания, по словам доктора Комаровского. Зная, как себя проявляет вирус, легко провести диагностику и дальнейшее лечение.
- общее состояние вялости, утомляемость, плохой аппетит, тошнота, малыш большую часть времени лежит;
- воспаление лимфоузлов (болезненная пальпация), селезенки и печени;
- боль в суставах и мышцах;
- при поражении цитомегаловирусом (герпес) появляются высыпания;
- больное горло (мононуклеарная ангина — сероватый налет на миндалинах);
- высокая температура тела (в случае осложнения заболевания);
- кровоточивость десен;
- насморк (воспаление аденоидов);
- храп по ночам.
Встречаются случаи, когда вирус переносится организмом без проявления какой-либо симптоматики и заразившейся вирусом даже не подозревает о нем.
Заболевание мононуклеоз у детей: симптомы и лечение. Комаровский рекомендует проводить лечение согласно выраженным симптомам.
- питьевой распорядок;
- свежий воздух;
- постельный режим (покой);
- диета в разумных пределах;
- принятие иммунных препаратов;
- снятие интоксикации всего организма;
- пребывание на прямых солнечных лучах нежелательно;
- применение антибиотиков (в случае присоединения бактерии);
- гормональная терапия (противовоспалительная).
- При болях в горле необходимо полоскать горло. Применяются леденцы для рассасывания и спрей для орошения слизистой горла.
- При увеличении селезенки или печени пациент переводится на особую диету — употребление продуктов с малым наличием соли.
- При высокой температуре применять жаропонижающие лекарственные препараты.
После выздоровления, которое наступает всегда, несмотря на тяжесть заболевания, период восстановления проходит продолжительное время. По возможности необходимо ограничить малыша от общения с людьми (не считая родных), избегая осложнений из-за слабого иммунитета. Не рекомендованы в период восстановления вакцинация.
- Перед назначением антибиотика необходимо убедиться, как дышит нос. Соединив антибиотик и мононуклеоз, в 90 процентах получим неприятное высыпание кожных покровов.
- При острой необходимости применения антибиотика исключить амоксицилин и ампициллин.
- При слабовыраженной симптоматике целесообразно проводить лечение в домашних условиях, но под строгим наблюдением лечащего врача.
- Родителям оставаться спокойными, переживая острую фазу заболевания вместе с ребенком.
- Ограничиваются дальние утомительные поездки.
Мононуклеоз у детей: симптомы и лечение, Комаровский Е. О. утверждает, что именно последствия ослабленного иммунитета приводят к различного рода отитам, ангинам, воспалением легких.
Что нам говорит сам Комаровский про мононуклеоз.
В случае наличия в крови атипичных мононуклеаров на протяжении долго времени детей ставят на учет. Регулярный осмотр врачом-гематологом должен проводиться в обязательном порядке.
Особых профилактических действий, направленных на восстановления организма, не существует. По словам доктора Комаровского, главной профилактикой для ослабленных детей является время. Детский организм сам восстановится в течение 6-12 месяцев. Задача родителей — терпеливо пережить это время.
Напоминаем еще раз, мононуклеоз у детей (симптомы и лечение) Комаровский говорит, что каким бы ни была тяжесть заболевания, в среднем через три недели наступает улучшения состояния и выздоровление. Будьте здоровы!
В медицине инфекционный мононуклеоз называют одним из коварных заболеваний, поскольку распознать его симптомы при первых проявлениях трудно даже опытному врачу педиатру. У детей данное заболевание встречается достаточно часто, но не всегда болезнь правильно диагностируется, так как родители воспринимают ее симптомы ангины, не обращаются к врачам, дают детям антибиотики, чем совершают большую ошибку. Мононуклеоз относиться к вирусным заболеваниям, поэтому прием антибиотиков для его лечения неуместный, а в некоторых случаях и вовсе может ухудшить течение болезни. Доктор Комаровский в своей педиатрической практике не один раз встречался с симптомами мононуклеоза. Он уверяет, что болезнь не является особой опасной для здоровья ребенка, но все же очень важно распознать болезнь на начальных этапах.
При развитии инфекционного мононуклеоза происходит поражение лимфатических тканей, также присутствуют значительные изменения в плазме крови, поэтому единственным способом распознать болезнь — сдача лабораторного анализа крови, показатели которого позволят врачу поставить правильный диагноз и отличить мононуклеоз от ангины и прочих болезней. Ребенок, который переболел мононуклеозом, не имеет постоянного иммунитета, поэтому риск повторного заражения достаточно велик. Чаще всего болезнь проявляется у детей от 2-х до 10 лет. В группе риска находятся дети с ослабленным иммунитетом, а также те, которые тесно контактируют с носителем вируса или больным ребенком. Инкубационный период после заражения вирусом может составлять от несколько дней, до нескольких недель и месяцев.
Инфекционный мононуклеоз — острое вирусное заболевание, возбудителем которого является вирус Эпштейна-Барра. В процессе развития данного заболевания отмечаются выраженные изменения со стороны крови, ротоглотки, лимфоидной ткани, печени и селезёнки. Раньше мононуклеоз называли болезнью Филатова, также в некоторых источниках ее можно встретить под названием моноцитарная ангина, доброкачественный лимфобластоз или идиопатический лимфаденит. Дети грудного возраста очень редко болеют мононуклеозом, а если и болеют, то болезнь имеет стертую форму и не всегда диагностируется врачами. Чаще всего заболевание поражает детей после 2-х лет. Важно отметить, что после перенесенного заболевания, вирус навсегда остается в организме ребенка и неоднократно может проявлять свою агрессивность.
Заражение вирусом, который вызывает мононуклеоз у детей, происходит воздушно – капельным путем, особенно через слюну ребенка, поскольку возбудитель болезни содержится именно в слюнных железах. После проникновения вируса в организм ребенка, он поражает эпителий ротоглотки, проникает в ток крови и регионарные лимфоузлы, которые первыми реагируют на инфекцию. Вирус Эпштейна-Барр после единичного проникновения в организм, остается там на всю жизнь и при значительном снижении иммунитета может периодически рецидивировать. Риск заболеть мононуклеозом взрастает в осенне-зимний период, когда иммунитет детей снижен, а порог простудных заболеваний превышает норму. Присутствие вируса в организме не всегда вызывает симптомы болезни. Иногда ребенок может вирусоносителем и представлять потенциальную опасность для других детей, при этом сам об этом не подозревать.
Клинические признаки инфекционного мононуклеоза достаточно выраженные, проявляются остро. Первым и основным симптомом болезни является увеличение шейных лимфоузлов, именно в них патогенный возбудитель размножается. Ребенок проявляет жалобы на боль в области шеи, а при повороте головой можно заметить выпирание периферических шейных или затылочных лимфоузлов. Помимо этого, ребенок жалуется на боль в горле, а при осмотре слизистой можно заметить воспаленные миндалины, на которых может присутствовать белый налет. Характерно для мононуклеоза и появление насморка, заложенности носа, а также сильный храп во сне. Кроме того, наблюдаются и другие характерные симптомы, среди которых:
- повышение температуры тела от 38 до 40 градусов;
- головная боль;
- повышенная усталость, вялость;
- боль в горле, которая усиливается при глотании пищи;
- отсутствие аппетита;
- боль или дискомфорт в животе.
Одним из признаков мононуклеоза, считается увеличение селезенки и печени, но такой симптом является достаточно грозным, поскольку говорит о запущенном заболевании и высоком риске осложнений. Все вышеперечисленные симптомы напоминают ангину или
ОРВИ, поэтому многие родители и не подозревают о том, что у их ребенка инфекционный мононуклеоз, тем самым лечат болезнь неправильно, а некоторые и вовсе не видят повода для того чтоб идти к врачу. Как правило, неправильно поставленный диагноз, результат некачественного и неэффективного лечения. Квалифицированный врач при появлении симптомов характерных для мононуклеоза должен провести осмотр ребенка, назначить ряд лабораторных исследований, которые смогут подтвердить или опровергнуть диагноз «инфекционный мононуклеоз».
Если у ребенка присутствует боль в горле, увеличены лимфатические узлы, присутствует высокая температура тела, родителям нужно обращаться к врачу, а специалист в свою очередь должен провести осмотр, назначить лабораторные анализы крови, результат которого поможет поставить правильный диагноз с последующим назначением лечебной терапии. Если у ребенка инфекционный мононуклеоз, тогда в сыровотке крове будут присутствовать атипичные мононуклеары. В норме такие клетки присутствуют в периферической крови, но их количество не превышает 10%. При инфекционном мононуклеозе количество таких клеток намного выше нормы, также присутствует увеличение количества лейкоцитов, повышено СОЭ. Чаще всего при данном заболевании происходит сдвиг нейтрофильной формулы вправо с увеличением количества палочкоядерных нейтрофилов. Такие изменения в крови появляются с первых дней болезни и сохраняются в течении целого года. В тех случаях, когда результат анализа крови вызывает у врача сомнения, специалист может назначить ребенку УЗИ органов пищеварительной системы, которое полностью безопасно для ребенка, при этом позволит оценить состояние селезенки и печени, которые при мононуклеозе всегда увеличены. На основе результатов обследования врач ставит диагноз, назначает необходимое лечение, которое не должно состоять из приема антибиотиков.
Доктор Комаровский в своих телепередачах неоднократно рассказывал родителям о мононуклеозе. Он считает, что данное заболевание встречается намного чаще чем мы думаем, но далеко не всегда диагноз ставиться правильно, а симптоматическое лечение ангины и прием антибиотиков только подавляет признаки мононуклеоза, но не решает основной проблемы. Инфекционный мононуклеоз не лечат антибиотиками, поскольку болезнь вызвана вирусом, а не бактерией. Поэтому очень часто при постановлении неправильного диагноза и приеме антибиотиков, на теле ребенка может проявиться сыпь, которая должна насторожить врача, стать поводом чтоб пересмотреть схему лечения и сам диагноз. Комаровский всегда советует родителям не заниматься самолечением, даже когда симптомы свидетельствуют о конкретном заболевании. Сдача лабораторных анализов, а также консультация врача позволит поставить правильный диагноз и назначить необходимое лечение. Как отмечает доктор Комаровский, специального лечения против возбудителя мононуклеоза не существует, поэтому лечебная терапия проводиться симптоматически. Например, при высокой температуре нужно давать ребенку жаропонижающий препарат, а при боли в горле – антисептик, при насморке или заложенности – промывание носа и так далее.
Противовирусные препараты также не нужны, хотя некоторые врачи и назначают их прием. К всему симптоматическому лечению, Комаровский рекомендует добавить прием гепатопроекторов и желчегонные средства, также стоить пересмотреть рацион и режим питания ребенка. Правильное питание при мононуклеозе позволит улучшить работу органов пищеварительной системы, снизить нагрузку на печень и селезенку, тем самым предотвратить их деформацию. Питание ребенка при мононуклеозе должно включать употребление свежих овощей, фруктов, цельнозерновых продуктов. Все продукты питания должны быть свежими, витаминизированными и полезными. Родителям также не стоить забывать и о обильном питье, ежедневной уборке в комнате, свежем и чистом воздухе в комнате.
Последствия инфекционного мононуклеоза у детей напрямую зависит от тяжести болезни, лечения, а также особенностей детского организма. В большинстве случаях никаких последствий нет, ребенок полностью выздоравливает. Однако в редких случаях последствия могут быть необратимые – разрыв селезенки, что требует незамедлительного хирургического лечения. На фоне инфекционного мононуклеоза могут развиваться и такие болезни как отит, пневмония, энцефалит, менингит, глубокие поражения печени и другие тяжелые состояния.
Доктор Комаровский говорит о том, что после перенесенного мононуклеоза, ребенок на протяжении года может жаловать на повышенную слабость, периодически у него может повышаться температура тела. Причиной общих недомоганий считается то, что даже после полного выздоровления и отсутствии выраженной симптоматики, клетки патогенного возбудителя присутствуют в плазме крови. Поэтому для того чтоб полностью восстановиться после болезни, ребенку понадобиться не меньше чем 6 – 12 месяцев. На протяжении этого периода нужно периодически посещать врача, сдавать анализ крови. Родители со своей стороны должны создать все условия для полного выздоровления ребенка.
Несмотря на достижения в современной фармакологии специального лекарственного препарата, который сможет полностью вылечить мононуклеоз нет, поэтому лечение проводиться симптоматическое, то есть то, которые помогут снизить симптомы.
При заложенном носе и насморке рекомендуется применять сосудосуживающие препараты, промывание носа солевыми растворами. При высокой температуре тела – жаропонижающие и противовоспалительные лекарства. Если ребенок проявляет жалобы на боль в горле, назначаются антисептические спреи, полоскание. Очень важно в острый период болезни постельный режим, обильное питье, а также уход за ребенком. Любой лекарственный препарат, дозу, курс лечения должен назначать врач индивидуально для каждого пациента.
При повышении температуры тела не стоить пить антибиотики, поскольку их прием может усугубить течение болезни, еще больше снизить иммунитет ребенка, тем самым спровоцировать всевозможные осложнения. В основном лечение мононуклеоза длиться до 10 дней, но ребенок после данного заболевания должен в течении длительного времени соблюдать диету, а также периодически сдавать анализы, посещать врача.
— Что это за болезнь? — спросила синьора графиня Старшая. Она очень любила лечиться, и стоило ей услышать название какой-нибудь новой, неизвестной болезни, как она сейчас же находила ее у себя. Ведь графиня была так богата, что расходы на докторов и лекарства ее ничуть не пугали.
Вирус инфекционного мононуклеоза распространен довольно широко. Эта болезнь совсем не редкая, но протекающая, как правило, в легких формах, а эти самые легкие формы весьма трудны для диагностики.
Принципиальная особенность вируса — «любовь» его к так называемой лимфоидной ткани . Что такое лимфоидная ткань и где она находится? Да почти везде! Это все (!) лимфоузлы, миндалины, печень, селезенка. И все эти органы поражаются при мононуклеозе.
Дети в возрасте до 2-х лет нечасто болеют мононуклеозом, а если все-таки болеют, то, как правило, легко. Излюбленные «жертвы» мононуклеоза — дети старше 3-х лет и не очень старые взрослые (до 40).
Вирус выделяется во внешнюю среду со слюной больного. Заразиться легче всего при поцелуях или через игрушки, но можно и воздушно-капельным путем. Вирус не очень заразен и заболевания почти никогда не носят характер эпидемий — все больше единичные случаи. Зато у мальчиков эти «единичные случаи» почему-то встречаются чаще. Инкубационный период весьма изменчив и во многом определяется состоянием иммунитета зараженного: ориентировочный интервал — от 5 дней до 2 месяцев.
Симптомы мононуклеоза определяются воспалительными процессами в тех органах, которые поражает вирус: увеличиваются все группы лимфоузлов, одни больше, другие меньше, но увеличиваются все — больше всего шейные. В свою очередь, увеличиваются печень и селезенка. Появляется воспаление миндалин (ангина), отек аденоидной ткани (в носу) приводит к тому, что ребенок, во-первых, дышит ртом, а во-вторых, начинает просто-таки жутко храпеть. Помимо всех этих конкретных мононуклеозных признаков, имеются и общие не специфические признаки — и температура повышается, и есть не хочется, и глотать больно, и вялость, и т. п.
Установить диагноз инфекционного мононуклеоза во многом помогает клинический анализ крови. Дело в том, что мононуклеозный вирус специфически поражает клетки крови и при ее (крови) исследовании врачи обнаруживают особые клетки, которых в норме нет. Клетки эти называются «атипичные мононуклеары» — от слова «мононуклеары» и пошло, кстати, название самой болезни.
Таким образом, типичный мононуклеоз выглядит так: ангина + храп по ночам с затрудненным дыханием днем + увеличение печени, селезенки и лимфоузлов + изменения в крови.
Острый период заболевания длится, в среднем, 2—3 недели и, как бы плохо ни было, все выздоравливают .
Лимфоидная система — одно из важнейших звеньев системы иммунитета. Неудивительно, что ее поражение делает человека весьма уязвимым к другим инфекциям. Короче говоря, на фоне мононуклеоза «подцепить» другую болячку очень и очень легко. Отсюда частота осложнений, вызванных уже не вирусами, а бактериями — возможны и высоко вероятны ангина, отит, воспаление легких.
Осложнения мононуклеоза лечатся, как правило, антибиотиками, при этом имеет место совершенно удивительный факт, не находящий до настоящего времени точного объяснения. Суть этого явления в том, что применение заслуженно популярных антибиотиков ампициллина и амоксициллина именно при мононуклеозе в 95% случаев сопровождается появлением сыпи. Еще раз подчеркну, почему это происходит, никто толком не знает.
После острого периода болезни, когда все основные симптомы исчезают, ребенок остается весьма ослабленным — необходимо время для полного восстановления системы иммунитета. Такому ребенку на 6—12 месяцев прекращают прививки, следует, по возможности, максимально ограничивать контакты с людьми. Противопоказано пребывание на солнце, да и вообще любые дальние поездки на моря нежелательны.
Само лечение мононуклеоза большей частью симптоматическое. В очень тяжелых случаях назначают гормональные противовоспалительные препараты, но, как правило, дело до этого не доходит. А так все по «стандартам» вирусных инфекций — покой, диета, свежий воздух, обильное питье, витамины, пополоскать горло, промывать нос, принимать парацетамол.
При выявлении инфекционного мононуклеоза в детском коллективе никаких карантинов и особых дезинфекций не устраивают. Тщательной влажной уборки более чем достаточно.
Вирус мононуклеоза, как это ни печально, обладает онкогенной активностью. Все это встречается не особенно часто, просто следует знать, что если после перенесенного мононуклеоза долго не восстанавливается нормальная кровь (имеется в виду — не исчезают атипичные мононуклеары, да и другие изменения могут присутствовать), то такие дети в обязательном порядке должны состоять на учете и регулярно осматриваться врачом-гематологом .
Про лимфоидную ткань читай также в главах «Ангина» и «Аденоиды».
Онкогенный — значит способствующий возникновению онкологических (раковых) заболеваний.
Гематолог — специалист по болезням крови.
Мононуклеоз — инфекционно-вирусное заболевание, которым, в основном, болеют дети школьного и подросткового возраста. Вызывает недуг вирус Эпштейн-Барра, но случается также, что его порождает цитомегаловирус.
Заразиться мононуклеозом можно через слюну при поцелуях, а также посуду, игрушки, бытовые предметы, но встречаются и заражения воздушно-капельным путем.
Фото: Вирус Эпштейн-Барра
Намного чаще мононуклеозом заболевают малыши от двух лет до пяти (как правило, в 50% случаев), но перенести это заболевание можно практически в любом возрасте , вплоть до сорока лет. Этот вирус не сильно заразен, поэтому эпидемий мононуклеоза не наблюдается (в основном встречаются только частные случаи).
Нужно отметить, что для заболевания характерна одна особенность: по статистике мальчики болеют чаще.
Если присутствует мононуклеоз лечение у детей практически всегда проходит быстро и ребенок не нуждается в приеме специальных медицинских средств, кроме жаропонижающих. Однако родителям следует помнить, что обращение к специалисту — основная мера борьбы, ведь только он может установить необходимую терапию!
Симптомы болезни обусловлены воспалением органов, в которые попадает вирус. В первую очередь происходит заметное увеличение всех лимфоузлов , но чаще всего шейных. Отмечается также увеличение размеров селезенки и печени . Последний признак считается одним из самых опасных.
Фото: Мононуклеоз. Вид больного
Как и при ангине, при указанном недуге воспаляются миндалины , к чему присоединяются сильный и заложенность носа. Больной ребенок дышит ртом, в результате чего появляется жуткий храп, на который родителям сразу стоит обратить внимание.
Также можно отметить общие симптомы :
Могут появиться высыпания , особенно на губах.
Фото: Симптомы мононуклеоза
Если, у ребенка замечаются вышеописанные признаки, нужно незамедлительно обратиться к врачу-педиатру. Он должен назначить анализ крови, на основании результатов которого диагноз подтверждается, либо же не подтверждается.
Дело в том, что при мононуклеозе состав кровяных тел заметно меняется, появляются особые лейкоциты, которые называют «атипичными мононуклеарами» — отсюда и произошло название болезни. Исходя из этого, можно установить еще один важный симптом мононуклеоза — значительное изменение крови .
Сразу нужно отметить, что в большинстве случаев борьба с недугом имеет положительный прогноз. Продолжительность инкубационного периода составляет около семи суток, но иногда скрытая форма может длиться и до двух месяцев.
Особых методов терапии при борьбе с заболеванием нет . Если отмечен мононуклеоз лечение у детей зависит, в основном, от ярко-выраженных симптомов и больше нацелено на укрепление организма в целом. В особо серьезных ситуациях могут быть назначены гормональные противовоспалительные препараты , но многие врачи считают, что целесообразно обходиться без их помощи.
Фото: Инфекционный мононуклеоз
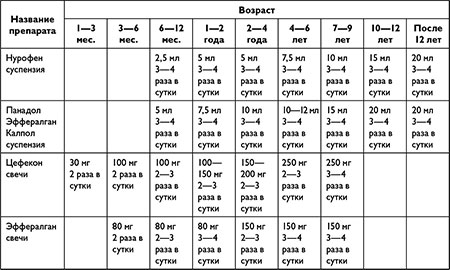
Во время лечения больному ребенку необходим покой и щадящий постельный режим. Также требуется особое внимание, обильное питье и различные витамины. При резких скачках температуры назначаются жаропонижающие лекарства .
Фото: Как применять жаропонижающие препараты. Таблица.
Иногда при лечении ребенка специалист может назначить противовирусные препараты , а в некоторых исключительных случаях — антибиотики . Применение последних, как правило, вызывает неприятную сыпь, а это намного усложняет течение всей болезни.
Фото: Лечение инфекционного мононуклеоза
При устранении симптомов мононуклеоза категорически запрещена любая физиотерапия. Если нет серьезных противопоказаний, можно использовать только проверенные народные средства: многим помогают отвары на основе лекарственных растений, но пользоваться таковыми нужно только после консультации доктора!
Знаменитый доктор Комаровский советует всем родителям, если установлен мононуклеоз у детей и лечение прописано, не паниковать и спокойно переждать стадию обострения . Также он предупреждает о вреде антибиотиков, лечение которыми вызывает сыпь, и советует осторожно пользоваться остальными лекарственными средствами.
Согласно словам доктора, несмотря на серьезность заболевания, все дети быстро выздоравливают.
При этом заболевании организм больного серьезно ослаблен и подвержен другим опасным инфекциям. Последние могут быть вызваны различного рода бактериями. На фоне мононуклеоза может развиться , . В некоторых случаях отмечены такие страшные заболевания, как энцефалит, менингит, глубокие поражения печени, нарушения психики и судороги.
После выздоровления еще целый год ребенок может чувствовать слабость и значительную утомляемость, может немотивированно повышаться температура. Для полного восстановления ребенку, как правило, требуется от 6 до 12 месяцев, на протяжении которых он должен наблюдаться у врача.
Фото: Мононуклеоз
Во время восстановления отменяются все вакцинации , по мере возможности ограничивают общение с другими людьми. Противопоказано загорать и нужно воздержаться от тяжелых физических нагрузок.
После выздоровления у детей вырабатывается стойкий иммунитет к возбудителю недуга, то есть, повторное обострение болезни происходит крайне редко.
источник
Боль в горле у ребенка — ночной кошмар родителей. Она лишает малыша настроения, аппетита, а маму и папу радости жизни. Избавиться за один день от нее никак не получается, поэтому она вынуждает снова и снова садиться на больничный. К счастью, в подавляющем большинстве случаев боль в горле является одним из симптомов острой респираторной вирусной инфекции (острый фарингит, ларингит), не требует специального лечения и проходит за 4-7 дней без каких-либо последствий. Однако иногда она может свидетельствовать и о более серьезном недуге, среди которых два встречаются чаще других — ангина и инфекционный мононуклеоз. Как различить эти болезни и зачем вообще нужен правильный диагноз в данном случае? Подробности выясняем в новой статье на портале IllnessNews.
С простудными болезнями у детей сталкиваются все родители без исключений, особенно эта проблема становится актуальной тогда, когда они начинают посещать детский сад или различные кружки. Наиболее часто боль в горле развивается в результате попадания в организм вирусов (грипп, парагрипп, аденовирусы, РС-вирусы и др.). Слизистая верхних дыхательных путей является своеобразным барьером на пути этих микроорганизмов, она принимает на себя первый удар. Поэтому многие из простудных болезней начинают именно с появления болезненных ощущений в горле.
Степень выраженности боли в горле при вирусных заболеваниях неодинакова. В легких случаях малыш жалуется на неприятные ощущения, которые возникают при глотании, разговоре, вдыхании прохладного воздуха. При тяжелой степени боль настолько выражена, что ребенок не может сглатывать слюну и полностью отказывается от пищи и воды. Однако банальная простуда редко проявляется таким образом: чаще всего все симптомы при ней присутствуют в умеренном количестве — небольшой кашель, насморк, дискомфорт в горле и субфебрильная лихорадка.
Однако есть два инфекционных заболевания, которые имеют очень похожую картину, и ведущие симптомы у них — крайне интенсивная боль в горле и лихорадка. К ним относятся инфекционный мононуклеоз и ангина.
Причины этих заболеваний совершенно разные. Инфекционный мононуклеоз — это заболевание, которое вызывается вирусами Эпштейн-Барра, являющиеся разновидностью большой группы вирусов герпеса. Передается он воздушно-капельным путем, его еще называют «болезнь поцелуев», так как наиболее распространен мононуклеоз среди старшеклассников и студентов. Однако и дети дошкольного, и школьного возраста вполне могут заразиться им при тесном контакте с инфицированными. После болезни формируется кратковременный иммунитет, защищающий лишь на несколько месяцев.
Ангина у детей чаще всего вызывается бета-гемолитическим стрептококком группы А, то есть причина ее — бактерии. Они передаются также воздушно-капельным путем от больного человека здоровому. Заболеть ей могут люди любого возраста: и дети, и взрослые. После перенесенной болезни никакого иммунитета не формируется, то есть инфицироваться можно многократно.
В клинической картине инфекционного мононуклеоза и ангины у детей много общего. По этой причине врачам иногда бывает очень трудно поставить точный диагноз при первом осмотре и это не является следствием их недостаточной компетенции. Эти заболевания действительно очень похожи. Оба начинаются остро с явлений выраженной интоксикации. Лихорадка может подниматься до очень высоких цифр, ребенок будет просто лежать в постели, ни в силах подняться. Жаропонижающие снижают ее не полностью и лишь на 2-3 часа, после чего вновь начинается озноб и резкое повышение температуры. Иногда происходит централизация кровообращения из-за спазма периферических сосудов: при этом руки и ноги ребенка ледяные, а голова и тело — очень горячие. Это самая неблагоприятная форма лихорадки, при которой могут развиваться фебрильные судороги. Помимо этого, детей беспокоит выраженная ломота в костях, суставах, мышцах, головная боль, головокружение.
Боль в горле при обоих заболеваниях может быть выражена настолько, что ребенок не может сглатывать слюну. В результате он сплевывает ее, либо она просто стекает изо рта на подушку. Конечно ни о каком приеме пищи также речи не идет — ребенка невозможно уговорить принять даже ложечку мягкого пюре. Очень опасным является тот факт, что многие из них по причине такой сильной боли отказываются от жидкости, что в сочетании с высокой лихорадкой может стать причиной обезвоживания. При этом помимо боли непосредственно в горле у малыша часто появляется дискомфорт в подчелюстной области, вызванный увеличением лимфатических узлов.
Есть и отличия. Если клиническая картина ангины обычно вполне четкая, то вот о мононуклеозе того сказать нельзя. Иногда он протекает очень стерто, невнятно, без каких-либо конкретных симптомов. В отличие от тонзиллита, при нем могут быть насморк, кашель, боль в груди и прочие простудные признаки. Симптомом, который говорит в пользу этого заболевания, является выраженное увеличение миндалин и подчелюстных лимфатических узлов, придающие шее своеобразную форму: она может стать шире головы, похожей на бычью. При этом миндалины увеличиваются в размере до 2-3 степени и могут стать причиной затруднения дыхания, ведь для потока воздуха остается лишь небольшой просвет. Для ангины такая отечность не характерна. К тому же, при мононуклеозе иногда увеличивается печень и селезенка, что приводит к появлению болей в животе, ощущению распирания и сдавления. В крайне редких случаях может даже произойти разрыв селезенки.
Для того, чтобы поставить правильный диагноз, врачу необходимо обязательно заглянуть в горло ребенку. При ангине (лакунарной или фолликулярной) он увидит отечные, красные миндалины, из которых сочится гной. Особенно четко он выделяется при надавливании шпателем. Иногда он виден в виде белых точек, а в тяжелых случаях — покрывает всю поверхность миндалин. При инфекционном мононуклеозе миндалины очень сильно увеличены в размере, отечные и покрыты снаружи светлым налетом, который снимается шпателем. При надавливании выделения гноя не будет. Этот и другие симптомы позволяют доктору заподозрить, с каким же заболеванием пришлось столкнуться малышу. Однако для достоверности он все-таки отправит его на другие методы диагностики.
Главным опорным моментом в дифференциальной диагностике является общий анализ крови. При помощи него можно определить, с каким возбудителем мы имеем дело: с вирусами или бактериями. При вирусной инфекции (мононуклеоз) будет увеличено количество лимфоцитов, а при бактериальной ( ангина ) — нейтрофилов, при этом может повышаться количество палочкоядерных форм. В обоих случаях скорее всего будет лейкоцитоз и высокое СОЭ.
Для выявления стрептококка, как возбудителя ангины, применяют специальные тесты, результат которых можно узнать уже через несколько секунд. К сожалению, они доступны далеко не в каждой поликлинике, чаще всего им могут воспользоваться лишь врачи стационаров. Для подтверждения диагноза мононуклеоза применяют анализ крови на атипичные мононуклеары, но главный минус этого метода заключается в том, что они появляются не в начале заболевания, а на 7-10 сутки, когда больной ребенок уже идет на поправку.
Важность в правильном определении источника инфекции и постановке диагноза заключается в том, что лечение этих заболеваний совершенно различное. Инфекционный мононуклеоз является вирусным заболеванием, то есть специфическое терапии для устранения возбудителей нет. Ряд ученых настаивает на применении противогерпетических средств (Ацикловир), некоторые — на интерферонах. Однако при этом заболевании категорически нельзя применять пенициллиновые антибиотики, так как это сопровождается появлением характерной сыпи. Ее чаще всего расценивают как аллергию и продолжают лечить антигистаминными, что совершенно неверно. Также при этой болезни категорически запрещены аспирин и парацетамол. Ацетилсалициловая кислота в принципе не применяется в педиатрии, а парацетамол может стать причиной лекарственного поражения печени именно при мононуклеозе, поэтому для снижения температуры нужно применять ибупрофен и физические методы охлаждения.
Стрептококковая ангина лечится только антибиотиками. Препараты первой линии — это пенициллиновые антибактериальные средства, альтернатива — макролиды (кларитромицин, азитромицин, джозамицин). Отсутствие лечения может привести к осложнениям со стороны почек, сердца и суставов, поэтому важно начать его как можно раньше.
Ангина и инфекционный мононуклеоз — серьезные заболевания и при малейшем подозрении следует как можно быстрее вызвать доктора на дом, либо добраться до поликлиники самостоятельно, если состояние ребенка позволит это сделать.
источник
Инфекционный мононуклеоз у детей встречается довольно часто. Родители могут принять его за ангину или простуду. Как отличить симптомы мононуклеоза у детей от других болезней и как правильно лечить малыша? В этом помогут советы доктора Комаровского.
Для начала немного теории. Мононуклеоз – это вирусное заболевание, которое вызвано вирусом Эпштейна-Барр. Чаще всего мононуклеозом болеют дети в возрасте 3-10 лет. Реже инфекционный мононуклеоз встречается у детей младше 2-х лет. Если у вашего малыша болит горло, воспалились миндалины, он начал храпеть по ночам, а днем его дыхание затруднено, возможно, у него инфекционный мононуклеоз. Болезнь также сопровождается увеличением лимфоузлов, печени и селезенки у ребенка. Это типичные симптомы мононуклеоза у детей. Кроме того, у больного ребенка высокая температура, он вялый. Точно отличить инфекционный мононуклеоз у детей от других болезней помогает анализ крови.
Обычно вирус Эпштейна-Барр передается через слюну. Ребенок может заразиться при поцелуях, через игрушки, воздушно-капельным путем. Этот вирус не очень заразен, и у детей инфекционный мононуклеоз встречается не так часто, как, например, ОРВИ. Но к 5-ти годам, как минимум, у 50% детей в крови имеются антитела к этому вирусу. Это значит, что ребенок уже сталкивался с инфекционным мононуклеозом. Во многих случаях его родители даже не догадывались об этом, так как часто болезнь протекает почти без симптомов. Кто не болел в детстве, болеет во взрослом возрасте.
У заболевшего ребенка симптомы мононуклеоза наблюдаются примерно 2-3 недели, а потом он выздоравливает, как бы плохо ему не было.
Инфекционный мононуклеоз (вызываемый вирусом Эпштейна-Барра) иногда переносят на ногах, принимая его за ОРВИ или ангину.
Опытный врач всегда отличит мононуклеоз у ребенка от другого заболевания и не будет пичкать ребенка ненужными лекарствами. Но лучше, чтобы и родители сами владели информацией.
Родители легко могут перепутать эту болезнь с ангиной. Но как подчеркивает доктор Евгений Комаровский, мононуклеоз у детей сопровождается заложенностью носа, насморком. При настоящей ангине никогда не бывает насморка. Когда у ребенка болит горло, но при этом заложен нос – скорее всего, это мононуклеоз.
Главное, что должна знать каждая мама – инфекционный мононуклеоз не лечится антибиотиками, так как это вирусная болезнь. Если при мононуклеозе дать ребенку антибиотики ампициллин или амоксициллин, думая, что у него ангина, то в большинстве случаев у него по всему телу появится сыпь. Прежде чем назначить антибиотик при больном горле, врач выясняет, заложен ли нос.
Как отмечает доктор Комаровский, мононуклеоз у детей лечится симптоматически. Это значит, что при температуре нужно дать ребенку жаропонижающее, если болит горло – делайте полоскания. Карантин не нужен. Так как вирус Эпштейна-Барр не вызывает устойчивого иммунитета, то заболеть мононуклеозом можно и повторно.
Можно вздохнуть с облегчением, когда после мононуклеоза в крови исчезнут атипичные мононуклеары. Как правило, с интервалом 7-10 дней после болезни сдают обычный клинический анализ крови. Поскольку мононуклеоз поражает лимфоидную систему, которая является иммунной системой, то при инфекционном мононуклеозе у детей возможно уменьшение содержания лейкоцитов в крови – клеток, которые защищают организм от болезней. Если после болезни ребенку предстоит идти в детский сад или в школу, надо убедиться, что количество лейкоцитов в норме. Это покажет анализ крови.
С трехлетнего возраста иммунная система ребенка считается более сформированной, поэтому именно с этого периода можно делать аллергопробы.
Чтобы ребенок быстрее восстановился после инфекционного мононуклеоза, нужно максимально защитить его от других болезней. Поэтому старайтесь больше гулять с ребенком на свежем воздухе и избегать контактов с другими детьми, советует доктор Комаровский. А вот прием иммуностимуляторов доказанной эффективности не имеет.
источник
Когда ребенок появляется на свет, его иммунитет начинает «изучать» все окружающие опасности. Так, постепенно, сталкиваясь с теми или иными вирусами, которых на планете несколько сотен, вырабатывается защита в виде антител к вирусам.
Инфицирование некоторыми агентами трудно не заметить, а некоторые болезни проходят незаметно или почти незаметно для родителей крохи. Довольно часто многие мамы и папы даже не подозревают, что ребенок переболел инфекционным мононуклеозом. Авторитетный доктор Евгений Комаровский рассказывает, можно ли определить у чада симптомы этого заболевания, и что делать, если диагноз подтвердился.
Инфекционный мононуклеоз — недуг вирусный. Вызывает его вирус Эпштейна-Барр, который относится к распространенным агентам и является, по сути, герпесвирусом четвертого типа. Этот «неуловимый» вирус гораздо чаще контактирует с населением планеты, чем может показаться самим людям, в результате более 90% взрослых заражались им когда либо. Об этом свидетельствует наличие антител в крови.
Аналогичные антитела, говорящие о том, что инфицирование было, иммунитет выработался, находятся примерно у 45-50% детей в возрасте 5-7 лет.
Вирус отлично чувствует себя в определенных клетках человеческого организма — лимфоцитах. Там он быстро реплицируется при соответствующих благоприятных для себя обстоятельствах, к которым относится и ослабленный иммунитет. Чаще всего вирус передается с физиологическими жидкостями — слюной, например, за это его инфекционный мононуклеоз часто называют «недугом от поцелуев». Реже вирус передается воздушно-капельным путем.
Возбудитель передается при переливании крови, операциях по трансплантации органов и костного мозга, а также от беременной мамы плоду через общий кровоток.
Инфекционный мононуклеоз относится к острым вирусным болезням, у него не бывает хронической формы. Из пораженных лимфатических узлов вирус быстро распространяется по организму, поражая внутренние органы, имеющие в своей структуре лимфоидную ткань.
В 90% случаев инфекционный мононуклеоз у детей протекает в легкой форме, говорит Евгений Комаровский, а потому и диагностировать его удается редко. Дети до 2 лет болеют этим недугом нечасто, и у них в подавляющем большинстве случаев болезнь протекает легко. Значительно тяжелее переносят заболевание дети от 3 лет и старше, причем мальчики болеют чаще девочек. Почему это так, медицина ответить не может, но факт налицо.
После попадания в организм ребенка вируса мононуклеоза, чужеродный агент может довольно долгое время вести себя мирно. Тут все решает состояние иммунитета малыша. Если естественная защита крепкая, то может пройти и полтора, и два месяца. Если организм ослаблен, то симптомы начинающегося заболевания могут проявиться уже через 5-6 суток.
По словам Евгения Комаровского, самый первый признак — увеличение лимфатических узлов. В разной степени увеличиваются все группы узлов, но сильнее всего — шейные, подчелюстные, затылочные. На УЗИ в это время можно выявить увеличение в размерах селезенки и печени (эти органы состоят из лимфоидной ткани). А в клинических анализах крови будет выявлена измененная лимфоцитарная формула.
Сразу за этим начинает воспаляться и увеличиваться в размерах (отекать) лимфоидная ткань в носу, воспаляются миндалины. У ребенка нарушается носовое дыхание, он дышит преимущественно только ртом, появляется сильный ночной храп. Ребенок может жаловаться на боли в горле.
Общие симптомы, которые и вводят в заблуждение и родителей, и врачей, неспецифичны:
- Отсутствие или уменьшение аппетита.
- Плаксивость, капризность, вялость.
- Повышение температуры тела.
- Боль при глотании.
- Ощущение «ломоты» в теле.
Все эти симптомы вкупе и часть из них в отдельности могут вызвать подозрения у внимательных родителей и у вызванного педиатра. Обязательно следует сделать анализ крови. Лимфоциты, которые поражены вирусом, перестают быть таковыми, и превращаются в новые клетки, которых у здорового ребенка в крови нет и быть не может. Эти измененные клетки называются атипичными мононуклеарами. Если лаборант обнаружит их в крови малыша, то диагноз будет подтвержден полностью. Кроме того, в крови будет увеличено число лейкоцитов и моноцитов.
Опасность недуга кроется даже не в самом недуге, а в возможных сопутствующих инфекциях. Когда поражается лимфоидная ткань, которая играет важнейшую роль в работе иммунитета ребенка, то организм более, чем обычно, становится уязвим для различных вирусов и бактерий. Это может быть опасно с позиции того, что легко может начаться вторичное заболевание, любое, в зависимости от микроба или вирусного агента, который «присоединился». Чаще осложнения носят бактериальный характер: ангина, отит, пневмония.
Заболевание нельзя назвать быстротечным. Острая фаза длится от 2 до 3 недель, у некоторых — чуть дольше. Самочувствие ребенка, конечно, в это время будет не самым лучшим, а иногда и довольно тяжелым. Нужно набраться терпения, потому как инфекционный мононуклеоз проходит у всех детей без исключения.
Неосложненный мононуклеоз не требует какого-либо специального лечения. Если ребенок чувствует себя неплохо, то ничего, кроме обильного питься, давать не надо. Если состояние крохи неутешительное, то врач может назначить гормональные противовоспалительные препараты. Лекарства от мононуклеоза, как такового, не существует, поэтому лечение должно быть исключительно симптоматическим: болит горло — полоскать, не дышит нос — закапывать солевой раствор, увлажнять слизистые оболочки бронхов во избежание осложнений со стороны дыхательной системы.
В приеме противовирусных средств Комаровский не видит целесообразности, поскольку никакого действия на вирус герпеса 4 типа они не окажут, но существенно «ударят» по карману родителей. К тому же с клинически доказанной эффективностью у противовирусных препаратов все обстоит довольно плачевно. По той же причине нет смысла давать ребенку гомеопатические препараты с заявленным противовирусным действием. Вреда от них, конечно, не будет никакого, но и пользы тоже ждать не стоит.
Лечение должно быть основано на создании благоприятных условий, способствующих скорейшему самостоятельному выздоровлению ребенка:
- В острой стадии недуга малышу нужен покой, постельный режим;
- Ребенок должен дышать увлажненным воздухом (относительная влажность в помещении — 50-70%);
- Нужно обеспечить обильное теплое питье на протяжении всего острого периода;
- Чаще делать в комнате ребенка влажную уборку, при этом не используя бытовой химии, имеющей в составе хлора;
- При высокой температуре ребенку можно давать «Парацетамол» или «Ибупрофен».
Когда температура станет нормальной, можно и нужно чаще гулять на свежем воздухе, воздерживаясь при этом от посещения детских площадок, мест массового скопления людей, чтобы ребенок не заразил других и не «подхватил» другую заразу на ослабленный иммунитет сам.
Во время лечения стоит придерживаться лечебной диеты, исключив из рациона ребенка все жирные, жареные, копченые и соленые продукты, а также острое, кислое и сладкое. В острой стадии при затрудненном глотании лучше всего давать овощные супы, пюре, молочные каши-размазни, творог. В стадии выздоровления не обязательно всю еду превращать в пюре, но запрет на указанные выше продукты остается в силе.
Если к мононуклеозу «присоединились» бактериальные осложнения, лечить их можно и нужно исключительно антибиотиками. Родителям следует знать, что если врач назначит «Ампициллин» или популярный в педиатрии «Амоксициллин», то у ребенка с вероятностью 97% появится сыпь. Почему происходит такая реакция, медицине на сегодняшний день неизвестно. С уверенностью можно говорить только о том, что эта сыпь не будет являться ни аллергией на антибиотик, ни симптомом отдельного заболевания, ни осложнением. Она просто появляется и потом проходит самостоятельно. Пугать это не должно.
О факте заболевания инфекционным мононуклеозом родители должны сообщить в дошкольное учреждение, которое посещает чадо, или в школу. Но введения карантина этот недуг не требует. Просто в помещениях потребуется более частая влажная уборка.
Восстановление после перенесенного инфекционного мононуклеоза — процесс довольно длительный, иммунитет сильно ослаблен. На ближайший год (иногда на полгода) лечащий педиатр отменяет такому ребенку все календарные прививки. Ребенку не рекомендуется длительно пребывание в тесных детских коллективах. Малыша не стоит возить на море, чтобы «подправить» его иммунитет, поскольку тяжелая акклиматизация после перенесенного вирусного недуга, гарантирована. В течение года не рекомендуется гулять на солнце, посещать секции, где есть сильная физическая нагрузка.
Поддерживать организм в процессе восстановления следует витаминными комплексами, разрешенными по возрасту.
Ребенка после перенесенного заболевания следует показывать врачу чаще. Вирус обладает онкогенной активностью, то есть, может способствовать развитию онкологических опухолевых заболеваний. Если после болезни на протяжении долгого времени в анализах крови малыша продолжают находить те самые видоизмененные клетки-мононуклеары, ребенка обязательно нужно будет показать и поставить на учет к врачу-гематологу.
К вирусу, вызывающему инфекционный мононуклеоз, после перенесенного заболевания вырабатывается стойкий пожизненный иммунитет. Заболеть недугом вторично невозможно. Исключения составляют только ВИЧ-инфицированные, у них может быть сколько угодно эпизодов острого заболевания.
Большинство родителей, чьи дети переболели этим недугом, утверждают, что самым длительным и мучительным периодом была именно диагностика, поскольку врачи не торопятся ставить точный диагноз. Многим пациентам, которых не направляют на лечение в инфекционную больницу из-за легкой стадии болезни, врачи рекомендовали прием противовирусных средств.
Пациенты, которые лечились на дому по методу Комаровского, утверждают, что осложнений не наступило, заболевание прошло довольно быстро и переносилось ребенком относительно легко.
Ниже представлено видео с рекомендациями от самого Доктора Комаровского.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник